
книга / Пропедевтика внутренних болезней_ключевые моменты_FINAL.indd (3)
.pdfГлава 1. Расспрос. Общий осмотр. Исследование отдельных частей тела |
53 |
|
|
ОСМОТР ВОЛОС, НОГТЕЙ
Осмотр волос
Оцениваются характер оволосения, количество волос.
Выделяют 2 типа оволосения: по мужскому и женскому типу. Мужской тип оволосения характеризуется наличием длинных волос на лице (борода, усы), а также более грубых пушковых волос на груди, спине, ногах.
Алопеция (облысение) – отсутствие или поредение волос на коже в местах их обычного роста. Причины быстрого выпадения волос: прием оральных контрацептивов, антикоагулянтов, цитостатиков, лучевая терапия, стрессы, эндокринная патология (гипоили гипертиреоз, гипопитуитаризм, гиперплазия коры надпочечников), системная красная волчанка (СКВ), алиментарные факторы, инфекции (сифилис, дерматомикозы).
В настоящее время выделяют 5 основных типов
выпадения волос, для каждого из которых требуется особое лечение:
1)андрогенная алопеция (мужской тип);
2)временная потеря волос (женский тип);
3)очаговая алопеция;
4)высокая передняя линия роста волос;
5)посттравматическая потеря волос.
С проблемой облысения сталкиваются 30–35% мужчин в возрасте от 25 лет. Облысение по мужскому типу (андрогенная алопеция) – самая частая форма облысения мужчин и составляет до 95% всех случаев облысения. Андрогенная алопеция у женщин составляет всего около 5% от всех случаев облысения. Основной формой женского облысения является временная потеря волос – 95% от всех наблюдений. От очаговой алопеции (очагового облысения), которая, в отличие от андрогенной, является заболеванием, страдает около 0,1% населения Земли.
Гирсутизм – избыточное оволосение у женщин, т.е. появление усов и бороды, рост волос на туловище и конечностях; возникает вследствие избытка циркулирующих в крови андрогенов. Причины: поликистоз яичников, менопауза или недостаточная функция яичников, вирилизирующие опухоли надпочечников, прием прогестагенов, адренокортикотропного гормона (АКТГ), глюкокортикоидов, анаболических стероидов и циклоспоринов.
Осмотр ногтей
Ногти оценивают на руках и ногах.
Изучают:
– цвет;
–форму;
–наличие изменений.
Форма:
–часовые стекла (усилена выпуклость ногтевых пластинок, угол между ногтевой пластинкой и проксимальным околоногтевым валиком превышает 180°). Наблюдаются при заболеваниях, сопровождающихся хронической гипоксией: хроническая обструктивная болезнь легких (ХОБЛ), инфекционный эндокардит, врожденные пороки сердца;
–онихолиз (отслоение ногтевой пластинки).
Наличие изменений:
• линии Бо (Beau’s) – поперечная непигменти-
рованная лентовидная исчерченность - поперечные углубления или возвышения ногтевой пластинки, имеющие ту же окраску, что и остальная часть ногтя. Отмечаются при острых заболеваниях с тяжелым течением;
•лейконихии — белые пятна на ногтях;
•линии Мюрке (Muehrck’s) - поперечные белые линии, которые являются разновидностью лейконихий;
•половинчатые ногти Терри (Terrys’) – ногти имеют вид матового стекла, причем проксимальная часть белая или розовая, а дистальная красная или коричневая.

54 |
Пропедевтика внутренних болезней: ключевые моменты. Общая часть |
|
ИССЛЕДОВАНИЕ ЛИМФАТИЧЕСКОЙ СИСТЕМЫ |
||
|
Основные группы лимфатических узлов |
|
|
затылочные |
|
|
подчелюстные |
|
задние шейные |
надключичные |
|
передние шейные |
подмышечные |
|
|
||
|
Основные изменения: |
|
локтевые |
– локальная лимфаденопатия |
|
– генерализованная лимфаденопатия |
||
|
||
паховые |
|
|
|
Тонзиллит |
|
|
Узелок Вирхова |
|
|
(метастаз рака |
|
|
желудка) |
|
|
Лимфангоит |
|
Пальпация: |
||
Спаянные, плотные – (опухоль) |
||
Мягкие – (инфекция, воспаление) |
||
|
Лимфатический |
|
|
отек |
|
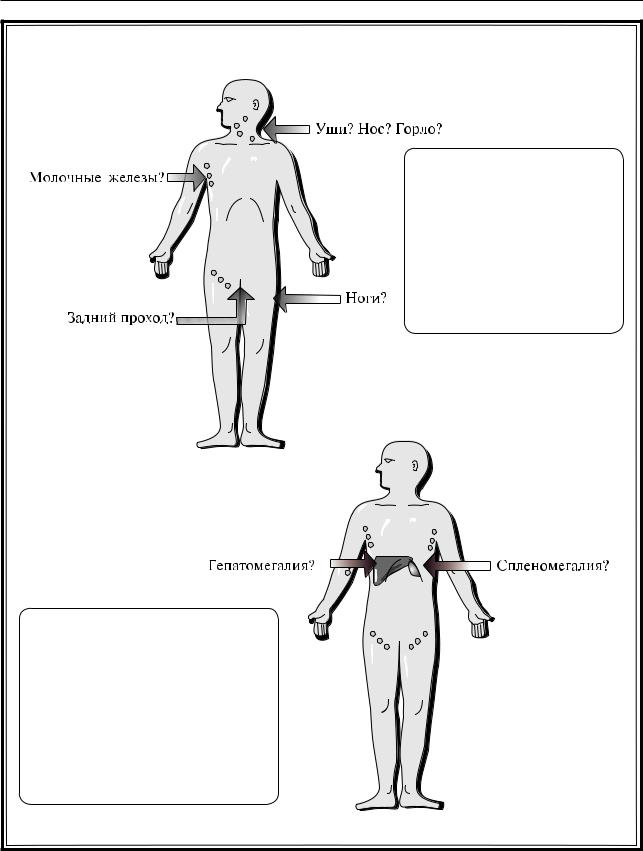
Рис. 1.22. Исследование лимфатической системы |
||
Глава 1. Расспрос. Общий осмотр. Исследование отдельных частей тела |
55 |
|
|
1.4. ИССЛЕДОВАНИЕ ЛИМФАТИЧЕСКОЙ СИСТЕМЫ
Лимфатические узлы выполняют барьерную и иммунную функции. Регионарные лимфатические узлы располагаются на пути поверхностных и глубоких лимфатических сосудов и принимают лимфу от тех тканей, органов или участков тела, в которых сосуды берут начало, таким образом лимфа, протекая через лимфоузлы, во-первых, фильтруется от попавших в нее микробов, опухолевых клеток, а во-вторых, обогащается вновь образованными лимфоидными клетками и факторами иммунитета.
Помимо этого, лимфатическая система осуществляет возврат белков, электролитов и воды из интерстициального пространства в кровь; перенос продуктов, всасывающихся в желудочнокишечном тракте (например, жиров); доставку в кровь крупномолекулярных ферментов; удаление эритроцитов, попавших в ткани в результате кровотечения. Нормальная лимфоциркуляция необходима для формирования максимально концентрированной мочи в почке.
Исследование периферических лимфатических узлов имеет большое диагностическое значение. Увеличение лимфатических узлов чаще встречается при инфекционных заболеваниях, но может быть признаком неопластических процессов (пролиферации in situ злокачественных лимфоцитов и макрофагов или инфильтрации лимфоузлов метастатическими клетками), туберкулеза, системных заболеваний соединительной ткани.
У здорового человека лимфоузлы не выступают над поверхностью кожи, поэтому не видны при осмотре. Основным методом исследования лимфоузлов является пальпация.
Для пальпации доступны поверхностные лимфоузлы.
Порядок пальпации лимфатических узлов:
1)затылочные;
2)околоушные;
3)поднижнечелюстные;
4)задние шейные;
5)передние шейные;
6)надключичные;
7)подключичные;
8)подмышечные;
9)локтевые;
10)паховые;
11)подколенные.
Проводят системную двустороннюю пальпацию лимфоузлов, скользя кончиками пальцев в
области предполагаемой локализации лимфоузлов, при этом определяют их:
–величину;
–болезненность;
–спаянность между собой;
–консистенцию;
–спаянность с кожей;
–изменения кожи над областью пораженного лимфатического узла;
–наличие свищей и рубцов.
Лимфоузлы представляют собой округлые, бобовидные образования, имеющие в зависимости от своей локализации разные размеры. В норме могут пальпироваться подчелюстные, подмышечные и паховые лимфоузлы, что может быть результатом перенесенной ранее инфекции.
При воспалении лимфатических узлов (лимфаденит) они увеличены в размерах, болезненны, слегка уплотнены.
Лимфангоит – воспаление лимфатических сосудов, наблюдается, как правило, при гнойнонекротических процессах в коже и нагноившихся ранах. При осмотре лимфангоит определяется как красноватый тяж между областью воспалительного процесса и увеличенными лимфатическими узлами.
Иногда в области плотного лимфатического узла можно обнаружить рубцовые образования – следы существовавших в прошлом свищевых ходов или свежие свищи с отделением гноя или другого отделяемого, которое следует исследовать.
Увеличение лимфоузлов может носить системный или локальный характер.
При выявлении локальной лимфаденопатии важным является проведение дополнительного исследования органов, находящихся в области дренирования пораженного лимфоузла.
Для уточнения причины увеличения лимфатических узлов помимо общеклинического и биохимического исследований проводится биопсия узла с последующим морфологическим исследованием.
56 |
Пропедевтика внутренних болезней: ключевые моменты. Общая часть |
|
ИССЛЕДОВАНИЕ ЛИМФАТИЧЕСКОЙ СИСТЕМЫ |
|
Параметры оценки |
|
лимфатических узлов: |
|
– величина; |
|
– болезненность; |
|
– спаянность между собой; |
|
– консистенция; |
|
– спаянность с кожей; |
|
– образование свищей и руб- |
|
цов |
|
Лимфаденопатия |
|
Локальная: |
|
Локальная инфекция |
|
Опухоль |
|
Туберкулез |
|
Генерализованная: |
|
Генерализованная инфекция, осо- |
|
бенно вирусная |
|
Аутоиммунные заболевания (СКВ) |
Рис. 1.23. Лимфаденопатия |
|
Глава 1. Расспрос. Общий осмотр. Исследование отдельных частей тела |
57 |
|
|
ИССЛЕДОВАНИЕ ЛИМФАТИЧЕСКОЙ СИСТЕМЫ
Лимфаденопатия
Следует дифференцировать:
–локальную лимфаденопатию;
–генерализованную лимфаденопатию.
При наличии локальной лимфаденопатии следует думать о наличии местной инфекции или злокачественной опухоли, при этом тщательно обследуются органы, входящие в район дренирования пораженного лимфоузла:
–подчелюстные – при патологии миндалин, зубов;
–околоушные – при поражениях уха;
–затылочные – при патологических процессах в области волосистой части головы или шеи;
–шейные – при патологии гортани, щитовидной железы;
–надключичные – заболевания легких, молоч-
ной железы, метастаз Вирхова при раке желудка;
–подмышечные – при заболеваниях молочной железы, легких;
–паховые – при патологии органов малого таза.
Увеличение кубитальных лимфоузлов является признаком системной лимфаденопатии.
Генерализованное поражение лимфоузлов характерно для лимфопролиферативных заболеваний (лимфолейкоз, лимфогрануломатоз, лимфома), системных заболеваний соединительной ткани (СКВ), генерализованных инфекций, в том числе вызываемых вирусами, простейшими, саркоидоза.
В ходе сбора анамнеза необходимо выяснить:
1)длительность лимфаденопатии;
2)источник возможной инфекции;
3)наличие общих симптомов, таких как потеря массы тела, лихорадка, ознобы, вечерняя (ночная) потливость;
4)увеличение селезенки;
5)боль;
6)кашель;
7)высыпания;
8)наличие контактов с инфекционными больными (инфекционным мононуклеозом, туберкулезом и т.д.).
При выявлении лимфаденопатии показано выполнение следующих скрининговых исследований:
– общеклинический анализ крови;
– СОЭ;
– печеночные тесты;
– С-реактивный белок;
–при наличии показаний: КТ, маммография и др.;
–при подозрении на злокачественное новообразование: биопсия лимфатического узла.
Кроме поражения лимфоузлов при исследовании лимфатической системы может быть выявлена патология лимфатических сосудов с нарушением оттока лимфы на различных уровнях — от лимфатических капилляров и периферических лимфатических сосудов до основных лимфатических коллекторов и грудного протока – лимфостаз. Наблюдается при сердечной недостаточности, ХПН, гипопротеинемии (лимфатические капилляры и сосуды не обеспечивают отток избыточного количества тканевой жидкости). Лимфостаз может быть обусловлен врожденными пороками развития лимфатической системы, непроходимостью лимфатических сосудов вследствие сдавления их воспалительным инфильтратом или опухолью, а также различны-
ми повреждениями, препятствующими оттоку лимфы. Лимфостаз развивается при хронической венозной недостаточности у больных с декомпенсированными формами варикозного расширения вен конечностей, посттромбофлебитическим синдромом, артериовенозными свищами, когда в результате компенсаторного выведения избытка тканевой жидкости расширяются лимфатические сосуды, снижается их тонус, развивается недостаточность клапанов, т.е. возникает лимфовенозная недостаточность.
Выраженный лимфостаз, приводящий к диффузному отеку, постоянному пропитыванию тканей белками, нарастанию фиброзных изменений в подкожной клетчатке, коже, называется, лимфедемой или слоновостью (элефантиазисом). В тропических странах причиной развития слоновости может являться филяриоз, при котором происходит закупорка лимфатических протоков паразитическими червями (филяриями). Заражение человека происходит при укусе комара.

58 |
Пропедевтика внутренних болезней: ключевые моменты. Общая часть |
|
|
ИССЛЕДОВАНИЕ ГОЛОВЫ |
|
|
Клиническая топография |
|
|
Области: |
«Диагностические лица» |
|
|
|
|
– теменная; |
Акромегалическое лицо |
|
– затылочная; |
|
|
«Лицо Гиппократа» |
|
|
– височная; |
|
|
Лицо Дауна |
|
|
– скуловая |
|
|
Кушингоидное лицо |
|
|
– лобная. |
|
|
«Львиное» лицо |
|
|
|
|
|
Сосцевидный отросток |
Микседематозное лицо |
|
«Митральное лицо» |
|
|
Надбровные дуги |
|
|
Миопатическое лицо |
|
|
Щеки |
|
|
Миотоническое лицо |
|
|
Нос: |
|
|
«Лицо Педжета» |
|
|
– спинка; |
|
|
«Лицо Паркинсоника» |
|
|
– боковые поверхности; |
|
|
Рахитическое лицо |
|
|
– крылья; |
|
|
Тиреотоксическое лицо |
|
|
– преддверия; |
|
|
«Лицо Турнера» |
|
|
– носовая перегородка |
|
|
Маскулинизированное лицо |
|
|
|
|
|
Ушные раковины: |
|
|
– козелок; |
|
|
– наружный слуховой проход |
|
|
Глаза: |
|
|
– верхнее веко; |
|
|
– нижнее веко; |
|
|
– наружный угол глазной щели; |
|
|
– внутренний угол глазной щели |
|
|
Рот: |
|
|
– верхняя губа; |
|
|
– нижняя губа; |
|
|
– красная кайма; |
|
|
– углы рта |
|
|
Подбородок: |
|
|
– передняя поверхность; |
|
|
– нижняя поверхность |
|
|
Нижняя челюсть: |
|
|
– правый край; |
|
|
– левый край; |
|
|
– углы |
|
Рис. 1.24. Осмотр головы. Клиническая топография |
|
|
Глава 1. Расспрос. Общий осмотр. Исследование отдельных частей тела |
59 |
|
|
1.5. ИССЛЕДОВАНИЕ ГОЛОВЫ
Голова здорового взрослого человека в положении стоя занимает прямое положение, имеет продолговатую форму (несколько шире в височных областях, сужена по направлению к подбородку), без патологических выпячиваний, размер ее адекватен размерам тела, с пропорционально развитыми надбровными дугами, глазницами, носом, ртом, челюстями, свободно подвижна, безболезненна при пальпации.
Положение
Голова может быть запрокинута назад (при менингите), наклонена в сторону (при одностороннем шейном миозите).
Форма
Деформация черепа может быть врожденной (при семейной гемолитической анемии череп вытянут вверх в виде башни) и приобретенной (вследствие травмы, опухоли).
Резко уменьшенные размеры головы (микроцефалия) свидетельствуют о тяжелом поражении головного мозга и умственной отсталости, а резко увеличенные (макроцефалия) – о накоплении жидкости в черепной коробке (у детей).
Непроизвольные движения головы в такт пульсу наблюдаются при недостаточности аортального клапана (симптом Мюссе), неупорядоченные движения в виде гримас – при хорее, потрясывание головой – при паркинсонизме (в пожилом возрасте при синдроме Паркинсона), неподвижной голова бывает при спондилоартрите.
Установленное визуально-пальпаторно нарушение целостности костей черепа и кожных покровов, наличие болезненности, припухлости и кровоизлияний указывает на полученную травму, а рубцы на голове могут служить маркером перенесенных приступов потери сознания или обмороков (эпилепсия, нарушения ритма и проводимости сердца, синдром Меньера и др.).
При осмотре лица оценивают его соответствие возрасту и полу; выражение глаз, их блеск
и состояние глазниц; цвет кожи, наличие сыпи, кровоизлияний, рубцов; развитие подкожной клетчатки щек, надбровных дуг, челюстей; форму рта, носа; симметричность лица (особенно носогубных складок).
У здорового человека лицо симметричное, телесного цвета, нередко со здоровым румянцем на обеих щеках, со спокойным выражением, обычным блеском глаз, розовыми губами, без сыпи, кровоизлияний и рубцов. Подкожная клетчатка умеренно развита. Надбровные дуги и челюсти расположены правильно, рот и нос развиты пропорционально.
При различных заболеваниях на лице возникают соответствующие изменения. Особенно это отражается на выражении лица, которое может стать возбужденным, гневным, патологически утомленным, перепуганным, страдальческим, тоскливым, безразличным, неподвижным, маскообразным и др. Совокупность изменений состояния лица в большинстве случаев имеет высокое диагностическое значение. Так, для перитонита характерно «лицо Гиппократа» (резко заостренные черты, запавшие глазницы, тусклый цвет глаз, страдальческое выражение, капельки пота на лбу); для сердечной недостаточности – «лицо Корвизара» (одутловатое, желтовато-бледное, с синеватым оттенком, багровые губы, полуоткрытый рот, тусклые, слипающиеся глаза); для болезни или синдрома Иценко-Кушинга – лунообразное, интенсивно красное, лоснящееся лицо с признаками гирсутизма (у женщин); для гипотиреоза – так называемое микседематозное лицо: равномерно отечное, глазные щели уменьшены, контуры лица сглажены, волосы на наружных половинах бровей отсутствуют, а наличие румянца на бледном лице напоминает лицо куклы; для тиреотоксикоза – лицо с выпученными, блестящими глазами, перепуганным или рассерженным выражением; для митрального стеноза – появление румянца на щеках, для системной красной волчанки – эритема в виде бабочки («тело» – на спинке носа, а «крылья» – на щеках); для проказы – «львиное лицо» с бугорчато-узловатым утолщением кожи под глазами и над бровями, расширенным носом; для больных энцефалитом свойственно амимичное лицо («маска Паркинсона»); для столбняка – сардоническая улыбка (risus sardonicus), когда рот расширяется, как при смехе, а лоб образует складки, как при печали; для крупозной пневмонии – румянец на одной щеке, герпетиформная сыпь на губах, крылья носа принимают участие в акте дыхания, возбужденное и страдальческое выражение лица; для заболеваний почек – лицо бледное, одутлова-
тое, суженные глазные щели; для акромегалии – резкое увеличение носа, губ, надбровных дуг, нижней челюсти и языка; для анемии Аддисона– Бирмера – лицо «восковой куклы» (слегка одутловатое, очень бледное с желтоватым оттенком и как бы просвечивающей кожей). Резкая асимметрия лица может быть признаком инсульта или неврита
лицевого нерва.

60 |
Пропедевтика внутренних болезней: ключевые моменты. Общая часть |
|
|
ИССЛЕДОВАНИЕ ГОЛОВЫ
Осмотр глаз
Красные глаза:
–конъюнктивит;
–эписклерит;
–ирит;
–острая глаукома
Птоз
Зрачки
–симметричность;
–форма;
–аккомодация;
–размер;
–реакция на свет
Причины ухудшения зрения
Острые
Отслоение сетчатки Тромбоз вен или центральной артерии сетчатки Закрытоугольная глаукома
Хронические
Катаракта Дегенерация желтого пятна
Диабетическая ретинопатия Открытоугольная глаукома
Глазные симптомы
Связанные |
Болевые, не связанные |
Безболевые симптомы, |
с органом зрения |
с органом зрения |
не связанные с органом зрения |
|
|
|
Утрата зрения |
Ощущение инородного тела |
Зуд |
Пятна в полях зрения |
Жжение |
Слезотечение |
Временная потеря зрения |
Зуд |
Сухость |
Ограничение полей зрения |
Болезненность при надавли- |
Ощущение песка |
Светобоязнь |
вании |
|
Искажение зрения |
Головная боль |
|
Сумеречное нарушение |
Ощущение извлечения |
|
зрения |
|
|
Ореол вокруг источника света |
|
|
Изменение цветового воспри- |
|
|
ятия |
|
|
Двойное зрение |
|
|
|
|
|
Рис. 1.25. Осмотр глаз
Глава 1. Расспрос. Общий осмотр. Исследование отдельных частей тела |
61 |
|
|
ОСМОТР ГЛАЗ
Для определения состояния глаз оценивают их расположение, выражение и блеск, форму глазных щелей, состояние век, роговицы, склер, форму зрачков, их реакцию на свет, способность глазных яблок к конвергенции, наличие глазных симптомов.
Внорме два глаза симметрично расположены
вглазницах черепа. Глазные щели продолговатой формы, шириной 1,0–1,5 см. Зрачки округлой формы, сужены при свете, расширены в темноте. Для глаз характерны здоровый блеск, адекватное конкретной ситуации выражение.
Отсутствие глаза/глаз возможно вследствие аномалии развития, травм, операций.
При осмотре глаз следует обратить внимание на:
поднимающих верхнее веко. Симптом Краусса выражается в сильном блеске глаз, помимо диффузного токсического зоба, часто наблюдается при туберкулезе, ревматизме, функциональных расстройствах нервной системы. Отдельно выделяют эндокринную офтальмопатию (прогрессирующий экзофтальм), аутоиммунное заболевание, развивающееся нередко на фоне тиреотоксикоза, характеризующееся отеком периорбитальных тканей, экзофтальмом.
Следует обращать внимание на изменения кожи век, в области которых могут определяться желтовато-оранжевые, слегка возвышающиеся пятна различной формы – ксантелазмы, появление которых связано с нарушением липидного обмена или синдромом холестаза.
Диагностическое значение имеют изменения
–монголоидный тип глаз (глазницы мелкие, конъюнктивы, такие как бледность при анемии глазные щели сужены) наблюдается при ане- (симптом голубых склер), инъецированные сосу-
мии Минковского–Шоффара; |
ды склер при ношении контактных линз, хрони- |
– энофтальм характерен для микседемы, пери- |
ческом конъюнктивите, иктеричность склер при |
тонита; |
желтухе. Признаками конъюнктивита могут быть |
–экзофтальм и удивленное выражение глаз – явления сухости глаза и ощущение песка в глазах для тиреотоксикоза, ретробульбарных опу- – ксерофтальмия, а также светобоязнь, слезоте-
холей, выраженной близорукости;
–сужение глазной щели наблюдается при отечности лица («мешки» под глазами);
–расширение глазной щели – при параличе лицевого нерва (незакрывающиеся веки);
–опущение верхнего века (птоз), дрожание глазных яблок (нистагм), косоглазие (сходящееся и расходящееся), неравномерность зрачков (анизокория) характерны для поражения разных отделов нервной системы.
Выделяют мидриаз (расширение зрачков – при комах, отравлении атропином и др.) и миоз (сужение зрачков – при уремии, кровоизлияниях в мозг, отравлении морфином и др.).
Для синдрома Бернара–Горнера, развивающегося при различных поражениях головного и спинного мозга, начальной части плечевого нервного сплетения или при заболеваниях внутренних органов (особенно легких и плевры) из-за непосредственного или рефлекторного влияния на симпатический ствол, характерно нарушение симпатической иннервации глаза, проявляющееся появлением птоза, миоза и энофтальма.
У больных с диффузным токсическим зобом
нередко встречаются так называемые «глазные» симптомы (Грефе, Кохера, Мебиуса, Жоффруа, Штельвага, Дольримпля, Розенбаха), связанные, как правило, с повышенной активностью сим-
патико-адреналовой системы, в результате чего усиливается тонус гладких мышечных волокон,
чение, отек век, отек и гиперемия конъюнктивы, слизисто-гнойное или гнойное отделяемое.
Сухость глаз, связанная с атрофией слезных желез, может сочетаться с рядом аутоиммунных заболеваний (синдром Шегрена).
Иногда при осмотре конъюктивы можно обнаружить точечные геморрагии – пятна Ослера– Лукина, характерные для подострого инфекционного эндокардита, гранулематозные высыпания (при саркоидозе).
Помутнение роговицы характерно для катаракты, появление старческой липоидной дуги в виде расположенного по периферии роговицы мутного кольца - для нарушений липидного обмена.
Некоторые важные для диагностики симптомы (например, кольца Кайзера–Флейшнера – жел- товато-зеленоватые ободки по краям роговицы – при болезни Вильсона–Коновалова, связанной с нарушением обмена меди) выявляются только при специальном офтальмологическом исследовании с помощью щелевой лампы.
62 |
Пропедевтика внутренних болезней: ключевые моменты. Общая часть |
|
|
ИССЛЕДОВАНИЕ ГОЛОВЫ
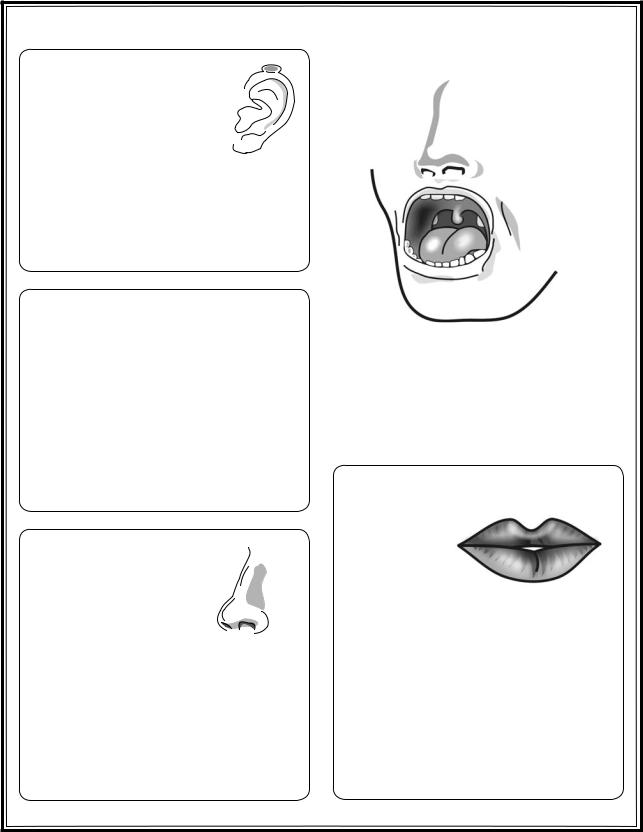
Уши
Барабанная перепонка:
– слух
Тофусы Симптомы заболеваний уха:
–оталгия;
–оторрея;
–снижение или потеря слуха;
–головокружение
Причины увеличения околоушных желез
Двустороннего:
–инфекционный паротит (свинка);
–саркоидоз или лимфома;
–сухой синдром (Шегрена);
–алкогольный паротит;
–выраженная дегидратация
Одностороннего:
–опухоль;
–закупорка протока (конкременты и др.)
Нос
Носовое дыхание Запахи
Перкуссия области синусов
Симптомы заболеваний носа:
–заложенность;
–выделения (риноррея);
–боль в области синусов;
–чихание, кашель;
–нарушение обоняния
Губы
Полость рта
Язык
Десны
Зубы
Миндалины
Причины появления запаха изо рта:
–плохая гигиена полости рта;
–диабетический кетоацидоз (ацетон);
–алкоголь;
–гнойные заболевания легких/анаэробная гнойная инфекция;
–сладкий (печеночный) запах;
–уремия – запах мочи;
–курение
Рис. 1.26. Исследование ушей, носа, рта
