
Очерки гнойной хирургии. В.Ф. Войно-Ясенецкий
.pdf
ГНОЙНОЕ ВОСПАЛЕНИЕ СРЕДНЕГО УХА И ЕГО ОСЛОЖНЕНИЯ |
131 |
ной кости найден оскольчатый перелом, осколки удалены; щипцами Люэра расширено отверстие в кости. Струей полился гной из мозга, мозг сильно выпирал из раны. При обследовании полости в мозгу пальцем последний свободно проник на глубину 6 см, и на этой огромной глубине я нашел два больших костных осколка, покрытых волосами и грязью. По удалении осколков в гнойную полость введен марлевый выпускник.
Вечером в день операции температура поднялась до 40,8", затем неправильно колебалась, поднимаясь по вечерам выше 39°. Сознание все время оставалось ясным, и мальчик жаловался только на небольшую головную боль. Пульс на следующий день после операции был 120, довольно хорошего наполнения, и таким оставался и в дальнейшем. Уже при первой перевязке было найдено очень большое выпадение мозга. 21/IX мальчик умер. При вскрытии найдено очень обширное гнойное размягчение правого полушария мозга и гнойно-гнилостный менингит на нижней поверхности мозга.
Как правило, операция при травматическом абсцессе мозга производится именно так, как в этом случае, т. е. путем расширения раны черепа и обследования поврежденного мозга. Только в исключительных случаях могут быть показания к образованию типического кожно-костного лоскута по Вагнеру над теми центрами, на которые указывают определенные клинические симптомы.
В последние годы появились новые важные предложения относительно лечения абсцессов мозга. Многие хирурги применяют видоизмененный метод Макивена. Этот хирург еще в 1893 г. имел лишь 10% смертности на 19 случаев, производя предварительную облитерацию субдурального и субарахноидального пространств. Для этой цели он производил довольно обширную трепанацию над предполагаемым местом абсцесса и на обнаженную твердую мозговую оболочку укладывал смоченный 20% раствором карболовой кислоты тампон. Через 24-48 часов он вскрывал твердую оболочку и мозговой абсцесс и вел дальнейшее лечение обычным открытым способом. Современное видоизменение способа Макивена состоит в том, что твердую мозговую оболочку вскрывают в первый момент операции и тампонируют марлей подоболочечное пространство на 1-2 суток. Лемер (Lemaitre), как и Макивен, оставляет тампон на твердой мозговой оболочке, а позже прокалывает эту оболочку и мозг троакаром, через который вводит капиллярный дренаж, заменяемый через 2-3 суток более толстым. Из 20 больных при этом способе выздоровело 15. Вместо капиллярного дренажа можно ввести пучок кетгутовых нитей.
При этих способах облитерации субарахноидального пространства в значительной степени уменьшается опасность менингита, но не устраняется другая, не меньша-я опасность, а именно инфицирование мозговой ткани при широком вскрытии мозгового абсцесса и открытом лечении его. И разрез мозга диатермическим ножом, обычно теперь практикуемый, не устраняет этой опасности, а при последовательном лечении легко может быть внесена вторичная инфекция. Марлевыми тампонами мозговая ткань повреждается и высушивается, а разного рода дренажи, резиновые, стеклянные, сигаретные (пучок кетгутовых нитей, обернутый кондомной резинкой), плохо выполняют свое назначение, так как очень редко удается придать им наклонное вниз направление, — обычно они направлены горизонтально или вверх. По ходу дренажей и вокруг абсцесса постепенно развивается энцефалит с размягчением мозговой ткани и значительным отеком мозга, который приводит к выбуханию мозга из раны.
Опасность инфекции мозговой ткани при широком вскрытии абсцесса и открытом лечении почти устраняется при полном удалении абсцесса, недав-

132 ОЧЕРКИ ГНОЙНОЙ ХИРУРГИИ
но предложенном Кингом (King) и Венсаном (Vincent), и при консервативном лечении пункциями, разработанном А. Н. Бакулевым в клинике С. И. Спасокукоцкого.
Операции по Кингу и Венсану возможны только в хронической стадии абсцесса, когда вокруг него уже образовалась более или менее прочная капсула, а это бывает не скоро, в среднем через VA-2 месяца после начала болезни, а иногда и гораздо позже. Это не умаляет достоинства нового способа, так как вообще не следует спешить с операцией в ранней стадии абсцесса, когда она, почти как правило, кончается смертью. В этой ранней стадии Венсан и А. Н. Бакулев применяют только декомпрессивную трепанацию черепа, часто в комбинации с пункциями абсцесса через неповрежденную твердую мозговую оболочку.
Операция по Кингу1 производится так. На месте абсцесса в черепе трепанируется отверстие величиной с серебряный рубль. После нахождения абсцесса иглой твердую мозговую оболочку подшивают к мозгу, затем звездообразно рассекают ее. Кожную рану и поверхность мозга защищают йодоформной марлей. Мозговую ткань вырезают до капсулы абсцесса и в абсцесс вводят катетер № 18, содержимое абсцесса отсасывают, а полость промывают официнальным раствором карболовой кислоты и затем спиртом, дренаж удаляют. После этого вокруг капсулы отсасывают размягченную мозговую массу и абсцесс с его капсулой отпрепаровывают электрокоагулятором. Таким образом удаляют весь абсцесс или оставляют только самую глубокую часть его капсулы, подтягивают ее к поверхности мозга и подшивают к твердой оболочке. В образовавшуюся полость укладывают резиновую полоску, а сверху марлевую повязку с тремя резиновыми дренажами для орошения каждый час дакеновской жидкостью. Через 24-48 часов повязка сменяется. При выбухании мозга производят спинномозговые пункции. Подобным же образом оперирует и Венсан. На заседаниях Парижской академии хирургии в 1938 г. он демонстрировал целый ряд блестяще излеченных больных.
Лечение мозговых абсцессов пункциями с 1915 г. разрабатывал А. Н. Бакулев в клинике С. И. Спасокукоцкого, а значительно позже его начал применять и Денди (Dandy). Результаты, полученные ими, очень хороши: из 20 больных А. Н. Бакулева умерло только три (15%). В одном случае ему удалось излечить повторными пункциями огромный абсцесс лобной доли мозга, содержавший 123 мл гноя. Абсцессы мозжечка при обычном широком вскрытии их разрезом в большинстве случаев кончаются смертью, и только в 9-18% случаев больные выздоравливают. У Свержевского на 33 случая абсцесса мозжечка было только 2 выздоровления, у Бакулева же при лечении пункциями все шестеро больных выздоровели, причем у одного из них была вирулентная анаэробная инфекция. Как и при всех других способах лечения, самые лучшие результаты при пункциях получаются в тех случаях, когда вокруг абсцесса уже образовалась капсула. Сторонники открытого лечения, которые до сих пор составляют большинство, указывают
на |
опасность |
инфекции |
пункционного |
канала. Однако эксперименты |
А. Н. Бакулева |
на трупах и на животных с инъекциями окрашенной жидко- |
|||
сти |
в боковой |
желудочек |
мозга показали, |
что краска не просачивается в |
1 Цитирую ло А. Н. Бакулеву.

ГНОЙНОЕ ВОСПАЛЕНИЕ СРЕДНЕГО УХА И ЕГО ОСЛОЖНЕНИЯ |
133 |
пункционный канал. Медленное опорожнение абсцесса пункцией имеет еще то важное преимущество, что при нем не образуются те повреждения («изломы» капсулы), которые легко возникают при вскрытии абсцесса широким разрезом и быстром истечении гноя. А эти надрывы капсулы могут стать исходным пунктом воспаления окружающей абсцесс мозговой ткани.
В трудных для распознавания случаях очень важные диагностические данные можно получить путем вентрикулографии. До последнего времени она считалась недопустимой при абсцессах мозга, но А. Н. Бакулев и особенно Венсан убедились в ее безопасности и часто применяют ее. Кроме того, Бакулев для лучшего опорожнения гноя вводит при пункциях фильтрованный через вату воздух прямо в абсцесс, и сделанные непосредственно после этого рентгенограммы очень облегчают повторные пункции, а повторять пункции ему приходилось до 9 раз, так как весьма нередко после улучшения, которое дает первая пункция на 1 — 15 дней, опять появляются мозговые симптомы. Воздух, введенный в абсцесс, рассасывается через 3-5 дней.
Техника пункции проста и доступна каждому хирургу, но операция должна быть обставлена так же строго, как большая краниотомия. В черепе делают трепанационное отверстие диаметром в 2 см и через твердую мозговую оболочку вкалывают иглу с тупо срезанным концом, как на игле Вира для поясничного прокола. Игла должна быть достаточно толстой, 1,2 мм диаметром, чтобы можно было получить и самый густой гной. Она должна быть снабжена мандреном или надета на шприц. Когда игла достигнет предполагаемой или установленной пневмографически глубины абсцесса или ощутит его капсулу, мандрен вынимают или снимают шприц и осторожно продвигают иглу немного глубже. Если гной не капает из иглы, то делают осторожную аспирацию. Когда истечение гноя прекратится, в абсцесс вводят 5 мл воздуха и осторожно отсасывают еще 5 мл гноя. Это повторяют до тех пор, пока не станет выходить воздух. В тех случаях, когда не удается получить гноя при проколе, иглу медленно выводят обратно, разредив воздух в шприце, и вкалывают другую иглу или ту же иглу после стерилизации ее, но в несколько ином направлении. По окончании операции кожную рану зашивают наглухо, и повторные пункции делают через кожу.
Способ А. Н. Бакулева заслуживает большого внимания.
От редактора 3-го изд. Из содержания главы «Гнойное воспаление среднего уха и его осложнения» видно, что она написана хирургом с большим практическим опытом и обширными теоретическими знаниями. Это обстоятельство позволило автору изложить некоторые вопросы отоларингологии, выходящие за пределы компетенции общих хирургов. Однако, отдавая должное клинической осведомленности автора, приходится отметить, что некоторые положения в упомянутой главе не соответствуют современным взглядам
вотоларингологии.
В.Ф. Войно-Ясенецкий не останавливает внимания читателя на важности деталей отоскопической картины (мезо-эпитимпанит, наличие кариеса костных стенок среднего уха, наличие холестеатомы), что имеет огромное значение для диагностики и клиники гнойного среднего отита и его осложнений. Известно, что около 90% ушных осложнений бывает в результате холестеатомы, чему не придает должного значения В. Ф. Войно-Ясенецкий.

134 ОЧЕРКИ ГНОЙНОЙ ХИРУРГИИ
Наблюдения В. Ф. Войно-Ясенецкого сделаны в скромной обстановке земских больниц, где не было возможности делать рентгенограммы и производить клинические анализы крови. В настоящее время такие исследования, конечно, обязательны и много дают для уточнения характера и динамики заболеваний.
Современным отоларингологам приходится оперировать на ухе и, в частности, делать радикальную общеполостную операцию почти только при хронических отитах, которые главным образом и вызывают осложнения. В. Ф. Войно-Ясенецкий не делал радикальной операции и даже считает излишней и .«вредной» установку отиатров «начинать всякую операцию по поводу абсцесса мозга с трепанации сосцевидного отростка или радикальной операции». Производя трепанацию височной кости, автор не считает обязательным удалять первичный очаг инфекции в среднем ухе, с чем нельзя согласиться.
В главе нет упоминания о целесообразности экономного метода при оперировании на ухе, ценность которого несомненна. В настоящее время предложен ряд вариантов операций на ухе, преследующих наиболее возможное сохранение функций уха.
Говоря об операции на луковице яремной вены, В. Ф. Войно-Ясенецкий не ссылается на А. Ф. Иванова, предложившего в 1905 г. более простой и анатомически более свободный доступ к луковице в отличие от цитируемых в главе способов зарубежных авторов.
При подозрении на абсцесс мозга приходится прибегать с диагностической целью к пункции мозга. Между тем, в пользу этого приема не приведено достаточно обоснованных данных.
На современном этапе развития отоларингологии достигнуты огромные успехи в лечении гнойных воспалений среднего уха и его осложнений. Такие успехи зависят от ранней и точной диагностики упомянутого заболевания, введения более целесообразных способов оперативного лечения и особенно от применения антибиотиков, позволяющих добиться затихания воспалительного процесса и предупредить тяжелые гнойные осложнения. Вот почему в настоящее время уже нет той огромной летальности, о которой пишет В. Ф. Войно-Ясенецкий. Мастоидиты сейчас наблюдаются как редкое исключение, летальность от лабиринтитов и тромбозов синусов приближается к нулю; резко уменьшилась летальность от внутричерепных осложнений.
Несмотря на то, что глава «Гнойное воспаление среднего уха и его осложнения» не отражает некоторых научных достижений новейшего времени, она все-таки полезна практическому врачу талантливым описанием общехирургических симптомов и мастерским изложением историй болезни, дающих возможность ясно представить клинику разбираемых заболеваний1.
1 В диагностике гнойных отитов и их осложнений используются современные методы аппаратной диагностики — рентгенография сосцевидных отростков по Шюллеру. ангиография, эхоэнцефалография, компьютерная томография. При отсутствии внутричерепных осложнений мастоидотомия может быть завершена глухим швом раны. При отогенных абсцессах мозга в операционную бригаду целесообразно включать нейрохирурга. Оперативные вмешательства выполняются симультанно под эндотрахеальным наркозом. Обязательно назначение антибиотиков целенаправленного действия, способных проникать через гемато-энцефалический барьер (Ред. Н. В.).

ГЛАВА IX ФЛЕГМОНЫ ШЕИ
Зухри А., 25 лет, поступила в больницу 23/ХП 1918 г. во время тяжелой эпидемии инфлуэнцы в Ташкенте. Дней 15 тому назад у нее начались недомогание, кашель, насморк, а через неделю появилась очень болезненная припухлость в верхней части шеи с левой стороны. Теперь вся левая сторона шеи очень сильно распухла, кожа красна, горяча и отечна, местами под эпидермисом образовались мелкие гнойнички. Очень большая воспалительная опухоль занимает всю грудино-ключично-сосцевидную область от сосцевидного отростка до грудины и ключицы; внизу опухание выходит далеко за пределы грудино-ключично-сосцевид- ной области и распространяется назад в боковой шейный треугольник, почти до края гл. trapezii, а вперед — на всю яремную ямку. Воспалительный отек и краснота кожи распространяются на грудь, до половины грудины. В левой подчелюстной области прощупывается чрезвычайно твердый плоский воспалительный инфильтрат, похожий на тот, что бывает при деревянистой флегмоне. Глотание очень затруднено; по временам бывает затруднение дыхания; голос чист. Общее состояние весьма тяжелое. Температура 39°, бывают небольшие познабливания; пульс 140, мягкий; тоны сердца чисты, границы нормальны. Под правой лопаткой довольно много сухих и влажных среднепузырчатых хрипов. Коронка второго нижнего моляра левой стороны почти разрушена кариозным процессом, но зуб не болит, десна имеет нормальный вид; слизистая оболочка рта слегка припухла и покраснела.
Таковы данные исследования и расспроса.
С чем же мы имеем дело? Ясно, что у больной крайне тяжелая и очень опасная для жизни флегмона шеи. Но можно ли ее считать обычной, столь часто встречающейся аденофлегмоной, исходящей из верхней или нижней группы глубоких шейных лимфатических желез? И аденофлегмоны могут быть тяжелыми и обширными, но клиническая картина их весьма характерна. У больного вы найдете довольно большую воспалительную опухоль, занимающую верхнюю или нижнюю половину грудино-ключично-сосцевидной области, но определенно ограничивающуюся лишь частью шеи; больной всегда держит голову наклоненной в больную сторону и очень оберегает ее от движений. У нашей же больной воспалительная опухоль гораздо больше, чем при самой большой аденофлегмоне, занимает всю половину шеи и внизу выходит очень далеко за пределы грудино-ключично-сосцевидной области. Уже это одно исключает мысль о простой аденофлегмоне.
Голову больная держит прямо. Обратите внимание на этот важный и очень редкий при глубоких флегмонах шеи симптом; объяснение его мы дадим, когда будем говорить о найденных при операции патологоанатомических изменениях.
Воспалительная краснота и отек кожи распространяются далеко на грудь; этого тоже не бывает при аденофлегмонах, даже очень тяжелых. Но самое важное указание на сущность болезненного процесса дают нам многочисленные гнойнички под эпидермисом; такие гнойнички появляются только в том случае, если подкожная клетчатка омертвевает вследствие тяжелого гнойного или гнилостного воспаления (чаще всего это бывает при роже). В полном согласии с этим находится чрезвычайно твердый, плоский инфильтрат, который прощупывается у больной в подчелюстной области; он тоже свидетельствует о тяжелом, обычно некротическом воспалении подкожной и подфасциальной клетчатки. Правда, очень твердый воспалительный инфильтрат может и не иметь такого значения, как это видно в одном из примеров, которые мы приведем позже, но в связи с гнойничками под эпидермисом его надо толковать именно так, как толкуем мы.

136 |
ОЧЕРКИ ГНОЙНОЙ ХИРУРГИИ |
Итак, |
мы знаем, что в подкожной клетчатке имеет место септическое |
воспаление и омертвение, но, конечно, болезненный процесс не ограничивается подкожной клетчаткой, огромная опухоль свидетельствует об обширном его распространении в глубине шеи, и там воспаление, очевидно, имеет такой же характер, как и в подкожной клетчатке. Следовательно, мы имеем дело с диффузной септической флегмоной шеи, а по опыту мы знаем, что такие флегмоны исходят из сосудистого влагалища сонной артерии и яремной вены и распространяются вдоль них.
Какова же причина этой тяжкой флегмоны у больной? Одно из двух: или виновна инфлуэнца, или кариозный зуб. Гораздо вероятнее первое, так как начало флегмоны совпадает с насморком, кашлем и общим недомоганием. При гриппозных катарах носа, глотки, гортани гноеродные микробы легко могут из миндалин и слизистой оболочки перейти в областные лимфатические железы, т. е. в верхнюю группу глубоких шейных желез, расположенную под верхним концом грудино-ключично-сосцевидной мышцы на яремной вене, а из них — прямой путь для микробов в сосудистое влагалище.
Поразительна и очень характерна для нее быстрота развития этой септической флегмоны — в одну неделю достиг полного развития тяжкий и обширный воспалительный процесс, тогда как при больших аденофлегмонах шеи больные обычно обращаются за хирургической помощью только недели через три и позже.
Больная 3. А., конечно, погибнет через несколько дней, если не сделать ей немедленно операцию: она задохнется от отека гортани, если раньше не остановится сердце, отравленное токсинами.
В чем же должна состоять операция, каков план ее? Задача перед нами та же, что и при всякой флегмоне, при всяком гнойнике: необходимо широко раскрыть все очаги нагноения и омертвения и основательно дренировать их. Но просто ли это сделать? Ведь мы предполагаем, что гнойно-некроти- ческий процесс локализуется преимущественно в сосудистом влагалище сонной артерии и яремной вены и распространяется только вдоль этих сосудов и за их пределы. Необходимо, следовательно, прежде всего обнажить на большом протяжении сосуды и окружающую их клетчатку. Сделать это при нормальном состоянии тканей, конечно, не особенно трудно, но при флегмоне препаровка в глубине шеи представляет чрезвычайно трудную задачу даже для самого опытного хирурга. Дело в том, что всякий воспалительный процесс неизбежно изменяет нормальные анатомические отношения: все ткани и органы резко меняют свой вид вследствие воспалительного уплотнения, утолщения, отека, гиперемии, вследствие дегенеративных процессов и пропитывания гнойным или серозным экссудатом. Фасции, рыхлая клетчатка, мышцы, сосуды и нервы спаиваются в одну сплошную массу и становятся очень трудно различимыми. И все эти изменения тем ярче выражены, чем тяжелее воспалительный процесс. В нашем случае при септической диффузной флегмоне мы должны, конечно, ожидать наибольших трудностей.
При препаровке воспаленного сосудистого влагалища всего серьезнее опасность повреждения яремной вены. Внезапное сильное кровотечение из
еще неотпрепарированной вены, замурованной в |
плотную |
клетчатку, ста- |
вит хирурга в очень затруднительное положение. |
Нельзя |
никоим образом |

ФЛЕГМОНЫ ШЕИ |
137 |
накладывать как попало пинцет Пеана на то место, откуда льется кровь, ибо при этом легко можно захватить пинцетом блуждающий нерв, расположенный рядом с веной. Последствием такого раздражения нерва может быть внезапная смерть вследствие остановки сердца и дыхания или по крайней мере более или менее длительные расстройства этих важнейших жизненных функций. Поэтому необходимо предварительно отпрепарировать вену, как ни трудна эта задача, и только тогда перевязать ее выше и ниже места ранения. В литературе, особенно у французских авторов, вы найдете совет действовать в глубине шеи при флегмонах исключительно желобоватым зондом. Такой совет я считаю совершенно неприемлемым, так как, во-первых, работа зондом нисколько не гарантирует от повреждения воспаленных и разрыхленных стенок вен и, во-вторых, совершенно не соответствует важнейшему требованию чисто анатомической препаровки. Гораздо безопаснее осторожно разрезать ткани скальпелем, чем разрывать их желобоватым зондом. Впрочем, в большинстве случаев я не вижу надобности в тщательной препаровке сосудистого влагалища при флегмонах шеи: достаточно лишь обнажить сосудисто-нервный пучок in toto на большом протяжении. Эта задача не так уж трудна. Надо сделать большой кожный разрез вдоль всего переднего края грудино-ключично-сосцевидной мышцы и тщательно обнажить этот край; если оттянуть мышцу немного кзади, то перед вами будет слой воспаленной соединительной ткани, это листок шейной фасции, покрывающей внутреннюю поверхность грудино-ключично-сосцевидной мышцы; непосредственно под этим листком расположена яремная вена, а кнутри и кпереди от нее — сонная артерия. Вся задача сводится к тому, чтобы осторожно разрезать эту шейную фасцию, ибо гной вы найдете под ней, вокруг сосудов. Разрезав фасцию, отложите нож в сторону и очень тщательно обследуйте пальцем всю область распространения гноя.
При обыкновенных глубоких аденофлегмонах на этом дело кончается, но при прогрессирующей септической флегмоне задача гораздо сложнее. Здесь мы обычно находим не гнойник, помещающийся в более или менее сформированной полости, а лишь диффузное, гнойное или гнилостное пропитывание клетчатки и мышц и омертвение их. Нередко такое пропитывание сопровождается резко выраженным склерозом окружающих тканей, который надо рассматривать как реактивный процесс. Как же поступать нам в подобных случаях, как остановить септическую флегмону? Рекомендуют, особенно французские авторы, действовать термокаутером, производя им длинные и глубокие борозды, а в промежутках между ними образовать многочисленные «колодцы», вертикально погружая наконечник термокаутера. Хотя мне и удалось однажды таким способом быстро излечить деревянистую флегмону подчелюстной области, но я считаю его пригодным только при поверхностных флегмонах. Нельзя же, в самом деле, вслепую погружать термокаутер в глубину шеи, где так много важных сосудов и нервов!
И здесь на первом плане должен быть анатомический принцип. Вся инфильтрированная воспаленная область должна быть тщательно распрепарована скальпелем и ножницами, диффузно пропитанные ткани должны быть расслоены плоскостными разрезами, омертвевшие части должны быть удалены, как при операции карбункула.
По такому плану нужно было оперировать и нашу больную. Операция была произведена под хлороформным наркозом в день поступления. Я дол-

138 ОЧЕРКИ ГНОЙНОЙ ХИРУРГИИ
жен был широко раскрыть не только грудино-ключично-сосцевидную область, но почти всю левую половину шеи, ибо вверху, в подчелюстной области, у больной была очень твердая припухлость, а внизу воспалительная опухоль далеко распространялась вперед, в область щитовидной железы и в яремную ямку, и назад — в надключичную область. Поэтому продольный разрез по переднему краю m. sternocleidomastoideus был совершенно недостаточен. Я сделал дугообразный разрез Кохера в верхней части шеи и второй, параллельный ему и тоже дугообразный, в нижней ее части. Оба эти разреза были соединены третьим, вертикальным, и оба получившихся лоскута отпрепарованы кпереди и кзади. Получился очень хороший доступ к глубоким частям шеи и к подкожной клетчатке. Под верхним концом грудино- ключично-сосцевидной мышцы найден довольно большой гнойник, какой обычно бывает здесь при аденофлегмонах. Подкожная и глубокая клетчатка шеи, сильно утолщенная и очень плотная, повсюду пронизанная мелкими гнойничками и во многих местах омертвевшая, очень напоминала такую же клетчатку карбункула. Она повсюду расслоена глубокими плоскостными разрезами, параллельными поверхности кожи. В толще грудино-ключично-со- сцевидной мышцы также найдены местами небольшие гнойники и очаги омертвения (гнойный миозит). Сонная артерия, яремная вена и блуждающий нерв замурованы в толстый слой инфильтрированной клетчатки их влагалища; эта клетчатка осторожно разрезана на всем протяжении, но гноя в ней не найдено. В нижней части шеи и в боковой области ее гнойников не было, и дело ограничивалось лишь вышеописанным гнойным пропитыванием и омертвением подкожной клетчатки. Такие же изменения найдены и в подчелюстной области, где до операции прощупывался деревянистый инфильтрат. Вдоль больших сосудов проложена дренажная трубка, и конец ее выведен через заднюю часть верхнего разреза (у заднего края грудино-ключично- сосцевидной мышцы), в расслоенную подкожную клетчатку и во все закоулки обширной раны введены марлевые выпускники, смоченные перекисью водорода; кожные лоскуты соединены над ними двумя швами.
Уже через день после операции температура упала до нормы, пульс очень улучшился. Повсюду в ране подкожная клетчатка омертвела и выделялась клочьями. Швы прорезались вследствие омертвения кожи на месте их, и кожные лоскуты разошлись. Однако рана быстро очистилась, выполнилась здоровыми грануляциями и через 20 дней почти зажила.
Выше я обращал внимание на то, что больная держит голову прямо, тогда как обычно при флегмонах шеи голова бывает наклонена в больную сторону. Цель такого наклонения ясна: грудино-ключично-сосцевидная мышца при этом укорачивается и ослабляется давление ее на расположенный под ней гнойник. Операция выяснила, почему наша больная не могла наклонять голову: мышца, пораженная гнойным миозитом, не могла сократиться.
Разобранный нами случай — самая тяжелая и, к счастью, редкая форма флегмон шеи. В той же regio sternocleidomastoidea весьма обычны гораздо менее опасные флегмоны, начинающиеся из глубоких лимфатических желез, цепью расположенных вдоль внутренней яремной вены. Это по большей части хорошо отграниченные склерозированной клетчаткой глубокие гнойники под грудино-ключично-сосцевидной мышцей. Ряд кратких примеров даст представление об этих флегмонах.
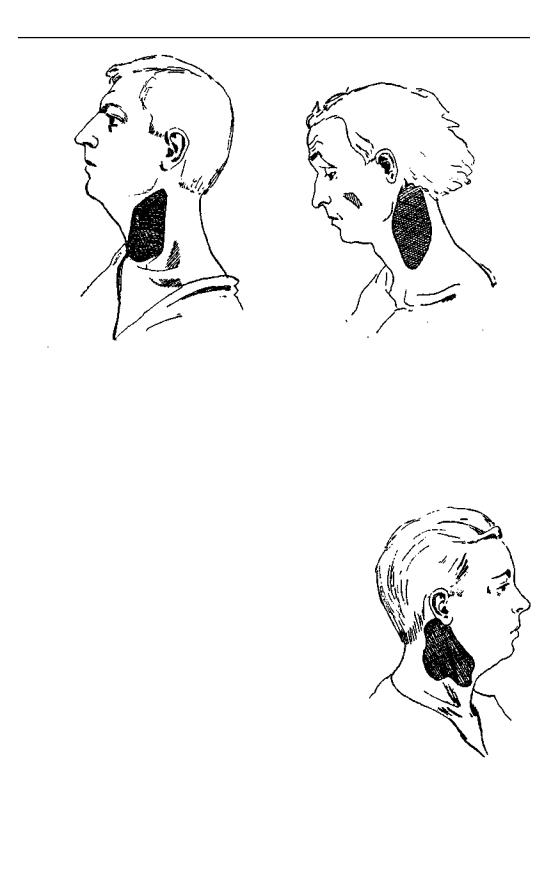
ФЛЕГМОНЫ ШЕИ |
139 |
Рис. 31. Больной П. Флегмона шеи |
Рис. 32. Больная М. Флегмона шеи |
после ангины (схема). |
на почве гриппа (схема). |
1.Больной П. (рис. 31). Флегмона после ангины, трехнедельной давности. Температура доходила до 40°. Плотная и болезненная опухоль обозначена на рисунке штриховкой. Пульс 98, температура 37,9-38,2°. Операция под местной анестезией. Все ткани на месте разреза вдоль переднего края грудино-ключично-сосцевидной мышцы были отечны и спаяны, так что трудно было отличить эту мышцу. Вскрыт хорошо отграниченный со всех сторон гнойник, помещавшийся над сосудисто-нервным пучком и содержавший около 1 Уг чайных ложек густого гноя. Выздоровление через 8 дней.
2.Больная М. (рис. 32). Гриппозная флегмона трехне-
дельной давности. Температура до 40°. Опухание имеет тестоватую консистенцию и неясно флюктуирует. Гнойная полость, вскрытая разрезом вдоль переднего края грудино-клю- чично-сосцевидной мышцы, была велика и приблизительно соответствовала границам опухоли. Она имела ту особенность, что не была отграничена склерозированной клетчаткой, и густой гной проникал между мышцами, сосудами и нервами, точно распрепаровывая их. Полость достигала сосцевидного отростка височной кости. Выздоровление в 7 дней.
3. Больной С. (рис. 33). Гриппозная флегмона, начавша- |
|
|
яся около 3 недель назад. Неровность границ плотной малобо- |
|
|
лезненной опухоли зависела от спаявшихся в пакеты лимфа- |
|
|
тических желез. Кожа над ней слегка покраснела. Не особен- |
|
|
но большая гнойная полость помещалась под верхней третью |
|
|
грудино-ключично-сосцевидной мышцы и впереди нее в fossa |
|
|
carotica. Эта полость везде была отграничена увеличенными и |
|
|
спаянными в пакеты лимфатическими железами. Через 4 дня |
|
|
больной выписан на амбулаторное лечение. |
|
|
4. Ребенок С. (рис. 34, а). Флегмона недельной давнос- |
Рис. 33. Гриппозная |
|
ти после кори. В результате сильного насморка возникла экс- |
||
флегмона шеи (схема). |
||
кориация кожи на верхней губе, которую усердно смазывали |
||
|
йодом вплоть до ожога. Температура 38,2°, пульс 112. Опухоль болезненна, обнаруживает глубокую флюктуацию. Под эфирным опьянением вскрыта глубокая, хорошо отграниченная гнойная полость под грудино-ключично-сосцевидной мышцей. На дне ее ясно прощупывались поперечные отростки шейных позвонков. Выписан через 8 дней.

140 |
ОЧЕРКИ ГНОЙНОЙ ХИРУРГИИ |
5. Ребенок П. (рис. 34, б). 20 дней тому назад заболел после кори и фурункула шеки. Припухлость тверда, не флюктуирует и в задней части дает ощущение бугристого пакета лимфатических желез. Разрез вдоль переднего края m. sternocleidomastoideus глубиной в 1,5 см привел к плотной воспалительной опухоли, очевидно, состоявшей из конгломерата спаянных лимфатических желез. Гноя вышло не больше двух капель, и в глубине пакета его, очевидно, не было, так как глубоко введенные в опухоль и там раскрытые куперовские ножницы гнойника не открыли. В глубину опухоли введен марлевый выпускник. На 11-й день ребенок выписан с резко уменьшившейся опухолью, чистой ранкой и нормальной температурой.
Как видите, картина болезни у обоих малышей была почти одинакова, а находки при операции совершенно различны. Кое-кто может сказать, что операция в случае 5 была не нужна. Я этого не думаю: где имелось две капли гноя, там его стало бы много, если бы не был сделан разрез. Но мне иногда случалось совсем не находить гноя в таких случаях, когда я с уверенностью ожидал его1.
Так было в случае 6 (б-ной Я., рис. 35), который очень похож на случаи 1 и 2. Это тоже опухоль шеи трехнедельной давности после ангины, плотная, нефлюктуирующая. Разница только в том, что самочувствие у больного лучше, чем у тех больных, и температура невысокая. При разрезе вдоль переднего края грудино-ключично-сосцевидной мышцы все ткани были сильно инфильтрированы и отечны, спаяны, как обычно при глубоких флегмонах. Разрезана сильно утолщенная задняя пластинка влагалища грудино-клю- чично-сосцевидной мышцы, но, вопреки ожиданию, гноя под ней не оказалось. Обнажены почти все глубокие лимфатические железы, но они оказались лишь увеличенными, отечными, разрыхленными и более темными, чем в нормальном состоянии. Никакого жидкого экссудата нигде не было ни капли. Рана рыхло выполнена йодоформной марлей и оставлена открытой. Температура в первые дни после операции держалась по вечерам около 39°. На 3-й день удален тампон и в ране найден серый налет и незначительное количество
а |
б |
Рис. 34. Послекоревые флегмоны шеи.
а— у ребенка С; б — у ребенка П. (схемы).
1В современных условиях при восполительных инфильтратах, где еще не наступило гнойное расплавление тканей, нет необходимости в немедленной операции. В таких случаях введение пенициллина в восполительный инфильтрат и применение физиотерапевтического лечения (соллюкс, УВЧ) приводит иногда к исчезновению воспалительной припухлости и полному излечению больных. При неуспехе консервативного лечения нельзя надолго откладывать вскрытие назревающего гнойника (Ред.).
