- •Пилоромиотомия при врожденном гипертрофическом стенозе
- •Гастротомия
- •Гастростомия*
- •Гастростомия по Witzel
- •Гастростомия по Kader
- •Гастростомия по Beck—Jianu
- •Катетральная гастростомия по Marwedel
- •Закрытие гастростомы
- •Гастростома по Neumann
- •Гастроэнтероанастомозы
- •Gastroenteroanastomosis antecolica anterior
- •Fiastroenteroanastomosis retrocolica anterior
- •Ваготомия по поводу пептической язвы Ваготомия или резекция?
- •Стволовая ваготомия
- •Цель операции при пептической язве желудка
- •Техника проведения типичной резекции желудка
- •Резекция желудка по способу Blllrofh 1
- •Скелетирование желудка
- •Восстановление непрерывности желудочно-кишечного тракта
- •Субтотальная резекция желудка
- •Тотальная гастрэктомия
- •Повторные резекции и другие повторные операции желудка
- •Повторные операции при осложнениях неязвенной этиологии
- •Повторные операции при осложнениях язвенной этиологии
- •Свищ поджелудочной железы
- •Несостоятельность швов, перитонит
зади нее рассекается, а селезенка вместе
с фун-дальной частью желудка и хвостом
поджелудочной железы извлекается из
ее ложа(рис. 5-212).
В тех случаях, когда резекция поджелудочной
железы не показана, селезеночная артерия
перевязывается и рассекается по верхнему
краю поджелудочной железы, а селезеночная
вена —позади поджелудочной
железы; селезенка отделяется от
поджелудочной железы вместе с желудком.
Короткие желудочные артерии между
селезенкой и желудком следует щадить. При необходимости резекции хвоста
поджелудочной железы селезеночные
артерия и вена перевязываются на уровне
планируемой резекции, железистая ткань
остро рассекается, проток поджелудочной
железы прошивается, плоскость разреза
железы ушивается швами, накладываемыми
в виде восьмерки. Жировая ткань между
верхним краем поджелудочной железы и
диафрагмой, содержащая лимфатические
узлы и протоки, полностью удаляется
(Szabolcs). Последним этапом гастрэктомии является
рассечение пищевода между двумя
раздавливающими инструментами и
удаление единым блоком желудка вместе
с малым и большим сальником, селезенкой
и окружающей лимфатической сетью
(возможно, и с хвостом поджелудочной
железы и отрезком поперечноободочной
кишки). Нижний конец пищевода с ранее
наложенным на него раздавливающим
инструментом поднимают из глубины ипроксимальнее(выше) инструмента
накладывают эзофагоэнтеростому. Можно
не рассекать кардии, в вскрыть заднюю
стенку пищевода, подняв желудок. В таком
случае задний ряд швов на эзофагоэнтеростому
накладывается еще до удаления желудка. Этап операции, относящийся к реконструкции,
описывается в главе по грудной хирургии,
на стр. 22). После операций на желудке, проведенных
по поводу пептической язвы, в
2—5%случаев возникают тяжелые
расстройства, устранение которых
вызывает необходимость в повторной
операции. Причинами неудачи первой
операции чаще всего служат (однако, не
всегда!) или неправильно поставленные
показания к ее проведению или неправильная
методика или техника выполнения этой
операции (Klimku).Повторная операция может стать
необходимой, если осложнения—не связаны с язвенной болезнью или—связаны с ней. Недостаточное опорожнение приводящей
петли кишки. Синдром плохого опорожнения
приводящей петли кишки наблюдается
после операции по
способу Biltroth
II.В результате недостаточного
опорожнения приводящей петли кишки
образуется застой желчи и поджелудочного
сока, попадающих в двенадцатиперстную
кишку, что сопровождается соответственными
жалобами и значительными расстройствами
пищеварения. Наиболее частой причиной
этого является:
а)приводящая петля оказалась
слишком длинной (см. рис.
5-203);
б)приводящая петля кишки не была
фиксирована к малой кривизне желудка
(см. стр. 457).
Рентгенологическое исследование
выявляет, что значительная часть
контрастного вещества попадает в
расширенную приводящую часть кишки,
откуда оно даже при повышенной
перистальтике очень медленно попадает
в отводящую кишечную петлю. Если
приводящая петля кишки образует большой
перегиб, то контрастное вещество в нее
вообще не попадает. В таких случаях
двенадцатиперстная кишка может
расшириться до ширины предплечья. Синдром приводящей петли кишки может
быть оперативно разрешен классическим
методом наложения анастомоза по способу
Braunмежду самыми
нижними участками приводящей и отводящей
петли. Хороший результат может быть
достигнут и в результате т. н.
реконструктивной операции. Недостаточное опорожнение отводящей
петли кишки.После операции по способу
Billroth
11в результате перегиба, сужения,
сдавливания спайками, перекручивания
и других причин появляется недостаточное
опорожнение отводящей петли кишки. Пища (а также контрастное вещество при
рентгенологическом исследовании) из
желудка или вообще не попадает в
отводящую петлю кишки, а полностью
поступает только в приводящую петлю,
или же небольшими порциями все же
поступает в отводящую петлю, но оттуда
возвращается в приводящую петлю.
Дифференцирование синдромов приводящей
и отводящей петли нелегко провести
даже с помощью рентгенологического
исследования. Когда в первые же дни после операции
остро возникает синдром отводящей
петли, то устранение механического
препятствия отведению часто возможно
путем небольшого вмешательства,
например, разъединения спаек, раскручивание
перекрутившейся петли кишки и т. п. Если
после резекции желудка по способу
Billroth
IIв течение первых 5—7дней опорожнения желудка не происходит,
а очевидной и простой механической
причины этого не обнаруживается, то
пассаж у недавно оперированного
больного, находящегося в довольно
тяжелом состоянии, нужно стремиться
восстановить путем как можно меньшего
оперативного вмешательства.
В пределах области первого вмешательства
повторно вторгаться не рекомендуется.
Следует с первой мобильной петлей тощей
кишки наложить
Повторные резекции и другие повторные операции желудка
Повторные операции при осложнениях неязвенной этиологии
gastroenteroanastoinosis antecolica anteriorс анастомозом по Braun
(Nissen).Это вмешательство позволяет
разрешить неотложную задачу. Позже
система анастомозов (вернее, их
бессистемность) может стать источником
тяжелых жалоб. Вокруг нефункционируюшего
анастомоза возникает слепой карман,
вследствие чего могут возникнуть
хроническое воспаление тонкой кишки,
застой нищи, поносы, малокровие. Третья операция призвана устранить
нефункционирующий анастомоз между
желудком и кишечником. Лучшим методом
для этого служат повторная резекция,
устранение всех анастомозов желудка
и наложение гастроэнтероанастомо-за
по способу antecolica
anterior (Billroth II) + анастомоза
по Braun. При возникновении через длительное
время после операции синдрома отводящей
петли, который носит хронический
характер, рекомендуется произвести
повторную резекцию с наложением
переднего анастомоза перед
поперечноободочной кишкой и анастомоза
по Braun. Мгновенное опорожнение желудка,
демпинг-синдром (реконструктивная
операция). Когда при рентгенологическом
исследовании после операции по способу
Billroth
IIконтрастное вещество мгновенно
проходит через культю желудка в тощую
кишку, говорят омгновенном опорожнении.Такое состояние часто (но не всегда)
сопровождается тяжелыми субъективными
жалобами больного, которые обычно
принято обобщенно определять как
демпинг-синдром. Его возникновения
можно ожидать особенно в случаях
расширенной резекции с наложением
широкого анастомоза. Операционное разрешение демпинг-синдрома
показано только при безэффективности
консервативной терапии, состоящей в
частом приеме пищи малыми порциями,
питании больного в полулежачем положении,
диете, медикаментозном лечении
трехкратной дачей 60мгкоронтина (пренил-амина) и пр. Оперативное лечение при демпинг-синдроме
в наше время состоит, как правило, в
реконструктивной операции
—превращении анастомоза,
наложенного по способу
Billroth II в анастомоз по сповобу
Billroth 1.Из множества методов
реконструкции лучше всего на практике
зарекомендовал себя метод, разработанный
Henley в
1952 году. Гастроэнтероанастомоз,
наложенный в ходе первой операции,
распрепаровывается, двойная кишечная
петля освобождается от брыжейки
поперечноободочной кишки. Приводящая
петля перерезается непосредственно
под желудком; при этом нужно следить,
чтобы не оставлялось слепого кармана
и не было нарушено кровоснабжение части
кишки, остающейся на желудке(рис.
5-213).
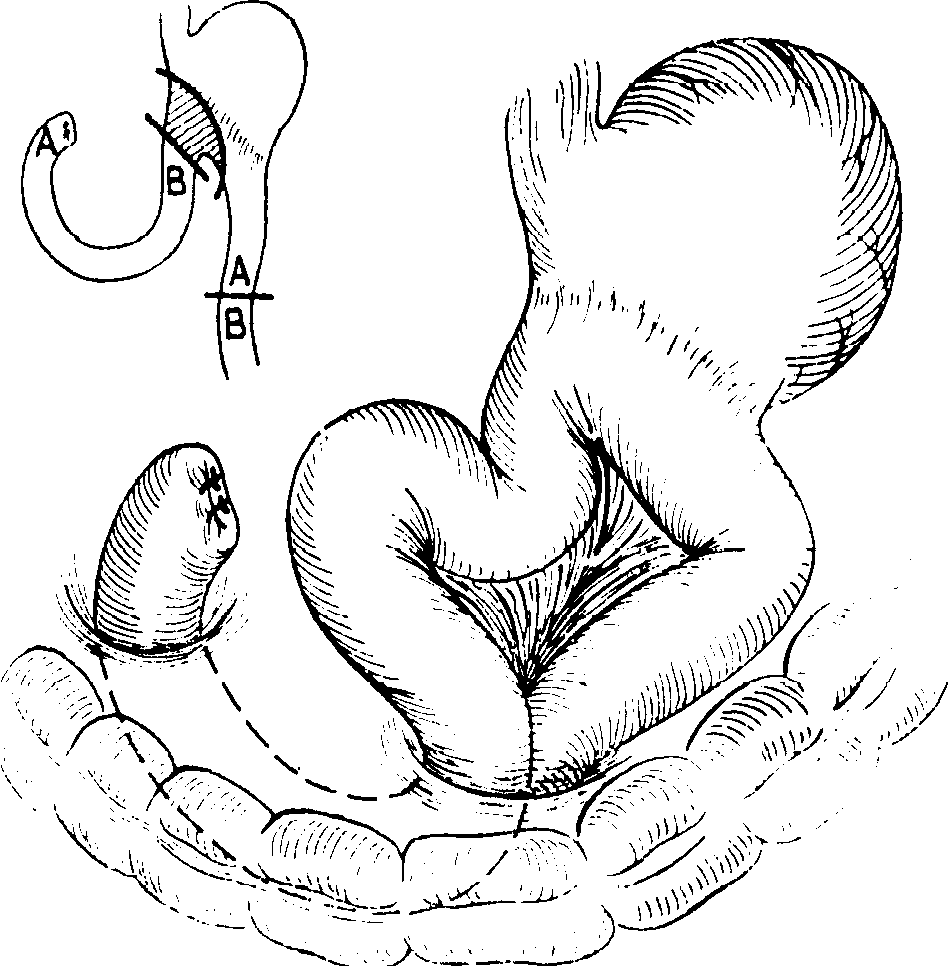
Отводящая петля перерезается примерно
в 15см от желудка,
через отверстие в брыжейке поперечноободочной
кишки она протягивается вверх, и верхняя
культя ее по способу «конец в конец»
Рис.
5-213. Операция
no Henley,
1.
Гастроэнтсроанастомоз освобождается
из брыжейки поперечноободпчной кишки,
приводящая петля отсекается и конец
кишки со стороны желудка зашивается
Рис.
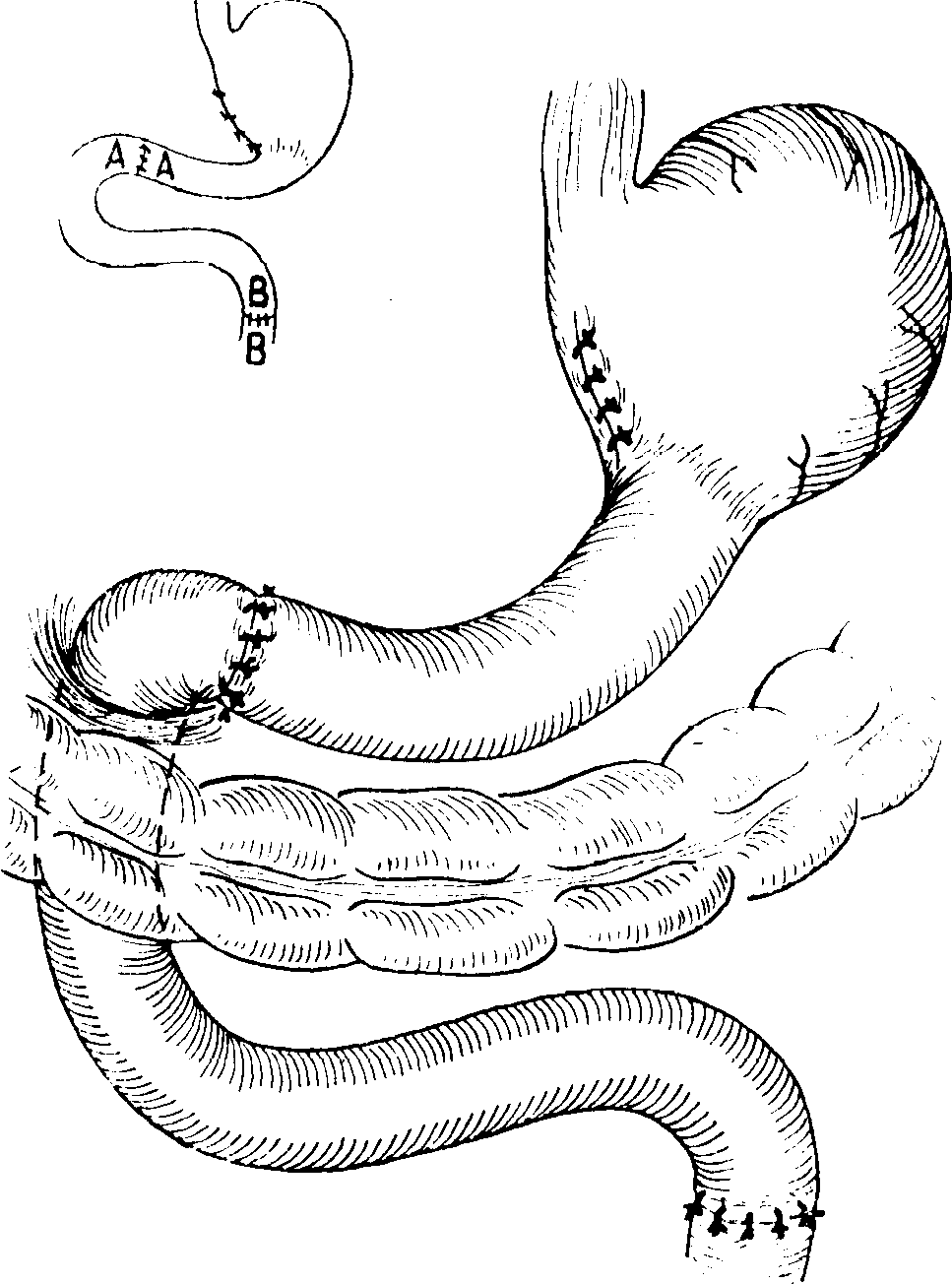
5-214. Операция
по
Henley,
II.
Отводящая петля кишки рассекается и
восстанавливается пассаж двенадцатиперстной
кишки