
- •Онкологические заболевания органов грудной клетки
- •1.1. Эпидемиология
- •1.2.2. Профессиональные вредности
- •1.3. Предраковые заболевания легких
- •1.4. Профилактика рака легкого
- •1.5. Классификация рака легкого
- •1.5.1. Клинико-анатомическая классификация
- •1.5.3. Международная классификация рака легкого по системе tnm
- •Международная классификация стадий рака легкого (1997 год)
- •1.6. Закономерности метастазирования рака легких
- •1.7. Диагностика рака легкого
- •1.7.1. Принципы диагностики рака легкого
- •1.7.3. Клиническая картина
- •I. Симптомы, вызванные внутриторакальным распространением опухоли
- •II. Симптомы, обусловленные внеторакальным распространением опухоли
- •III. Паранеопластические синдромы
- •1.7.4. Методы первичной диагностики рака легкого
- •I. Центральный рак легкого
- •III. Верхушечный рак Панкоста.
- •1.7.5. Скрытый рак легкого
- •1.7.6. Методы уточняющей диагностики рака легкого
- •1.7.7. Скрининг в диагностике рака легкого
- •1.8. Лечение рака легкого
- •1.8.1. Общие принципы лечения немелкоклеточного рака легкого
- •1.8.2. Хирургический метод
- •1.8.3. Лучевое лечение
- •1.8.4. Химиотерапия
- •1.8.5. Лечение мелкоклеточного рака
- •1.9. Симптоматическое лечение рака легкого
- •1.10. Результаты лечения и прогноз
- •1.11. Контрольные вопросы
- •1.12. Тестовые задания
- •Рекомендуемая литература
- •2.1. Эпидемиология рака пищевода
- •2.2. Анатомия средостения и пищевода
- •2.3. Этиология и патогенез рака пищевода
- •2.3.1. Предрасполагающие факторы этиопатогенеза
- •2.3.2. Предраковые заболевания
- •2.3.3. Аденокарциномные предраки
- •2.4. Классификация рака пищевода
- •2.4.1. Клиническая классификация
- •2.4.2. Международная классификация tnm
- •2.4.3. Японская классификация лимфоузлов
- •2.5. Диагностика рака пищевода
- •2.5.1. Клинические проявления рака пищевода
- •2.5.2. Дифференциальная диагностика заболевания
- •2.5.3. Эндоскопическая диагностика рака пищевода
- •2.5.4. Рентгенодиагностика рака пищевода
- •2.5.5. Дополнительные методы исследования
- •2.5.6. Скрининг в ранней диагностике рака пищевода
- •2.6. Лечение рака пищевода
- •2.6.1. Хирургическое лечение рака пищевода
- •2.6.1.1. Историческая справка хирургии рака пищевода
- •2.6.1.2. Противопоказания к оперативному лечению
- •2.6.1.3. Характеристика доступов в хирургии рака пищевода
- •2.6.1.4. Эндоскопическая хирургия рака пищевода
- •2.6.1.5. Лимфодиссекция при раке пищевода
- •2.6.1.6. Вопросы пластики пищевода
- •2.6.1.7. Прогноз хирургического лечения рака пищевода
- •2.6.1.8. Результаты хирургического лечения рака пищевода
- •2.6.2. Лучевая терапия рака пищевода
- •2.6.3. Химиотерапия рака пищевода
- •2.6.4. Комбинированное лечение рака пищевода
- •2.6.5. Паллиативное лечение рака пищевода
- •2.7. Контрольные вопросы
- •2.8. Тестовые задания
- •Рекомендуемая литература
- •3.1. Анатомия и физиология средостения
- •3.2. Классификация опухолей и кист средостения
- •3.3. Характеристика опухолей средостения
- •3.3.1. Опухоли тимуса
- •I. Органоспецифические опухоли вилочковой железы.
- •II. Органонеспецифические опухоли вилочковой железы.
- •3.3.2. Неврогенные опухоли средостения
- •I. Неврогенные опухоли из собственно нервной ткани.
- •II. Неврогенные опухоли из оболочек нервов.
- •3.3.3. Мезенхимальные опухоли средостения
- •I. Опухоли волокнистой соединительной ткани.
- •II. Опухоли жировой ткани.
- •III. Мезенхимальные опухоли из сосудов.
- •VI. Опухоли из гладкомышечной ткани.
- •V. Опухоли из нескольких тканей мезенхимальной природы.
- •3.3.4. Опухоли из лимфоретикулярной ткани
- •3.3.5. Опухоли из нескольких тканей, смещенных в средостение
- •3.4. Характеристика кист средостения
- •I. Врожденные кисты средостения.
- •II. По локализации:
- •3.5. Клиника опухолей средостения
- •3.5.1. Объективные признаки опухолевых образований средостения
- •3.5.2. Осложнения, вызываемые опухолями средостения
- •3.6. Диагностика опухолей средостения
- •3.6.1. Рентгенодиагностика
- •3.6.2. Компьютерная томография в диагностике опухолей средостения
- •3.6.3. Узи в диагностике опухолей средостения
- •3.6.4. Эндоскопическая и морфологическая диагностика опухолей средостения
- •3.6.5. Необходимый минимум обследования
- •3.6.6. Дифференциальная диагностика
- •3.7. Лечение опухолей средостения
- •3.7.1. Хирургическое лечение
- •3.7.2. Типы оперативных вмешательств
- •3.7.3. Выбор оперативного доступа
- •Основные принципы выбора оперативного доступа при новообразованиях средостения
- •3.7.4. Выбор объема операции
- •Основные принципы выбора объема операции при новообразованиях средостения
- •3.7.5. Особенности хирургической техники
- •3.7.6. Хирургическое лечение синдрома компрессии
- •3.7.7. Лечение злокачественных лимфом
- •3.8. Контрольные вопросы
- •3.10. Рекомендуемая литература
- •Ошибки в клинической онкологии: Руководство для врачей / Под ред. В.И.Чиссова, а.Х.Трахтенберга. – м.: Медицина, 2001. – 544с. Тестовые задания для самопроверки знаний Вариант I
- •Вариант II
- •Матрицы ответов к заданиям в тестовой форме для самопроверки знаний Модуль 1. Рак легкого
- •Модуль 2. Опухоли пищевода
- •Матрицы ответов к итоговым тестам Вариант 1.
- •Глоссарий
- •Интернет ресурсы
- •Онкологические заболевания органов грудной клетки
- •644043 Г. Омск, ул. Ленина, 12; тел. 23-05-98
Основные принципы выбора объема операции при новообразованиях средостения
Вид операции |
Показания |
Простое радикальное удаление |
Кисты и доброкачественные опухоли (за исключением тимогенных); злокачественные опухоли без инвазии окружающих органов, не склонные к лимфогенному метастазированию (за исключением тимогенных) |
Расширенное радикальное удаление |
Злокачественные опухоли без инвазии окружающих органов, склонные к лимфогенному метастазированию; опухоли и кисты вилочковой железы |
Комбинированное радикальное удаление |
Злокачественные опухоли с инвазией окружающих структур (за исключением опухолей, высокочувствительных к химиолучевой терапии) |
Декомпрессия средостения |
Опухоли, высокочувствительные к химиолучевой терапии, с инвазией окружающих структур; невозможность комбинированного радикального удаления злокачественной опухоли |
3.7.5. Особенности хирургической техники
Необходимый хирургический инструментарий. Излишне говорить о той роли, которую играет оснащенность инструментами в исходе оперативного вмешательства. Если для выполнения простых и расширенных радикальных вмешательств достаточно стандартного набора инструментов для операций на органах грудной клетки, то для выполнения комбинированной операции дополнительно могут потребоваться:
1) набор ангиохирургических инструментов;
2) набор инструментов для обработки костей;
3) атравматический шовный материал;
4) синтетическая ткань для аллопластики;
5) сосудистые протезы для вшивания в венозную и артериальную позицию.
Способы стернотомии и закрытия стернотомной раны. Если техника торакотомии и закрытия торакотомной раны общеизвестна и не вызывает трудностей, то вертикальная стернотомия, на наш взгляд, нуждается в кратком комментарии. Прежде всего, существуют разные инструменты для выполнения этого этапа.
Наиболее распространена стернотомия с помощью пилы Джигли, которая проводится специальным проводником или корнцангом через предварительно созданный копьевидными расширителями или другим инструментом канал в ретростернальном пространстве. Недостатками этого способа нам представляются:
1) травматизация костной ткани грудины и костного мозга зубцами пилы;
2) отсутствие возможности криволинейных и ломаных разрезов грудины.
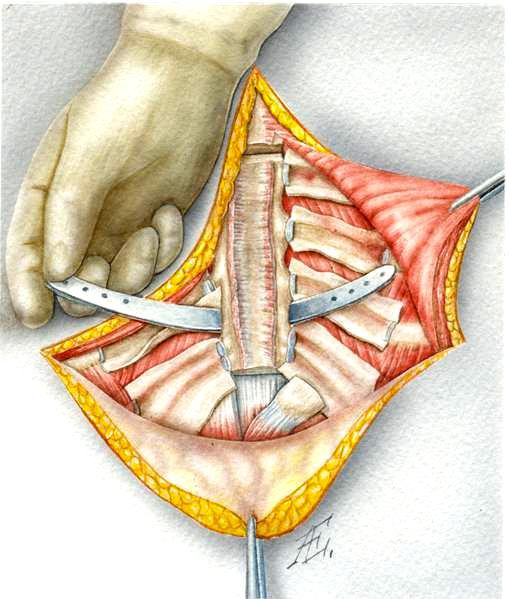
Стернотомия при посредстве стернотома-долота Долиотти лишена вышеуказанных недостатков. Кроме того, частичная вертикальная стернотомия может быть выполнена только с помощью стернотома. При закрытии стернотомной раны важно обеспечить тщательное сопоставление и стабильность отломков грудины до их сращения, т.е. на срок 4-5 недель. Для достижения этой цели предложено большое количество способов, предусматривающих как различные способы стернотомии: криволинейную, «волнообразную», ступенчатую, ломаную и др., так и разнообразные способы фиксации отломков: периоссальный и трансоссальный шов, механический шов танталовыми скрепками, фиксация различными металлоконструкциями и компрессионными аппаратами (рис. 108).
А
 Б
Б
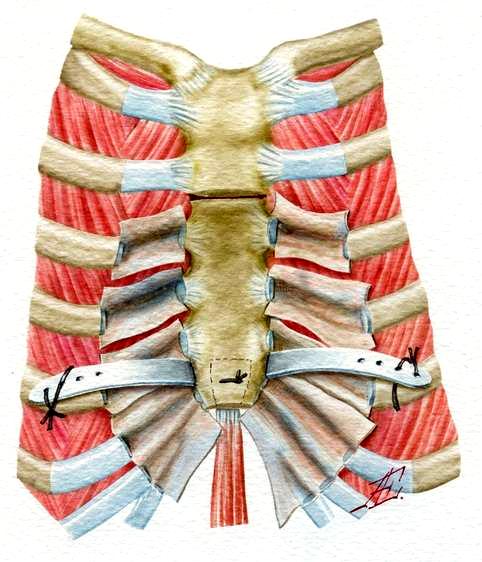
Рис. 108. Дополнительная фиксация грудины металлическими пластинами с памятью. А – проведение пластин; Б – фиксация к ребрам после согревания и расправления пластины.
Согласно опыту большинства торакальных хирургов, оптимальным инструментом для стернотомии представляется стернотом-долото Долиотти. Надежным способом фиксации отломков грудины мы считаем трансоссальный шов лавсановой нитью № 6-8 с применением инструментов для репозиции фрагментов грудины. Применение этой методики сводит развитие таких осложнений как остеомиелит грудины, лигатурные свищи грудины к минимуму.
Методика препаровки в средостении. Поскольку средостение являет собой средоточие жизненно важных органов, весьма важно препарировать и выделять находящиеся в нем образования, придерживаясь определенных правил.
1. Выполнять стернотомию необходимо на фоне пролонгированного выдоха больного, который должен быть обеспечен анестезиологом. Если до завершения стернотомии возникает необходимость осуществить вдох, проведение инструмента в этот момент следует приостановить. В противном случае возможно повреждение плевральных мешков, легких, перикарда и даже вскрытие камер сердца.
2. Прежде чем приступать к мобилизации опухоли, всегда следует осуществить ее биопсию и срочное гистологическое исследование, так как морфологический диагноз может влиять на объем операции. Медиастинальные лимфатические узлы также подлежат срочному исследованию в целях стадирования и определения оптимального объема вмешательства.
3. Рассекая и иссекая медиастинальную плевру, следует помнить, что в переднем средостении непосредственно под ней находятся диафрагмальные нервы, а в заднем - блуждающие. Те и другие следует по возможности сохранять, за исключением тех случаев, когда эти нервные стволы вовлечены в опухолевый инфильтрат. Повреждение диафрагмального нерва и даже случайное захватывание его в зажим ведет к параличу соответствующего купола диафрагмы, что связано с риском послеоперационной дыхательной недостаточности. Пересечение блуждающего нерва не связано с какими-либо серьезными опасностями, но попадание его в зажим или лигатуру может вызвать критическую брадикардию и гипотензию, способные привести к летальному исходу. В таких случаях следует либо немедленно снять ущемляющую лигатуру или инструмент, либо (если это невозможно или неэффективно) пересечь блуждающий нерв выше и ниже уровня ущемления.
4. Если опухоль интимно связана с перикардом, прежде чем предпринимать попытки отделить ее, целесообразно вскрыть перикард на интактном участке и убедиться в отсутствии прорастания миокарда. Если при этом выявляется инвазия перикарда, иссекать его также удобнее, начиная с интактного участка.
5. Прежде чем манипулировать на магистральных сосудах, необходимо выделить их по всей окружности дистальнее и проксимальнее участка прорастания или прирастания опухоли, чтобы иметь возможность немедленного временного гемостаза в случае повреждения стенки сосуда.
6. Верхнюю полую вену чаще всего приходится выделять интраперикардиально.
7. Отделяя образование от пищевода, важно сохранять как можно больше мышечного слоя его стенки. Препаровку облегчает введение толстого зонда в просвет пищевода. Следует стремиться сохранять блуждающие нервы, проходящие по стенкам пищевода.
8. Выделяя местнораспространенную злокачественную опухоль, следует воздерживаться от пересечения каких-либо органов, крупных сосудов, нервов до того момента, как опухолевый инфильтрат со всеми проросшими образованиями будет выделен со всех сторон и будет получен результат гистологического исследования. Только после этого можно принять окончательное решение относительно объема вмешательства.
Пренебрежение этими несложными правилами может привести к интраоперационным осложнениям и неблагоприятному исходу.
Особенности удаления отдельных видов опухолей и кист. Опухоли и кисты вилочковой железы, как уже отмечалось, требуют расширенной тимэктомии удаления тимуса вместе с клетчаткой переднего средостения. Ключевыми моментами операции являются выделение и обработка верхних и нижних полюсов тимуса (технически обычно удобнее начинать выделение с нижних полюсов) и вены Кениса, впадающей обыкновенно в левую плечеголовную вену.
Медиастинально-шейный зоб часто удается вывести в шейную рану, так как медиастинальная его часть не имеет своих сосудов. Если это не удается, проблему решает частичная вертикальная стернотомия. В остальном операция не отличается от обычной резекции щитовидной железы.
Особенности техники комбинированных вмешательств. Ограниченная резекция 1-2 ребер обычно не требует пластических процедур. Дефект удается закрыть местными тканями, флотация такого участка грудной стенки минимальна и не вызывает нарушений дыхания. После более обширного иссечения ребер и межреберных мышц создавшийся дефект, во избежание формирования клапана и возможной в связи с этим дыхательной недостаточности, следует закрыть либо мышечным лоскутом на ножке, либо синтетической заплатой (фиксируя ее к выше- и нижележащим ребрам), либо комбинацией алло- и аутопластики.
Дефект грудной стенки, создающийся после полной или частичной стернэктомии, закрывают мышечным лоскутом или большим сальником на ножке. Для формирования мышечного лоскута используют большую грудную или переднюю зубчатую мышцу, широчайшую мышцу спины или прямую мышцу живота. Медиастинальную и реберную плевру, вторично пораженную злокачественной опухолью, можно иссекать на любом протяжении, вплоть до тотальной плеврэктомии (последняя целесообразна в случае диссеминированного поражения имплантатами). Перикард также можно при необходимости иссечь на любом протяжении. Обширные дефекты перикарда, которые нельзя ни ушить из-за возможного сдавления сердца, ни оставить открытыми в связи с риском его вывиха, можно закрывать как аутомышцей на ножке (используя переднюю зубчатую, большую грудную или широчайшую мышцу спины), так и синтетической тканью или ксеноперикардом. Наша клиника располагает наблюдением пластики перикарда свободным мышечным лоскутом с хорошим непосредственным и отдаленным результатом.
Перевязка одной из плечеголовных вен после ее резекции не сопровождается стойкими нарушениями венозного оттока: системы противоположной плечеголовной, непарной и полунепарной вен в таких случаях обеспечивают венозный отток в достаточной мере, причем на момент операции этот коллатеральный отток обычно уже функционирует. Перевязка верхней полой или обеих плечеголовных вен в принципе допустима, так как не ведет к летальному исходу, но нежелательна, поскольку после этого явления венозного застоя в отдаленные сроки обычно полностью не компенсируются. По возможности резецированную верхнюю полую вену лучше протезировать.
Инфильтрированный опухолью купол диафрагмы также целесообразно иссечь в пределах здоровых тканей с последующей аутопластикой. После обширной резекции купола диафрагмы ожидать от него полноценной функции не приходится, поэтому восстановление купола имеет целью главным образом предотвращение миграции органов брюшной полости в полость плевры. Дефект правого купола диафрагмы может быть закрыт путем гепатопексии. Левый купол диафрагмы предпочтительно восстанавливать пластикой мышечным лоскутом на ножке, для чего могут быть использованы передняя зубчатая мышца или широчайшая мышца спины.
В случае инвазии стенки трахеи допустимо ее частичное иссечение по толщине без вскрытия просвета. Альтернативой является резекция трахеи с восстановлением ее тем или иным способом. Прорастание всех слоев стенки пищевода влечет за собой его резекцию с одномоментным или отсроченным восстановлением либо декомпрессивную операцию.
