
- •Онкологические заболевания органов грудной клетки
- •1.1. Эпидемиология
- •1.2.2. Профессиональные вредности
- •1.3. Предраковые заболевания легких
- •1.4. Профилактика рака легкого
- •1.5. Классификация рака легкого
- •1.5.1. Клинико-анатомическая классификация
- •1.5.3. Международная классификация рака легкого по системе tnm
- •Международная классификация стадий рака легкого (1997 год)
- •1.6. Закономерности метастазирования рака легких
- •1.7. Диагностика рака легкого
- •1.7.1. Принципы диагностики рака легкого
- •1.7.3. Клиническая картина
- •I. Симптомы, вызванные внутриторакальным распространением опухоли
- •II. Симптомы, обусловленные внеторакальным распространением опухоли
- •III. Паранеопластические синдромы
- •1.7.4. Методы первичной диагностики рака легкого
- •I. Центральный рак легкого
- •III. Верхушечный рак Панкоста.
- •1.7.5. Скрытый рак легкого
- •1.7.6. Методы уточняющей диагностики рака легкого
- •1.7.7. Скрининг в диагностике рака легкого
- •1.8. Лечение рака легкого
- •1.8.1. Общие принципы лечения немелкоклеточного рака легкого
- •1.8.2. Хирургический метод
- •1.8.3. Лучевое лечение
- •1.8.4. Химиотерапия
- •1.8.5. Лечение мелкоклеточного рака
- •1.9. Симптоматическое лечение рака легкого
- •1.10. Результаты лечения и прогноз
- •1.11. Контрольные вопросы
- •1.12. Тестовые задания
- •Рекомендуемая литература
- •2.1. Эпидемиология рака пищевода
- •2.2. Анатомия средостения и пищевода
- •2.3. Этиология и патогенез рака пищевода
- •2.3.1. Предрасполагающие факторы этиопатогенеза
- •2.3.2. Предраковые заболевания
- •2.3.3. Аденокарциномные предраки
- •2.4. Классификация рака пищевода
- •2.4.1. Клиническая классификация
- •2.4.2. Международная классификация tnm
- •2.4.3. Японская классификация лимфоузлов
- •2.5. Диагностика рака пищевода
- •2.5.1. Клинические проявления рака пищевода
- •2.5.2. Дифференциальная диагностика заболевания
- •2.5.3. Эндоскопическая диагностика рака пищевода
- •2.5.4. Рентгенодиагностика рака пищевода
- •2.5.5. Дополнительные методы исследования
- •2.5.6. Скрининг в ранней диагностике рака пищевода
- •2.6. Лечение рака пищевода
- •2.6.1. Хирургическое лечение рака пищевода
- •2.6.1.1. Историческая справка хирургии рака пищевода
- •2.6.1.2. Противопоказания к оперативному лечению
- •2.6.1.3. Характеристика доступов в хирургии рака пищевода
- •2.6.1.4. Эндоскопическая хирургия рака пищевода
- •2.6.1.5. Лимфодиссекция при раке пищевода
- •2.6.1.6. Вопросы пластики пищевода
- •2.6.1.7. Прогноз хирургического лечения рака пищевода
- •2.6.1.8. Результаты хирургического лечения рака пищевода
- •2.6.2. Лучевая терапия рака пищевода
- •2.6.3. Химиотерапия рака пищевода
- •2.6.4. Комбинированное лечение рака пищевода
- •2.6.5. Паллиативное лечение рака пищевода
- •2.7. Контрольные вопросы
- •2.8. Тестовые задания
- •Рекомендуемая литература
- •3.1. Анатомия и физиология средостения
- •3.2. Классификация опухолей и кист средостения
- •3.3. Характеристика опухолей средостения
- •3.3.1. Опухоли тимуса
- •I. Органоспецифические опухоли вилочковой железы.
- •II. Органонеспецифические опухоли вилочковой железы.
- •3.3.2. Неврогенные опухоли средостения
- •I. Неврогенные опухоли из собственно нервной ткани.
- •II. Неврогенные опухоли из оболочек нервов.
- •3.3.3. Мезенхимальные опухоли средостения
- •I. Опухоли волокнистой соединительной ткани.
- •II. Опухоли жировой ткани.
- •III. Мезенхимальные опухоли из сосудов.
- •VI. Опухоли из гладкомышечной ткани.
- •V. Опухоли из нескольких тканей мезенхимальной природы.
- •3.3.4. Опухоли из лимфоретикулярной ткани
- •3.3.5. Опухоли из нескольких тканей, смещенных в средостение
- •3.4. Характеристика кист средостения
- •I. Врожденные кисты средостения.
- •II. По локализации:
- •3.5. Клиника опухолей средостения
- •3.5.1. Объективные признаки опухолевых образований средостения
- •3.5.2. Осложнения, вызываемые опухолями средостения
- •3.6. Диагностика опухолей средостения
- •3.6.1. Рентгенодиагностика
- •3.6.2. Компьютерная томография в диагностике опухолей средостения
- •3.6.3. Узи в диагностике опухолей средостения
- •3.6.4. Эндоскопическая и морфологическая диагностика опухолей средостения
- •3.6.5. Необходимый минимум обследования
- •3.6.6. Дифференциальная диагностика
- •3.7. Лечение опухолей средостения
- •3.7.1. Хирургическое лечение
- •3.7.2. Типы оперативных вмешательств
- •3.7.3. Выбор оперативного доступа
- •Основные принципы выбора оперативного доступа при новообразованиях средостения
- •3.7.4. Выбор объема операции
- •Основные принципы выбора объема операции при новообразованиях средостения
- •3.7.5. Особенности хирургической техники
- •3.7.6. Хирургическое лечение синдрома компрессии
- •3.7.7. Лечение злокачественных лимфом
- •3.8. Контрольные вопросы
- •3.10. Рекомендуемая литература
- •Ошибки в клинической онкологии: Руководство для врачей / Под ред. В.И.Чиссова, а.Х.Трахтенберга. – м.: Медицина, 2001. – 544с. Тестовые задания для самопроверки знаний Вариант I
- •Вариант II
- •Матрицы ответов к заданиям в тестовой форме для самопроверки знаний Модуль 1. Рак легкого
- •Модуль 2. Опухоли пищевода
- •Матрицы ответов к итоговым тестам Вариант 1.
- •Глоссарий
- •Интернет ресурсы
- •Онкологические заболевания органов грудной клетки
- •644043 Г. Омск, ул. Ленина, 12; тел. 23-05-98
3.3.5. Опухоли из нескольких тканей, смещенных в средостение
Медиастинальными называются зобы, располагающиеся в грудной полости. Локализация железы при этом может быть самой различной (полностью или частично загрудинной, в переднем, заднем средостении и др.). Такое топографическое разнообразие вариантов медиастинального зоба вызвано возможностью опущения в средостение шейного зоба или отдельных, отшнуровавшихся его узлов, или развития зоба из смещенных эмбриональных зачатков щитовидной железы.
Предложено много классификаций торакальных зобов, среди которых наиболее удобна в практическом отношении классификация Б.В.Петровского (1960), который выделяет: 1) внутригрудной зоб; 2) «ныряющий» зоб; 3) загрудинный зоб.
«Ныряющий» зоб назван так потому, что при кашле, натуживании он может выходить из средостения в шею. Перемещение зоба или отшнуровавшихся от него узлов в
средостение приводит главным образом к возникновению «ныряющего» или загрудинного зоба. Развитие внутригрудного зоба в основном бывает обусловлено эмбриологическими причинами: смещение в средостение эмбриональных зачатков щитовидной железы.
«Ныряющий» и загрудинный зобы довольно редкая патология, но они встречаются гораздо чаще истинного внутригрудного зоба. А.Н.Бакулев и Р.С.Колесникова (1967) из 160 больных, оперированных по поводу опухолей и кист средостения, загрудинный зоб обнаружили у 8,1% больных, тогда как только у 3,5% оперированных был внутригрудной зоб. Медиастинальные зобы в 4 раза чаще встречаются у женщин, чем у мужчин, наиболее часто в возрасте 40-60 лет. Локализуются чаще в переднем верхнем отделе средостения.
Макроскопически могут быть округлыми, овальными, неправильной формы. Размеры описанных струм варьируются от 3-4 до 13 см. Небольшие внутригрудные струмы часто протекают бессимптомно, по мере роста зоб может давить на органы средостения (трахею, пищевод, нервы, сосуды) и вызывать симптомы, обусловленные внутригрудной компрессией. При длительном существовании медиастинального зоба, в зоне его давления на трахею может возникнуть очаговая трахеомаляция. Клинически торакальные зобы могут сопровождаться явлениями гипертиреоза.
3.4. Характеристика кист средостения
Кисты средостения занимают значительное место в медиастинальной патологии, составляют до 14% от общего числа новообразований средостения. Среди множества кистозных образований принято различать истинные (первичные, врожденные) кисты средостения, развивающиеся из целома или из передней кишки, и вторичные (приобретенные) кисты, развивающиеся из различных органов и лимфатических сосудов средостения, а также паразитарные и исходящие из пограничных областей (менингеальные) (рис. 85).
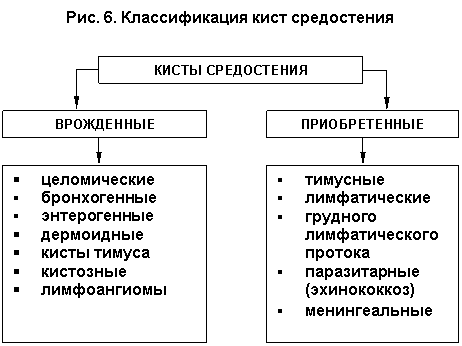
Рис. 85. Классификация кист средостения.
I. Врожденные кисты средостения.
Это весьма разнообразная как морфологически, так и по своей локализации группа новообразований. Обычно в средостении выявляются следующие виды кист:
1) кисты тимуса обычно локализуются в верхнем отделе переднего средостения;
2) кисты перикарда и их разновидности – дивертикулы, обычно располагаются в нижнем отделе переднего средостения в кардиодиафрагмальных углах;
3) бронхогенные и энтерогенные кисты чаще в заднем и среднем средостении;
4) дермоидные кисты и тератомы обычно в переднем средостении;
5) кисты щитовидной железы обычно в среднем средостении, верхних отделах переднего и заднего средостения.
1. Целомические кисты и дивертикулы перикарда. Полые тонкостенные образования, по строению напоминающие перикард, возникают в результате порока развития. Целомические кисты и дивертикулы перикарда являются довольно редкими заболеваниями: выявляются у 3,3-14,2% больных, оперированных по поводу медиастинальных новообразований. Целомические кисты перикарда обнаруживаются у лиц обоего пола в возрасте от 30 до 50 лет. Наиболее часто кисты перикарда локализуются в переднем средостении справа.
По классификации Н.Г.Батищева (1967) выделяются следующие кисты и дивертикулы перикарда.
I. По строению (однокамерные и многокамерные кисты):
1) кисты, сообщающиеся с полостью перикарда;
2) кисты, связанные с перикардом ножкой или плоскостным сращением;
3) отшнуровавшиеся кисты.
