- •Онкологические заболевания органов грудной клетки
- •1.1. Эпидемиология
- •1.2.2. Профессиональные вредности
- •1.3. Предраковые заболевания легких
- •1.4. Профилактика рака легкого
- •1.5. Классификация рака легкого
- •1.5.1. Клинико-анатомическая классификация
- •1.5.3. Международная классификация рака легкого по системе tnm
- •Международная классификация стадий рака легкого (1997 год)
- •1.6. Закономерности метастазирования рака легких
- •1.7. Диагностика рака легкого
- •1.7.1. Принципы диагностики рака легкого
- •1.7.3. Клиническая картина
- •I. Симптомы, вызванные внутриторакальным распространением опухоли
- •II. Симптомы, обусловленные внеторакальным распространением опухоли
- •III. Паранеопластические синдромы
- •1.7.4. Методы первичной диагностики рака легкого
- •I. Центральный рак легкого
- •III. Верхушечный рак Панкоста.
- •1.7.5. Скрытый рак легкого
- •1.7.6. Методы уточняющей диагностики рака легкого
- •1.7.7. Скрининг в диагностике рака легкого
- •1.8. Лечение рака легкого
- •1.8.1. Общие принципы лечения немелкоклеточного рака легкого
- •1.8.2. Хирургический метод
- •1.8.3. Лучевое лечение
- •1.8.4. Химиотерапия
- •1.8.5. Лечение мелкоклеточного рака
- •1.9. Симптоматическое лечение рака легкого
- •1.10. Результаты лечения и прогноз
- •1.11. Контрольные вопросы
- •1.12. Тестовые задания
- •Рекомендуемая литература
- •2.1. Эпидемиология рака пищевода
- •2.2. Анатомия средостения и пищевода
- •2.3. Этиология и патогенез рака пищевода
- •2.3.1. Предрасполагающие факторы этиопатогенеза
- •2.3.2. Предраковые заболевания
- •2.3.3. Аденокарциномные предраки
- •2.4. Классификация рака пищевода
- •2.4.1. Клиническая классификация
- •2.4.2. Международная классификация tnm
- •2.4.3. Японская классификация лимфоузлов
- •2.5. Диагностика рака пищевода
- •2.5.1. Клинические проявления рака пищевода
- •2.5.2. Дифференциальная диагностика заболевания
- •2.5.3. Эндоскопическая диагностика рака пищевода
- •2.5.4. Рентгенодиагностика рака пищевода
- •2.5.5. Дополнительные методы исследования
- •2.5.6. Скрининг в ранней диагностике рака пищевода
- •2.6. Лечение рака пищевода
- •2.6.1. Хирургическое лечение рака пищевода
- •2.6.1.1. Историческая справка хирургии рака пищевода
- •2.6.1.2. Противопоказания к оперативному лечению
- •2.6.1.3. Характеристика доступов в хирургии рака пищевода
- •2.6.1.4. Эндоскопическая хирургия рака пищевода
- •2.6.1.5. Лимфодиссекция при раке пищевода
- •2.6.1.6. Вопросы пластики пищевода
- •2.6.1.7. Прогноз хирургического лечения рака пищевода
- •2.6.1.8. Результаты хирургического лечения рака пищевода
- •2.6.2. Лучевая терапия рака пищевода
- •2.6.3. Химиотерапия рака пищевода
- •2.6.4. Комбинированное лечение рака пищевода
- •2.6.5. Паллиативное лечение рака пищевода
- •2.7. Контрольные вопросы
- •2.8. Тестовые задания
- •Рекомендуемая литература
- •3.1. Анатомия и физиология средостения
- •3.2. Классификация опухолей и кист средостения
- •3.3. Характеристика опухолей средостения
- •3.3.1. Опухоли тимуса
- •I. Органоспецифические опухоли вилочковой железы.
- •II. Органонеспецифические опухоли вилочковой железы.
- •3.3.2. Неврогенные опухоли средостения
- •I. Неврогенные опухоли из собственно нервной ткани.
- •II. Неврогенные опухоли из оболочек нервов.
- •3.3.3. Мезенхимальные опухоли средостения
- •I. Опухоли волокнистой соединительной ткани.
- •II. Опухоли жировой ткани.
- •III. Мезенхимальные опухоли из сосудов.
- •VI. Опухоли из гладкомышечной ткани.
- •V. Опухоли из нескольких тканей мезенхимальной природы.
- •3.3.4. Опухоли из лимфоретикулярной ткани
- •3.3.5. Опухоли из нескольких тканей, смещенных в средостение
- •3.4. Характеристика кист средостения
- •I. Врожденные кисты средостения.
- •II. По локализации:
- •3.5. Клиника опухолей средостения
- •3.5.1. Объективные признаки опухолевых образований средостения
- •3.5.2. Осложнения, вызываемые опухолями средостения
- •3.6. Диагностика опухолей средостения
- •3.6.1. Рентгенодиагностика
- •3.6.2. Компьютерная томография в диагностике опухолей средостения
- •3.6.3. Узи в диагностике опухолей средостения
- •3.6.4. Эндоскопическая и морфологическая диагностика опухолей средостения
- •3.6.5. Необходимый минимум обследования
- •3.6.6. Дифференциальная диагностика
- •3.7. Лечение опухолей средостения
- •3.7.1. Хирургическое лечение
- •3.7.2. Типы оперативных вмешательств
- •3.7.3. Выбор оперативного доступа
- •Основные принципы выбора оперативного доступа при новообразованиях средостения
- •3.7.4. Выбор объема операции
- •Основные принципы выбора объема операции при новообразованиях средостения
- •3.7.5. Особенности хирургической техники
- •3.7.6. Хирургическое лечение синдрома компрессии
- •3.7.7. Лечение злокачественных лимфом
- •3.8. Контрольные вопросы
- •3.10. Рекомендуемая литература
- •Ошибки в клинической онкологии: Руководство для врачей / Под ред. В.И.Чиссова, а.Х.Трахтенберга. – м.: Медицина, 2001. – 544с. Тестовые задания для самопроверки знаний Вариант I
- •Вариант II
- •Матрицы ответов к заданиям в тестовой форме для самопроверки знаний Модуль 1. Рак легкого
- •Модуль 2. Опухоли пищевода
- •Матрицы ответов к итоговым тестам Вариант 1.
- •Глоссарий
- •Интернет ресурсы
- •Онкологические заболевания органов грудной клетки
- •644043 Г. Омск, ул. Ленина, 12; тел. 23-05-98
3.1. Анатомия и физиология средостения
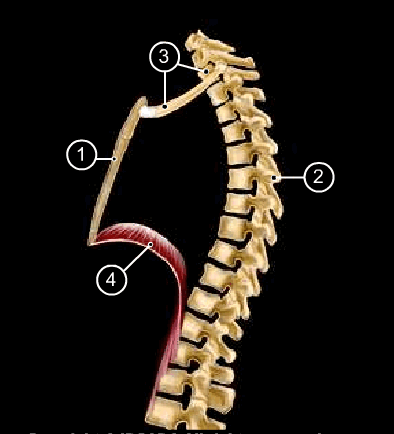
Средостение - это пространство между правой и левой плевральными полостями, выполненное жировой клетчаткой с расположенным в ней комплексом органов. Спереди средостение ограничено грудиной, сзади грудным отделом позвоночного столба, с боков правой и левой медиастинальной плеврой. Вверху средостение простирается до верхней апертуры грудной клетки, внизу до диафрагмы (рис. 70).
|
Рис. 70. Границы средостения: 1 – грудина (спереди); 2 – грудные позвонки (сзади); 3 – первое ребро, первый грудной позвонок, рукоятка грудины (сверху); 4 – диафрагма (снизу). |
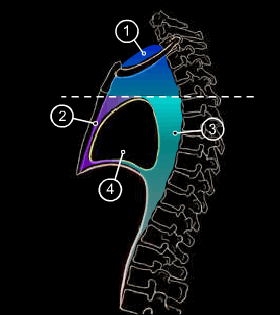
Естественных отграничений в средостении нет. Фронтальная плоскость, проходящая через заднюю стенку трахеи, условно делит средостение на переднее и заднее. Горизонтальная плоскость, проведенная через бифуркацию трахеи и между 4-м и 5-м грудными позвонками, условно делит переднее и заднее средостение на верхний и нижний отделы. Выделяется также среднее средостение: пространство, ограниченное спереди магистральными сосудами, сзади задней стенкой трахеи, сверху верхней грудной апертурой, снизу уровнем бифуркации трахеи (рис. 71).
|
Рис. 71. Отделы средостения: 1 – верхнее, 2 – переднее, 3 – заднее и 4 – среднее. |
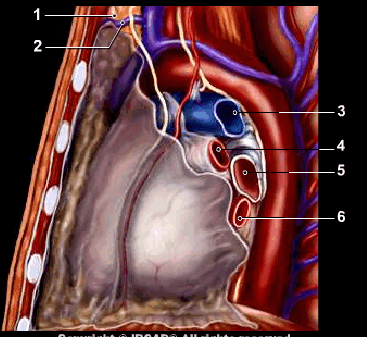
Содержимое верхнего отдела переднего средостения вилочковая железа, верхняя полая и плечеголовные вены, дуга аорты с ее ветвями: плечеголовным стволом, левыми сонной и подключичной артериями, диафрагмальные и возвратные гортанные нервы, грудной отдел трахеи и несколько групп медиастинальных лимфатических узлов (рис. 72).
|
Рис. 72. Органы средостения: 1 – вилочковая железа, 2 – внутренняя маммарная вена, 3 – легочная артерия, 4 верхняя легочная вена, 5 – левый главный бронх, 6 – нижняя легочная вена. |
Нижний отдел переднего средостения целиком занят сердцем и перикардом, туда же спускаются диафрагмальные нервы. В верхнем отделе заднего средостения проходят грудной отдел пищевода, блуждающие нервы, цепочки симпатических ганглиев; в нижнем отделе заднего средостения к ним присоединяется нисходящий отдел грудной аорты (рис. 72).
Средостение представляет собой средоточие жизненно важных органов и анатомических образований, замкнутых в ограниченном пространстве и оттого особенно уязвимых для любого объемного процесса, независимо от степени его злокачественности. Сдавление или инвазия этих органов растущим новообразованием обусловливает разнообразные и нередко угрожающие жизни симптомокомплексы. Постоянные колебания внутригрудного давления, связанные с дыхательными экскурсиями, усугубляют фактор компрессии.
В средостении можно обнаружить практически любые гистологические формы новообразований всех степеней злокачественности от раковых и еще более агрессивных саркоматозных опухолей до казуистически редких кист. Назвать определенные цифры частоты той или иной гистологической формы среди образований средостения можно лишь приблизительно, так как нозологическое распределение образований в большой степени зависит от возраста больных, географического региона, а также от профиля той или иной клиники.
Тем не менее анализ литературы позволяет выделить некоторые общие закономерности. Наиболее часто в средостении обнаруживаются тимомы и другие образования тимуса, нейрогенные опухоли, тератомы, лимфомы, врожденные кисты, разнообразные виды сарком, образования щитовидной железы, хондромы. Кроме того, средостение - нередкая локализация лимфогенных метастазов злокачественных опухолей самых разных органов.
Из органов эндокринной системы в патологии средостения большую роль играют щитовидная и вилочковая железы (рис. 73). Щитовидная железа при зобе 4-5 степени может опускаться в средостение («ныряющий» зоб) или располагаться там с рождения (внутригрудной зоб), вызывая сдавление органов. Вилочковая железа при нарушении естественного процесса инволюции может сама по себе формировать специфические заболевания (миастения), при росте сдавливать органы средостения, а самое главное, является основным источником опухолей средостения.
Вилочковая железа, или тимус дольчатый орган, расположенный в передне-верхнем средостении (рис. 73). Орган обычно состоит из двух долей, реже встречаются варианты строения с одной, тремя или более долями, что, по мнению ряда авторов, является следствием нарушения его развития.
Вилочковая железа развивается из третьего и в меньшей степени – из четвертого глоточных карманов, затем опускается до уровня верхнего средостения. Как результат данного изменения положения ткань вилочковой железы может сохраняться в области шеи, жировой ткани средостения в виде узелковых островков в любой точке вдоль того маршрута, который она проделывает по мере опускания.
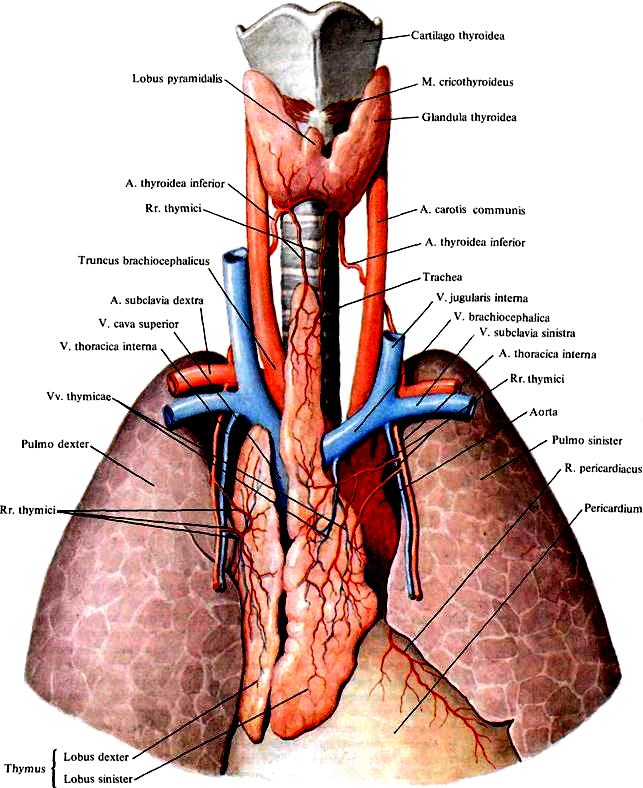
Рис. 73. Топографическая анатомия эндокринных желез (щитовидная и вилочковая) средостения.
В тимусе различают шейный и грудной отделы. Шейный отдел хорошо выражен у детей и достигает нижнего края языка. У половины взрослых он отсутствует. В грудном отделе правая и левая доли, соединенные рыхлой соединительной тканью, тесно примыкают или накладываются друг на друга.
По данным разных авторов, тимус в онтогенезе подвергается сложным морфологическим изменениям (рис. 74).
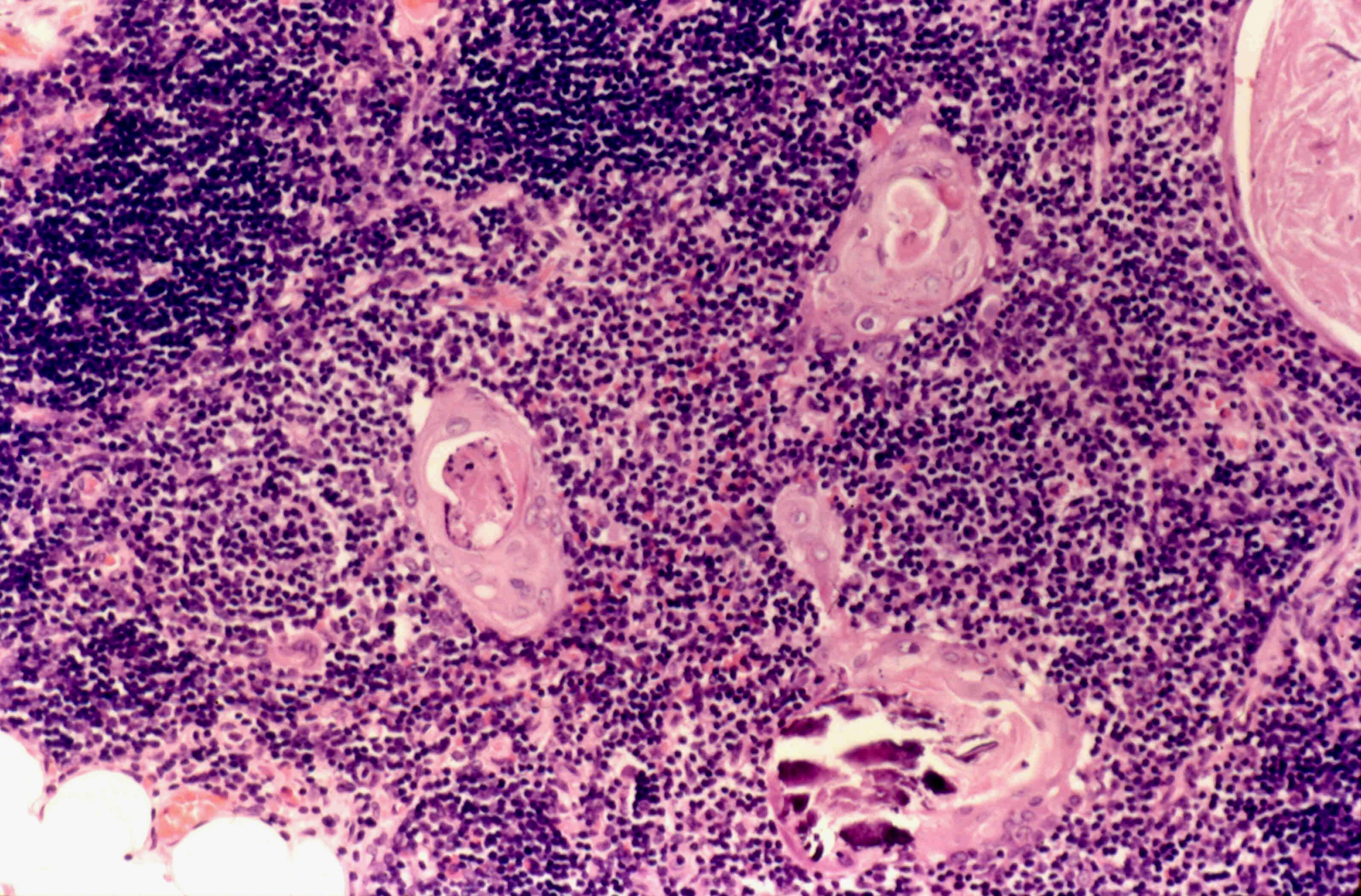
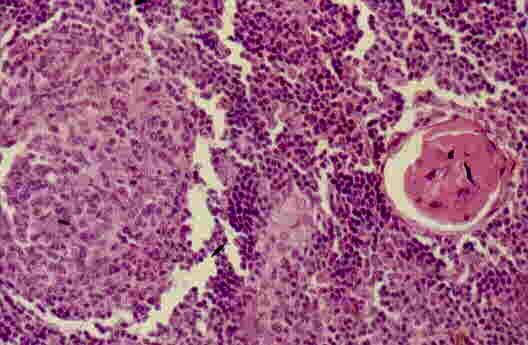
В детстве железа состоит преимущественно из паренхимы. В коре каждой дольки содержатся многочисленные лимфоциты, жировая и соединительная ткань встречается лишь изредка. В мозговом слое содержится эпителиальная сеть. Тельца Гасоаля, которые являются производными эпителиальных клеток, включаются в состав решетки из эпителиальных структур мозгового слоя. Также присутствуют клетки плазматического вида, гистиоциты, эозинофилы и энтерохромафинные клетки. В период полового созревания, в возрасте от 11 до 15 лет, железа продолжает увеличиваться в объеме за счет развития широких междольковых перегородок. Заметной регрессии паренхимы в дольках не наблюдается.
|
Морфология вилочковой железы в детстве, стрелка тельце Гассаля |
|
Гиперплазия вилочковой железы в процессе полового созревания (11-15 лет) |
|
Жировая дистрофия вилочковой железы у взрослого человека (20-40 лет) |
Рис. 74. Морфология вилочковой железы в процессе созревания организма.
В возрасте от 15 до 20 лет происходит нарастающая инфильтрация железы жировой тканью, которая вначале появляется в междольковой соединительной ткани и быстро распространяется в сами дольки. Жировая инфильтрация сопровождается уменьшением популяции лимфоцитов в корковой части железы (рис. 74).
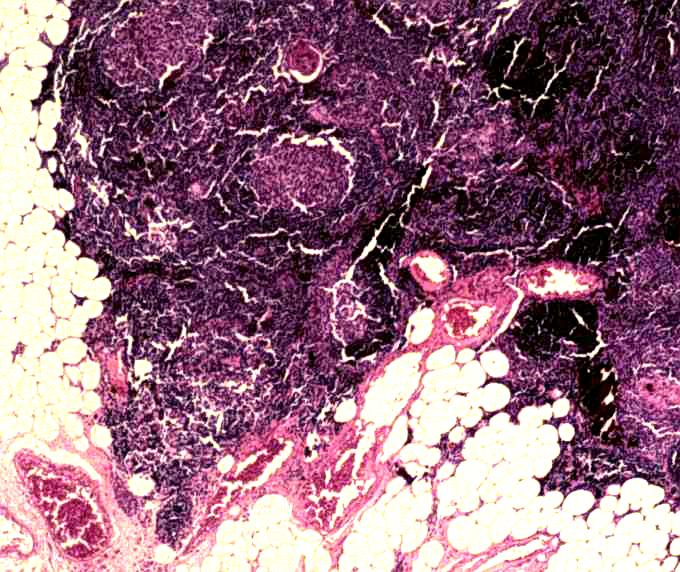
В период от 21 до 40 лет железа имеет типичный «взрослый» тип строения, в паренхиме и в строме преобладает жировая ткань. В этот период дольки уменьшаются до узких тяжей и полос, количество которых с возрастом прогрессивно снижается.
У людей старше 40 лет происходят дальнейшие инволюционные изменения, железа представлена жировой тканью и тонкими, беспорядочно разбросанными тяжами паренхимы (рис. 74).
Тимус, с точки зрения функции, является «общим звеном» или «перекрестком» иммунной и эндокринной систем. В периоде внутриутробного развития тимус влияет на формирование иммунной и нейро-эндокринной систем, а на протяжении всей жизни прямо или косвенно участвует в физиологических и патологических процессах, связанных с этими системами.
Паренхима вилочковой железы состоит из восьми типов эпителиальных клеток, возможно представляющих три различные гистогенетические линии. К ним относятся веретенообразные отростчатые клетки, составляющие паренхиматозную основу кортикальной зоны; округлые и полигональные клетки плоскоэпителиального типа, локализующиеся исключительно в медуллярной зоне, эпителиальные клетки с признаками железистой дифференцировки, также локализующиеся исключительно в медуллярной зоне.
В мозговом слое долек обнаруживаются своеобразные образования, получившие название по имени впервые описавшего их автора тельца Гассаля (тимические тельца). Они представляют собой скопление уплощенных эпителиальных клеток, наслаивающихся друг на друга и находящихся в состоянии дегенерации. Тимические тельца имеются только в ткани тимуса и служат четким индикатором этого органа.
Сеть эпителиальных клеток образует петли, в которых залегают с различной степенью плотности лимфоциты (тимоциты). Среди клеток лимфоидного рада принято различать большие, средние и малые лимфоциты. В тимусе также выявляются ретикулярные клетки мезенхимального происхождения. В последнее время появилось мнение, что эти клетки обладают большими функциональными и трансформативными возможностями. Кроме перечисленных клеточных форм, в тимусе встречаются тучные клетки, миоидные и эпителиальные клетки других органов. Клеточное разнообразие структуры тимуса объясняет морфологическое разнообразие опухолей, которые развиваются из клеток данного органа.