
- •1. Что такое «медицинская радиология»
- •2. «Минувшее проходит предо мною...»
- •2.1. Открытие странного мира
- •2.2. Лучи имени Рентгена
- •2.3. Звездный час Беккереля
- •2.4. Что скрывалось за «беккерелевыми лучами»?
- •2.5. Наступление продолжается. Врачи следуют за физиками
- •2.6. Два рождения отечественной радиологии
- •3. Излучения, используемые в медицинской радиологии, их биологическое действие
- •2"J" гРупп|фовка излучений, применяемых в радиологии
- •3.2. Источники ионизирующих излучений, применяемых в радиологии
- •3.3. Взаимодействие ионизирующих излучений с веществом
- •3.4. Биологическое действие излучении
- •3.5. Осторожно, радиация!
- •4. Элементы медицинской информатики
- •4.1. Как устроен компьютер
- •4.2. Программное обеспечение компьютеров
- •4.3. Оценка эффективности диагностических
- •4.4. Медицинская информация как объект обработки на компьютере
- •Часть II I Методы и средства *Шк лучевой диагностики |щ
- •1. Великий рентгенологический метод
- •1.1. Получение рентгеновского изображения
- •1.2. Искусственное контрастирование органов
- •1.3. Рентгенография
- •1.4. Рентгеноскопия
- •1.5. Флюорография
- •1.6. Томография
- •1.7. Компьютерная томография
- •1.8. Ангиография
- •2. Радионуклидный метод исследования
- •3. Ультразвуковой метод исследования
- •Id yOlsky
- •4. Магнитно-резонансный метод исследования
- •5. Термография
- •7. Медицинское изображение как объект информатики
- •1. Общие принципы лучевой диагностики
- •2. Легкие
- •2.1. Лучевая анатомия легких
- •2.2. Лучевое исследование функции легких
- •2.3. Лучевые синдромы поражения легких
- •2.4. Лучевые симптомы поражений легких
- •3. Сердечно-сосудистая система
- •3.1. Лучевая анатомия сердца
- •3.2. Лучевое исследование функции сердца
- •3.3, Лучевые симптомы поражения сердца
- •3.5. Лучевая ангиология
- •4. Пищевод, желудок, кишечник
- •4.1. Лучевое исследование глотки и пищевода
- •4.1.1. Нормальный пищевод
- •4.2. Лучевое исследование желудка и двенадцатиперстной кишки
- •4*3. Лучевое исследование кишечника
- •5. Печень и желчные пути. Поджелудочная железа
- •5.1. Лучевое исследование печени и желчных путей
- •5.2. Лучевая картина поражений печени и желчных путей
- •5.3. Лучевое исследование поджелудочной железы
- •5.4. Селезенка
- •6. Мочевыделительная система
- •6.1. Методы лучевого исследования мочевыделительной системы
- •6.2. Основные клинические синдромы и тактика лучевого исследования
- •7. Череп и позвоночник. Головной и спинной мозг
- •7.1. Лучевая анатомия черепа
- •7.2. Лучевая анатомия головного мозга
- •7.3. Повреждения черепа и головного мозга
- •7.4. Нарушения мозгового кровообращения.
- •7.5. Инфекционные и воспалительные заболевания головного мозга. Гипертензивный синдром
- •7.6. Опухоли черепа и головного мозга
- •7.7. Лучевая анатомия позвоночника и спинного мозга
- •7.8. Повреждения позвоночника и спинного мозга
- •7.9. Вертеброгенный болевой синдром
- •7.10. Воспалительные заболевания позвоночника
- •8. Опорно-двигательная система
- •8.1. Лучевая анатомия скелета
- •8.2. Лучевые симптомы
- •8.3. Повреждения костей и суставов
- •8.4. Заболевания костей и суставов
- •9. Щитовидная и паращитовидные железы. Надпочечники
- •9.1. Лучевая анатомия щитовидной железы
- •9.2. Лучевое исследование физиологии щитовидной железы
- •9.3. Клинико-радиологические синдромы
- •9.4. Аденома паращитовидной железы
- •9.5. Заболевания надпочечников
- •10.1. Полость носа и околоносовые пазухи
- •10.2. Гортань. Глотка
- •10.3. Ухо и височная кость
- •10.4. Глаз и глазница
- •11. Репродуктивная система женщины. Молочная железа
- •11.1. Лучевая анатомия матки и яичников
- •11 «2. Лучевое исследование гормональной регуляции репродуктивной функции женского организма
- •11.3. Беременность и ее нарушения
- •11.4. Заболевания репродуктивной системы
- •Радиоиммунный анализ уровня гормонов надпочечников, щитовидной железы
- •11.5. Молочная железа
- •12. Рентгенодиагностика в стоматологии
- •12.1. Методы рентгенологического исследования челюстно-лицевой области
- •12.1.1. Внутри ротовая контактная (периапикальная) рентгенография
- •12.2. Развитие и анатомия зубов и челюстей в рентгеновском изображении
- •12.3. Рентгенологическое исследование
- •12.5. Рентгенодиагностика воспалительных заболеваний челюстей
- •12.6. Рентгенодиагностика травматических повреждений челюстей и зубов
- •12.7. Рентгенодиагностика кист челюстей
- •12.8. Рентгенодиагностика доброкачественных одонтогенных опухолей
- •12.9. Рентгенодиагностика злокачественных опухолей челюстей
- •12.10. Рентгенодиагностика заболеваний височно-нижнечелюстного сустава
- •12.11. Рентгенодиагностика заболеваний слюнных желез
- •Часть IV
- •1. Принципы радиационной онкологии (стратегия лучевой терапии злокачественных опухолей)
- •2. Клинико-радиобиологические основы лучевого лечения опухолей
- •2.1. Действие ионизирующего излучения на опухоль
- •2.2. Управление лучевыми реакциями опухолей и нормальных тканей
- •3. Клинико-дозиметрическое планирование лучевой терапии
- •3.1. Выбор поглощенной дозы
- •4. Технологическое обеспечение лучевой терапии
- •4.1. Дистанционное облучение
- •4.2. Контактные методы облучения
- •5. Курс лучевой терапии
- •8.1. Предлучевой период
- •5.2. Лучевой период
- •5.3. Реакции организма на лечебное лучевое воздействие, послелучевой период
- •6. Основы лучевой терапии злокачественных опухолей челюстно-лицевой области
- •6.1. Лучевые реакции и осложнения при лучевой терапии опухолей челюстно-лицевой области
- •7. Лучевая терапия неопухолевых заболеваний
- •Часть I. Общие вопросы медицинской радиологии 11
- •Часть II. Методы и средства лучевой диагностики 71
- •Часть III. Лучевая диагностика повреждений и заболеваний 165
- •Часть IV. Лучевая терапия 621
4.2. Контактные методы облучения
Контактные облучения проводят в основном с помощью закрытых радиоактивных источников и в очень ограниченных случаях с использованием открытых радиоактивных препаратов. Под закрытым источником излучения (закрытый радиоактивный препарат} понимают радиоактивное вещество, заключенное в такую оболочку или находящееся в таком физическом состоянии, при которых исключено распространение вещества в окружающую среду.
В качестве закрытых источников наиболее часто используют иглы и трубочки с 137Cs (энергия гамма-излучения 0,66 МэВ, срок полураспада 30 лет) и препараты 60Со (энергия гамма-излучения 1,17 и 1,33 МэВ, срок полураспада 5,26 года). Применяют также препараты радия, проволоку из радиоактивного иридия, шарики из цезия, препараты радиоактивного золота и т.д. Открытые источники — принимаемый внутрь ш1, вводимый внутривенно 32Р и коллоидный раствор радиоактивного иттрия для внутрипо-лостного введения.
Блок закрытых источников излучения включает специальные помещения и комнаты общебольничного назначения (кабинеты врачей и сестер, буфетные и т.д.). К специальным помещениям относятся хранилище радиоактивных препаратов, радиоманипуляционная, процедурная, радиологическая операционная, рентгенодиагностический кабинет, кабинет для шлангового гамма-терапевтического аппарата, стационар для больных (с «активными» койками), разрядная. При входе в помещения, предназначенные для работы с радиоактивными препаратами, помещают знак радиационной опасности.
Рассмотрим всю цепочку технологического обеспечения контактных облучений. В хранилище расположены защитные сейфы, в которых хранятся радиоактивные препараты. Отсюда их по транспортной ленте передают в ма-нипуляционную, где подготавливают к применению. На защитном манипуля-ционном столе с помощью дистанционного инструментария препараты вводят в радионесущие устройства. К последним относятся приспособления, размещаемые на поверхности кожи или слизистых оболочках (аппликаторы), эндостаты и кольпостаты, муляжи и маски, сделанные из пластмассы. В манипуляционной персонал работает за защитными ширмами, в защитных фартуках и перчатках. Аппликаторы стерилизуют антисептиками.
Из манипуляционной радионесущие устройства конвейером или на защитных тележках и в защитных боксах отправляют в процедурную, в которой источники излучения устанавливают на больных. Для проведения внутритканевого облучения препараты транспортируют в радиологическую операционную. Как процедурная, так и операционная снабжены всем необходимым защитным оборудованием. После установки или введения радиоактивных препаратов их размещение в тканях или полостях тела проверяют посредством рентгенотелевизионного просвечивания. Рентгеновский аппарат лучше смонтировать с процедурным или хирургическим столом, тогда оператор может наблюдать за введением препаратов на телевизионном экране. В противном случае больного отвозят в расположенный рядом рентгеновский кабинет. Убедившись в правильном размещении радионесущих устройств, больного транспортируют в стационар. Там его помещают в отдель-
643
ную защитную палату или маленькую общую палату» но с защитным ограждением койки. Каждая такая койка оборудована переговорным устройством или видеотелевизионным устройством для наблюдения за больным. Удаление источников облучения осуществляют в специальной разрядной комнате. В блоках, где хранят закрытые и открытые источники, строго соблюдаются требования радиационной безопасности. Особым образом организованы сбор, хранение и удаление радиоактивных отходов. В отделениях, где используют открытые радиоактивные вещества, воздух из шкафов и боксов очищают на специальных фильтрах. Для персонала установлена предельно допустимая доза излучения, равная 50 мЗв/год, получаемая всем телом, гонадами, красным костным мозгом. В блоке, где содержатся закрытые источники, осуществляют внутриполостную гамма-терапию, а также аппликационную и внутритканевую лучевую терапию.
Внутриполостной метод облучения предназначен для подведения высокой поглощенной дозы к опухоли, расположенной в стенке полого органа, при максимальном щажении окружающих тканей. Основным радионуклидом для внутриполостной гамма-терапии является 60Со. Его препараты имеют вид цилиндров или шариков, покрытых тонким слоем золота, которое поглощает бета-излучение кобальта, но пропускает его гамма-излучение.
Для фиксации препаратов в облучаемой полости (полости рта, носоглотки, матки, влагалища, прямой кишки) используют специальные приспособления — аппликаторы или эндостаты (рис. IV.6). Каждый аппликатор состоит из одной или нескольких полых металлических трубок, например у гинекологического аппликатора их три. Центральную трубку, изогнутую по форме матки, вводят в ее полость, две другие трубки, заканчивающиеся насадками из оргстекла,— в боковые своды влагалища. Правильность расположения аппликатора проверяют при рентгенотелевизионном просвечивании. Затем в аппликатор посредством автоматических устройств вводят радиоактивные препараты, размещая их в линию или в определенном объеме («линейные* и «объемные» источники). Далее вновь выполняют рентгенологическое исследование, чтобы убедиться в оптимальном расположении препаратов.
Кроме радиоактивного кобальта, являющегося источником гамма-излучения, для внутриполостной терапии применяют радионуклид калифорния — 352<у. Он является источником не только гамма-излучения, но и нейтронов с энергией 2,35 МэВ. Нейтронное облучение обладает высокой биологической активностью. Кроме того, при взаимодействии нейтронов с тканью опухоли не имеет значения кислородный эффект. Эффект облучения не зависит от концентрации кислорода в опухолевых клетках, поэтому нейтронная внутри полостная терапия особенно показана при опухолях, резистентных к гамма-излучению и тормозному излучению.
В настоящее время оптимальным вариантом выполнения внутрипо-лостного облучения является применение шланговых терапевтических аппаратов. Созданы разновидности таких аппаратов для лечения опухолей матки, прямой кишки, мочевого пузыря, полости рта, пищевода. Шланговый аппарат дает возможность осуществлять процедуру лечения в два этапа. Вначале в полость органа вводят аппликатор и рентгенологически проверяют его расположение, а затем по шлангам в аппликатор вводят ра-
644
■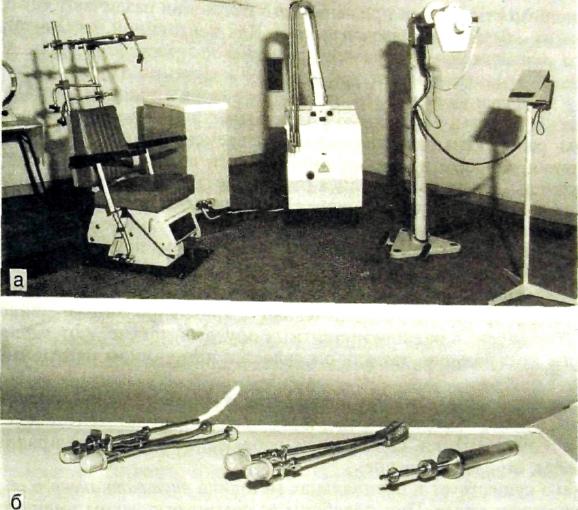
Рве. IV.6. Шланговый аппарат для гамма-терапии, а — общий вид; б — набор эндостатов.
диоактивные источники (метод поэтапного, или последовательного, введения). Следовательно, облучения персонала во время этой процедуры не происходит. Подобный метод облучения получил название «автолодинг».
Разновидностью контактного облучения является аппликационный метод. Он заключается в размещении закрытых радиоактивных препаратов над поверхностно расположенными очагами поражения. Препараты располагают в муляже из пластмассы с таким расчетом, чтобы опухоль облучалась равномерно. В качестве радиоактивных источников используют "Со, 137Cs, 1921г. Система размещения радионосных трубочек была разработана английскими учеными и известна под названием Манчестерской системы. Этот метод применяют при небольших опухолях кожи и слизистых оболочек, распространяющихся в глубину тканей не более чем на 1—2 см.
I Другой разновидностью контактного воздействия является внутритканевое облучение. В этом случае радиоактивный препарат вводят не-I посредственно в ткань опухоли. Облучение ее происходит непрерывно,
645
вследствие чего его воздействию подвергаются опухолевые клетки во все фазы клеточного цикла. К тому же локализация препарата в самой опухоли обеспечивает его высокую концентрацию в ней при относительно несильном облучении окружающих тканей.
В зависимости от вида применяемого излучения различают внутритканевую гамма-, бета- и нейтронотерапию. Для постоянной имплантации используют радионуклиды с коротким периодом полураспада — тАи, WY, 1251, обладающие сравнительно низкой энергией излучения. Препараты изготавливают в виде гранул или зерен, покрытых снаружи золотом или платиной. Их вводят в опухоль с помощью специальных внедрителей. Имплантацию в опухоль радиоактивных препаратов для временного облучения осуществляют двумя способами: посредством ручного введения или по методике последовательного введения, описанной выше. При использовании последней в опухоль первоначально вводят различные по форме интрастаты в виде пластмассовых трубок. Расположив трубки в намеченном порядке, в их просвет ручным способом или посредством шлангового аппарата вводят радиоактивные источники (мСо, ,37Cs и др.). Удобным источником для внутритканевой терапии является проволока из радиоактивного иридия, которую вводят в предварительно имплантированные нейлоновые трубки. Для лечения радиорезистентных опухолей применяют радионосные трубочки с калифорнием, так как он является источником нейтронного излучения.
Внедрение радиоактивных препаратов в ткань опухоли представляет собой оперативное вмешательство, и его необходимо выполнять в условиях асептики и антисептики. Обязательно соблюдение всех правил радиационной защиты, описанных выше.
Однако существует и специальная методика внутритканевого облучения на операционном столе. При подобном радиохирургическом вмешательстве опухоль удаляют в пределах здоровых тканей, а в операционной ране оставляют интрастат для последующего введения в него радиоактивного препарата. Если хирургическое удаление опухоли невозможно, то после вскрытия полого органа, лапаротомии или торакотомии в ее ткань внедряют радиоактивные источники с коротким периодом полураспада.
В последние годы развивается другая методика интраоперационного облучения. После предоперационного курса дистанционного или сочетанного облучения обнажают опухоль, находящуюся в брюшной полости, выполняют резекцию новообразования, а затем больного транспортируют в кабинет дистанционной лучевой терапии. Облучение целесообразнее проводить электронным пучком. С этой целью используют набор тубусов-аппликаторов разного диаметра. Для того чтобы были видны остаток опухоли или ее ложе, тубусы сделаны из пластика. Методика обеспечивает хорошее дозное распределение, так как желудок и петли кишечника можно отодвинуть от «мишени», а позади остатка опухоли или зоны ее субклинического распространения доза излучения быстро уменьшается.
При диссеминации опухоли по плевре или брюшине можно прибегнуть к введению в серозную полость коллоидного раствора радиоактивного иттрия или золота. Подобное паллиативное лечение направлено в первую очередь на ликвидацию сопутствующего опухоли плеврита или асцита.
646
