
- •3. Состав системы белой крови. Разновидности лейкоцитов. Отличия гранулоцитов и агранулоцитов.
- •4.Общие свойства и функции лейкоцитов.
- •6. Лейкоцитозы. Состояния при которых они х-ны
- •7. Лейкопении, состояния, для которых они характерны
- •8.Лейкоцитарна формула та лейкоцитарний профіль , значення їх визначення у діагностиці.
- •9 Снр, клеточная и гуморальная подсистемы, объекты эффекторы, факторы, функции, механизмы действия
- •10. Иммунная система,клеточная и гуморальная подсистемы,объекты, эффекторы, функции, механизм действия.
- •11. Общая характеристика лейкопоэза, стадии, значение лейкопоэтинов.
- •14.Современные научные данные, которые дополняют фагоцитарную теорию Мечникова.
- •15. Стадии и механизмы эмиграции сквозь сосуды лейкоцитами, во время движения по крови.
- •20. О2 -независимая система бактерицидности, синтез ее компонентов.
- •21. Взаимодействие о2-зависимой и о2-независимой систем бактерицидности (бактериостатичности) в совершении киллинг эффекта фагоцитов
- •24. Возрастные особенности в количестве лейкоцитов. Двойной перекрест в соотношении нейтрофилов и лимфоцитов у детей.
- •25. Генез, структура, общие и спец. Свойства и функции нейтофилов
- •26. Генез,структура основные и специф ф-ии св-ва эозинофилов
- •28.Генез ,особенности структуры , свойства и функции тканевых базофилов
- •31. Иммунные реакции с участием в-системы.
- •32. Генез, строение, особенности и функции т-лимфоцитов
- •35.Генез,структурные особенности,виды ,свойства и функции Мкф.
- •36. Тромбоцитопоэз. Стадии, факторы и механизм регуляции. Причины и последствия тромбоцитопинии.
- •37. Структурные особенности, св-ва и ф-и тромбоцитов
- •39. Синтез та секреція тромбоцитами біологічно активних речовин-тромоцитарних факторів ,їх функціональна роль (структура та властивості)
- •40. Функциональная роль тромбоцитов в первичном и вторичном гомеостазе
- •43.Система сосудисто –тромбоцитарного гемостаза, его составляяющие, стадии, факторы и механизмы регуляции, функциональное значение
- •44. Система вторичного (гемокоагуляционного) гемостаза, стадии, механизмы действия плазменных факторов.
- •46. Внешний путь системы гемокоагуляции, каскадно-комплексная схема вторичного (гемокоагулятивного) гемостаза.
- •47.Внутренний путь системы гемокоагуляции, каскадно-комплексная схема вторичного(гемокоагуляционного) гемостаза.
- •48. Взаимосвязь первичного и вторичного гемостаза, функциональное значение.
- •1. Вазоконстрикция
- •2. Формирование временного тромбоцитарного гвоздя (гемостатической пробки)
- •52.Система фибринолиза (плазминовая ), стадии, факторы та механизмы регуляции, функциональное значение
- •53. Антикоагуляционнная система, ее функциональное значение. Отличие первичных и вторичных антикоагулянтов.
- •56.Фибринолитическая система. Механизмы ее функционирования.
- •58. Отличие гранулоцитов от агранулоцитов.
- •59. Разновидности лимфоцитов,генез,структура,св-ва
1. Вазоконстрикция
Инициация вазоконстрикции возникает из-за эффекта повреждения гладкой мускулатуры сосуда. Начальная вазоконстрикция транзиторная, однако сохраняется в течение нескольких минут или даже часов под воздействием серотонина, адреналина и других вазоконстрикторов.
2. Формирование временного тромбоцитарного гвоздя (гемостатической пробки)
Формирование временного тромбоцитарного гвоздя осуществляется в нельсколько этапов:
Адгезия тромбоцитов (ключевым плазменным фактором является фактор Виллебранда. Этот белок связывается с экспонируемыми молекулами коллагена и, изменяя свою конформацию, становится способным связывать тромбоциты. Таким образом, фактор Виллебранда формирует своего рода мост между стенкой поврежденного сосуда и тромбоцитами.).
Активация тромбоцитов (тромбоциты секретируют достаточно большое количество АДФ и тромбоксана А2, которые и служат основными эффекторами активации тромбоцитов).
Агрегация тромбоцитов (основным фактором, обеспечивающим своего рода амплификацию агрегированных тромбоцитов является фактор активации тромбоцитов).
Формирование временного тромбоцитарного гвоздя (тромбоциты адгезируют и агрегируют, что приводит к формированию тромбоцитарного гвоздя, который достаточно небольших размеров и может остановить кровотечение в сосудах с диаметром не более 100 мкн).
Ингибирование дальнейшего формирования тромбоцитарного гвоздя (простациклин (PGI2), который образуется от мембранных фосфолипидов тромбоцита, ингибирует синтез тромбоксана А2 и, следовательно, дальнейшее формирование тромбоцитарного гвоздя, что предотвращает возможное распространение его по сосуду).
3. Формирование тромба
Поскольку выделяемые в процессе гемостаза вазоконстрикторы воздействуют также на процесс выделения пластинчатых факторов, а не только на адгезию тромбоцитов и стимулирование продукции факторов их активации, тесно взаимосвязанным с сосудисто-тромбоцитарным гемостазом является вторичный гемостаз (гемокоагуляционный), когда кровотечение не прекращается и первичный гемостаз становится неэффективным наедине. Тромбоциты играют важную роль в формировании внутреннего активатора протромбина, который отвечает за инициацию процесса формирования кровяного сгустка.
51.
Ускорение свертывания крови и усиление фибринолиза при всех перечисленных состояниях обусловлены повышением тонуса симпатической части автономной нервной системы и поступлением в кровоток адреналина и норадреналина. При этом активируется фактор Хагемана, что приводит к запуску внешнего и внутреннего механизма образования протромбиназы, а также стимуляции Хагеман-зависимого фибринолиза. Кроме того, под влиянием адреналина усиливается образование апопротеина III — составной части тромбопластина, и наблюдается отрыв клеточных мембран от эндотелия, обладающих свойствами тромбопластина, что способствует резкому ускорению свертывания крови. Из эндотелия также выделяются ТАП и урокиназа, приводящие к стимуляции фибринолиза
В случае повышения тонуса парасимпатической части автономной нервной системы (раздражение блуждающего нерва, введение АХ, пилокарпина) также наблюдаются ускорение свертывания крови и стимуляция фибринолиза. В этих условиях происходит выброс тромбопластина и активаторов плазминогена из эндотелия сердца и сосудов. Следовательно, основным эфферентным регулятором свертывания крови и фибринолиза является сосудистая стенка. Напомним также, что в эндотелии сосудов синтезируется Pgl2, препятствующий в кровотоке адгезии и агрегации тромбоцитов. Вместе с тем развивающаяся гиперкоагуляция может смениться гипокоагуляцией, которая в естественных условиях носит вторичный характер и обусловлена расходом (потреблением) тромбоцитов и плазменных факторов свертывания крови, образованием вторичных антикоагулянтов, а также рефлекторным выбросом в сосудистое русло в ответ на появление фактора IIа, гепарина и антитромбина III (см. схему 6.4).
К факторам, ускоряющим процесс свертывания крови, относятся: 1) тепло, так как свертывание крови является ферментативным процессом; 2) ионы кальция, так как они участвуют во всех фазах гемокоагуляции; 3) соприкосновение крови с шероховатой поверхностью (поражение сосудов атеросклерозом, сосудистые швы в хирургии); 4) механические воздействия (давление, раздробление тканей, встряхивание емкостей с кровью, так как это приводит к разрушению форменных элементов крови и выходу факторов, участвующих в свертывании крови).
К факторам, замедляющим и предотвращающим гемокоагуляцию, относятся: 1) понижение температуры; 2) цитрат и оксалат натрия (связывают ионы кальция); 3) гепарин (подавляет все фазы гемокоагуляции); 4) гладкая поверхность (гладкие швы при сшивании сосудов в хирургии, покрытие силиконом или парафинирование канюль и емкостей для донорской крови).

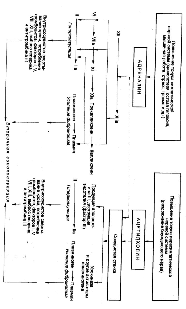
Свертывающая и противосвертывающая системы находятся в организме в постоянной взаимосвязи и взаимодействии, в результате чего кровь в сосудистом русле пребывает в жидком состоянии.
Регуляция свертывания крови. Регуляция свертывания крови осуществляется посредством нейрогуморальных механизмов. Возбуждение симпатической нервной системы, возникающее при стрессовых ситуациях, страхе, боли, а также повышенная секреция адреналина мозговым слоем надпочечников резко ускоряют свертывание крови, вызывая состояние, называемое гиперкоагулемией. Тем самым организм в случае физического повреждения подготавливается к более быстрому тромбообразованию.
Основная роль в этом механизме принадлежит адреналину и норадреналину. Выбрасываемый в кровоток адреналин запускает ряд тканевых и плазменных реакций. Это, во—первых, высвобождение из сосудистой стенки тромбопластина,
который быстро превращается в крови в протромбиназу, во—вторых, активация в крови фактора Хагемана, влияющего на образование кровяной протромбиназы в—третьих, стимуляция появления в крови тканевых липаз, которые расщепляют жиры и тем самым увеличивают количество жирных кислот и усиливают их тромбопластическую активность, в—четвертых, активация высвобождения фосфолипидов из эритроцитов и других форменных элементов крови.
Совокупность этих реакций приводит в итоге к расходу факторов свертывания крови, поэтому с прекращением действия раздражителя активируется противосвертывающая система, действие которой направлено на замедление свертывания крови — гипокоагуляцию. В это время наблюдается усиление фибринолиза, приводящее к расщеплению избытка фибрина.
Процесс свертывания крови может регулироваться условнорефлекторно через автономную нервную систему (рис. 7.12) и эндокринные механизмы. Путем многократного сочетания условного раздражителя, например метронома, с болевым вырабатывается условный рефлекс на метроном. После этого включение одного лишь метронома будет вызывать гиперкоагуляцию.
Процесс условнорефлекторной гиперкоагуляции также проходит в две фазы:
рефлекторную и рефлекторно—гуморальную. На начальном этапе импульсы из ЦНС поступают к кроветворным органам и кровяным депо, что сопровождается резким выходом тромбоцитов из печени, селезенки, кожи и активацией плазменных факторов. В результате происходит быстрое образование тромбопластина. Затем включаются гуморальные механизмы. Они поддерживают и продолжают активацию свертывающей системы и одновременно снижают действие противосвертывающей системы. Значение условнорефлекторной гиперкоагуляции состоит в подготовке организма к защите от кровопотери.
