
ftiziatriya
.pdfмикроорганизмов в отношении антибиотиков и химиопрепаратов. «Возникновение устойчивости шло за химиотерапией как верная тень и поэтому история химиотерапии является одновременно и историей устойчивости микроорганизмов к лекарственным веществам» (Шнитцер и Грунберг). Быстро развивается лекарственная устойчивость при назначении только одного препарата (монотерапия), недостаточной концентрации его в крови и тканях. Поэтому необходимо комбинированное лечение, применение достаточно высоких терапевтических доз каждого АБП. В организме больного туберкулезом чаще наблюдается одновременно наличие как чувствительных, так и разной степени устойчивости популяций МБТ. В процессе лечения чувствительные особи погибают, устойчивые - сохраняются и размножаются.
Лекарственная устойчивость является генетически обусловленной, возникает в результате мутаций и закрепляется в последующих поколениях МБТ. Мутации могут быть как предсуществующими, так и индуцированными. Установлены гены, контролирующие развитие устойчивости к основным противотуберкулезным препаратам. Мутации, возникающие в генах, специфичны для каждого препарата. Механизм развития ЛУ в настоящее время представляется следующим образом. Возникновение спонтанных мутаций - изменения в составе рибосом, клеточной стенки микобактерий, в частности, не допускающие проникновения препарата в клетку. Спонтанные мутации появляются в среднем 1 на 108 микобактерий. Индуцированные мутации - известно мутагенное действие ультрафиолетовых лучей, радиоактивности, а также самих противотуберкулезных препаратов, особенно в невысоких концентрациях.
Различные механизмы обмена генетическим материалом характерны также для микобактерий: трансформация - перенос на чувствительные штаммы ДНК из устойчивых, например, с помощью плазмиды; трансдукция (чаще) - тип передачи информации в виде части ДНК от одной клетки к другой с помощью фага; конъюгация - генетический тип обмена путем непосредственного контакта клеток, может стимулироваться мутагенами; рекомбинация ДНК - гены одного типа информации замещаются генами другого типа. Наряду с лекарственной устойчивостью негативно влияет на эффективность химиотерапии способность МБТ переходить под влиянием антибактериальных препаратов (АБП) в персистирующие формы с очень низким уровнем метаболизма. На них препараты действуют значительно слабее.
4. ПУТИ ЗАРАЖЕНИЯ ТУБЕРКУЛЕЗОМ
Основным источником и резервуаром туберкулезной инфекции является больной туберкулезом бактериовыделитель. Потенциальными бактериовыделителями являются практически все нелеченные больные активным туберкулезом, но опаснее те из них, которые выделяют большое количество МБТ. Однако наиболее опасны для здоровых людей невыявленные, не знающие о своем заболевании, бактериовыделители. Считают, что отдельные больные могут выделять за сутки несколько миллиардов микобактерий и до 60 тыс. капель слюны.
На втором месте в качестве источника туберкулезной инфекции стоят больные животные, в основном, коровы. Употребление в пищу зараженных молочных продуктов приводит к инфицированию человека.
Наиболее частым путем передачи туберкулезной инфекции является аэрогенный. Может быть два варианта этого пути: воздушно-капельная инфекция, когда бактериовыделитель при кашле, чихании и разговоре выделяет капельки мокроты, содержащие МБТ, а находящиеся поблизости здоровые люди вдыхают их. При пылевой инфекции осевшие капельки высыхают, поднимаются в воздух с пылью и попадают в дыхательные пути здоровых лиц. При аэрогенном инфицировании как МБТ, так и другими микроорганизмами важную защитную роль играет система мукоцилиарного
21
клиренса - реснитчатого эпителия бронхов, бронхиальной слизи, движения которых направлены на выведение из дыхательных путей чужеродных объектов. В секрете бронхов имеются и бактерицидные вещества. У здоровых людей альвеолярный воздух очищен от микроорганизмов. Однако при нарушении её функции (курение, различные заболевания) создаются благоприятные условия для проникновения микобактерий. МБТ неподвижны, дальнейшее их продвижение происходит по лимфатическим путям с током лимфы, межтканевой жидкости.
При алиментарном пути заражения пищевые продукты могут быть инфицированы либо от больного туберкулезом животного, либо от больного человека, контактирующего с продуктами, посудой и т. д. У коров туберкулезный процесс нередко развивается на вымени, поэтому МБТ легко проникают в молоко. Употребление в пищу зараженного МБТ молока, в том числе пастеризованного, но не кипяченого и молочных продуктов, приводит к инфицированию человека. Неоднократное инфицирование пищевых продуктов возможно от больного туберкулезом, работающего на предприятиях, занимающихся их производством или продажей.
Весьма редким является заражение через поврежденную кожу, конъюнктиву глаза, слизистую оболочку миндалин. Редко встречается внутриутробное заражение, когда МБТ проникают через плаценту, что может привести к развитию врожденного туберкулеза..
5. ПАТОГЕНЕЗ
Патогенез туберкулеза весьма сложен. При вдыхании с воздухом мелких капель мокроты или частичек пыли микобактерии туберкулеза достигают нижних дыхательных путей, откуда могут проникнуть через барьер эпителиальных клеток слизистой оболочки. Одновременно они способны оказывать цитотоксическое действие на клетки альвеол. В то же время, при попадании в дыхательные пути они могут быть выведены, благодаря системе мукоцилиарного клиренса. Однако при нарушении этой системы создаются условия для дальнейшего проникновения и распространения МБТ. По лимфатическим путям они проникают в регионарные лимфоузлы, затем возможно распространение микобактерий лимфогематогенным путем.
Но даже при проникновении МБТ в организм в огромном большинстве случаев инфицирование туберкулезом не приводит к развитию болезни. Первичная реакция макроорганизма может оказаться достаточной для полной элиминации туберкулезной инфекции, исключая возможность инфицирования. Чаще всего, благодаря защитным силам организма, не происходит массивного размножения микобактерий. Инфекция может на некоторое время приобретать скрытый характер, не вызывая морфологических изменений в органах и тканях, что называется «латентный микробизм» (А.И. Каграманов, 1954). Часть микобактерий ингибируется фагоцитами, другие переходят в L-формы и в виде их или типичных форм длительно, иногда в течение всей последующей жизни, персистируют в образовавшихся очагах или лимфоузлах, обеспечивая противотуберкулезный иммунитет и проявляясь только в виде положительных туберкулиновых проб. Однако, когда имеется значительное ослабление резистентности организма, особенно в сочетании с массивной и повторяющейся инфекцией, как это бывает, например, при контакте с бактериовыделителями, а также в связи с наличием отягощающих факторов, создаются условия для интенсивного размножения МБТ, в том числе находящихся внутри макрофагов, которые их фагоцитировали. При этом выделяются токсические продукты и развивается туберкулезный процесс различного характера. При изучении перехода персистирующей инфекции в активный туберкулезный процесс установлено, что такая возможность составляет в группах повышенного риска до 5%, а при наличии ВИЧ-инфекции и СПИД существенно увеличивается. В дальнейшем инфекция чаще всего распространяется контактным, бронхогенным (в легких),
22
лимфогенным, лимфо-гематогенным, гематогенным путем. Следует отметить двоякую роль персистирующей туберкулезной инфекции. С одной стороны, она поддерживает в организме состояние иммунитета, с другой - может являться источником эндогенной реактивации туберкулеза, вследствие реверсии измененных форм МБТ в типичную бактериальную форму и её размножения. В основе реактивации лежит прогрессирующее размножение микобактерий и увеличение их популяции.
Возможен и экзогенный путь прогрессирования туберкулеза, связанный с новым заражением, называемым суперинфекцией. В настоящее время доказано, что в большинстве случаев именно эндогенная реактивация является причиной развития туберкулеза. Однако, в условиях неблагоприятного патоморфоза туберкулеза в настоящее время, значение суперинфекции возрастает. Туберкулезный процесс, развивающийся в организме в период первичного инфицирования называется первичным туберкулезом. Вторичный туберкулез возникает на фоне перенесенного первичного инфицирования или первичного туберкулеза в результате эндогенной реактивации или суперинфекции, а также их сочетания.
6. ПАТОМОРФОЛОГИЯ
Морфологические изменения при туберкулезе многообразны и зависят от формы, фазы, локализации и распространенности процесса. У каждого больного туберкулезный процесс, как это видно при рентгенологическом исследовании, отражающем морфологию, своеобразен и почти неповторим. Однако имеются общие черты, характерные для туберкулезного заболевания в целом. Это специфический воспалительный процесс, в сочетании с параспецифическими реакциями, несущий в себе элементы любого воспаления: альтерацию, экссудацию и пролиферацию. Возможно различное их сочетание в зоне туберкулезного процесса в зависимости от массивности и вирулентности инфекции, пути её распространения и реакции организма. Характер морфологических изменений зависит от особенностей иммунореактивности, возникающей при воздействии токсических продуктов жизнедеятельности микобактерий на макроорганизм. Вначале в участке воспаления развивается реакция, не имеющая типичных для туберкулеза признаков. В ней в различной степени выражены альтеративные и экссудативные явления, нарушается микроциркуляция. Затем развиваются специфические изменения. Типичным морфологическим элементом является развитие туберкулезного бугорка (гранулемы), в центре которого имеется участок творожистого (казеозного) некроза, окруженный эпителиоидными клетками с наличием гигантских многоядерных клеток ПироговаЛангганса, вокруг которых имеется вал из лимфоидных клеток. Казеозный некроз – это плотные некротические массы, напоминающие высохший крошащийся творог после нескольких дней пребывания в холодильнике или на воздухе. Эпителиоидные клетки образуются из мононуклеаров и макрофагов, которые накапливаются в зоне туберкулезного воспаления на начальном этапе воспалительной реакции. Гигантские клетки Пирогова-Лангганса могут образоваться из эпителиоидных клеток при их пролиферации (деление ядра при сохранении цитоплазмы), а также в результате слияния эпителиоидных клеток. Они способны к фагоцитозу и могут содержать МБТ, характеризуются высокой ферментативной активностью. Цитоплазма гигантских клеток содержит большое количество ядер, множество митохондрий, лизосом и др. элементов. В зависимости от вирулентности инфекции и резистентности организма в туберкулезном бугорке может преобладать экссудативная, лимфоцитарная, казеозно-некротическая реакция. Бугорки могут быть типично эпителиоидно-гигантоклеточными. Такая гранулематозная реакция в целом - это защитная реакция, ограничивающая распространение МБТ.
Участки казеозного некроза обычно окружаются зоной экссудативного воспаления,
23
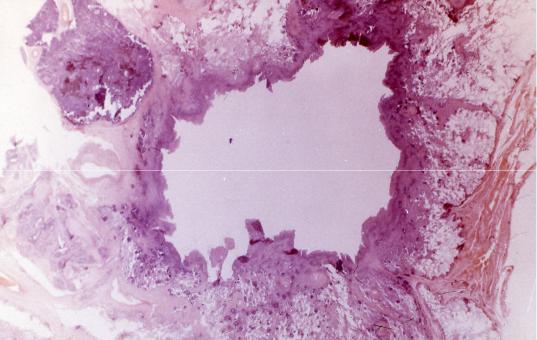
называемого перифокальным (вокруг некротического фокуса или скопления бугорков). Обычно оно представляет собой пропитывание тканей серозным, серозно-фибринозным экссудатом, в котором содержатся клетки - лимфоидные, моноцитарные, гистиоцитарные и т. п. Экссудат может изливаться и в полости (плевральную, брюшную, перикарда) при поражении соответствующих оболочек. Тогда развивается туберкулезный плеврит, перикардит, перитонит, полисерозит. При остром альтеративно-экссудативном процессе преобладают значительные участки творожистого (казеозного) некроза. Развитие обширных зон казеозного некроза характерно для остропрогрессирующих форм туберкулеза и особенно для казеозной пневмонии.
Рис. 16. Туберкулезная каверна (гистотопограмма)
Свежий туберкулезный очаг (при очаговом туберкулезе), а также инфильтрат представляют собой сочетание участка творожистого некроза, перифокального воспаления и наличия туберкулезных гранулем. В казеозные массы проникают лейкоциты, выделяющие ферменты, которые расплавляют казеоз. Эти массы отторгаются, на их месте возникает дефект, который называется каверной в паренхиматозном органе (легкое, почка и др.) или язвой – в полом (бронх, кишка и др.).
Возможно при туберкулезе развитие гематогенной или лимфогенной диссеминации. При этом развиваются диффузные васкулиты, очаги с преимущественно продуктивной воспалительной реакцией.
Заживление туберкулезных изменений связано с рассасыванием и пролиферативными процессами: рубцеванием, уплотнением очага, его инкапсулированием, гиалинизацией, в ряде случаев - кальцинацией, т.е. обызвествлением. В капсуле, окружающий туберкулезный очаг, могут находиться скопления лимфоцитов. При заживлении в грануляционной ткани обнаруживаются фибробласты, формирующие коллагеновые волокна. В подобных очагах иногда обнаруживаются измененные формы МБТ, в частности, L-формы, что свидетельствует об их значении при возможной реактивации процесса. Полное их рассасывание наблюдается довольно редко. Чаще очаг подвергается фиброзной трансформации, т. е. прорастанию соединительной тканью с образованием рубцов, перифокальное воспаление при этом рассасывается. Возможно также врастание грануляций в некротические массы, т. е. их организация. Встречается более массивное развитие соединительной ткани в органе, чаще в легком – может быть
24
ограниченный фиброз; при сморщивании участков легкого – сегментов, долей или всего органа целиком - цирроз; возможен диффузный пневмосклероз с разрастанием соединительной ткани в интерстиции легкого, например, после диссеминированного или милиарного туберкулеза. При этом возникает смещение органов средостения, нарушение нормальной архитектоники сосудов, что ведет и к функциональным нарушениям. Все это - пролиферативные процессы. Следует помнить, что заживление при туберкулезе происходит медленно.
Под влиянием длительно существующей туберкулезной интоксикации в различных органах и тканях больного развиваются неспецифические дистрофические изменения, например, в печени, миокарде, а также амилоидоз почек и других органов.
7. ИММУНОЛОГИЯ
«ЦНС определяет духовную сущность человека, иммунная система - телесную» (Р.В. Петров).
«Если у человека иммунная система здорова – это здоровый человек» (Г.Н. Першин).
В защите организма от туберкулезной инфекции, обусловливающей тот факт, что при очень высокой инфицированности (до 70% и выше) заболевает туберкулезом менее 0,1% населения в год, имеют основное значение неспецифическая резистентность и иммунитет.
Естественная устойчивость человеческого организма к туберкулезной инфекции довольно высока. Она определяется рядом факторов: особенностями химизма и реактивности клеток и тканей; бактерицидно действующими факторами кожи, слизистых, сыворотки крови и лимфы, такими, в частности, как система комплемента, лизоцима, пропердина и др.; способностью к инкапсуляции и отграничению от окружающей ткани возникшего очага, способностью к фагоцитозу МБТ, а также их ускоренному выведению через почки, желудок, слизистую бронхов с их реснитчатым механизмом и т. п. Непосредственно в органах дыхания существует целая система защиты с целью распознавания и элиминации всех нежелательных элементов во вдыхаемом воздухе, включая микроорганизмы. Это механические барьеры, кашель, лимфоидная ткань, в частности, в стенках бронхов, мукоцилиарный клиренс, иммуноглобулиновый барьер, фагоцитарная активность лейкоцитов и макрофагов, интерферон, комплемент, лизоцим и др. У здорового человека альвеолярный воздух должен быть стерильным. При энтеральном заражении может иметь значение всасывающая функция кишечника.
У человека, в отличие от ряда животных (крыса, собака, лошадь и др.), неспецифическая резистентность к туберкулезу относительна. Она может снизиться под влиянием различных факторов: возраста, беременности, лактации, абортов, острых инфекций, сахарного диабета, опухолей, язвенной болезни, хронических неспецифических заболеваний органов дыхания (ХНЗОД), профессиональных болезней (силикоз), ВИЧинфекции, а также алкоголизма и наркомании, ухудшения условий труда и быта, пребывания в заключении, социальной дезадаптации, массивного или повторного заражения МБТ, недостаточного питания, особенно при дефиците белка, при лечении глюкокортикоидами, иммуносупрессорами, лучевой терапии, а также ультрафиолетового облучения при длительном пребывании на солнце, ионизирующей радиации и т. п. По имеющимся данным, заболеваемость туберкулезом среди лиц с алкогольной зависимостью в 5-15 раз выше среднего показателя, с ХНЗОД - в 4-5 раз, сахарным диабетом - в 3-4 раза, находящихся в местах заключения - в 10-15 раз. Определенное значение имеют и экологические факторы. Прямое негативное влияние загрязненной окружающей среды доказано в последнее время. Оно различно в разных регионах. Очевидно, что каждый регион имеет свойственный ему «фтизиоэкологический профиль».
25
Наряду с неспецифической резистентностью, важнейшее место в защите организма от туберкулеза занимает специфический противотуберкулезный иммунитет. Иммунитет - это специфические средства распознавания и защиты в ответ на появление генетически чужеродного фактора (антигена), внутреннего или внешнего. Осуществляется в виде строго определенных форм иммунного ответа. В данном случае он формируется в организме при заражении туберкулезными микобактериями (инфекционный иммунитет) или введении вакцины БЦЖ (вакцинальный иммунитет). Антигеном при этом является микобактерия туберкулеза или БЦЖ. Отдельные компоненты микобактерий, например туберкулин, полноценным антигеном не являются.
Иммунитет к туберкулезу имеет две основных особенности. Во-первых, он относительный, так же, как неспецифическая резистентность и все те факторы повышенного риска, о которых сказано выше, способствуют его ослаблению. Во-вторых, иммунитет нестерильный. Он существует и поддерживается до тех пор, пока в организме имеет место антигенная стимуляция, т. е. сохраняются МБТ, большая часть которых представляет собой персистирующие L-формы. Находясь в старых заживших очагах, лимфоузлах и т. п., они могут существовать там долгие годы и даже всю жизнь. В то же время, микобактерии БЦЖ под влиянием вызванного ими же иммунитета постепенно отмирают, иммунитет ликвидируется и поэтому проводится ревакцинация. В настоящее время известно, что микобактерии БЦЖ также способны переходить в L-формы и поддерживать иммунитет еще какой-то период после исчезновения обычных форм.
Иммунитет к туберкулезу по своей природе клеточный, т. е. связанный с действием Т-лимфоцитов, которые совместно с макрофагами обеспечивают развитие в организме повышенной чувствительности замедленного типа (ПЧЗТ) к МБТ и их компонентам. Одним из проявлений ПЧЗТ является положительная туберкулиновая проба. Альвеолярные макрофаги являются первой линией иммунной защиты в нижних отделах дыхательных путей.
Под действием выделяемых Т-лимфоцитами цитокинов: интерлейкина-2, (ИЛ-2), гамма-интерферона, а также интерлейкина-12, образуемого макрофагами и др., значительно активируется фагоцитоз, т. е. захват макрофагами туберкулезных микобактерий и их переваривание. Подчеркивается важная роль гамма-интерферона в активации макрофагов. Известен случай летальной инфекции БЦЖ у ребенка с врожденным дефектом рецептора к гамма-интерферону. Характер иммунного ответа зависит также от продукции ИЛ-2, которая осуществляется Т-хелперами 1-го типа. В настоящее время в клинике успешно используется синтетический аналог ИЛ-2 – ронколейкин. Фагоцитоз состоит из трех фаз: соприкосновения, когда макрофаги с помощью рецепторов на клеточной мембране фиксируют микобактерии – фагоцит выбрасывает окружающие микроба псевдоподии, которые затем сливаются на периферии с прикреплением микроорганизма к рецепторам, данный процесс регулируется медиаторами; проникновения - погружения их в клетку (инвагинации) и «окутывания» с образованием фагосомы; переваривания - слияния фагосомы с лизосомой (фаголизосома) и разрушения МБТ с помощью выделяющихся в фаголизосому ферментов, оксидных радикалов азота – NO, а также кислорода. Макрофаги, в свою очередь, выделяют медиаторы, в частности, интерлейкин-1, которые активируют Т-лимфоциты. У значительной части больных туберкулезом, особенно при распространенных его формах, выявляется нарушение Т-клеточного ответа на воздействие антигена, что проявляется угнетением пролиферации Т-лимфоцитов, а также продукции интерлейкина-2, гаммаинтерферона и др.
Помимо перечисленных, отрицательное влияние на резистентность к туберкулезу могут оказывать наследственные факторы. В настоящее время имеются данные о роли восприимчивости к туберкулезу конкретных генетических систем, в которых локализуются гены иммунного ответа, они, по-видимому, влияют на чувствительность организма к туберкулезной инфекции, регулируя силу иммунного ответа организма на
26
антигены микобактерий. Считается, что важное значение в регуляции иммунного ответа обеспечивает главный комплекс гистосовместимости – система HLA. При наличии в генотипе человека определенных сочетаний генов (HLADR2 и др.) иммунитет может оказаться сниженным, что приводит к повышению восприимчивости организма к туберкулезной инфекции и более тяжелому течению болезни. Имеются также данные, указывающие на зависимость иммунитета от особенностей возбудителя. Так, наиболее выраженные нарушения клеточного иммунитета возникают при высокой жизнеспособности микобактерий в сочетании с полирезистентностью. У таких больных наблюдаются обширные поражения легких с выраженной интоксикацией и тенденцией к прогрессирующему течению.
Имеются данные об определенном значении группы крови. Считают, что у лиц с В
(III)группой туберкулез встречается несколько чаще.
хх х
Убольных туберкулезом вследствие воздействия специфической интоксикации, помимо иммунной, нарушается жизнедеятельность многих органов и систем: сердечнососудистой, газообмена (характерно развитие гипоксии), функции печени, особенно дезинтоксикационной, желудочной секреции. Возникает выраженный метаболический дисбаланс: катаболические процессы преобладают над анаболическими, наблюдается белковая недостаточность, нарушения углеводного, липидного обмена, усиливаются процессы свободнорадикального окисления, угнетается антиоксидантная активность, что нарушает функции клеточных мембран. Туберкулез сопровождается выраженным полигиповитаминозом, возникают дефицит и дисбаланс большинства витаминов. Нарушается всасывание витаминов в ЖКТ, их синтез кишечной микрофлорой из-за дисбактериоза, а также усвоение при одновременном повышении потребности. Нарушаются функции эндокринной системы: коры надпочечников (гипотония, гипогликемия), щитовидной железы (дистиреоз), менструального цикла и др. Токсическое влияние оказывается на центральную и особенно вегетативную нервную систему. Преимущественное поражение последней при туберкулезе является одной из причин нарушения регуляции процессов трофического порядка, ведет к ослаблению сократительной деятельности миокарда, нарушению моторной и секреторной функции желудка и кишечника. Клинически вегетативные нарушения выражаются в повышенной возбудимости, ухудшении сна, потливости, тахикардии, одышке, снижении аппетита, нарушении трудоспособности. При проведении полихимиотерапии, вследствие органотропного действия антибактериальных препаратов, метаболические нарушения могут частично сохраняться и даже усугубляться.
8. КЛАССИФИКАЦИЯ ТУБЕРКУЛЕЗА
Принцип, на котором построена классификация туберкулеза - это морфологические, патогенетические и клинико-рентгенологические признаки различных его форм. В раздел «характеристика туберкулезного процесса» включается понятие о фазах, бактериовыделении, локализации процесса и осложнениях, а также остаточных изменениях.
Клиническая классификация туберкулеза
А. Основные клинические формы
Группа I - Туберкулезная интоксикация у детей и подростков Группа II - Туберкулез органов дыхания
27
Первичный туберкулезный комплекс Туберкулез внутригрудных лимфатических узлов Диссеминированный туберкулез легких Милиарный туберкулез Очаговый туберкулез легких
Инфильтративный туберкулез легких Казеозная пневмония Туберкулема легких Кавернозный туберкулез легких
Фиброзно-кавернозный туберкулез легких Цирротический туберкулез легких Туберкулезный плеврит (в том числе эмпиема)
Туберкулез верхних дыхательных путей: гортани, трахеи, бронхов и др. Туберкулез органов дыхания комбинированный с пылевыми профессиональными заболеваниями легких (силикотуберкулез и др.)
Группа III - Туберкулез других органов и систем
Туберкулез мозговых оболочек и центральной нервной системы
-" - кишечника, брюшины и брыжеечных лимфатических узлов
-" - костей и суставов
-" - мочевых, половых органов
-" - кожи и подкожной клетчатки
-" - глаза
-" - периферических лимфатических узлов
-" - прочих органов
Б. Характеристика туберкулезного процесса
Локализация и протяженность: в легких - по долям, сегментам, а в других системах - по локализации поражения Фазы: А. - Инфильтрация, распад, обсеменение
Б. - Рассасывание, уплотнение, рубцевание, обызвествление
Бактериовыделение:
А. С выделением микобактерий туберкулеза (БК +) или (МБТ+) Б. Без выделения микобактерий туберкулеза (БК -) или (МБТ-)
В. Осложнения: легочное кровотечение, спонтанный пневмоторакс, легочно-сердечная недостаточность, ателектаз, амилоидоз, почечная недостаточность, свищи бронхиальные, торакальные и др.
Г. Остаточные изменения после излеченного туберкулеза
Органов дыхания. Фиброзные, фиброзно-очаговые, буллезные изменения, кальцинаты в легких и лимфоузлах, плевро-пневмосклероз, цирроз, бронхоэктазы, состояние после хирургического вмешательства и др.
В настоящее время в связи с изменением диспансерной группировки при туберкулезе чаще ограничиваются терминами – «большие остаточные изменения» и «малые остаточные изменения» после перенесенного туберкулеза.
Других органов. Рубцовые изменения в различных органах и их последствия, обызвествление, состояние после оперативных вмешательств.
9. ДИАГНОСТИКА ТУБЕРКУЛЕЗА
При обследовании больных с подозрением на туберкулез выделяется обязательный диагностический минимум, касающийся всех пациентов, куда входят: анализ жалоб и анамнеза, объективное исследование, лучевая диагностика, выявление МБТ в материале,
28
туберкулиновая проба.
9.1. Семиотика
Несмотря на развитие технических методов в медицине, традиционные методы клинической диагностики сохраняют своё значение. Знание их особенно важно для врачей и фельдшеров общей практики, специалистов первичного звена, которые непосредственно занимаются выявлением туберкулеза.
Основные жалобы при туберкулезе. Значительная часть заболевших жалоб не предъявляет, и болезнь выявляется с помощью профилактических обследований: рентгено-флюорографические исследования, туберкулинодиагностика, бактериологическая диагностика, бактериоскопия мокроты. Тем не менее, следует тщательно проводить расспрос, чтобы выявить малосимптомное течение туберкулеза. Нередко пациенты, даже ощущая определенное недомогание, не придают значения его проявлениям, относя их за счет утомления на работе, влияния алкоголя и т. п.
Наиболее типичными для туберкулеза являются жалобы:
1.Повышение температуры, хотя нередко она остается нормальной и при выраженном туберкулезном процессе. Чаще отмечается субфебрилитет, особенно во второй половине дня и вечером, со снижением к ночи. Возможен подъем температуры тела до 38˚С и выше (диссеминированный, инфильтративный туберкулез и др.). При казеозной пневмонии, милиарном туберкулезе возникает высокая лихорадка гектического типа. При длительном субфебрилитете у пациента всегда необходимо исключать туберкулез.
2.Поты. Повышенная потливость связана с функциональным расстройством вегетативной нервной системы и является частым симптомом туберкулеза. При распространенных тяжелых процессах могут наблюдаться проливные, преимущественно ночные, поты.
3.Похудание. Истощение и упадок питания характерны для прогрессирующего течения и хронического деструктивного туберкулеза легких. Кахексия встречается довольно редко, обычно у больных с отягощающими факторами (алкоголизм, ВИЧинфекция) и тяжелым течением туберкулеза. Чаще похудание умеренное. Впервые выявленные больные часто отмечают, что они похудели в последнее время. При ликвидации интоксикационного синдрома в процессе лечения масса тела быстро восстанавливается. У больных с ограниченными формами туберкулеза похудание часто не отмечается.
4.Боли, связанные с интоксикацией, могут возникать в мелких суставах рук и ног, головные боли при лихорадке, сильные – при туберкулезном менингите. Боли в груди у туберкулезного больного связаны обычно с вовлечением в процесс плевры, а также трахеи, крупных бронхов, перикарда. Они чаще возникают в зоне поражения, усиливаются при дыхании, кашле. Сильные боли могут быть при сухих плевритах; располагаясь слева, они могут симулировать сердечные боли. Острая боль возникает при спонтанном пневмотораксе.
5.Одышка. Площадь дыхательной поверхности легких примерно в 20 раз больше необходимой для газообмена в условиях покоя, и в 2-3 раза больше чем нужно для самой тяжелой физической работы. Поэтому лишь при значительном уменьшении дыхательной поверхности легких, нарушении бронхиальной проходимости, а также при развитии легочного сердца возникает одышка. Это чаще бывает при фиброзно-кавернозном, цирротическом туберкулезе. Одышка может возникать и от токсического воздействия продуктов жизнедеятельности МБТ на дыхательный центр. Она также развивается при значительном накоплении экссудата в плевральной полости и смещении органов средостения. При явлениях бронхоспазма, иногда сопровождающего туберкулезный процесс, возникает одышка экспираторного типа, когда больше затруднен выдох.
6.Кашель является одним из постоянных симптомов туберкулеза как и многих
29
других бронхолегочных заболеваний. Для начальных форм туберкулеза характерно покашливание. Кашель может быть влажным с выделением мокроты и сухим, связанным с раздражением рефлексогенных зон, при туберкулезе гортани, бронхов, давлении увеличенных лимфоузлов на нервные стволы или стенку бронха. Кашель при тяжелых формах туберкулеза сильный, часто приступообразный, иногда мучительный. При скоплении мокроты за ночь – кашель по утрам, при сухом плеврите – поверхностный, щадящий, т. к. вызывает боль.
7.Мокрота может отходить свободно или с трудом. Количество её различно, увеличивается при распаде легочной ткани, присоединении вторичной инфекции. Она может носить слизистый, слизисто-гнойный и гнойный характер. Для туберкулеза характерна мокрота без запаха, его появление говорит о присоединении вторичной инфекции.
8.Кровохарканье, является тревожным для больного симптомом, нередко приводящим пациента к врачу. А.П. Чехов, страдавший туберкулезом, писал: «в крови, текущей изо рта есть что-то зловещее, как в зареве. Когда же крови нет я не волнуюсь и не угрожаю литературе еще одной потерей».
Кроме перечисленных, следует обращать внимание и на такие симптомы туберкулезной интоксикации, как общая слабость, повышенная утомляемость, когда пациент с трудом заканчивает работу, которая раньше выполнялась свободно. Понижение
иотсутствие аппетита часто связано с подавлением желудочной секреции. Со стороны центральной и вегетативной нервной системы отмечаются повышенная возбудимость, раздражительность, нарушение сна, неустойчивость настроения.
При сборе анамнеза болезни обращается внимание прежде всего на начало заболевания. Чаще оно постепенное: появляются слабость, недомогание, покашливание, субфебрильная температура, похудание. Встречается, особенно при таких формах, как милиарный туберкулез, казеозная пневмония, а также в ряде случаев при инфильтративном и диссеминированном туберкулезе, острое начало с температурой 38˚С, иногда и выше.
Нередко наблюдается бессимптомное течение болезни, когда туберкулезный процесс выявляется при профосмотрах у лиц, субъективно чувствующих себя здоровыми. Важно выяснить данные о перенесенном ранее туберкулезе различных органов или плеврите, при котором пациент иногда не получал специфического лечения. В этих случаях часто возникают вспышки легочного туберкулеза, реже – в других органах. Если пациент уже лечился от туберкулеза, необходимо выяснить характер предшествующего лечения, его длительность, эффективность, пребывание в стационарах и санаториях. Важны данные о переносимости противотуберкулезных препаратов, наличии лекарственной устойчивости МБТ, хирургическом лечении. Следует уточнить, когда пациент проходил рентгенологическое обследование и его результаты. Необходимо, при наличии таковых, затребовать и изучить данные рентгенологических и флюорографических обследований прошлых лет. Это весьма важно при определении активности туберкулезного процесса.
Анамнез жизни. Здесь, прежде всего, выясняется наличие контакта с больными туберкулезом в прошлом и настоящем. Первостепенное значение имеет семейный контакт, в меньшей степени – производственный и бытовой. В целом заболеваемость среди контактов выше средней. Уточняется частота заболевания туберкулезом в семье и у близких родственников, что может указывать на генетическую предрасположенность к данной патологии.
Необходимо выяснить условия труда пациента, наличие вредных производственных факторов, бытовые и жилищные условия, характер питания, его регулярность и полноценность, получить представление об образе жизни больного, наличии психических или физических травм, гиперинсоляции. Так, интенсивная солнечная радиация, особенно в южных, непривычных для жителей Беларуси условиях,
30
