
ftiziatriya
.pdf31.4.Одним из значимых факторов риска туберкулеза являются хронические неспецифические заболевания органов дыхания, среди которых на первом месте находится хронический обструктивный бронхит. В настоящее время часто применяется термин – хроническая обструктивная болезнь легких (ХОБЛ). Могут иметь значение также бронхоэктатическая болезнь, хронический абсцесс, кистозная гипоплазия (поликистоз) и др. У больных бронхиальной астмой, получающих глюкокортикоиды, может развиться «стероидный» туберкулез.
Следует отметить, что в значительном числе случаев туберкулез вызывает в бронхиальной системе ряд структурных и функциональных изменений, которые способствуют развитию хронического неспецифического процесса. Однако в качестве фактора риска ХНЗОД предшествуют развитию туберкулеза. Его возникновению способствуют нарушения общего и местного иммунитета, в большей степени клеточного, которые усугубляются при обострении заболеваний, особенно хронического гнойного бронхита. Отмечаются нарушения дренажной функции бронхов, а также реснитчатого эпителия, мукоцилиарного клиренса. Все это создает условия для лучшего проникновения МБТ в организм при суперинфекции, а также для реактивации неактивных изменений и персистирующей инфекции. В среднем туберкулез у лиц, страдающих ХНЗОД, возникает
в4–6 раз чаще, чем среди населения в целом. В данной категории больных преобладают мужчины более старшего возраста, чем при других факторах риска. По данным различных авторов, среди впервые выявленных больных туберкулезом ХНЗОД обнаруживаются у 17–41%, по нашим наблюдениям – у 11,1%. Наличие неспецифических изменений в легких может затруднять диагностику туберкулеза, поэтому при бронхолегочной патологии проводится бактериоскопическое и бактериологическое исследование мокроты. Рентгенологически чаще выявляется инфильтративный туберкулез, отмечается более высокий, чем при отсутствии факторов риска, удельный вес фиброзно-кавернозного туберкулеза (по нашим данным – 11,9%).
Больные жалуются на кашель с мокротой, иногда в значительном количестве. В легких могут выслушиваться сухие и влажные хрипы. В мокроте, помимо МБТ, обнаруживается вторичная микрофлора. При лечении необходимо, наряду с интенсивной противотуберкулезной, проводить терапию неспецифического процесса с использованием антибиотиков широкого спектра, возможно, и одновременно действующих на МБТ (фторхинолоны, аминогликозиды), патогенетических методов: иммуномодуляторы, бронхолитики, физиотерапия, в частности, лазеротерапия, массаж, ЛФК, оксигенотерапия.
Эффективность лечения в целом ниже, чем при отсутствии факторов риска. По нашим данным, она составила всего 61,4%, при летальности от туберкулеза – 25,3%. Отмечается относительно раннее нарушение функции дыхания, что может приводить к инвалидности. Следует отметить и негативную роль курения. Табачный дым отрицательно влияет на многие процессы жизнедеятельности организма, в частности, нарушается мукоцилиарный клиренс, более выражены изменения вентиляционной функции бронхиальной системы и в целом – функции внешнего дыхания. Снижаются показатели резистентности организма. В последнее время показано, что под влиянием конденсата табачного дыма активируются процессы жизнедеятельности микобактерий туберкулеза. Четко установлено, что курение является ведущим фактором риска развития рака легких. Так, по некоторым данным,. частота рака легкого у некурящих 3,4 на 100 тыс, у курящих – от 51,4 до 217,3 в зависимости от числа выкуренных сигарет.
31.5.Фактором риска туберкулеза является также применение глюкокортикоидных гормонов, особенно, длительное у больных с различной патологией. Глюкокортикоиды оказывают негативное влияние на противотуберкулезный иммунитет. Может возникнуть т.н. «стероидный» туберкулез у пациентов, которые лечатся по поводу ревматоидного полиартрита, бронхиальной астмы, СКВ, др. коллагенозов и т.д. Для его предупреждения необходимо на период приема
121
глюкокортикоидов назначить химиопрофилактику, а при их постоянном применении – курсами ежегодно.
31.6. Туберкулез у лиц, прибывших из ИТУ
Пребывание пациентов в местах лишения свободы относится к факторам риска туберкулезного процесса. Неблагоприятное влияние может сохраняться и после освобождения, тем более, что у этих лиц часто имеются и другие отягощающие факторы. Среди заболевших туберкулезом, прибывших из ИТУ, до 90 и более процентов составляют мужчины молодого и среднего возраста, до 50 лет. Из отягощающих факторов у них на первом месте стоит зависимость от алкоголя, до 50% и более. Нередко встречаются ХНЗОД, контакт, язвенная болезнь желудка и 12-перстной кишки, другие заболевания органов пищеварения. Значительная часть из них не работает. Исходный характер туберкулезного процесса обычно тяжелее, чем у пациентов без отягощающих факторов. Отмечается высокий удельный вес инфильтративного, в меньшей степени - диссеминированного туберкулеза, значительная частота бактериовыделения и наличия полостей распада (70% и более). В процессе наблюдения относительно часто выявляются обострения и рецидивы процесса. Эффективность лечения у пациентов, особенно по данным отдаленных результатов, заметно ниже, а летальность выше, чем у больных туберкулезом без отягощающих факторов. Это в значительной степени зависит, от нерегулярного лечения по вине больных, многие из которых злоупотребляют алкоголем, нарушая при этом режим, самовольно покидают стационар. Имеют значение и снижение резистентности организма нарушения метаболических процессов, которые должны корригироваться в процессе лечения, а также относительно частое наличие лекарственной устойчивости МБТ. Курсы химиотерапии должны быть интенсивными, более длительными, при необходимости следует решать вопрос о принудительном лечении.
31.7. Туберкулез и рак легкого
Сочетание туберкулеза и рака легкого не является редкостью, особенно у мужчин старше 40 лет и курильщиков. У больных туберкулезом и лиц с наличием посттуберкулезных остаточных изменений он встречается чаще, чем среди населения, в 3- 4 раза; по данным секций сочетание рака и туберкулеза наблюдалось в 9,3% наблюдений (Ю.Г. Бойко, В.А. Басинский). По некоторым данным (1982), средняя частота выявления рака легкого у пациентов туберкулезных больниц составляет 3%. Возможно развитие как центрального, так и периферического рака, но первого чаще. Обнаруживают несколько вариантов сочетанной патологии: появление в зоне туберкулезных изменений новой округлой тени с тенденцией к росту; возникновение участка гиповентиляции чаще, но не обязательно, в зоне туберкулезного процесса с прогрессированием, несмотря на проводимое лечение, с возможным развитием ателектаза; одностороннее увеличение и уплотнение легочного корня и т.д. Клинические проявления заключаются в ухудшении общего состояния, часто, несмотря на уменьшение туберкулезных изменений, усилении кашля, кровохарканья, болей в груди, повышении температуры, одышки. В диагностике имеют значение исследование мокроты на атипические клетки, рентгенологическое обследование, включая компьютерную томографию, бронхоскопию, при которой можно выявить образование, выступающее в просвет бронха, сужение бронха, иногда полную его обтурацию. Необходима биопсия с гистологическим или цитологическим исследованием материала, анализ бронхиального содержимого. Возможна трансторакальная пункция образования при подозрении на периферический рак, видеоторакоскопия с биопсией. Оперативное, лучевое, химиотерапевтическое лечение рака возможно при одновременном проведении противотуберкулезной терапии.
В настоящее время, в связи с достижениями в исследовании генетической структуры человека, установлены генетические особенности, которые обусловливают пониженную сопротивляемость к туберкулезной инфекции, т.е. предрасположенность к
122
данному заболеванию определенных людей. Они также будут относиться к группам повышенного риска.
Проведенные исследования показали, что факторы риска целесообразно разделить на менее значимые и значимые. К первым относятся: остаточные посттуберкулезные изменения, прочие факторы, беременность и роды. Исходный характер туберкулезного процесса у этих больных чаще менее тяжелый, эффективность лечения, по данным отдаленных результатов, высокая – 80-94%. Промежуточное положение занимают пациенты с хроническими заболеваниями желудочно-кишечного тракта. Эффективность терапии приближается к 80%. К значимым факторам риска относятся, как уже отмечалось, контакт, сахарный диабет, ХНЗОД, ВИЧ-инфицированные, злоупотребляющие алкоголем и наркотиками, прибывшие из мест заключения и находящиеся там, социально дезадаптированные лица, а также при наличии одновременно нескольких факторов риска. Исходный туберкулезный процесс здесь более тяжелый, результаты лечения невысокие – от 38% при наличии нескольких факторов до 70-74% при сахарном диабете. Разработка и осуществление программ их лечения и реабилитации – одна из главных задач современной фтизиатрии.
32. ТУБЕРКУЛЕЗ И МАТЕРИНСТВО
Данная проблема затрагивает женщин, у которых туберкулез был выявлен в период беременности, в родильном доме и в первые 6 месяцев после родов.
Такие физиологические состояния в жизни женщины, как беременность, роды, лактация, а кроме этого - аборты, снижают резистентность организма к туберкулезной инфекции и являются, поэтому факторами риска туберкулеза. Показано наличие патологических сдвигов показателей иммунитета у беременных женщин, больных туберкулезом. Имеются также данные, что показатель заболеваемости туберкулезом женщин в период беременности и первые месяцы после родов выше, чем у женщин аналогичного возраста с отсутствием данного фактора. Однако в период беременности рентгенофлюорографические обследования с профилактической целью не проводятся изза опасности лучевой нагрузки на плод. Они в обязательном порядке должны осуществляться у родильниц, т.е. после родов еще до выписки из родильного дома. В случае обнаружения туберкулеза пациентка переводится в тубстационар, в роддоме проводится дезинфекция, контактам назначается химиопрофилактика. В то же время, при наличии у беременной симптомов, подозрительных на туберкулез, таких как слабость, общее недомогание, выраженная потливость, снижение аппетита, субфебрильная или реже более высокая температура, кашель сухой или с мокротой, боли в груди, их следует дифференцировать от проявлений токсикоза беременности, что осуществляют совместно акушер-гинеколог и фтизиатр. В таких случаях вопрос о проведении рентгенологического обследования в минимально необходимом объеме решается положительно. Обычно делается обзорная рентгенограмма органов грудной клетки. При этом лучевая нагрузка на организм меньше, чем при флюорографии. Лучше произвести обследование на современной цифровой аппаратуре типа «пульмоскан», где лучевая нагрузка еще ниже. Наряду с клиническим обследованием, производятся анализы крови, мочи, мокроты (при её отсутствии - раздражающие ингаляции, промывные воды бронхов) различными методами, вплоть до ПЦР. В случае выявления туберкулезного процесса ставится вопрос о сохранении или прерывании беременности. Принципиальным подходом здесь является: «заболевшая туберкулезом в период беременности женщина может выносить и родить здорового ребенка». Однако в каждом конкретном случае вопрос решается индивидуально, комиссионно с участием акушера-гинеколога, фтизиатра, а при необходимости и других специалистов. Учитывается срок беременности, которая по счетубеременность (известно, что прерывание первой беременности чревато последующим бесплодием), течение
123
беременности, наличие и выраженность токсикоза, а также клиническая форма и распространенность туберкулезного процесса, наличие полостей распада, бактериовыделение, наличие лекарственной устойчивости (ЛУ) МБТ, интоксикации и т.п. Необходимо учитывать также желание самой женщины. Некоторые настаивают на сохранении беременности даже в тех случаях, когда целесообразно её прерывание, в других случаях женщина может настаивать на прерывании беременности. Следует отметить, что в существующих инструкциях туберкулез включен в число противопоказаний для беременности. Однако у многих женщин беременность может быть сохранена, рождаются физически и психически здоровые дети.
Тем не менее, следует рекомендовать заболевшим туберкулезом женщинам воздерживаться от беременности в период применения химиотерапии до клинического излечения.
У беременных женщин при выявлении преобладает инфильтративный туберкулез, несколько чаще встречается его диссеминированная форма, но относительно высока и частота ограниченных, преимущественно очаговых процессов. При лечении туберкулеза у беременных может быть использовано большинство существующих противотуберкулезных препаратов. Назначаются схемы антибактериальной терапии согласно существующим схемам, по категориям больных. Исключаются стрептомицин и аминогликозидные антибиотики (канамицин, амикацин, капреомицин) из-за возможного ототоксического действия на плод. По некоторым данным, нежелательно применение пиразинамида. Некоторые авторы рекомендуют применять рифампицин только со 2-го триместра беременности. Роды происходят в обсервационном отделении родильного дома, после чего при необходимости пациентка вновь переводится в туберкулезный стационар или выписывается домой. Осложнения в родах несколько чаще встречаются у больных туберкулезом. Ребенок вакцинируется БЦЖ на общих основаниях. Лактация исключается, прежде всего, из-за попадания противотуберкулезных препаратов в молоко, где они находятся в достаточно высокой концентрации и препятствуют развитию у ребенка вакцинального иммунитета. МБТ в грудном молоке обнаруживаются редко (0,7%), однако их L-формы - значительно чаще (до 19%).
До выхода родильницы из роддома все члены семьи новорожденного, с которыми он будет контактировать, должны пройти флюорографическое обследование.
Если болен туберкулезом отец будущего ребенка, он изолируется от новорожденного обычно в тубсанаторий или стационар на период развития вакцинального иммунитета (до 8 недель). Несмотря на то, что исходная форма туберкулеза у данной категории женщин нередко бывает выраженной (инфильтративный, диссеминированный туберкулез) - эффективность лечения у них высокая (по нашим данным - свыше 90%).
33. ОСНОВНЫЕ ЭПИДЕМИОЛОГИЧЕСКИЕ ПОКАЗАТЕЛИ ПРИ ТУБЕРКУЛЕЗЕ
Эпидемиологическую обстановку по туберкулезу определяют следующие наиболее важные показатели:
Заболеваемость - общее число впервые выявленных больных активным туберкулезом в течение года в расчете на 100 000 населения. От заболеваемости следует отличать рецидивы - появление признаков активного туберкулеза, у лиц ранее перенесших его и излеченных. Таким образом, общее число больных, впервые взятых на диспансерный учет, в данном году превышает показатель заболеваемости. Рецидивы, как и заболеваемость, чаще возникают у лиц с наличием факторов риска. Клиническая структура туберкулеза при рецидивах обычно тяжелее, чем у впервые выявленных больных, чаще отмечается наличие полостей распада и бактериовыделение, а также лекарственная устойчивость МБТ. Эффективность лечения ниже.
Смертность - число лиц, умерших от туберкулеза в течение года, в расчете на 100
124
000 населения. Этот показатель следует отличать от летальности, характеризующей процент умерших от туберкулеза от общего числа больных активным туберкулезом, состоящих на учете, лечившихся в стационаре и т.д.
Инфицированность - отношение числа лиц, положительно реагирующих на туберкулин, к числу обследованных по пробе Манту в процентах, за исключением лиц с поствакцинальной аллергией.
Контингенты (болезненность) - общее число больных активным туберкулезом, состоящих на диспансерном учете на конец года в расчете на 100 тысяч населения.
Ежегодный риск инфицирования - частота первичного инфицирования за год, т.е. число виражей туберкулиновой реакции по отношению к числу проведенных туберкулиновых проб. Он равняется в развитых странах 1-3 на 1 тыс. или менее 0,1%, в развивающихся (африканских, азиатских) - 2-3 и даже до 5%. Разница в 20-50 раз. В Беларуси этот показатель составил в 2006 г. 1,1% среди детей и 0,68% - среди подростков, будучи наиболее высоким в Гомельской и Могилевской областях, где наивысшие в республике показатели заболеваемости туберкулезом.
230
|
227* |
|
|
200 |
* данные по Гродненской области |
|
|
170 |
|
|
|
140 |
132,4* |
|
|
|
|
|
|
110 |
97,1* |
|
|
|
62,8 |
55,4 |
|
80 |
|
||
|
|
|
|
50 |
36,5 |
37 |
|
29,7 |
30,8 |
|
|
52,8
20
1959 |
1967 |
1972 |
1983 |
1990 |
1991 |
1993 |
1998 |
2004 |
2006 |
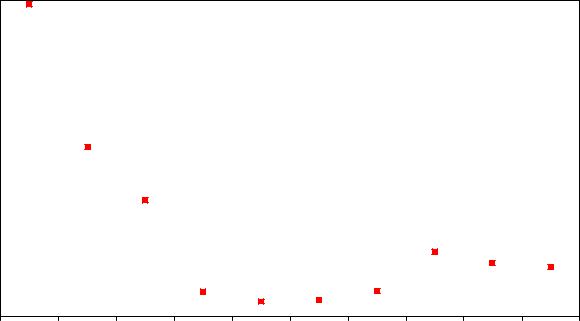
Рис. 56. Динамика заболеваемости туберкулезом в республике Беларусь (1959 – 2006)
В настоящее время в Беларуси и других странах отмечается отрицательный патоморфоз туберкулеза, выражающийся в повышении заболеваемости, ухудшении клинической структуры за счет увеличения более тяжелых и распространенных форм туберкулеза, повышении частоты лекарственной устойчивости МБТ, снижении эффективности лечения, повышении смертности. В то же время, в последние годы наметилась тенденция к улучшению эпидемиологической ситуации, стабилизации и некоторому снижению заболеваемости. В Беларуси заболеваемость туберкулезом выросла с 29,7 на 100 тыс. в 1990, до 68,2 в 1998 г. и снизилась до 52,8 в 2006 г. Это связано как с заметным улучшением социально-экономической обстановки в республике, так и с активным проведением комплекса противотуберкулезных мероприятий, что позволяет рассчитывать на дальнейшее постепенное улучшение эпидемиологических показателей туберкулеза.
125
Заболеваемость туберкулезом в мире остается в целом высокой. С 1996 г. мировая ситуация по туберкулезу оценивается ВОЗ как эпидемическая, которая объявляется при заболеваемости свыше 50 на 100 тыс. населения. «Туберкулез не только вернулся на нашу планету, он даже превзошел свою ужасающую сущность» (X. Накадзима, генеральный директор ВОЗ). По оценке экспертов ВОЗ, до настоящего времени ежегодно заболевает до 10 млн. человек, умирает - до 3 млн. Наименьшая заболеваемость отмечается в высокоразвитых странах, но и там имеется некоторый рост, наибольшая - в афроазиатском регионе. Почти во всех странах СНГ и Балтии заболеваемость туберкулезом выше, чем в Беларуси. Так, если в Беларуси она равнялась 51,5 на 100 тыс. населения (2005), то в России - 86,2, а Литве - 70, Латвии - около 75, Украине - 76, Киргизии -124, Казахстане - 145 (2004). В Беларуси в течение всех последних лет остается низкой заболеваемость туберкулезом среди детей - 4,1 на 100 тыс. детского населения (2005), в 1990 г. - 4,4, тогда как в России - 16,1 (2003). Главной причиной этого является сохранение в Беларуси комплексной системы противотуберкулезных мероприятии, отработанной еще в советский период.
Смертность населения от туберкулеза в Беларуси также выросла и составила в 2005 г. 11,1 на 100 тыс. населения, в 2006 г. – 10,3, а в 1990 г. - 4,4. В России этот показатель равнялся 20,4 (2004). Изменился и характер танатогенеза. Если раньше (в 70-х-80-х годах) от туберкулеза умирали в большей степени лица пенсионного возраста, то в настоящее время - преимущественно трудоспособного. Непосредственной причиной летального исхода, были в основном, осложнения туберкулеза, такие как легочное кровотечение, развитие легочного сердца, иногда - амилоидоз. В настоящее время он чаще наступает вследствие неуклонного прогрессирования процесса, нередко при остропрогрессирующем течении. Среди умерших у большинства имеется лекарственная устойчивость МБТ к препаратам, причем часто множественная, а также зависимость от алкоголя.
Показатель ежегодного риска инфицирования во многом отражает состояние проблемы туберкулеза в данном регионе: резервуар туберкулезной инфекции, который тем больше, чем ниже качество своевременного выявления, уровень работы в очагах туберкулеза, качество лечения, т.е. частота прекращения бактериовыделения и т.д.
Повышение заболеваемости в развитых странах связывают с усиливающейся иммиграцией из регионов, неблагополучных по туберкулезу, а также с распространением ВИЧ-инфекции, учитывая, что туберкулез является одним из ВИЧ-ассоциированных заболеваний. В государствах СНГ и некоторых других странах ухудшение эпидемиологической ситуации связано с возникшими после распада СССР социальноэкономическими проблемами: экономический спад, социальные неустройства (безработица, усиленная миграция с появлением немалого количества лиц без определенного места жительства и т.д.). Имеет значение повышение числа лиц с наличием значимых факторов риска, таких как зависимость от алкоголя и наркотиков, пребывание в местах заключения, такие заболевания как ВИЧ-инфекция и СПИД, сахарный диабет, ХНЗОД, онкопатология и агрессивные методы её лечения, контакт, особенно с бактериовыделителями. При этом наиболее опасны лица, выделяющие МБТ, устойчивые к антибактериальным препаратам, особенно полирезистентные, а также невыявленные бактериовыделители. Все указанные контингенты населения называются группами повышенного риска заболевания туберкулезом, а у заболевших большинство этих факторов относится к отягощающим клинику, течение и прогноз заболевания. При отсутствии отягощающих факторов результативность лечения достигает 95% при очень низкой летальности, в то время как при их наличии эффективность намного ниже, а летальность возрастает. В современных условиях множественная лекарственная устойчивость и отягощающие факторы - главные причины неблагоприятного течения туберкулеза и неэффективности лечения.
Показатель инфицированности населения указывает на наличие резервуара туберкулезной инфекции среди населения в целом и отдельных его контингентов, а также
126
объем этого резервуара. В настоящее время инфицированность взрослого населения в Республике Беларусь высокая - 70-80%, ниже она среди детей и подростков. При улучшении эпидемиологической ситуации будет происходить её снижение среди этих контингентов.
В нашей республике, как и во многих других странах, постоянно анализируются эпидемиологические показатели, ведется их мониторинг. Это позволяет прогнозировать основные тенденции эпидемиологического процесса по туберкулезу, принимать обоснованные решения по дальнейшему планированию противотуберкулезных мероприятий, объему коечного фонда, кадровому обеспечению, финансированию и т.д. В настоящее время эта работа получает все большее компьютерное обеспечение.
34. ПРОФИЛАКТИКА ТУБЕРКУЛЕЗА
Профилактика туберкулеза является важнейшим разделом фтизиатрии. Существующая в Беларуси стройная система мероприятий по профилактике и раннему выявлению туберкулеза позволяет считать его в значительной мере контролируемой инфекцией, способствует в условиях неблагоприятного патоморфоза стабилизации и улучшению эпидемиологической ситуации. Она включает социальную, санитарную и специфическую профилактику.
34.1.Социальная профилактика направлена на оздоровление условий внешней среды, повышение материального благосостояния населения, укрепление его здоровья, улучшение питания, жилищно-бытовых условий, развитие массовой физической культуры
испорта, проведение мероприятий по борьбе с алкоголизмом, наркоманией, табакокурением и др. вредными привычками. За больными туберкулезом - бактериовыделителями, сохраняется право на изолированную жилплощадь. К ней же относятся мероприятия по улучшению экологической обстановки. Ухудшение социальноэкономической и экологической ситуации в стране затрудняло проведение социальной профилактики в полном объеме. Однако в последние годы в Республике Беларусь произошли положительные сдвиги в социально-экономической ситуации: стабилизировалась обстановка на большинстве производственных предприятий в городской, а также сельской местности, снизилась безработица, увеличилась заработная плата, которая в большинстве случаев выплачивается своевременно, улучшилось пенсионное обеспечение. Улучшается и экологическая ситуация: минимизируются последствия аварии на Чернобыльской АЭС, проводятся мероприятия по оздоровлению внешней среды, увеличивается жилищное строительство в городах и сельской местности (создание агрогородков), принимаются меры по развитию физкультуры и спорта. Выделяется изолированная жилплощадь больным туберкулезом в показанных случаях. Все это, наряду с активизацией проведения противотуберкулезных мероприятий, привело к определенному улучшению эпидемиологической ситуации по туберкулезу.
34.2.Санитарная профилактика туберкулеза
Мероприятия по санитарной профилактике туберкулеза осуществляются фтизиатрической, санитарно-эпидемиологической (центры гигиены и эпидемиологии) службами, учреждениями общемедицинской сети, ветеринарной службой.
Существуют следующие основные методы санитарной профилактики туберкулеза, направленные на предупреждение распространения туберкулезной инфекции: изоляция, госпитализация и лечение до прекращения бактериовыделения; работа в очаге туберкулезной инфекции; санитарное просвещение; борьба с туберкулезом среди сельскохозяйственных животных.
Бактериовыделителем считается больной, у которого хотя бы один раз любым
127
методом обнаружены микобактерии туберкулеза при наличии данных клинических, рентгенологических или инструментальных исследований, свидетельствующих об активном туберкулезном процессе, а также при процессах сомнительной активности; двукратно - при наличии клинико-рентгенологически неактивного туберкулезного процесса в легких или бронхах, а также при отсутствии явных признаков активного туберкулеза органов дыхания, но при наличии в семье случаев первичного инфицирования или заболевания туберкулезом контактов. При однократном выявлении МБТ у таких лиц проводится более детальное обследование, возможно, с использованием компьютерной томографии, инструментальных методов, но, даже если активный туберкулезный процесс не подтверждается, целесообразно проведение химиопрофилактики. Пациенты, у которых МБТ выявляются при исследовании плеврального, перикардиального, перитонеального экссудата, спинномозговой жидкости, пунктата лимфоузлов (без свищей) и т.п. бактериовыделителями не являются. Не берутся на учет в качестве бактериовыделителей пациенты, имеющие положительный результат исследования только методом ПЦР, или выделяющие только L-формы МБТ, а также атипичные микобактерии.
Все бактериовыделители, как состоящие на учете, так и впервые выявленные, подлежат госпитализации и стационарному лечению. Это необходимо как с клинической (для излечения самого больного), так и с эпидемиологической точки зрения - прекращения контакта бактериовыделителя с окружающими. Особенно важна госпитализация бактериовыделителей с полирезистентностью МБТ. В стационаре проводится комплексное лечение, важнейшей целью которого является прекращение бактериовыделения. Оно является одним из главных критериев выписки пациента из стационара и перевода на амбулаторное лечение. Снятие больного с учета бактериовыделителей осуществляется после успешного проведенного курса химиотерапии и перевода пациента в неактивную группу диспансерного наблюдения. При хронических формах туберкулеза они снимаются с учета через год после последнего бактериовыделения. Взятие на учет бактериовыделителей и снятие их с этого учета решается ВКК.
Место пребывания источника инфекции вместе с окружающими его людьми и обстановкой, в которых возможно возникновение новых заражений, называется эпидемическим очагом инфекций. Чаще всего это жилище больного активным туберкулезом - бактериовыделителя и противотуберкулезные учреждения. Это антропонозные очаги, где выделяются во внешнюю среду возбудители человеческого вида и источником инфекции является сам больной. Может быть зоонозный очаг туберкулеза, где от животных, являющихся источником инфекции, выделяется бычий вид МБТ (М. bovis). Иногда от коров, при заражении их от больного человека, выделяется человеческий вид (М. tuberculosis) В настоящее время в связи с регулярным проведением противотуберкулезных мероприятий среди скота, М. bovis у больных туберкулезом в Беларуси выявляется крайне редко. Очагами туберкулезной инфекции являются также противотуберкулезные учреждения: туберкулезные диспансеры (кабинеты), стационарные тубучреждения, туберкулезные санатории.
При выявлении заболевания, вызванного нетуберкулезными (атипичными) микобактериями, его относят к микобактериозам. В принципе возможен занос М. africanum у приезжих из Западной и Центральной Африки. Высокую, в целом, эпидемиологическую опасность источников инфекции из очагов подтверждает повышенная заболеваемость среди контактов, высокий уровень инфицирования детей и подростков. Следует помнить, что очаги туберкулеза могут формировать больные с внелегочными локализациями процесса (туберкулез мочевых, половых органов, кишечника, костей и лимфоузлов со свищами). По степени эпидемиологической опасности очаги делят на 3 группы: I группа наиболее опасные - при наличии хотя бы одного из следующих факторов: обильное или постоянное бактериовыделение,
128
неблагоприятные жилищные условия, наличие в квартире детей и подростков, несоблюдение больным гигиенических правил поведения. II группа - бактериовыделение скудное, непостоянное, детей в очаге нет, жилищные условия и поведение больного нормальные. К очагам III группы относятся такие, в которых имеются условные бактериовыделители, т.е. у них уже несколько месяцев не обнаруживают МБТ, однако срок наблюдения за очагом еще не прошел. К III группе относятся также очаги внелегочного туберкулеза.
Работа в очаге проводится сотрудниками тубдиспансера (кабинета) - врачом и участковой медсестрой, а также работниками ЦГЭ - врачом-эпидемиологом и помощником эпидемиолога, в сельской местности - ими же и сотрудниками СВУ и ФАПов. На впервые выявленного бактериовыделителя подается в ЦГЭ специальное извещение, как и на состоявших на учете больных, у которых выявлены МБТ, а также на умерших от туберкулеза, не состоящих на учете (первичное выявление на секции). Составляется план оздоровления очага.
Мероприятия, проводимые в очаге, включают текущую, заключительную дезинфекцию и работу с контактами. Текущей дезинфекцией называется комплекс мероприятий, проводимых в очаге повседневно. Она осуществляется самим больным и родственниками, кроме детей. Бактериовыделитель должен находиться в изолированном помещении, а, если такового нет, его постель отделяется ширмой. Он должен иметь отдельные постель, постельное белье, посуду, зубную щетку, мыло, полотенце и т. д. Посуда после каждого употребления подвергается кипячению в 2% р-ре соды 15-20 минут. Белье, замоченное в стиральном порошке, также кипятится отдельно от белья других членов семьи. Мокрота собирается в плевательницу, заполненную на одну треть раствором хлорной извести или хлорамина. После заполнения плевательница кипятится, при наличии печного отопления мокрота сжигается, а плевательница кипятится. В помещении ежедневно проводится влажная уборка. Проветривать помещение желательно дважды в день. Больной не должен близко общаться с детьми, проживающими в той же квартире.
Заключительная дезинфекция производится в случаях, когда больной выбывает из квартиры (в стационар, санаторий и др.), а также в случае его смерти. Осуществляется она центром гигиены и эпидемиологии (ЦГЭ) согласно извещения, подаваемого противотуберкулезным диспансером (кабинетом). Если больной выбывает из квартиры без последующего возвращения, в ней должен быть проведен текущий ремонт (побелка, покраска и т. п.).
Работа с контактами является важным разделом противоэпидемических мероприятий в очаге. К ним относятся лица, проживающие в одной квартире с бактериовыделителем, а также животноводы или члены семей, где выявлен положительно реагирующий на туберкулин домашний скот. В число контактов входят и работники противотуберкулезных учреждений. Контакты ежегодно обследуются флюорографически, им проводится химиопрофилактика при выявлении бактериовыделителя и в последующем, 1 раз в год, до прекращения контакта. Целесообразна изоляция детей из контакта. Она осуществляется путем направления в круглосуточные детские сады, лучше специализированный санаторный детский сад, а также в санаторные школы - интернаты. Наблюдение за контактами заканчивается через год после снятия больного с учета бактериовыделителей, а в случае его смерти от туберкулеза - через 2 года.
Средние медработники выполняют основную работу в туберкулезном очаге. Участковая медсестра фтизиатрического участка под руководством врача составляет план оздоровления очага и его выполняет. Регулярно, согласно плана, она посещает семью больного, обращает внимание на состояние здоровья членов семьи, особенно детей, если они не изолированы, на осуществление текущей дезинфекции, методике которой она обучает больного и членов его семьи. Очаги I группы посещаются участковой медсестрой фтизиатрического участка 1 раз в месяц, врачом-фтизиатром - 1 раз в квартал,
129
работниками ЦГЭ - 1 раз в полгода. Участковая медсестра доставляет в очаг дезинфекционные средства, которые выдаются бесплатно. Она приглашает больного и членов семьи на очередные обследования и следит за соблюдением графика этих обследований. Если лечение и химиопрофилактика проводятся на дому, медсестра следит за регулярностью приема препаратов.
Санитарное просвещение среди населения направлено на пропаганду здорового образа жизни, борьбу с вредными привычками, курением, злоупотреблением алкоголем, другими наркотическими веществами, разъяснение необходимости прохождения регулярных профилактических осмотров, ревакцинации БЦЖ детей. Среди больных туберкулезом и в их семьях основные направления санпросветработы: объяснение необходимости соблюдения гигиенических правил, регулярного проведения амбулаторного лечения, химиопрофилактики по показаниям. Важное значение у больных имеет обязательное прекращение курения, злоупотребления алкоголем.
Мероприятия по борьбе с туберкулезом среди сельскохозяйственных животных осуществляется ветеринарной службой, которая несет ответственность за их регулярное проведение. Противотуберкулезный диспансер контролирует эту работу.
Всему крупному рогатому скоту, как находящемуся в общественных хозяйствах, так и в фермерских, в личном подсобном хозяйстве, ставится ежегодно комбинированная внутрикожно (в область шеи)-глазная (закапывается туберкулин в глаз) туберкулиновая проба. В случае выявления положительной реакции животное отбраковывается и направляется на убой. После забоя туша осматривается специалистом и при наличии макроскопически видимых туберкулезных изменений подлежит уничтожению. В случае их отсутствия мясо может быть использовано после предварительной термической обработки (консервы, вареная колбаса и т.д.). Животноводы, фермеры, хозяева в личном подворье должны пройти флюорографическое обследование как контакты.
34.3. Специфическая профилактика туберкулеза
Считается, что вакцинация БЦЖ и химиопрофилактика в 80% случаев предупреждает развитие туберкулеза, особенно тяжелых его форм. По другим данным, эффективность доходит до 92%. Имеются данные, что эффективность вакцинации против туберкулеза тем лучше, чем дальше от экватора (севернее, южнее в Южном полушарии) находится регион, где она проводится.
34.3.1.Вакцинация и ревакцинация против туберкулеза проводится вакциной БЦЖ
-по именам ученых, получивших её из микобактерий туберкулеза бычьего вида: бацилла Кальметта и Жерена (Calmette, Geren - BCG). Впервые прививка БЦЖ была произведена ими в 1921 году. В Беларуси первая прививка БЦЖ была произведена в 1929 г. С.И. Гельбергом. Вакцинный штамм был получен непосредственно от Кальметта в 1925 г. Вакцина БЦЖ является живой, ослабленной культурой микобактерий, сохранившей иммунизирующие свойства при низкой вирулентности. Она выпускается в сухом порошкообразном виде в ампулах по 1 мг, что составляет 20 доз по 0,05 мг, которая и является одной прививочной дозой. В настоящее время для ослабленных детей используется вакцина БЦЖ-М, которая отличается в 2 раза меньшей прививочной дозой - 0,025 мг. Сухая вакцина БЦЖ получена Е.Н. Лещинской и сотр. в 1941 г. Вакцинация производится на 3-й-4-й день жизни ребенка. Ему вводится строго внутрикожно в область плеча, обычно левого, 0,05 (БЦЖ-М - 0,025) мг вакцины в 0,1 мл физиологического раствора. При этом в однограммовый одноразовый шприц набирают 0,2 мл и выпускают через иглу половину. При правильном введении вакцины образуется беловатая папула диаметром 5-6 мм. Через 4-6 недель на месте введения развивается инфильтрат, затем пустула, небольшая язвочка, покрытая корочкой, при отпадении которой остается рубчик (прививочный знак). При правильном проведении вакцинации частота образования рубца достигает 93-95%, а положительная реакция Манту к 6-12 месяцам - 83-85%. Осложнения при вакцинации, особенно при соблюдении всех правил, редки. Они могут проявляться в
130
