
ftiziatriya
.pdfинтоксикационного синдрома, распространенность и характер локальных поражений в органах).
Больные туберкулезом при многолетнем хроническом его течении становятся несдержанными, склонными к конфликтам либо тормозимыми, чрезвычайно ранимыми, робкими и застенчивыми. Иногда отмечается так называемый «госпитализм» - стремление постоянно быть под опекой врачей, не выписываться из стационара. Длительное течение туберкулеза может привести к развитию хронического легочного сердца, одним из основных клинических проявлений которого является одышка. Одышка служит препятствием к удовлетворению даже самых низших личностных потребностей.
Для мужчин с хроническим туберкулезом на первый план выступают физиологический дискомфорт, ощущение собственной слабости, физическая немощь. Для них характерны следующие черты: стремление избежать неудачи, как ведущая мотивация поведения; выраженная пассивная позиция, несмотря на внутреннее стремление противоречить указаниям и социальным нормам. Активность подавляется страхом потерпеть «фиаско». Они склонны занимать содержательную позицию, глубоко переживать, пессимистически оценивают свои перспективы, ранимы. Эти особенности касаются негативно окрашенных переживаний из-за их склонности фиксироваться на субдепрессивном аффекте. Они скептичны, неуверены в себе, периодически «срываются», делая импульсивные поведенческие или словесные выпады. В травмирующей ситуации – замыкаются, уходят в себя, погружаются в негативные переживания. Отмечен нарциссический паттерн поведения как формы защиты от переживания одиночества и неудовлетворенности. При этом проявляются черты самовлюбленности, предпочтение собственного мнения. Подавляющее большинство мужчин-хроников не удовлетворены сферой межличностных отношений, в первую очередь, сексуальных. У мужчин – хроников преобладает вторичная социальная выгода болезни.
Психологический профиль женщин, больных фиброзно-кавернозным туберкулезом легких, характеризуется выраженной дезадаптацией личности. Основной конфликтной сферой является сфера межличностных и, прежде всего, сексуальных отношений, где пациенткам не хватает тепла, эмоций, чувственности. Для личности этих женщин во многом присущи черты мужественности, независимости, стремление к эмансипации, самостоятельности в принятии решений. Их жесткая роль не предусматривает эмоционально близких отношений. Больных этой группы можно охарактеризовать как внутренне конфликтных. Они сдержаны в поведении, погружены в себя, угрюмы, не склонны давать ярких реакций, могут быть мстительными, замкнутыми, раздражительными. В такие периоды склонны огрызаться на обращение к ним близких, могут быть агрессивны.
Больные туберкулезом легких, особенно бактериовыделители, представляют реальную социальную опасность. У всех больных туберкулезом легких, независимо от пола и длительности течения заболевания, появляются специфические психологические особенности, меняется поведение, отношение к себе и окружающим, что приводит к социально опасному проявлению поведенческой агрессии. Последствием агрессивного поведения больных туберкулезом легких является сплевывание мокроты в общественных местах с целью заражения окружающих, зачастую они намеренно сокращают дистанцию при общении с окружающими.
Врач общается с больным и его родными на протяжении очень долгого периода времени, зачастую годами. При этом непременно возникает определенная степень проникновения врача во все сферы жизни пациента, возникают весьма доверительные отношения.
К сожалению, имеют место и ситуации, когда врачу очень трудно «подобрать ключик» к пациенту. Это случается, как правило, с пациентами, у которых имеется выраженный уровень дезадаптации (наркоманы, алкоголики, бомжи, лица из ИТУ). В таких ситуациях трудно переоценить помощь психолога как пациенту, так и лечащему
151
врачу в налаживании контакта.
Важно, чтобы врач-фтизиатр в своей повседневной работе находил и осуществлял индивидуальный подход к каждому пациенту, учитывал его психологические особенности. В ряде случаев бывает необходима помощь медицинского психолога и психотерапевта.
40. ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА ТУБЕРКУЛЕЗА ОРГАНОВ
ДЫХАНИЯ
«Дифференциальная диагностика – это распознавание заболевания, несмотря на сходство его проявлений с симптомами других заболеваний» (А.Г. Хоменко). Туберкулез органов дыхания, несмотря на его неблагоприятный патоморфоз, имеет сходство с другими заболеваниями в клинических, рентгенологических проявлениях, данных лабораторных и инструментальных исследований. Постановка правильного диагноза в ряде случаев затруднена, требует от врача умения правильно интерпретировать информацию, полученную при различных методах исследования, знания не только клиники туберкулеза, но и многочисленных заболеваний, относящихся к смежной патологии. Вероятно, определенное значение имеет и врачебная интуиция, если понимать её как возможность, благодаря приобретенному опыту при высоком уровне знаний, распознавать заболевание по сохранившимся в памяти врача аналогиям и моделям. При дифференциальной диагностике используется весь объем обязательных методов исследования: клиническое обследование – анализ данных анамнеза и объективного исследования, общепринятые анализы крови, мочи, мокроты, рентгено-томографическое исследование, туберкулинодиагностика. Большое значение приобретают современные усовершенствованные методы выявления МБТ в материале.
В настоящее время в распоряжении врача–диагноста имеется ряд важных дополнительных методов: бронхологическое обследование с биопсией, исследование плеврального выпота, спинномозговой жидкости, пунктатов и т.п., ультразвуковая диагностика, компьютерная и магнитно-резонансная томография, а также инвазивные методы, из которых на первое место в настоящее время выходит видеоторакоскопия, заменившая целый ряд других методов (медиастиноскопия, открытая биопсия, трансбронхиальные пункции лимфоузлов), а также биопсия периферических лимфоузлов.
Немаловажное значение могут иметь биохимические и иммунологические исследования. Иногда решающую роль играет морфологическая верификация при цитологических и гистологических исследованиях материала, полученного при пункциях, биопсиях, операциях и т.п.
Однако при всем разнообразии методов исследования необходимо, прежде всего, анализировать клинические проявления заболевания, правильно их интерпретировать и обязательно учитывать при формировании диагноза.
40.1. Дифференциальная диагностика первичного туберкулеза
40.1.1. Первичный туберкулез возникает в организме, ранее не пораженном туберкулезной инфекцией в результате первичного инфицирования и вслед за ним.
Однако в подавляющем большинстве случаев при первичном инфицировании заболевания туберкулезом не возникает. Туберкулезные микобактерии остаются в организме в состоянии персистирования, обычно в виде L-форм, развивается иммунитет. Однако при этом, особенно на начальных этапах, возникает высокий риск интенсивного размножения МБТ и развития заболевания, для предупреждения которого необходима химиопрофилактика. При этом необходимо уметь различать поствакцинальную (после БЦЖ) туберкулиновую реакцию, при которой химиопрофилактика не нужна и даже
152
вредна, от виража, т.е. первичного заражения вирулентной инфекцией.
Для инфицирования туберкулезом более характерно наличие послепрививочного рубчика незначительных размеров, контакт с больными туберкулезом, значение которого возрастает с уменьшением возраста ребенка. Имеет значение срок, прошедший после вакцинации или ревакцинации. В течение первого года размер папулы до 12 мм обычно зависит от прививки, в дальнейшем вакцинальная реакция угасает и становится сомнительной или отрицательной, в то время как связанная с инфицированием сохраняется и даже нарастает (без химиопрофилактики). Появление же положительной реакции при отрицательной предыдущей свидетельствует о вираже, т.е. инфицировании, как и увеличение её размеров на 6 мм и более, если не была проведена ревакцинация БЦЖ. Выявление гиперергической реакции Манту всегда свидетельствует об инфицировании МБТ. Первичное инфицирование нередко сопровождается слабо выраженными клиническими проявлениями, такими как повышение утомляемости, ухудшение аппетита, небольшое похудание, потливость по ночам. Вакцинация (ревакцинация) же БЦЖ клиническими проявлениями не сопровождается. При инфицировании довольно часто выявляется гиперплазия шейных над- и подключичных, подмышечных лимфоузлов, что не характерно для поствакцинальной реакции. Сам характер папулы тоже различен. После вакцинации она обычно плоская, через неделю или несколько больше бесследно исчезает. При инфекционной аллергии папула выпуклая, хорошо пальпируется, длительно сохраняется, исчезая через месяц и более. Длительно может сохраняться пигментация. Подкожные туберкулиновые пробы после вакцинации отрицательные. При инфекционной аллергии может быть слабо выраженная общая реакция, сдвиги белковых фракций крови.
В табл. 1 представлены основные различия между показателями, связанными с первичным инфицированием микобактериями туберкулеза («вираж») и поствакцинальной (БЦЖ) аллергией.
Таблица 1. Различия между туб. инфицированием («вираж») и поствакцинальной аллергией
Поствакцинальная аллергия |
Постинфекционная аллергия |
1 |
2 |
Максимальная реакция на туберкулин |
Появление реакции Манту в более короткие |
появляется в течение года после |
сроки. В первый год после вакцинации |
вакцинации |
(ревакцинации) – папула 12 мм и более |
Реакция Манту слабоположительная, |
Положительная или гиперергическая |
исчезает быстро (4-8 дней) |
реакция, папула держится дольше (2 недели |
|
и более) |
Постепенное угасание реакции после года |
Через 2 и более лет после вакцинации: |
|
положительная реакция появляется после |
|
предыдущей отрицательной, а также |
|
нарастание размеров папулы на 6 мм и |
|
более; размер 12 мм и более, тенденция к |
|
нарастанию при повторной постановке |
Папула плоская, чаще без гиперемии |
Папула выпуклая, часто с гиперемией, |
|
иногда с некрозом |
Контакт с больными туберкулезом |
Часто имеет место контакт |
отсутствует |
|
Отсутствуют клинические проявления |
Могут наблюдаться клинические |
|
проявления (незначительные) |
Регионарные лимфоузлы без изменений |
Возможна гиперплазия шейных, |
|
подмышечных, подключичных лимфоузлов |
153

40.1.2. При дифференциальной диагностике туберкулезной интоксикации
следует иметь в виду, что она развивается на раннем этапе первичного инфицирования, совпадет с виражом туберкулиновой реакции или развивается вслед за виражом. Хроническая туберкулезная интоксикация, которая в настоящее время в Беларуси встречается весьма редко, наблюдается в более поздний период инфицирования, спустя 6- 12 месяцев после виража при отсутствии лечения в ранний период.
Туберкулезную интоксикацию, как раннюю, так и хроническую, необходимо дифференцировать с заболеваниями, при которых у детей, иногда подростков, также развивается интоксикационный синдром без острого течения.
Основные патологические процессы, с которыми приходится дифференцировать туберкулезную интоксикацию, представлены в табл. 2.
Таблица 2
Дифференциальная диагностика туберкулезной интоксикации
Наименование патологического процесса
хронические очаги в полости рта (кариес зубов и др.)
хронический тонзиллит, синуситы (гайморит, фронтит, аденоиды)
хронический пиелонефрит
хронический холецистит
ревматизм, миокардиты другой этиологии
глистная инвазия
гипертиреоз (тиреотоксикоз)
гепатохолецистопатии
1.2.1. Хронический тонзиллит является одним из частых заболеваний у детей и подростков.
В отдельных случаях он может возникать параллельно с туберкулезной интоксикацией, однако даже при этом одно из заболеваний в определенный период может протекать скрыто и интоксикационный синдром определяется одним из них. Общими симптомами являются, такие как слабость, недомогание, небольшие головные боли, потливость, субфебрильная температура и др. Однако при тонзиллите выявляются локальные симптомы со стороны носоглотки и миндалин. Характерны боли в горле, частые обострения, протекающие по типу ангины, физическое развитие обычно не нарушено. При длительном течении туберкулезной интоксикации оно нарушается.
Отмечается увеличение преимущественно подчелюстных, иногда шейных лимфоузлов, тогда как при туберкулезной интоксикации – это задние шейные, над- и подключичные, подмышечные и даже паховые лимфоузлы, а при хронической – возможно и мезентериальные, выявляемые при компьютерной томографии, однако последняя детям производится только по строгим показаниям из-за лучевой нагрузки. Заменить её может магнитно-резонансная томография (МРТ), значительно более безопасная, или УЗИ (выявляются только резко увеличенные лимфоузлы). Отсутствие контакта с больными туберкулезом характерно для тонзиллита, его наличие тем чаще, чем меньше ребенок – для туберкулезной интоксикации. При осмотре у больных тонзиллитом определяются увеличенные, нередко гиперемированные рыхлые миндалины, в которых часто можно обнаружить гнойные пробки, особенно при надавливании, что не характерно для туберкулезной интоксикации. При исследовании крови у больных тонзиллитом в период обострения более высокий лейкоцитоз и СОЭ, а также палочкоядерный сдвиг. Проба Манту чаще всего отрицательная, в случаях положительной реакции давность первичного инфицирования различна. При туберкулезной этиологии интоксикационного синдрома клинические проявления совпадают с виражом туберкулиновой реакции, или возникает вскоре после него, проба положительная, может быть гиперергической. Эффект
154
от лечения соответствующей патологии подтверждает правильность диагноза.
1.2.2.У больных с вяло протекающим ревматизмом общие симптомы болезни также могут проявляться недомоганием, субфебрилитетом. Однако, в отличие от туберкулезной интоксикации, контакта выявить обычно не удается. В анамнезе нередки ангины, тонзиллит. Характерны также артралгии, боли в области сердца, приглушение тонов, систолический шум, тахикардия, изменения на ЭКГ, свидетельствующие о ревмокардите. В дальнейшем могут формироваться пороки сердца. Наличие узловатой эритемы чаще встречается при ревматизме, чем при туберкулезной интоксикации. Более выражены изменения со стороны крови (лейкоцитоз, моноцитоз, повышение СОЭ), положительные тесты на активность ревматизма, реакция Манту чаще отрицательная. Лечение соответствующей патологии приводит к положительной динамике, что также подтверждает диагноз.
1.2.3.Хронический холецистит и гепатохолецистит
Клиническая картина может быть у детей неотчетливой, возможно также наличие недомогания, снижения аппетита, субфебрилитета, похудания. Но преобладающими являются диспептические расстройства: сухость во рту, тошнота, при обострениях, особенно связанных с погрешностями в диете – рвота. Имеет значение появление болей натощак или после обильной еды. При пальпации – боли в правом подреберье и подложечной области, симптомы, характерные для холецистита (боли при поколачивании, симптом Ортнера и др.), возможно увеличение печени. Развитие клинических симптомов не связано с виражом туберкулиновой пробы. При исследовании дуоденального содержимого – слизь, лейкоциты, иногда выявляется лямблиоз. Применение антимикробных, желчегонных, антиспастических средств дает положительный результат.
1.2.4.Пиелонефрит. Клинические проявления часто сходные, однако при пиелонефрите возможны боли в пояснице, дизурические явления, определяется положительный симптом Пастернацкого. В моче – белок (количество зависит от формы пиелонефрита), значительное количество лейкоцитов (пиурия), может быть микрогематурия (эритроциты). При посеве выявляется банальная микрофлора. Связь с виражом туберкулиновой реакции отсутствует. Антибактериальное лечение в сочетании с диетой и диуретиками является эффективным.
1.2.5.Гипертиреоз чаще отмечается у старших детей и подростков, нередко в этом возрасте и первичное тубинфицирование.
Характерна, в отличие от туберкулезной интоксикации, монотонность субфебрилитета без нарушения аппетита. Выявляются блеск глаз, изредка экзофтальм, тремор кистей и пальцев. Похудание сопровождается повышением основного обмена, который необходимо исследовать при подозрении на гипертиреоз. Визуально может отмечаться увеличение щитовидной железы, необходимо её ультразвуковое исследование. Как и в предыдущих случаях, связь с виражом туберкулиновой реакции обычно не прослеживается.
1.2.6.Глистная инвазия остается частым заболеванием в условиях Беларуси до настоящего времени. Она также проявляется симптомами интоксикации: ухудшается самочувствие ребенка, появляется усталость, раздражительность, снижение аппетита, похудание, возможна бледность кожных покровов. Однако на этом фоне обнаруживаются такие симптомы, как тошнота, иногда рвота натощак, слюнотечение, неприятные ощущения в подложечной области.
Субфебрилитет не характерен, полиаденит шейных, надключичных, подмышечных лимфоузлов отсутствует. При пальпации – часто болезненность вокруг пупка. Проба Манту отрицательная, при положительной связи с виражом обычно нет. В крови характерна эозинофилия, наличие которой во всех неясных случаях требует исследований
155
кала на яйца глистов, которые должны быть неоднократными. В легких изредка обнаруживаются эозинофильные инфильтраты. Выявление гельминтов (яиц) в кале и эффективность соответствующей терапии подтверждают диагноз.
1.2.7. Нередко у детей и подростков обнаруживается затяжной субфебрилитет неясной этиологии. Он может сопровождать недолеченные банальные инфекции, возникать после прививок, являться симптомами термоневрозов как вариантов вегетодистонии, чаще у детей с аллергией. В подобных случаях необходимо исключение туберкулезной интоксикации, после чего проводится дальнейшее обследование. За туберкулезную этиологию заболевания свидетельствуют: наличие контакта, полиаденит соответствующих групп периферических лимфоузлов, вираж туберкулиновой реакции, гиперергия, увеличение размера папулы по сравнению с предыдущим исследованием. Иногда приходится прибегать к диагностике ex juvantibus, т.е. к назначению противотуберкулезных препаратов (обычно двух, включая изониазид) 3-4 недели для выявления эффекта.
В табл. 3 приводятся краткие данные о дифференциальной диагностике туберкулезной интоксикации, с одной стороны, глистной инвазии и хронического тонзиллита, с другой, как наиболее часто встречающихся у детей и подростков патологии.
Таблица 3
Дифференциальная диагностика туберкулезной интоксикации у детей и подростков
Клинические |
Туберкулезная |
Тонзилогенная |
Глистная инвазия |
проявления |
интоксикация |
интоксикация |
|
общие симптомы |
выраженная |
нерезко выраженные |
умеренные или |
|
слабость, |
|
резко выраженные |
|
утомляемость |
|
|
температура |
субфебрильная, |
постоянный |
непостоянная, |
|
непостоянная, |
монотонный характер |
чаще нормальная |
|
больше во вторую |
субфебрилитета |
|
|
половину дня |
|
|
кашель |
иногда, чаще |
нехарактерен |
нехарактерен |
|
отсутствует |
|
|
боли в животе |
изредка, небольшие |
отсутствуют |
вокруг пупка |
диспептические |
может быть тошнота |
не выявляются |
выражены боли в |
расстройства |
|
|
животе, тошнота, |
|
|
|
иногда рвота |
анамнез |
контакт с |
переохлаждение, |
несоблюдение |
|
туберкулезным |
частые ангины |
гигиенических |
|
больным |
|
правил |
аппетит |
ухудшение |
может не нарушаться |
нарушен |
кожа и слизистые |
бледность |
не изменены |
выражена |
|
|
|
бледность |
осмотр зева |
без изменений |
увеличение миндалин, |
без изменений |
|
|
возможна гиперемия, |
|
|
|
гнойные пробки |
|
лимфатические узлы |
умеренно |
увеличены, |
без изменений |
|
увеличены, |
эластичны, |
|
|
эластичны, |
болезненны, |
|
|
подвижны, |
реагируют чаще |
|
|
безболезненны, |
подчелюстные |
|
|
реагируют многие |
|
|
156
|
группы |
|
|
|
периферических |
|
|
|
лимфоузлов, больше |
|
|
|
задние шейные и |
|
|
|
подмышечные |
|
|
аускультация легких |
может быть жесткое |
изменения не |
изменения не |
|
дыхание |
характерны |
характерны |
сердечно-сосудистая |
иногда боли в |
длительно - боли в |
иногда |
система |
области сердца, |
области сердца, |
приглушение |
|
тахикардия, |
систолический шум |
тонов, чаще без |
|
функциональный |
на верхушке, стойкие |
изменений |
|
систологический |
изменения на ЭКГ |
|
|
шум, мышечные |
|
|
|
изменения на ЭКГ |
|
|
|
(нестойкие) |
|
|
лабораторные |
умеренное |
при обострении – |
возможна |
данные |
повышение СОЭ, |
СОЭ повышена, |
эозинофилия, яйца |
|
небольшой сдвиг |
лейкоцитоз, сдвиг |
гельминтов в кале |
|
лейкоцитарной |
формулы влево |
|
|
формулы влево |
|
|
р. Манту |
вираж, возможна |
чаще отрицательная |
чаще |
|
гиперергическая |
или слабо |
отрицательная или |
|
реакция |
положительная (на |
слабо |
|
|
БЦЖ) |
положительная (на |
|
|
|
БЦЖ) |
40.1.3. Дифференциальная диагностика при первичном туберкулезном комплексе
1.3.1. Воспалительные процессы в легких связаны, в основном, с неспецифическими пневмониями, но определенное место среди них продолжает занимать туберкулез, причем рентгенологическая картина может быть довольно сходной.
Неспецифические пневмонии протекают по типу долевых, сегментарных, полисегментарных. В их клинике и течении имеются схожие с туберкулезом проявления: кашель, боли в груди, повышение температуры и даже иногда кровохарканье. По этиологии неспецифические пневмонии могут быть как вирусными, так и бактериальными. Острое респираторно-вирусное заболевание может осложняться бактериальной инфекцией. В целом же начало заболевания при пневмонии более острое с предшествующим ОРЗ и ОРВИ.
При первичном туберкулезном комплексе начало обычно постепенное, указанные симптомы менее выражены, иногда субъективные жалобы отсутствуют. Важное значение имеет анамнез с характерным для туберкулеза контактом. Возможен при туберкулинодиагностике пропуск виража или отказ от проведения химиопрофилактики.
При физикальном исследовании у больных пневмонией выслушиваются влажные мелкопузырчатые хрипы, довольно обильные. При первичном комплексе катаральные явления скудные, могут даже не выслушиваться. Со стороны крови при пневмониях характерны более высокие лейкоцитоз и СОЭ, выраженный сдвиг лейкоцитарной формулы влево. У большинства детей, больных пневмонией, отмечается отрицательная или слабоположительная, за счет поствакцинальной аллергии, реакция Манту. При первичном комплексе выявляется вираж туберкулиновой реакции в момент заболевания или в недавнем прошлом, возможна гиперергическая проба Манту. В отдельных,
157
довольно редких случаях в мокроте или промывных водах удается выявить МБТ. Чаще это бывает при осложненном течении первичного комплекса, например, при распаде первичного аффекта. Рентгенологически чаще возникают трудности в диагностике при первичном комплексе в пневмонической стадии, когда еще не проявляется четкая биополярность. Однако уже можно видеть вовлечение в процесс внутригрудных лимфатических узлов. Более отчетливо это выявляется на компьютерной томограмме, однако при её назначении надо помнить о значительной лучевой нагрузке. В дальнейшем рентгенологическая картина становится более типичной для туберкулеза (стадия рассасывания, уплотнения).
Проведение противопневмонического лечения является важным дифференциальнодиагностическим критерием в неясных случаях. Пневмонические изменения рассасываются полностью или частично в течение двух недель комплексной терапии.
40.1.4. Дифференциальная диагностика туберкулеза внутригрудных лимфатических узлов. Это важный раздел дифференциальной диагностики заболеваний органов дыхания, касающийся патологических изменений в зоне корня легкого и средостения, но чаще – увеличения внутригрудных лимфоузлов. Описано более 30 выявляемых рентгенологически патологических процессов этой зоны.
1.4.1. Лимфогранулематоз (болезнь Ходжкина) – это злокачественное поражение лимфатической системы. Имеется определенное сходство клинико-рентгенологической симптоматики с туберкулезным бронхоаденитом: наличие слабости, похудания, потливости, кашля, повышения температуры, увеличения внутригрудных лимфатических узлов.
Различия в анамнезе болезни и жизни заключаются в частом наличии контакта с больными туберкулезом, возможно, перенесенного ранее тубинфицирования, преимущественно детский или подростковый возраст. Лимфогранулематоз может возникать в любом возрасте, от детского до старческого, чаще нет указаний на тубинфицирование, возможна определенная роль наследственности.
Начало заболевания при лимфогранулематозе может быть более острым, клинические проявления более выражены, температура выше, при обострениях – фебрильная, характерны волнообразная лихорадка, боли в груди, кожный зуд, сильные ночные поты (больше, чем при туберкулезе), общее состояние тяжелее.
Туберкулиновые пробы обычно отрицательные (отрицательная анергия), для туберкулезного бронхоаденита возможны вираж, гиперергия, увеличение размеров папулы. При лимфогранулематозе гораздо чаще (до 90%) поражаются периферические лимфоузлы, воспалительная реакция вокруг них отсутствует, они не спаяны с окружающей тканью, очень плотные. В биопсийном материале обнаруживают полиморфный клеточный состав: нейтрофилы, эозинофилы, лимфоциты, плазматические клетки и др. Подтверждается диагноз при нахождении клеток Березовского-Штернберга. При туберкулезе же имеются казеозный некроз, типичные гранулемы с наличием эпителиоидных и гигантских клеток Пирогова-Лангханса. При исследовании крови характерны анемия, лейкоцитоз с нейтрофильным сдвигом и эозинофилия, лимфоцитоз, при туберкулезе – лейкоцитоз меньше, анемия не развивается.
Рентгенологически для лимфогранулематоза типично двустороннее поражение, для туберкулеза ВГЛУ – чаще одностороннее. При его медиастинальной форме, которая, в основном, и требует дифференциальной диагностики с туберкулезным бронхоаденитом, типично поражение паратрахеальных, бифуркационных и трахеобронхиальных лимфоузлов, перифокальное воспаление при этом не выявляется, изменения по опухолевидному типу. Область верхнего средостения может быть значительно и равномерно увеличена с обеих сторон с четкими неровными контурами – симптом «дымовой трубы». При туберкулезе чаще поражаются бронхопульмональные лимфоузлы.
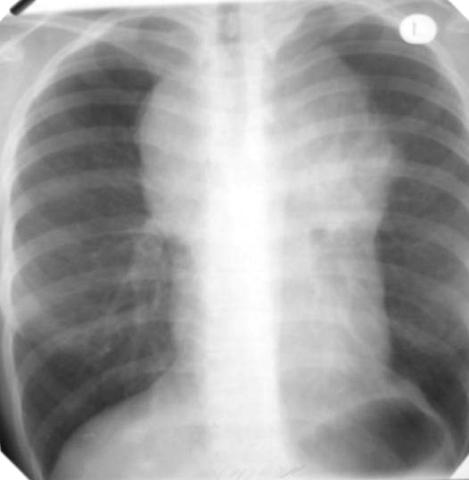
158
При лимфогранулематозе и туберкулезе нередко развиваются плевриты. У больных с бронхоаденитом они чаще междолевые, хорошо поддаются лечению, при лимфогранулематозе – упорные с постоянным накоплением жидкости.
Часто необходима морфологическая верификация для установления точного диагноза и назначения адекватной терапии. В настоящее время обычно используется видеоторакоскопия с взятием лимфоузла на гистологическое исследование, заменяющая трансбронхиальную пункцию при бронхоскопии. Проведение лечения при получении эффекта подтверждает диагноз.
Рис.57 Лимфогранулематоз – резко увеличены ВГЛУ, симптом «дымовой трубы». Рентгенограмма
1.4.2. Лимфолейкоз. Рентгенологическая картина увеличенных внутригрудных лимфоузлов при лимфолейкозе напоминает таковую при туберкулезном бронхоадените.
Для лимфолейкоза характерно опухолевидное увеличение обоих легочных корней, лимфоузлов верхнего средостения. При лимфолейкозе часто имеется множественное увеличение различных групп лимфатических узлов, не спаянных с окружающими тканями, тестоватой консистенции. При их биопсии диагноз подтверждается. Важным для диагноза лейкоза является исследование крови. Типичен значительный лейкоцитоз (20100 х 10 9/л и более), в основном, за счет лимфоцитов (до 70-90%), нахождение их юных форм, лимфобластов. Стернальная пункция с исследованием костного мозга показана, особенно при алейкемической форме, когда нет значительного лейкоцитоза. Выявляется картина лимфоидной метаплазии. Иногда в легких происходит разрастание лимфоидной ткани, что рентгенологически отображается в виде мелкопетлистых, полосчатых или инфильтративных теней, напоминающих туберкулезные изменения. Иногда и при
159
туберкулезе возникают лейкемоидные реакции, напоминающие лимфолейкоз. Однако они нестойкие, в крови, в отличие от истинного лейкоза, отсутствуют незрелые формы лимфоцитов.
Туберкулиновые пробы, в отличие от туберкулеза, отрицательны.
1.4.3.Неходжкинская лимфома (лимфосаркома, реже иммунобластная лимфома) – относительно нередко встречающаяся в средостении опухоль лимфатической системы. Встречается в любом возрасте, характеризуется быстрым ростом, выраженной инфильтрацией. Чаще поражаются внутригрудные и забрюшинные лимфоузлы, из периферических (реже) – шейные, подмышечные и паховые. Они могут достигать больших размеров, прорастать в медиастинальную плевру, вызывая плеврит и переходить на легочную ткань. Клинически, в отличие от туберкулезного бронхоаденита, отмечаются нарастающая слабость, ухудшение общего состояния, похудание, которое прогрессирует, на фоне нормальной, изредка субфебрильной температуры. Развиваются симптомы сдавливания органов средостения, в частности, синдром верхней полой вены – застой крови в венозной системе шеи, верхней части грудной клетки.
Туберкулиновые пробы отрицательные. Рентгенологически определяется значительное распространение тени средостения в обе стороны, полициклические контуры её, вначале резко очерченные, затем с переходом на легочную ткань, граница становится нечеткой и размытой, нередко с наличием тяжей по ходу сосудов (рост опухоли). Тем не менее, на начальном этапе дифференцировать ее рентгенологически от туморозного бронхоаденита трудно. Характерна высокая чувствительность опухоли к рентгеновскому облучению при первичном воздействии, рассасывание опухоли значительное. Для постановки точного диагноза необходима биопсия периферического лимфоузла, а, если увеличение не обнаружено – видеоторакоскопия с биопсией внутригрудных лимфоузлов.
1.4.4.Дермоидные кисты и тератомы
Доброкачественные опухоли средостения рентгенологически могут напоминать туберкулезный бронхоаденит. Занимают переднее средостение, чаще в средней трети. Клинические проявления обычно отсутствуют, но при увеличении размеров могут появляться боли в груди, кашель, одышка из-за сдавления и даже некоторое выпячивание передней поверхности грудной клетки. Рентгенологически – это тени овальной или круглой формы, интенсивные, односторонние. Контуры четкие, ровные, выпуклые, однако могут быть и неровными. По характеру – гомогенные, могут быть отложения извести в капсуле. Иногда выявляются зубы, участки кости, что подтверждает диагноз тератомы, в противном случае необходима морфологическая верификация оперативным путем, т.к. они подлежат удалению. Туберкулиновые пробы не изменены, анализ крови также в норме.
1.4.5. Вилочковая железа (тимус) имеет диагностическое значение у детей раннего возраста. На раннем этапе жизни средостение в основном за счет неё бывает широким и занимает 1/2-2/3 поперечного диаметра грудной клетки. К 12 месяцам она уменьшается, а с 4-х лет тень средостения не отличается от взрослых. При её гиперплазии в ту или другую сторону возможно сходство с бронхоаденитом. При её значительном увеличении возможно свистящее дыхание и даже затруднение глотания. В крови – лимфоцитоз. Общее состояние ребенка не нарушено. Рентгенологически – интенсивная тень в области верхнего средостения, нижним контуром может сливаться с тенью сердца, боковые границы выпуклые, четкие. Учитывая малый возраст, туберкулиновая проба обычно сомнительная или слабо положительная, зависящая от поствакцинальной аллергии. Злокачественные новообразования тимуса – это тимомы. К ним относятся рак, саркома, лимфоэпителиома. Клинически проявляются симптомами сдавления: затрудненное
160
