
патфізіологія
.pdf
Глава 10. Типові порушення обміну речовин
цього виду набряків можуть бути хронiчнi захворювання шлунка та кишечника. Механiзм компенсацiї, що включається у відповідь на гiповолемiю, призводить до посиленої реабсорбцiї натрію та води, що поглиблює розвиток набряків.
Запальнi набряки — ознака мiсцевого патологiчного процесу. Механiзми переходу рiдини з судин в iнтерстицiй пов’язані зі збiльшенимфiльтрацiйнимтискомвкапiлярах,високимосмотичним та онкотичним тиском у тканинах запального осередку та підвищеG
ною проникнiстю судин в осередку запалення.
Алергiчнi набряки (набряк Квiнке, кропивниця) — локальне скупG ченнярiдинивiнтерстицiальномупросторiтавглибокихшарахшкiри. Розвиток набряку пов’язаний із пiдвищеною проникнiстю стiнок суG дин пiд впливом медiаторiв алергiї — гiстамiну, брадикiнiну, простаG гландинiв та ін.
Ускладненняприрозвиткунабряківзалежатьвідїхлокалiзацiї,вiд кiлькостi рiдини в тканинах i порожнинах. Iнколи навiть нетривале перебування рiдини в порожнинах тiла може призвести до необоротG них наслiдкiв — набрякання мозку, тампонади серця (скупчення рiдинивперикардi).Затакихобставиннаслiдкинеобмежуютьсятiльки здавлюванням тканини в мiсцi скупчення рiдини, а можуть викликаG ти тяжкі ускладнення основного захворювання.
IнфекцiйноGтоксичнi фактори збiльшують проникнiсть мембран мiтохондрiйiсприяютьвиходусубстратiвциклуКребсавгiалоплазму, окисненню їх ферментами гiалоплазми, збiльшенню вiльного окисG нення, гiперпродукцiї АТФ та теплоти. В експериментi порушення енергетичногообмiнуможнаотриматишляхомвведення2,4GдинiтроG фенолу.
10.3. Патофiзiологiя мiнерального обмiну
Мiнеральнi речовини та сполуки в органiзмі перебувають в розчиG неному станi у виглядi електролiтiв або зв’язанi з бiлками. Значна чаG стина кальцiю, магнiю, натрiю, фосфору, фтору входить до складу мiнеральних солей скелета i зубiв.
Натрiй — головний катiон позаклiтинного середовища, де його концентрацiястановитьприблизно145ммоль/л(увнутрiшньоклiтиннiй рiдинi лише близько 10 ммоль/л). Близько 13,4–21,7 ммоль/л натрію міститьсявплазмiкровi,априблизно30%,тобто35–40гусьогонатрiю органiзму знаходиться в скелетi.
Порушення обмiну натрiю тiсно пов’язане з порушенням водної рiвноваги.Негативнийбаланснатрiюможливийприйогопiдвищенiй втратi iз сечею, потом, кишковим соком (наприклад, при аддісоновій
201

Розділ ІІ. Типові патофізіологічні процеси
хворобі, тривалому застосуваннi сульфанiламiдних препаратiв та їх похідних — салуретикiв (діакарб, дихлотіазид, якi посилюють вивеG дення натрiю нирками). У разі значної втрати натрiю спостерігається вихiд iз клітин iонів калiю, що порушує дiяльнiсть серця, скелетної інепосмугованоїм’язовоїмускулатури.Розвиваєтьсям’язоваслабкість (адинамія), знижується апетит і підвищується чутливiсть до водного навантаження.
Позитивний баланс натрiю розвивається при надмірному вжиG ванні солi, порушеннi виведення натрiю нирками (гломерулонефрит, тривале застосування глюкокортикоїдiв), а також надлишковoї продукцiїальдостерону,якийпосилюєреабсорбцiюнатрiювдистальG номусегментiнирковихканальцiв.Надлишоксолейнатрiюворганізмi сприяє розвитку запальних процесiв, затримцi води, а також артеріG альної гiпертензії.
Вмiст калiю у позаклiтинному середовищi становить 4 ммоль/л, у внутрiшньоклiтиннiй рiдинi — 160 ммоль/л, у плазмi кровi — 3,9–6 ммоль/л. Загальний вмiст калiю в органiзмi — 148–149 г. Бiльша частина цiєi кiлькостi припадає на м’язи.
Добовийбаланскалiюстановитьприблизно4г.Порушенняцього балансу тiсно пов’язане з порушеннями обміну натрію. Так, надлиG шок калiю посилює виведення натрiю i води з органiзму, а його нестаG ча викликає порушення, що подiбнi до ефекту надлишку натрiю. НеG гативний баланс калiю може розвиватися при недостатньому надхоG дженні його з їжею (овочi, молочнi продукти), у випадку втрати його з блювотними масами або при проносi (концентрацiя калiю в органах травлення приблизно вдвічі вища, нiж в плазмi кровi), під час лікуG вання кортикотропiном, глюкокортикоїдами, а також при гiперG альдостеронiзмi. Негативний баланс калiю, як правило, призводить до гiпокалiємiї, яка може тривалий час бути компенсованою за рахуG нок переходу калiю в кров iз клiтин.
Тривала гiпокалiємiя викликає зниження вмiсту калiю в клiтинах, порушеннянирковоGм’язовоїзбудливостi,м’язовуслабкiсть,зниженG ня моторики шлунка та кишечника, зниження судинного тонусу, тахiкардiю. Змiни ЕКГ при гiпокалiємiї виявляються у подовженнi інтервалу S — T та в зниженні вольтажу зубця T.
Затримка калiю в органiзмi може спостерiгатися при надлишкоG вому його вмiстi в їжi, а також при порушеннях видiлення калiю нирG ками (при добовому діурезi нижче 500 мл). Затримка калiю в органiзмi може призвести до гiперкалiємiї, яка бiльш небезпечна, ніж зниженG няконцентрацiїкалiю.Гiперкалiємiяспостерiгаєтьсятакожпривиходi калiюзклiтин(наприклад,приацидозi,iнсулярнiйнедостатностiйт.д.).
202

Глава 10. Типові порушення обміну речовин
Порушення обмiну кальцiю і фосфатiв. Порушення кальцiйGфосфатG ногообмiнуможепроявлятисярозладомусмоктуваннякальцiюiфосG фату в кишечнику, звапненням скелета, а також відкладанням фосG фатноGкальцієвих солей у м’яких тканинах. Розлад усмоктування кальцiю і фосфату спостерігається при зміні нормального спiввідноG шення цих елементів у дієті (1,2:1), споживанні їжі, багатої на оксалаG ти, інозитфосфатну (фітинову) кислоту, тривалому проносі, а також при рахіті.
10.4. Патофізіологія вуглеводного обміну
Вуглеводи складають обов’язкову і більшу частину їжі людини (близько 500 г/добу). Вуглеводи — матеріал, який найбільш легко моG білізуєтьсяйутилізується.Вонидепонуютьсяувиглядіглікогенуіжиру. У ході вуглеводного обміну утворюється НАДФ · Н2. Особливу роль вуглеводи відіграють в енергетиці ЦНС, тому що глюкоза є єдиним джерелом енергії для мозку. Розлад обміну вуглеводів може бути зуG мовленийпорушеннямїхперетравленняівсмоктуванняворганахтравG лення. Екзогенні вуглеводи надходять до організму у вигляді поліG, діG і моносахаридів. Їх розщеплення в основному проходить у дванадцяG типалій кишці і тонкому кишечнику, соки яких мають активні аміG логічніферменти(амілазу,мальтозу,сахарозу,лактозу,інвертазутаін.). Вуглеводи розщеплюються до моносахаридів і не всмоктуються. Всмоктування глюкози страждає при порушенні її фосфорилування в кишковій стінці. В основі даного порушення лежить недостатність ферментугексокінази,якарозвиваєтьсяприскладнихзапальнихпроG цесах у кишечнику, при отруєнні монойодацетатом, флоридзином. Нефосфорилована глюкоза не проходить через кишкову стінку і не
засвоюється. Може розвинутися вуглеводне голодування.
Порушення синтезу і розщеплення глікогену. Патологічне посиленG ня розпаду глікогену відбувається при сильному збудженні ЦНС, при підвищенні активності гормонів, які стимулюють глікогеноліз (СТГ, адреналін, глюкагон, тироксин). Підвищений розпад глікогену при одночасному збільшенні споживання м’язами глюкози відбувається при важкому м’язовому навантаженні.
СинтезглікогенуможезмінюватисьубікзниженняабопатологічG ного посилення.
Зниженнясинтезуглікогенувідбуваєтьсяприскладномуураженні печінкових клітин (гепатити, отруєння печінковими отрутами), коли порушується їх глікогеноутворююча функція. Синтез глікогену зниG жуєтьсяпригіпоксії,бовумовахгіпоксіїзменшуєтьсяутворенняАТФ, необхідної для синтезу глікогену.
203

Розділ ІІ. Типові патофізіологічні процеси
ПатологічнепосиленнясинтезуглікогенупризводитьдойогонадG лишкового накопичення в органах і тканинах та їх ушкодження. Це відбувається при глікогенозах (глікогенній хворобі), в основі яких леG жить уроджений дефіцит ферментів, що каталізують розпад або синG тез глікогену. Глікогенози успадковуються за аутосомноGрецесивним типом.Якправило,вонивиявляютьсявідразупіслянародження.ОпиG сано 12 типів глікогенозів, частина яких зустрічається рідко.
Гіперглікемія — підвищення рівня цукру в крові вище за звичайний.
Гіперглікемія може розвиватись у фізіологічних умовах, при цьоG му має пристосовне значення, тому що забезпечує доставку тканинам енергетичногоматеріалу.
У залежності від етіологічного фактора розрізняють аліментарну,
нейрогенну і гормональну гіперглікемію.
Аліментарна гіперглікемія розвивається після вживання великої кількості легкозасвоюваних вуглеводів (цукор, цукерки, борошняні вироби та ін.). При цьому з кишкового шляху всмоктується велика кількість глюкози, що перевищує можливості печінки та інших ткаG нин щодо асимілювання. Надлишок вуглеводів упливає на рецептори шлунка і кишечника і рефлекторно викликає прискорення розщепG лення глікогену в печінці, що також сприяє підвищенню рівня цукру в крові. Якщо він перевищує 8 ммоль/л (нирковий поріг), то цукор з’являється в сечі.
Утропічнихкраїнахдоситьпоширенадоброякіснаглюкозурія(так званий нирковий діабет), яка перебігає безсимптомно при звичайноG
му рівні цукру в крові.
Нейрогенна, або емоційна, гіперглікемія виникає при емоційному збудженні, стресі, болю, ефірному наркозі. Процес збудження із кори головного мозку іррадіює на підкоркові утворення. Імпульси по симG патичних шляхах ідуть до печінки, де посилюють глікогеноліз.
ГормональнігіперглікеміїсупроводжуютьпорушенняфункційенG докринних залоз, гормони яких беруть участь у регуляції вуглеводноG гообміну.Так,припідвищенніпродукціїглюкагонуактивуєтьсяфосG форилаза печінки, внаслідок чого посилюється глікогеноліз. Він збільшуєтьсятакожпринадлишкуадреналінуітироксину.ГіперфункG ціясоматотропногогормонугіпофізапризводитьдогіперглікеміївнасG лідок гальмування синтезу глікогену, активації інсулінази печінки, посиленнясекреціїглюкагону.ПосиленнясекреціїАКТГіглюкокорG тикоїдів викликає стимуляцію глюконеогенезу і гальмування активG ності гексокінази. Аналогічні зміни розвиваються при тривалому заG стосуванні глюкокортикоїдів із лікувальною метою.
204

Глава 10. Типові порушення обміну речовин
Гіперглікемія при недостатності гормону інсуліну є найбільш виG раженою і стійкою. Вона може бути панкреатичною (абсолютною) і позапанкреатичною (відносною). Інсулін утворюється в бетаGклітиG нахострівцівЛангергансапідшлунковоїзалозипідвпливомрівняглюG кози в крові за механізмом зворотного зв’язку. Інсулін з’єднується
зрецепторами інсуліночутливих клітин (печінка, жирова тканина та ін.) і впливає на всі види обміну речовин.
Основна дія інсуліну на вуглеводний обмін проявляється активіG зацією глікогенсинтетази (сприяє синтезу глікогену), гексокінази, гальмуваннямглюконеогенезу,сприяєтранспортуглюкозикрізьмемG брану клітини. Інсулін діє також на жировий обмін, пригнічує ліполіз у жирових депо, активізує перехід вуглеводів у жири, гальмує утворенG някетоновихтіл,стимулюєзв’язуваннякетоновихтілвпечінці.ПосиG люється транспорт амінокислот у клітину, забезпечується енергія для синтезу білка, тому що гальмується окиснення амінокислот і розпад білка.ІнсулінтакожкоригуєбілковийтаводноGсільовийобміни.Його вплив значно посилює поглинання печінкою і м’язами калію, забезG печує реабсорбцію натрію в канальцях нирок, сприяє затримці води в організмі.
Недостатність інсуліну (панкреатична або позапанкреатична) леG жить в основі захворювання на цукровий діабет, який займає перше місце серед ендокринної патології, третє місце — як причина смертG ності (після серцевоGсудинних і онкологічних захворювань), є однією
зголовних причин сліпоти. Крім цього, існує діабетичний ген, котG рий у 5 % схильних до діабету людей знаходиться в гомозиготному поєднанні.
Панкреатичнанедостатністьінсулінурозвиваєтьсяприруйнуванні або ушкодженні інсулярного апарату підшлункової залози. Частою причиноюємісцевагіпоксіяострівцівЛангергансаприатеросклерозі, спазмі судин. При цьому порушується утворення в інсуліні дисульфіG дних зв’язків і інсулін утрачає активність — не виявляє гіпоглікемічG ногоефекту.
ДоінсуліновоїнедостатностіможепризвестируйнуванняпідшлунG кової залози пухлинами, ушкодження її інфекційним процесом (туG беркульоз, сифіліс). Утворення інсуліну може порушитися при панG креатитах, інших захворюваннях підшлункової залози. Після перенеG сеного панкреатиту в 16–19 % випадків розвивається інсулінова неG
достатність у зв’язку з надлишковим розростанням сполучної тканиG ни, яка неначе «замуровує» βGклітини острівців Лангерганса, поруG
шує доступ до них кисню.
205

Розділ ІІ. Типові патофізіологічні процеси
ІнсулярнийапаратперенапружуєтьсяіможевиснажитисяпризайG вому і частому вживанні в їжу легкозасвоюваних вуглеводів (цукор, цукерки), при переїданні, що викликає аліментарну гіперглікемію.
Частина лікарських препаратів (групи тіазидів, кортикостероїди таін.)можутьвикликатипорушеннятолерантностідоглюкози,аусхильG них до діабету осіб стати пусковим фактором у розвитку даного захвоG
рювання.
Позапанкреатична недостатність інсуліну. Її причиною може стати надлишковий зв’язок інсуліну з білками крові, що його переносять. Інсулін, пов’язаний із білком, активний лише відносно жирової ткаG нини.Вінзабезпечуєперехідглюкозивжир,гальмуєліполіз.ПрицьоG му розвивається так званий діабет повних. Інсулінова недостатність можерозвиватисьунаслідокпідвищеноїактивностіінсулінази—ферG менту,що розщеплюєнадлишок інсуліну,який утворюєтьсявпечінці до початку пубертатного періоду. До надмірної активності інсулінази можепризвестинадлишокСТГ,глюкокортикостероїдів,дефіцитіонів міді і цинку, інгібуючих її. При цьому руйнується багато інсуліну. НеG достатність інсуліну викликає хронічні запальні процеси, при яких у кров надходить багато протеолітичних ферментів, які руйнують інсулін.Гальмівнийвпливнаінсулінможевиявлятинадлишокукрові неетерифікованихжирнихкислот.Доруйнуванняінсулінупризводить утворенняворганізміаутоантитілпротинього.ПозапанкреатичнанеG достатність інсуліну врештіGрешт призведе до панкреатичної, з якою тісно взаємозв’язана.
Прицукровомудіабетіпорушуютьсявсівидиобмінуречовин.ПоG рушеннявуглеводногообмінувизначенохарактернимсимптомомдіаG бету—стійкоювираженоюгіперглікемією,щозумовлюєтакінаслідки:
—неможливість проходження глюкози крізь клітинні мембрани
йасиміляцію її тканинами;
—сповільнення синтезу глікогену і прискорення його розпаду;
—посилення глюконеогенезу — утворення глюкози із лактату, пірувату, амінокислот та інших продуктів невуглеводного обміну;
—гальмування переходу глюкози в жир.
Значеннягіперглікеміївпатогенезіцукровогодіабетудвояке.Вона відіграє певну адаптивну роль, тому що при ній гальмується розпад глікогенуйудеякіймірізбільшуєтьсяйогосинтез.ГлюкозалегшепроG никає в тканини, і вони не відчувають різкої нестачі вуглеводів.
Гіперглікеміямаєінегативнезначення.ПринійрізкопідвищуєтьG ся доступ глюкози в клітини інсуліноGнезалежних тканин (криштаG лик, клітини печінки, βGклітини острівців Лангерганса, нервова ткаG нина, еритроцити, стінка аорти). Надлишкова глюкоза не піддається
206

Глава 10. Типові порушення обміну речовин
фосфорилуванню, а перетворюється в сорбітол і фруктозу. Це осмоG тично активні речовини, вони порушують обмін у даних тканинах і викликають їх ушкодження.
При гіперглікемії підвищується концентрація глюкоG і мукопроG теїдів, які легко випадають у сполучній тканині та сприяють утворенG нюгіаліну.
При гіперглікемії, що перевищує 8 ммоль/л, глюкоза починає заG лишатися у вторинній сечі — розвивається глюкозурія. Це прояв деG
компенсаціївуглеводногообміну.
Механізм глюкозурії.Унорміглюкозаутримуєтьсявпервиннійсечі. У вторинній сечі глюкози немає, тому що в канальцях вона повністю реабсорбується у вигляді глюкозофосфату, для утворення якого необG хіднийферментгексокіназа.ПіслядефосфорилуванняглюкозофосфаG ту(ферментомфосфатазою)глюкозанадходитьукров.Прицукровому діабетіпроцесифосфорилуванняглюкозивканальцяхнесправляютьG ся з надлишком глюкози в первинній сечі. Крім того, при діабеті зниG жена активність гексокінази, тому нирковий поріг для глюкози зниG жуєтьсяупорівняннізнормальним.Розвиваєтьсяглюкозурія.
При тяжких формах цукрового діабету вміст цукру в сечі може доG сягати8–10%.Осмотичнийтисксечіприцьомупідвищується,узв’язG ку з чим у вторинну сечу переходить багато води. За добу виділяється 5–10 л і більше сечі (поліурія) з високою відносною щільністю за раG хунок цукру. Внаслідок поліурії розвивається зневоднення організму і, як його результат, — посилена спрага (полідипсія).
Від цукрового діабету слід відрізняти нецукровий діабет, який таG кож характеризується поліурією (до 5–10 л за добу і більше, з низькою відносною щільністю), полідипсією, але відсутністю глюкозурії. ОсG новною причиною його виникнення вважають первинну полідипсію з провідним фактором патогенезу — зменшенням синтезу вазопресиG ну (АДГ), який посилює реабсорбцію води в ниркових канальцях.
При дуже високому рівні цукру в крові (30–50 ммоль/л і вище) різко зростає осмотичний тиск крові. В результаті відбувається знеG воднення організму. Може розвинутися гіперосмолярна кома. Стан хворих при ній украй тяжкий. Свідомість відсутня, різко виражені озG наки зневоднення тканин.
У результаті зневоднення відбувається ушкодження нирок, поруG шується їх функція аж до розвитку ниркової недостатності.
Порушення жирового обміну при інсуліновій недостатності звоG диться до зменшення потрапляння глюкози в жирову тканину та утG ворення жиру з вуглеводів. Знижений ресинтез тригліцеридів із жирG них кислот. Посилюється ліполітичний ефект СТГ, який у нормі
207

Розділ ІІ. Типові патофізіологічні процеси
пригнічується інсуліном. Це призводить до схуднення і підвищення вмісту в крові неестерифікованих жирних кислот (НЕЖК). У печінці НЕЖК ресинтезуються в тригліцериди, що створює передумови для жирової інфільтрації печінки.
Але інфільтрація печінки може не розвиватися, якщо в підшлунG ковій залозі не порушено утворення ліпокаїну, за допомогою якого жир виводиться з печінки (острівковий цукровий діабет). Якщо дефіG цит інсуліну поєднується з недостатньою продукцією ліпокаїну, розG виваєтьсятотальнийдіабет,якийсупроводжуєтьсяжировоюінфільтраG цієюпечінки.УмітохондріяхпечінковихклітинприцьомупочинаєтьG ся інтенсивне утворення кетонових тіл (ацетон, ацетооцтова і βGоксиG масляна кислоти). Вони схожі за будовою і здатні до взаємоперетвоG рення. У нормі в сироватці крові знаходиться 0,1–0,6 ммоль/л кетоG нових тіл.
Нагромадження кетонових тіл при цукровому діабеті відбувається у зв’язку з підвищеним переходом жирних кислот у клітині через неG стачу НАДФ та порушенням їх окиснення у циклі Кребса.
Прицукровомудіабетіконцентраціякетоновихтіл,щомаютьтокG сичну дію, зростає в багато разів.
Гіперкетонемія — висока концентрація кетонових тіл у сиро ватці крові — ознака декомпенсації обміну речовин при цукрово му діабеті.
Кетоновітілаувисокійконцентраціїінактивуютьінсулін,поглибG люючи явища інсулінової недостатності. Створюється замкнуте коло. Найбільш висока при цьому концентрація ацетону, який пошкоджує клітини, розчиняючи їх структурні клітини, і інгібує активність ферG ментів. Різко пригнічується діяльність ЦНС.
Останній ступінь порушення та декомпенсації обміну речовин, гіперкетонемія відіграють важливу роль у патогенезі грізного ускладG нення цукрового діабету — гіперкетонемічної, або кетоацидотичної, діабетичної коми.
Розвитку гіперкетонемічної коми сприяють:
—відсутність лікування при нерозпізнаному діабеті;
—припиненнявведенняінсуліну,іншихцукрознижувальнихпреG паратів або значне зниження їх доз;
—гострі або хронічні гнійні інфекції;
—фізична або психічна травма;
—надлишок в їжі вуглеводів, алкоголю;
—харчові отруєння;
—вагітність (частіше другої половини);
208
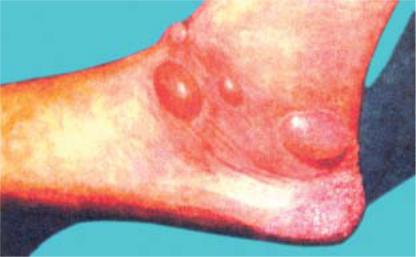
Ðèñ. I. Ексудативна реакцiя у запаленiй шкiрi при пелагрi (за А.Д. Адо, 1994)
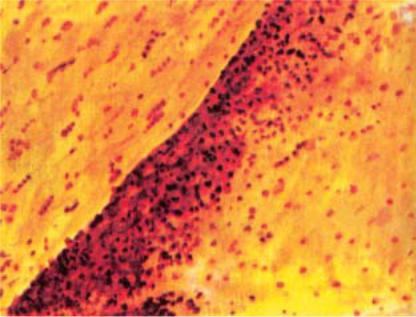
Ðèñ. II. Скупчення мононуклеарiв у тканинi мозку при запаленнi (за В.В.Сєровим та спiвавт., М., 1986)
