
Infekcii_v_chirurgii_Gostigchev
.pdf300 |
Глава 8. Инфекции в торакальной хирургии |
больного. Следует стремиться к проведению санации бронхов в наиболее короткий срок с минимальным числом повторных эндобронхиальных манипуляций. Необходимо восстановить нарушенную дренажную функцию бронхов путем прямого воздействия (бронхо скопическая аспирация), либо способствовать ее восстановлению. Протеолитические ферменты, муколитики используют как для уве личения возможностей бронхоскопической аспирации (разжижение мокроты, лизис некротических тканей), так и для непосредственного влияния на дренажную функцию бронхов вследствие их противовос палительного действия.
Опыт многих авторов, в том числе и наш, убедительно подтвержда ет большую безопасность радикальных операций в период ремиссий. Если при предоперационной подготовке не удается добиться стихания процесса, а состояние больного позволяет произвести хирургическое вмешательство, следует решиться на него. Для успешного хирурги ческого лечения хронических нагноений легких важно ликвидиро вать обострение гнойно-воспалительного процесса перед операцией, чтобы оперировать при «сухих полостях».
Разумеется, при поражении всего легкого показана пульмонэктомия, при поражении одной доли — лобэктомия, а при ясно выражен ном поражении одного сегмента — сегментарная резекция. Возможна операция при двустороннем поражении легких, которую можно выполнить в той или иной последовательности.
Больных с абсцессом легкого, давность которого превышает 3 мес, формально следует считать больными с хроническими абсцессами. Комплексная бронхологическая санация может привести к клини ческому излечению этих больных и даже к рубцеванию абсцесса. Это отнюдь не означает, что комплексная санация обеспечивает излече ние хронического абсцесса. Видимо, у таких больных еще полностью не сформировалась соединительнотканная капсула и не наступили необратимые деструктивные и продуктивные изменения в легочной паренхиме.
У больных с острыми абсцессами в пограничных случаях (дав ность заболевания 2—3 мес) целесообразно провести полный курс комплексной бронхологической санации и другую терапию (дезинтоксикационную, иммунокорригирующую). При отчетливой клини ческой и рентгенологической динамике (уменьшение полости) про веденное лечение рассматривают как консервативное лечение острого абсцесса, причем в отдельных случаях больной может быть выписан
8.3. Гнойные заболевания легких |
301 |
с небольшой остаточной полостью при условии повторной явки для динамического наблюдения. Если при клиническом улучшении и уменьшении перифокальной инфильтрации размеры полости стаби лизируются, проведенное лечение следует расценивать как предопе рационную подготовку у больного с хроническим абсцессом.
В редких случаях лечение не приводит к улучшению, состояние боль ного ухудшается, процесс нагноения прогрессирует. Подобное течение, как правило, отмечается в запущенных случаях, у пожилых, ослабленных больных, когда полноценная бронхологическая санация с применением бронхоскопии не может быть проведена. В остальных случаях неэффек тивность комплексной бронхологической санации при абсцессе легкого должна навести на мысль о его карциноматозной природе.
8.3.4. ОСОБЕННОСТИ РАДИКАЛЬНЫХ ОПЕРАЦИЙ ПРИ ГНОЙНЫХ
ЗАБОЛЕВАНИЯХ ЛЕГКИХ
При операциях по поводу гнойно-воспалительных заболеваний легких трудно мобилизовать легкое и элементы его корня, отмечается значительная кровопотеря. Это обусловлено выраженным спаечным процессом в плевральной полости, мощными швартами, разделение которых чревато кровотечением. При выполнении операции имеет ся риск вскрытия абсцесса легкого и инфицирования плевральной полости и раны стенки грудной клетки.
Переднебоковой доступ обеспечивает широкое вскрытие грудной клетки, хороший обзор, открывает переднюю поверхность корня легкого. Удобен для левосторонней пульмонэктомии, верхней лобэктомии и правосторонней пульмонэктомии и верхней лобэктомии, удаления средней доли.
Использование переднебокового доступа обеспечивает хороший подход к легочным сосудам. Выделение и перевязка легочной артерии создают более безопасные условия для перевязки легочных вен.
Больной лежит на спине, бок немного приподнят, рука согнута в локте и фиксирована над головой больного. Разрез кожи начинают у грудины, ведут по ходу IV ребра и заканчивают на уровне средней подмышечной линии. Межереберные мышцы рассекают, не доходя 1,5-2 см до грудины. При таком доступе удобно проводить ингаля ционную аспирацию содержимого бронхов во время операции, но трудно достичь герметичного закрытия грудной стенки.
302 |
Глава 8. Инфекции в торакальной хирургии |
Боковой доступ применим для выполнения всех видов операций на легком. Он сочетает в себе преимущества переднего и заднего доступов.
Больного укладывают на здоровый бок, руку на стороне операции отводят кверху и фиксируют. Разрез кожи начинают от задней подмы шечной линии или от угла лопатки и проводят вдоль V ребра на 2—3 см ниже соска у мужчин или под молочной железой у женщин и продол жают до среднеключичной линии. Широчайшую и большую грудную мышцы частично надсекают на расстоянии 3—4 см, зубчатую мышцу расслаивают по ходу волокон. Межреберные мышцы вместе с плеврой рассекают, а затем разделяют вдоль ребер тупым путем. Вскрывают плевральную полость по пятому межреберью.
При хронических гнойно-воспалительных заболеваниях хирур гический доступ дополняют, как правило, резекцией одного из ребер или пересечением двух соседних, что создает более благоприятные условия для мобилизации легкого и подхода к корню легкого или доли. Резекция ребра также позволяет добиться лучшей герметич ности грудной стенки при зашивании операционной раны. Вскрытие соответствующего межреберья определяется предполагаемой резек цией: при верхней лобэктомии вскрытие грудной полости производят через четвертое межреберье, при пульмонэктомии или нижней лоб эктомии — через четвертое или пятое межреберье.
При заднебоковом доступе разрез кожи производят от уровня остистого отростка IV грудного позвонка и по околопозвоночной линии ведут книзу, окаймляют угол лопатки и продолжают по ходу VI ребра до передней подмышечной линии. Рассекают все мышцы по ходу кожного разреза до ребер. На протяжении всего разреза поднадкостнично резецируют ребро, пересекая его как можно ближе к позвоночнику. Вскрытие плевральной полости производят через ложе удаленного ребра, рассекая надкостницу, внутригрудную фасцию и париетальную плевру.
Пневмолиз — важный этап радикальных операций на легких. После рассечения париетальной плевры пальцем осторожно разделя ют спайки вдоль разреза, чтобы можно было свободно пересечь хрящи соседних ребер и межреберные мышцы. Пересечение хряща ребра необходимо в случае сращений легкого с перикардом и диафрагмой. Хрящи пересекают на расстоянии 2—3 см от края грудины. Разделив сращения вдоль краев разреза грудной стенки и по передней и боко вой поверхности легкого, вставляют ранорасширитель, его бранши разводят осторожно, чтобы не разорвать сращения и ткань легкого.
8.3. Гнойные заболевания легких |
303 |
Подобное осложнение может привести к вскрытию абсцесса и инфи цированию плевральной полости и раны стенки грудной клетки. Под бранши расширителя подкладывают марлевые салфетки, чтобы уменьшить вероятность инфицирования раны. Выполняют пневмолиз постепенно, рану разводят расширителем, дополнительно рас секают острым скальпелем или электроножом сращения. Разрывать плотные спайки, т.е. разделять сращения тупым путем, опасно из-за разрыва легкого. Рассечение спаек ножницами, электроножом следует производить ближе к легкому, отступая от грудной стенки, перикарда, средостения, диафрагмы. При таком разделении спаек кровотечение бывает меньше. Для лучшего разделения спаек их можно инфильтри ровать 0,25-0,5 % раствором новокаина.
После того как полностью освобождены от сращений передняя и боковая поверхности легкого, рану максимально расширяют. Далее необходимо произвести полный пневмолиз — освобождение легко го от сращений, прежде чем приступить к выделению и обработке элементов корня легкого. Наиболее массивные нашвартования опре деляются чаще в задних и нижних отделах плевральной полости. Разделение этих спаек из переднего доступа затруднено, поэтому воз никает необходимость пересечения одного или двух ребер в нижнем углу раны. Массивные рубцовые сращения трудно разделить и в этих случаях. Во избежание повреждения легкого и вскрытия абсцесса отделяют легкое вместе с париетальной плеврой и внутригрудной фасцией. Особую осторожность следует соблюдать при выделении верхушки легкого из-за риска повреждения подключичных сосудов.
Если при разделении спаек возникает кровотечение, то его оста навливают электрокоагуляцией, обшиванием кровоточащих участков кисетным, Z-образным или матрацным швом. С целью гемостаза используют гемостатическую губку.
Разделение спаек позволяет освободить корень легкого таким образом, чтобы его можно было обойти пальцами со всех сторон. Изза выраженных Рубцовых изменений или воспалительного инфиль трата в области корня легкого выделение сосудов сопряжено с риском их повреждения и развития кровотечения. Мобилизованный корень легкого из-за его выделения из спаек облегчает манипуляции по оста новке возникшего кровотечения.
При пульмонэктомии, лобэктомии в процессе мобилизации легкого следует соблюдать осторожность вблизи абсцесса, стремясь не вскрыть его и не инфицировать плевральную полость. Для пересечения
304 |
Глава 8. Инфекции в торакальной хирургии |
сращений легкое смещают в противоположную сторону или выводят в рану, как бы натягивая сращения. Для выделения сосудов корня легкого его отводят кнаружи от корня или выводят из раны, фикси руя легкое окончатым зажимом, бранши которого покрыты марлевой салфеткой, чтобы не повредить ткань легкого. При выделении сосудов корня легкого их заднюю стенку выделяют пальцем. Если отделение задней стенки сосуда пальцем затруднено, можно воспользоваться зажимом Федорова, но затем следует пальцем освободить заднюю стенку на расстоянии 1,5-2,0 см, чтобы можно было перевязать сосуд проксимально. Дистальнее от наложенной лигатуры сосуд перевя зывают лигатурой с прошиванием сосуда, третью лигатуру накла дывают максимально у ворот легкого, даже захватывая в лигатуру легочную ткань, если сосуды выделены на небольшом расстоянии. На проксимальном конце сосуда оставляют две лигатуры (одна из них с прошиванием сосуда). Бронх прошивают аппаратом УКЛ-40, УО или ручным способом.
Отделение доли производят после пережимания или пересечения и прошивания сосудов. Долю удаляют после раздувания с помощью наркозного аппарата остающейся доли. Это позволяет четко опреде лить границу долей — спавшуюся удаляют, а оставшуюся раздувают. Надсекают плевру в области междолевой щели, тугим тупфером или салфеткой расслаивают междолевую щель и отделяют удаляемую долю.
К внутриперикардиалыгой перевязке сосудов корня легкого при гнойно-воспалительных заболеваниях прибегают редко. При грубых сращениях или воспалительном инфильтрате в области корня легкого выделение и перевязка сосудов сопряжены с большим риском повреж дения сосудов и возникновением кровотечения. Особые трудности встречает выделение задней стенки сосудов, которое выполняют всле пую, на ощупь с помощью диссектора, зажима Федорова. При возник новении кровотечения следует сжать корень легкого пальцами, обойдя его, прижать кровоточащий сосуд тупфером и постараться наложить кровоостанавливающий зажим типа Бильрота и приступить к внутриперикардиальному выделению и перевязке сосуда на протяжении. Продолжение остановки кровотечения из сосудов в корне легкого в таких случаях сопряжено со значительной кровопотерей. При выра женном рубцовом процессе в корне легкого следует сразу приступать к внутриперикардиальной перевязке сосудов. При выделении сосудов корня плотным марлевым шариком, зажатым в зажиме Микулича, отслаивают перикард с передней поверхности легочной артерии, что
8.3. Гнойные заболевания легких |
305 |
позволяет наложить лигатуру на сосуд. Если при таком выделении будет вскрыт перикард, это отверстие можно расширить ножницами и перевязать сосуд внутриперикардиально.
Перикардиотомию выполняют линейным разрезом параллель но диафрагмальному нерву, отступя от него кзади на 1—1,5 см. Если диафрагмальный нерв создает трудности при расширении разреза, то его можно пересечь. Вскрытые листки перикарда разводят в стороны и обнажают задний листок перикарда, который покрывает сосуды. Под задний листок перикарда слева вводят раствор новокаина, над секают, отслаивают его от легочной артерии и тупым путем, исполь зуя зажим Федорова, обходят заднюю поверхность артерии. Конец зажима выводят над ее стволом. Концы зажима более целесообразно проводить снизу вверх, вводить зажим между верхней веной и арте рией и выводить у верхнего края артерии, выпячивая задний листок перикарда. Над концом зажима надсекают перикард, выводят зажим, захватывают лигатуру и обратным движением проводят лигатуру и перевязывают артерию.
После инъекции раствора новокаина под верхний край верхней вены подводят зажим Федорова, обходят ее заднюю поверхность, выпячивают кончиком зажима задний листок перикарда и надсекают его. Обратным ходом зажима проводят лигатуру и вену перевязывают. Аналогичным образом поступают с нижней веной. В полости пери карда верхняя и нижняя вены могут иметь общий ствол, перевязкой которого лигируют обе легочные вены. О подобном анатомическом варианте сосудов следует помнить, а чтобы в этом убедиться, следу ет внимательно осмотреть их положение. Отведение сердца кнутри может выявить складку, которая обозначает дополнительную вену, которую также перевязывают.
Технические приемы внутриперикардиальной перевязки сосудов правого легкого аналогичны таковым при лигировании сосудов слева. Неудобства для выделения сосудов справа создают нижняя и верхняя полые вены. Для облегчения доступа к сосудам верхнюю полую вену отводят медиально и кпереди. Если внутриперикардиальная пере вязка сосудов правого легкого затруднена из-за наложенного зажима на сосуд при кровотечении, возникшем во время выделения сосудов корня легкого, сосуды выделяют и перевязывают кнутри от верх ней полой вены. Для этого верхнюю полую вену осторожно отводят кнаружи и обнажают артерию, которая здесь хорошо доступна для перевязки, так как на 3/4 своей окружности расположена в полости
306 |
Глава 8. Инфекции в торакальной хирургии |
перикарда. Дистально от наложенной лигатуры накладывают вторую лигатуру с прошиванием сосуда. После перевязки сосудов внутри полости перикарда следует попытаться выделить сосуды вне перикар да. Выделенные хотя бы на коротком расстоянии сосуды перевязы вают дополнительной лигатурой и, наложив кровоостанавливающие зажимы дистальнее лигатур, пересекают.
Ушивание раны стенки грудной клетки при доступе через ложе удаленного ребра выполняют следующим образом. Сначала отде льные швы накладывают на надкостницу и пристеночную плевру, затем накладывают швы на зубчатую и ромбовидную мышцы, ряд швов накладывают на фасцию. При доступе через межреберный промежуток накладывают швы на межреберные мышцы и плевру и не завязывают их. Затем реберным ретрактором сближают ребра. Накладывают отдельные швы, обходя ребра, и завязывают. После этого завязывают швы, наложенные на межреберные мышцы, далее мышцы, фасцию, кожу ушивают послойно.
8.4.ГНОЙНЫЕ ЗАБОЛЕВАНИЯ ПЛЕВРЫ
8.4.1.ОСТРЫЙ ГНОЙНЫЙ ПЛЕВРИТ
Гнойный плеврит (эмпиема плевры) — заболевание полимикробной природы, микробный пейзаж при этом довольно широк и охватывает практически весь спектр гноеродных микроорганизмов. В последние 15—20 лет преобладают грамотрицательные микроорганизмы (протей, кишечная, синегнойная палочки), реже (30—40 %) встречается грамположительная флора (стафилококки, стрептококки, пневмококки). В абсолютном большинстве случаев имеются ассоциации грамположительных и грамотрицательных микроорганизмов, а в 20—30 % слу чаев в ассоциацию входят неклостридиальные анаэробы (бактероиды, фузобактерии, пептококки, пептострептококки).
Гнойный плеврит — заболевание в основном вторичное и разви вается как проявление эндогенного инфицирования плевры из гной ных очагов, локализованных в других органах. Первичные плевриты встречаются значительно реже, преимущественно при проникающих ранениях грудной клетки (экзогенное инфицирование). В таких слу чаях воспалительный процесс сразу развивается в плевре.
\
8.4. Гнойные заболевания плевры |
307 |
В85-90 % случаев эмпиема плевры является осложнением острых
ихронических гнойных заболеваний легких. Мета- и парапневмонические эмпиемы плевры как острая форма гнойного плеврита ослож няют деструктивную пневмонию.
Среди гнойных заболеваний легких эмпиемой плевры чаще ослож няется гангрена легкого (80-90 %), но с учетом редкости гангрены легкого среди причин эмпиемы плевры на долю гангрены приходится менее 10 %. Гнойный плеврит может развиться при нагноении парази тарной (эхинококк) или врожденной кисты легкого, раке легкого в ста дии распада, занесении инфекции во время наложения искусственного пневмоторакса, прорыве в плевру туберкулезной каверны и т.п.
Острые послеоперационные эмпиемы плевры развиваются как осложнение торакальных операций. Послеоперационный гнойный плеврит осложняет 2—3 % всех торакальных операций.
Распространение воспалительного процесса на плевру возможно при гнойных ранах, маститах, хондрите, остеомиелите ребер, грудины, позвонков. Источником инфицирования плевры могут быть гнойный лимфаденит средостения, гнойный медиастинит, гнойный перикар дит. Инфицирование плевры может быть как прямым при вскрытии в плевральную полость гнойной раны, аденофлегмоны, абсцесса средо стения, так и контактным в результате распространения воспаления с соседних органов лимфогенным или гематогенным путем.
Эмпиема лимфогенного происхождения может развиться при раз личных гнойных процессах органов брюшной полости и забрюшинного пространства: гнойном холецистите, аппендиците, панкреатите, перфоративной язве желудка, поддиафарагмальном абсцессе, перито ните, паранефрите. Распространение микробной флоры возможно по клетчаточным пространствам грудной и брюшной полостей сообща ющихся между собой через щели в диафрагме. Поражение гнойным процессом почти любого органа может осложниться вторичной эмпи емой плевры. Однако наиболее часто причиной плевритов (85—90 %) являются абсцессы легкого и пневмонии.
Посттравматический гнойный плеврит может быть осложнени ем как открытой, так и закрытой травмы груди. В мирное время такая форма эмпиемы плевры встречается редко, а среди всех форм гнойного плеврита на долю посттравматического приходится 1-2 %. Посттравматическая эмпиема развивается на фоне тяжелых повреж дений органов груди, особенно при огнестрельных ранениях, сопро вождающихся гемотораксом, внедрением инородных тел. Гемоторакс
308 |
Глава 8. Инфекции в торакальной хирургии |
в значительной степени определяет частоту развития и тяжесть тече ния посттравматической эмпиемы плевры.
Классификация гнойных плевритов
•По этиологическому признаку различают плевриты неспецифи ческие: стафилококковые, пневмококковые, анаэробные, протей ные, синегнойные и др.; специфические: туберкулезные, актиномикотические, кандидамикозные, аспергиллезные; смешанные: вызванные возбудителями специфической и неспецифической инфекции одновременно.
•По источнику инфицирования: первичные; вторичные; после операционные.
•По механизму (пути) инфицирования: контактные (парапневмонические, при гнойных медиастинитах, поддиафрагмальных абсцессах); перфорационные (при прорыве абсцессов легкого, средостения в плевральную полость); метастатические.
•По характеру экссудата: гнойные, гнилостные, фибринозные, ихорозные, смешанные.
•По распространенности и локализации: тотальные, ограничен ные (апикальные, пристеночные, диафрагмальные, медиастинальные, междолевые), свободные и осумкованные.
•По клиническому течению: острые, подострые, хронические, септические.
•По характеру поражения легочной ткани: без деструкции легоч ной ткани, с деструкцией легочной ткани, пиопневмоторакс.
•По сообщению с внешней средой: закрытые, открытые (в сочета нии с бронхоплевральным, плевроторакальным, бронхоплевроторакальным свищом), empyema necessitatis.
•По степени коллапса легкого: I степень — коллапс легочной ткани
впределах плаща; II степень — коллапс легочной ткани в преде лах ствола; III степень — коллапс легочной ткани вплоть до ядра.
Острые гнойные плевриты у 30 % взрослых больных с самого начала развиваются как осумкованные, что объясняется значительным коли чеством плевральных шварт и спаек вследствие ранее перенесенных заболеваний. В процессе лечения свободных эмпием пункциями висце ральный и париетальный листки плевры, соприкасаясь после удаления гноя, в некоторых местах склеиваются, и свободная эмпиема превраща ется в осумкованную. Такое течение отмечается у 30—40 % больных.
Локализация, сочетание и размеры полостей при гнойных плев ритах могут быть самыми разнообразными: осумкованные плевриты
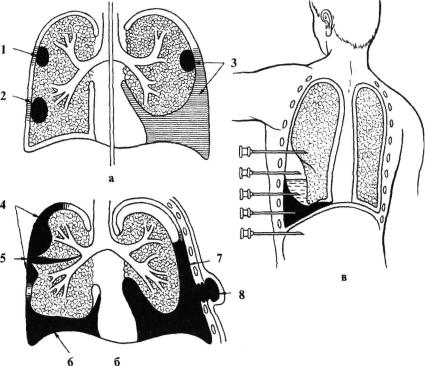
8.4. Гнойные заболевания плевры |
309 |
подразделяют на базальные, пристеночные, парамедиастинальные, верхушечные, междолевые, одиночные и множественные (рис. 8.11).
Плевра реагирует на инфекцию различно, что зависит от вирулент ности микрофлоры и реактивности организма. При слабовирулентной инфекции образуется небольшой фибринозный выпот, склеивающий висцеральный и париетальный листки плевры, что способствует обра зованию спаек, сращений вокруг очага инфекции; это сухой плеврит. Более вирулентные микроорганизмы вызывают образование обильно го экссудата — экссудативный плеврит, который при прогрессировании воспаления и вирулентной микрофлоре становится гнойным.
Рис. 8.11. Абсцессы легкого (а) и эмпиема плевры (б), возможные ошибки при пункции плевры (в). 1,2 — поверхностное расположение абсцесса легкого; 3 - реактивный плеврит при абсцессе легкого; 4 - осумкованная эмпиема; 5 - междолевая эмпиема; 6 - диафрагмальная эмпиема; 7 — пиопневмоторакс; 8 — empyema necessitasis
