
Акушерство(1998)
.pdf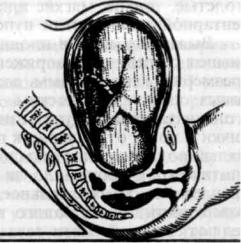
Рис. 100. Приправильном положении роженицыось матки и ось плода совпадают.
менное замедление до 100—110 ударов вследствие изменения плацентарного кровообращения при сильном сокращении матки. Через 10— 15 с после окончания схватки сердцебиение плода выравнивается. Учащение сердцебиений, а также их урежение до 110 и менее являются признаками угрожающей асфиксии плода. О нарушении газообмена и начинающейся асфиксии свидетельствуют также аритмия и глухие тоны сердца плода.
В крупных акушерских учреждениях практикуется монитор ное наб л ю д е н и е за состоянием плода, особенно при наличии акушерской патологии. Использование специальных приборов (мониторов) позволяет получить объективные данные о сердечной деятельности плода (частота, ритм сердцебиений, ЭКГ и др.). Одновременно получают объективные данные о характере сократительной деятельности матки.
Р а з р ы в п л о д н о г о п у з ы р я иизлитиеоколоплодных вод— ответственный момент родов, поэтому он требует особого внимания. Обычно воды отходят при полном (или близком к полному) раскрытии зева; они представляют собой светлую или слегка мутноватую жидкость (примесь сыровидной смазки, пушковых волос и эпидермиса плода). Примесь мекония к околоплодным водам обычно указывает на начинающуюся асфиксию плода, примесь крови — на разрыв краев зева, отслоение плаценты и другие патологические процессы. Если в момент излития вод головка не фиксирована ко входу в малый таз (отсутствует пояс соприкосновения), вместе с водами во влагалище может выпасть петля пуповины или ручка плода. Выпадение пуповины ведет к асфиксии плода, выпавшая ручка создает затруднение или препятствие для изгнания плода.
Влагалищное исследование. Тщательное наружное исследование позволяет получить ценные данные о течении родов. В прежние годы при нормальном течении родов ограничивались наружным исследованием. Влагалищное исследование применяли по показаниям, чтобы избавить роженицу от риска занесения в родовые пути микробов — возбудителей послеродовых заболеваний. В настоящее время влагалищное исследование проводят по менее строгим показаниям. При наличии современных антибактериальных препаратов и строгом соблюдении правил асептики и антисептики влагалищное исследование особой опасности в отношении инфицирования не представляет. Однако многократно проводить его не следует. Влагалищное исследование производят при поступлении роженицы и после излития околоплодных вод, если плодный пузырь вскрылся при головке, подвижной над входом в малый таз, так как необходимо выяснить, не возникли ли осложнения, опасные для плода и течения родов.
Перед влагалищным исследованием проводят осмотр наружных половых органов (варикозные узлы, рубцы и др.), промежности (высота, старые разрывы и др.).
При влагалищном исследовании выясняют состояние мышц тазового дна (упругие, дряблые), влагалища (широкое, узкое, наличие рубцов, перегородок), шейки матки. Отмечают степень сглаживания шейки (укорочена, сглажена), началось ли раскрытие зева и степень раскрытия, состояние краев зева
137
(толстые, тонкие, мягкие или ригидные), нет ли в пределах зева участка плацентарной ткани, петли пуповины, мелкой части плода.
Выясняют, цел ли плодный пузырь. При целом плодном пузыре устанавливают степень его напряжения во время схватки и паузы, не является ли он чрезмерно напряженным даже в паузе (многоводие), вялым (слабость родовых сил) или плоским (маловодие). Определяют предлежащую часть и опознавательные пункты на ней, а при головном предлежании — швы и роднички и по их отношению к плоскостям и размерам таза судят о позиции (где малый родничок, там затылок и спина), вставления (синклитическое или асинклитическое), произошло ли сгибание (малый родничок ниже большого) или предлежание разгибательное (переднеголовное, лобное, лицевое). Исследуют поверхность стенок малого таза (нет ли деформации, экзостозов и др.), определяют, в какой части таза находится головка. В конце исследования измеряют диагональную конъюгату, если крестцовый мыс достижим. Обращают внимание на характер выделений из половых путей при исследовании (воды, кровь, гноевидные выделения».
Влагалищное исследование дополняет данные наружного акушерского исследования и позволяет получить новые сведения, уточняющие диагноз. При влагалищном исследовании выясняются особенности механизма родов и динамика родового акта, выявляются многие осложнения, распознать которые наружными методами не удается. При наличии соответствующих показаний влагалищное исследование производится повторно. Однако необходимо стремиться к его ограниченно.
Необходимо следить за функцией м о ч е в о г о п у з ы р я и к и ш е ч ника. Переполнение мочевого пузыря и прямой кишки препятствует нормальному течению периода раскрытия и изгнания, выделению последа. Переполнение мочевого пузыря может возникнуть в связи с его атонией, при которой женщина не ощущает позывов на мочеиспускание, а также в связи с прижатием мочеиспускательного канала к лобковому симфизу головкой плода. Чтобы не допустить переполнения мочевого пузыря, роженице надо предлагать мочиться каждые 2 —3 ч. Если самостоятельно она этого сделать не может, прибегают к катетеризации. Важно своевременное опорожнение нижнего отдела кишечника. Если период раскрытия продолжается более 12—15 ч, ставят очистительную клизму.
Наружные половые органа роженицы в периоде раскрытия обмывают дезинфицирующим раствором не реже 1 раза за 5 — 6 ч, а также каждый раз после мочеиспускания и дефекации.
Роды сопровождаются большой затратой энергии, поэтому роженица нуждается в полноценном питании. Легкоусвояемую пищу (кисели, бульон с яйцом, манная каша, булка молочные продукты, сладкий чай и др.) дают небольшими порциями. Нерезко роженицы отказываются от еды. В таких случаях необходимо разъяснять вред голодания и важность своевременного принятия пищи. Необходимо внушить роженице спокойствие, бодрость и уверенность в благополучном исходе родов.
В периоде раскрытия применяется обезболивание родов.
Период изгнания начинается после полного раскрытия зева; обычно в это время (или немного раньше) происходит разрыв плодного пузыря и изливаются первые воды. Если пузырь не разрывается самостоятельно и при первых потугах показывается из половой щели, его разрывают пальцами или инструментом.
138
ВЕДЕНИЕ РОДОВ В ПЕРИОДЕ ИЗГНАНИЯ
В периоде изгнания организм роженицы испытывает большое напряжение: нервная, сердечнососудистая и мышечная системы, органы дыхания и другие органы и системы функционируют с повышенной нагрузкой. В связи с этим у женщин с заболеваниями сердца, сосудов, легких и других органов во втором периоде может наступить расстройство сердечной деятельности и газообмена.
При продолжительном периоде изгнания, сильных и частых потугах может нарушиться маточноплацентарное кровообращение и развиться асфиксия плода. Во втором периоде родов иногда возникают проявления токсикоза, ранее малозаметные признаки клинически узкого таза и других видов акушерской
патологии. |
Поэтому наблюдение за состоянием роженицы во в т о р о м |
п е р и о д е |
р о д о в |
д о л ж н о |
быть усилено . |
|
|
В этом периоде наблюдают за общим состоянием роженицы, окраской кожи и видимых слизистых оболочек, справляются о ее самочувствии (нет ли головокружения, головной боли, расстройства зрения и др.), сосчитывают пульс, измеряют артериальное давление. Необходимо тщательное наблюдение за характером родовой деятельности (сила, продолжительность, частота потуг) и состоянием матки. Пальпацией определяют степень сокращений матки и расслабление ее вне схваток, напряжение круглых связок, высоту стояния пограничного кольца. Обращают внимание на состояние нижнего сегмента матки (нет ли его истончения и болезненности).
В периоде изгнания проводят повторное наружное акушерское исследование, чтобы выяснить продвижение предлежащей части по родовым путям. Третьим и четвертым приемами наружного акушерского исследования определяют отношение головки к различным плоскостям малого таза. При влагалищном исследовании удается уточнить положение головки. Эти отношения принято формулировать следующим образом.
1. Г о л о в к а н а д в х о д о м в малый т а з (рис. 101,а). Вся головка помещается над входом в малый таз; она подвижна, свободно перемещается при толчках (баллотирует) или прижата ко входу в малый таз. При влагалищном исследовании выясняется, что таз свободен, головка стоит высоко, не препятствует ощупыванию пограничных (безымянных) линий таза, мыса (если он вообще достижим), внутренней поверхности крестца и симфиза; сагиттальный шов обычно находится в поперечном размере на одинаковом расстоянии от симфиза и мыса, большой и малый роднички — на одном уровне (при затылочном предлежании).
2. Г о л о в к а во в х о д е в малый т а з малым с е г м е н т о м (рис. 101,б). Головка неподвижна, большая часть ее находится над входом в таз, небольшой сегмент головки — ниже плоскости входа в таз. При влагалищном исследовании обнаруживается, что крестцовая впадина свободна, к мысу можно подойти согнутым пальцем (если он достижим). Внутренняя поверхность симфиза доступна исследованию, малый родничок ниже большого (сгибание). Сагиттальный шов стоит в поперечном или слегка косом размере.
3. Г о т о в к а во в х о д е в малый т а з б о л ь ш и м с е г м е н том (рис. 101, в). При наружном исследовании определяется, что головка наибольшей своей окружностью находится ниже плоскости входа в таз (опустилась в полость) Меньший сегмент головки прощупывается сверху. При влагалищном исследовании выясняется, что головка прикрывает верхнюю треть симфиза и крестца, мыс недостижим, седалищные ости прощупываются легко. Головка согнута, малый родничок ниже большого, сагиттальный шов находится в одном из косых размеров.
139
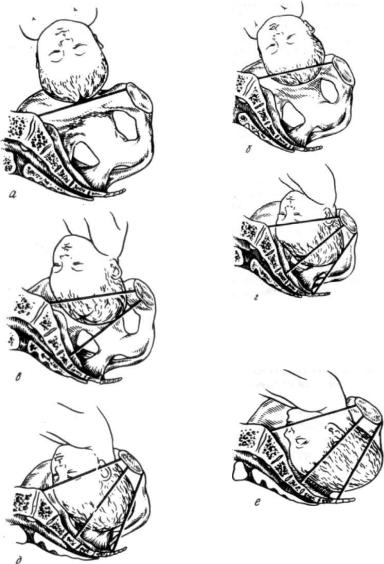
Рис.101.Отношение головкиплодакплоскостям таза.
а – головка над входом малого таза; б) — головка малым сегментом во входе в таз; в — головка большим сегментом во входе в таз; г - головка в широкой части полости таза; д — головка в узкой части полости таза; е - головка в выходе таза.
|
4. |
Г о л о в к а |
|
в |
ш и р о к о й |
ч а с т и |
|
п о л о с т и |
|
м а л о г о |
таза |
(рис. |
|||||||
101, |
|
г). |
При |
|
наружном |
исследовании |
прощупывается |
лишь |
незначительная |
||||||||||
часть |
|
головки |
(лоб). |
При |
влагалищном |
исследовании |
выясняется, |
что |
головка |
||||||||||
наибольшей |
окружностью |
прошла |
|
плоскость |
|
широкой |
|
части |
|
полости |
|
таза; |
|||||||
две |
трети |
внутренней |
поверхности |
лобкового |
|
соединения |
и |
верхняя |
половина |
||||||||||
крестцовой |
впадины |
заняты |
головкой. |
Свободно |
прощупываются |
IV |
и |
||||||||||||
V крестцовые |
позвонки |
и |
седалищные ости. |
Сагиттальный |
шов |
стоит в |
|
одном |
|||||||||||
из косых размеров. |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||
|
5. Г о л о в к а |
|
в |
|
у з к о й |
ч а с т и |
|
полости |
м а л о г о |
|
таза |
||||||||
(рис. |
101, |
д). |
|
При |
влагалищном |
исследовании |
|
обнаруживается, |
что |
две |
верхние |
||||||||
трети |
|
крестцовой |
|
впадины |
и |
вся |
внутренняя |
поверхность |
лобкового |
соедине- |
|||||||||
ния |
и |
верхняя |
|
половина |
крестцовой |
впадины |
|
заняты |
головкой. |
Свободно |
про- |
||||||||
щупываются |
IV |
|
и |
V |
крестцовые |
позвонки |
и |
седалищные |
ости. |
Сагиттальный |
|||||||||
шов стоит в одном из косых размеров.
140
6. Г о л о в к а в в ы х о д е т а з а (рис. 101,е). При наружном исследовании головка не прощупывается совсем. Крестцовая впадина полностью заполнена головкой, седалищные ости не определяются, сагиттальный шов стоит в прямом размере выхода таза.
Для контроля за поступательным движением головки в период изгнания пользуются методом Пискачека — Гентера.
При нормальном течении родов наблюдается последовательное продвижение головки через родовые пути, она не стоит длительно в одной плоскости таза. Продолжительное стояние головки в одной и той же плоскости таза указывает на возникновение каких-то препятствий к изгнанию плода или на ослабление родовой деятельности. При длительном стоянии головки в одной плоскости возникает длительное сдавление мягких тканей родовых путей, мочевого пузыря с последующим нарушением кровообращения.
Во втором периоде родов следует выслушивать сердечные тоны плода после к а ж д о й поту ги ; опасность асфиксии плода в периоде изгнания значительно больше, чем в первом периоде родов, до излития околоплодных вод. При аускультации обращают внимание на частоту, ритм и звучность сердечных тонов плода; с целью наиболее точной оценки сердечной деятельности следует не только в ы с л у ш и в а т ь , но и с о с ч и т ы в а т ь сердцебиения плода не реже чем каждые10—15 мин. Полученныеданныезаписываютвисторию родов.
Большое значение имеет наблюдение за состоянием наружных половых органов и характером выделений из влагалища. Появление отека наружных половых органов указывает на сдавление мягких тканей родовых путей. Кровянистые выделения могут сигнализировать о начинающейся отслойке плаценты или о повреждении (разрыв, ссадина) мягких тканей родовых путей. Примесь мекония к водам при головном предлежании является признаком асфиксии плода; гнойные выделения из влагалища свидетельствуют о наличии воспалительного процесса.
Впериод изгнания роженицу укладывают на специальную кровать. Родильные кровати имеют более или менее сложную конструкцию, но сходны в основном: они выше обычных (удобнее оказывать акушерскую помощь во втором и третьем периодах родов), причем высота регулируется по потребности; можно поднимать и опускать головной конец и т. д. В случае необходимости ножной конец кровати вдвигают в головной; при этом таз роженицы располагается на краю кровати, ноги ее согнуты в тазобедренных и коленных суставах, наружные половые органы доступны для оказания акушерской помощи.
Впериоде изгнания роженица лежит на родильной кровати в удобном для нее положении на спине. К концу периода изгнания роженица лежит на спине, ноги согнуты в тазобедренных и коленных суставах. Головной конец кровати приподнимают; возвышенное положение верхнего отдела туловища облегчает потуги, что способствует более легкому прохождению предлежащей части плода через родовой канал.
Если роды ведутся не на родильной кровати, под голову и плечи роженицы подкладывают дополнительную подушку. Во время потуг роженица ступнями (ноги согнуты в коленях и тазобедренных суставах) упирается в кровать, руками держится за края кровати. В родовспомогательных учреждениях некоторых стран роженицу в периоде изгнания укладывают на бок и в таком положении принимают роды. По наблюдениям акушеров нашей страны, ведение родов в этом положении преимуществ не имеет.
Смомента врезывания головки все должно быть готово к приему родов. Под крестец роженицы подкладывают валик; при этом выпрямляется позвоночник, что способствует лучшему использованию изгоняющих сил; головка
141
направляется больше кпереди и меньше напирает на промежность. Во время врезывания головки ограничиваются наблюдением за состоянием роженицы, родовой деятельностью и продвижением головки. Роженице объясняют, как ей нужно вести себя при оказании помощи; следует научить ее правильно дышать, регулировать потуги по совету врача (акушерки), упираться ногами и др. Как только головка прорезалась (не уходит вглубь после потуги), приступают к акушерскому пособию — приему родов. Помощь необходима, потому, что прорезываясь, головка оказывает сильное давление на тазовое дно и производит перерастяжение его. Головка подвергается сдавлению со стороны стенок родового канала. В связи с этим у роженицы может возникнуть разрыв промежности, а у плода — нарушение мозгового кровообращения.
Поэтому при акушерском пособии следует: а) защищать промежность от повреждений; б) бережно выводить плод из родовых путей, охраняя его от неблагоприятных воздействий. Для выполнения этих задач необходимо соблюдение следующих условий.
1.Прорезывающаяся головка должна продвигаться медленно и постепенно. Постепенное прорезывание головки способствует растяжению тканей промежности без повреждений.
2.Головка должна прорезываться наименьшим (для данного предлежания) размером. Чем меньшей окружностью прорезывается головка, тем меньше она растягивает промежность. Необходимо учитывать, что при прорезывании наименьшим размером головка меньше сдавливается стенками родового канала. При переднем виде затылочного предлежания наименьшим размером является малый косой (9,5 см, окружность 32 см). Этим размером головка должна проходить через вульварное кольцо.
Врач (акушерка) стоит справа от роженицы и начинает оказывать помощь с самого начала прорезывания головки (во время врезывания всякие манипуляции излишни): а) сдерживает чрезмерно быстрое продвижение головки, способствуя постепенному прорезыванию ее; б) предупреждает преждевременное разгибание головки. Задерживая преждевременное разгибание головки, способствует ее прорезыванию в согнутом состоянии.
Прием родов при головном предлежании состоит из следующих моментов.
1.Регу лир о вание п р о д в и ж е н и я прорезывающейся головки. Три пальца правой руки располагают на прорезывающейся головке. Касаясь головки пальцами во время потуги, задерживают быстрое продвижение головки и предупреждают ее преждевременное разгибание (рис. 102). Если при сильных потугах правая рука не может задержать быстро продвигающуюся головку, помогают левой рукой. Для этого кисть левой руки располагают на лобке, ладонной поверхностью концевых фаланг пальцев осторожно надавливают на головку, сгибая ее в сторону промежности и сдерживая ее стремительноепродвижение(рис. 103).
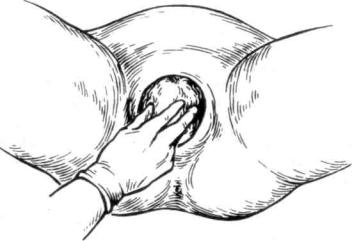 Рис.102. Задерживают быстрое продвижение головки и предупреждают преждевременное
Рис.102. Задерживают быстрое продвижение головки и предупреждают преждевременное
разгибание ее («защита промежности»)
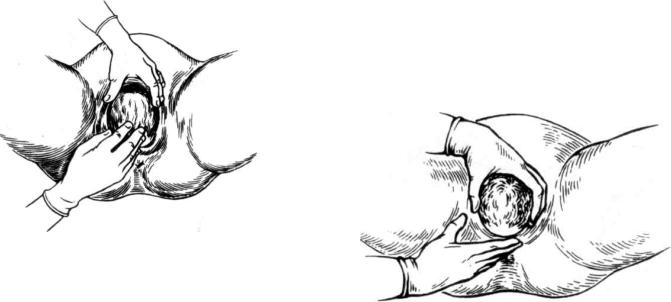
Рис. 103. При сильных потугах левая рука помогает правой, производя сгибание в сторону промежности («защита промежности»).
Рис. 104. Выведение головки: головку захватывают левой рукой и медленно разгибают; правой рукой медленно сводят с головки ткани промежности («защита промежности»).
Внекоторых родовспомогательных учреждениях поддерживают промежность ладонной поверхностью правой руки. Однако лучше, если рукой промежности не касаются. Надавливание на промежность ведет к нарушению кровообращения, разминанию тканей и способствует возникновению разрывов.
Впаузах между потугами пальцы левой руки остаются на головке, а правая рука устраняет растяжение тканей в заднебоковых отделах вульварного кольца, производит так называемый заем тканей. Для этого в паузах между потугами ткань клитора и малых половых губ спускают с рождающегося затылка; кроме того, менее растянутые ткани переднего отдела вульварного кольца сводят по возможности кзади, в сторону промежности, чем устраняется ее избыточное растяжение. Как только начинается новая потуга, «заем тканей» прекращают и вновь задерживают быстрое прорезывание и преждевременное разгибание головки.
2. В ы в ед ен и е головки . Когда затылок родится и область подзатылочной ямки (точка фиксации) упирается в нижний край симфиза, роженице запрещают тужиться. С этого момента и до выведения всей головки роженица дышит ртом, руки ее сложены на груди. Ритмичное глубокое дыхание (без задержки) ртом помогает преодолеть потугу. Роженице следует еще раз объяснить смысл запрещения потуг и необходимость выполнения всех других рекомендаций.
Осторожно освобождают теменные бугры, сводя с них боковые края вульварного кольца. После этого головку захватывают всей левой рукой и постепенно осторожно ее разгибают, в то же время правой рукой сводя с головки ткани промежности (рис. 104). При постепенном разгибании над промежностью сначала показываются лоб, лицо и подбородок. При освобождении затылка и теменных бугров растяжение промежности достигает высшей степени. Если возникает угроза разрыва промежности (побледнение кожи, появление трещин), производят перинеотомию. После рождения головки проверяют, нет ли обвития пуповины вокруг шеи плода. Если обвитие имеется,
143

Рис. 105. Выведениеплечиков
а — ручной прием при выведении переднего плечика; родившуюся головку оттягивают кзади, переднее плечико подходит под лобковую дугу; б — ручной прием при выведении заднего плечика: головку поднимают кпереди, из-за промежности выкатывается заднее плечико.
петлю пуповины осторожно натягивают и снимают с шеи через головку; если же пуповину с головки снять не удается, ее перерезают между двумя зажимами.
3. О с в о б о ж д е н и е п л е ч е в о г о пояса. Родившаяся головка поворачивается лицом к правому или левому бедру матери (в зависимости от позиции). Если наружный поворот головки задерживается, роженице предлагают потужиться; во время потуги происходит внутренний поворот плечиков и наружный поворот головки; плечики встают в прямой размер таза и прощупываются через вульварное кольцо. Прорезывание плечиков требует особенного внимания потому, что при этом происходит значительное растяжение мягких тканей и может наступить разрыв промежности. Во время прорезывания плечевого пояса самостоятельно прорезавшееся переднее плечико прижимают к лобковой дуге и после этого осторожно сводят промежность с заднего плечика. Если самостоятельное прорезывание плечевого пояса задерживается, разрешается следующий прием. Головку захватывают обеими руками таким образом, чтобы ладони легли на область ушей (концы пальцев не должны касаться шеи плода, потому что при этом возникает опасность сдавливания сосудов и нервов). Затем головку осторожно оттягивают книзу до тех пор,
пока переднее плечико не подойдет под лобковую дугу (рис. 105, а). После этого головку кверху и над промежностью выкатывается заднее плечико (рис. 105, б). Вывести заднее плечико можно и следующим приемом: головку захватывают левой рукой и отводят кверху, правой рукой спускают с плечиков ткани промеж-
Рис. 106.
Второйприемосвобождениязаднего плечика.
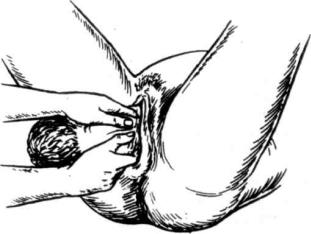
Рис.107.Выведениетуловища.
ности (рис. 106). Если этими приемами вывести плечики не удается, вводят указательный палец со стороны спины в подмышечную впадину переднего плечика; роженице предлагают потужиться и в это время подтягивают за плечико, пока оно не подойдет под лобковую дугу. Затем освобождаютзаднееплечико.
4. Р о ж д е н и е туловища . После рождения плечевого пояса обеими руками осторожно обхватывают грудную клетку плода(рис.
107) инаправляют туловище кверху; приэтомрождение нижнейчасти туловища происходит без затруднений. Вслед за рождением ребенка начинается последовый период, требующий особого наблюдения.
Около роженицы неотлучно находится врач илиакушерка. Тотчаспослеокончанияпериодаизгнанияприступаютк первичной обработке (туалет) ребенка.
Первичная обработка новорожденного. Родившегося ребенка обтирают стерильной ватой или марлей. Стерильным баллончиком отсасывают слизьизноса и рта ребенка и кладут его между согнутыми и разведенными ногами матери на подогретую стерильную пеленку. Пуповина не должна быть натянутой. Осматривают ребенка и следят за его поведением. Тщательный осмотр необходим потому, что ребенок может родиться в состоянии апноэ или асфиксии (необходима немедленная помощь), с родовыми травмами или аномалиями развития. Доношенный здоровый ребенок сразу после рождения начинает дышать, издает громкий крик, активно двигает конечностями, нередковскоремочится. Унедоношенногоребенкакрикслабый, движенияменееактивные.
Перед первичной обработкой новорожденного тщательно моют руки, протирают их спиртом и надевают стерильныеперчатки; носиротзакрывают стерильной маской.
Обязательна профилактика офтальмобленнореи, так как не исключена возможность инфицирования глаз новорожденного при прохождении его через родовые пути. Поражение глаз гонококками ведет к тяжелым последствиям, включая слепоту. Предложенный в 1853 г. А. Ф. Матвеевым способ профилактики офтальмобленнореи раствором нитрата серебра является весьма надежным и получил всеобщее признание. Внедрению этого метода в практикуспособствовалКреде, поэтомуонизвестентакжекакметодКреде, илиМатвеева — Креде.
Дляпредупрежденияофтальмобленнореипользуются2% растворомнитратасеребра(ляписа). Растворхранятв склянке из темного стекла с притертой пробкой. Он должен быть свежим (меняться ежедневно), а надпись на этикетке— отчетливой. Длякаждогоноворожденногоиспользуютотдельнуюстерильную пипетку.
В настоящее время для профилактики гонорейной бленнореи используется 30% раствор натриевой соли альбуцида(сульфацил-натрий).
Профилактику производит акушерка после предварительной обработки рук антисептическим раствором и вытиранияихстерильноймарлевойсалфеткой и шариком со спиртом.
145
10.Акушерство
Сразу же после рождения ребенка и оказания ему необходимого пособия приступают к обработке глаз, для чего вначале протирают веки сухой стерильной ватой отдельным тампоном для каждого глаза от наружного угла к внутреннему. Затем слегка оттягивают нижнее веко и приподнимают верхнее, капают на слизистую оболочку нижней переходной складки глаза одну каплю 30% раствора натриевой соли альбуцида. Промывания глаз после закапывания не производится. Раствор сульфацил-натрия готовится в аптеке и меняется ежедневно. Рекомендуется фасовка в. флаконах по 10 мл. Пипетки стерилизуют в автоклаве.
Обработку пуповины у новорожденного ребенка осуществляют в два этапа. Перед приемом родов акушерка обрабатывает руки, как передхирургической операцией одним из принятых методов.
Первый этап обработки пуповины. После прекращения пульсации пуповины на нее накладывают два зажима, один на расстоянии 10 см от пупочного кольца, а второй на 2 см кнаружи от него. Участок пуповины, находившийся между зажимами, обрабатывают 5 % спиртовым раствором йода и пересекают его.
Второй этап обработки пуповины. Отделенного от матери ребенка переносят на лотке на пеленальный стол, после чего акушерка вновь обрабатывает руки. Остаток пуповины протирают стерильной марлевой салфеткой, пуповину туго отжимают между указательным и большим пальцами. Затем в специальные щипцы вкладывают стерильную металлическую скобку, пуповину вводят между браншами скобки так, чтобы нижний край ее был расположен на расстоянии 0,5 — 0,7 см от кожного края пупочного кольца. Щипцысоскобкой смыкают до их защелкивания.
В настоящее время многие авторы рекомендуют производить клембирование (перевязку) пуповины сразу после первого вдоха новорожденного, не ожидая прекращения пульсации.
Если у матери резус-отрицательная принадлежность крови, то новорожденному вместо скобки на остаток пуповины длиной 5 см накладывают стерильную шелковую лигатуру, чтобы в случае необходимости можно было провести заменное переливание крови через сосуды пуповины. Перевязка пуповины шелковой лигатурой практикуется во всех случаях, если отсутствуют скобки. На расстоянии 2,5 см кнаружи от места наложения лигатуры или скобки пуповину рассекают стерильными ножницами. Поверхностьсреза пуповины обрабатывают 5% спиртовым раствором йода.
Остаток пуповины с наложенной на него скобкой остается открытым и уход за ним осуществляют без повязки. Если на остаток пуповины наложена шелковая лигатура, то культю завязывают стерильной марлевой салфеткой в виде колпачка.
После обработки пуповины производят первичную обработку кожных покровов новорожденного. Стерильными ватными шариками, смоченными стерильным вазелиновым маслом, удаляют сыровидную смазку, а также остатки крови, слизи и околоплодных вод с лица, волосистой части головы, груди, живота, спины, конечностей. Очень бережно проводят первичную обработку недоношенных детей, перенесших асфиксию, с признаками нарушения мозгового кровообращения (снижение физиологических рефлексов, нерегулярное дыхание, судороги и др.), кефалгематомой и другими родовыми травмами. Закончив туалет, новорожденного взвешивают, измеряют его рост (от макушки до пяток), размеры головки и плечиков, на ручки надевают браслеты из белой стерильной клеенки. На браслетах предварительно чернилами пишут фамилию, имя и отчество матери, номер истории родов, пол ребенка, массу тела и рост, дату рождения. После этого на ребенка надевают стерильную те-
146
