
Акушерство(1998)
.pdfобразования, дифференцировок и обмена веществ. Потребности растущего плода в питательных веществах и кислороде возрастают по мере его развития. С течением беременности совершенствуются системы, обеспечивающие снабжение плода веществами, необходимыми для его развития.
В период дробления и миграции по трубе яйцо не связано с тканями матери; питание происходит за счет запасов, имевшихся в протоплазме яйцеклетки, веществ, поступающих из клеток лучистого венца, и питательного материала, проникающего из жидкости, которая вырабатывается секреторными клетками эпителия трубы. После имплантации и установления связи с материнскими тканями доставка кислорода и питательных веществ осуществляются системой кровообращения. Различают последовательно развивающиеся системы кровообращения во внутриутробном периоде: желточную, аллантоидную и плацентарную.
Же л т о ч н ый период развития системы кровообращения очень короткий
—от момента имплантации и до конца 2-й недели жизни зародыша. Питательные вещества и кислород, содержащийся в эмбриотрофе, проникают к зародышу непосредственно через трофобласт, образующий первичные ворсины. Большая часть их попадает в образовавшийся к этому времени желточный мешок, имеющий очаги кроветворения и собственную примитивную сосудистую систему (vasa omphalomesenterica). Отсюда питательные вещества и кислород по первичным кровеносным сосудам поступают к зародышу, у которого уже начались сокращения зачатка сердца (желточное кровообращение).
Аллантоидное (хориальное) кровообращение начинается с конца II месяца, т. е. со времени угасания желточного, и продолжается около 8 нед. Васкуляризация первичных ворсин и превращение их в истинные ворсины хориона знаменуют важный этап в развитии зародыша. С установлением аллангоидного кровообращения значительно улучшается доставка питательных веществ и кислорода быстро развивающемуся зародышу.
Плацентарное кровообращение является наиболее развитой системой, обеспечивающей все возрастающие потребности плода. Начало плацентарного периода доставки плоду кислорода и питательных веществ считают III месяц беременности, когда происходит формирование основных структур и функций плаценты (рост, развитие сложных функций и структур еще продолжаются).
Кровообращение плода. Зачаток сердца зародыша образуется на 2-й неделе, а формирование его в основном заканчивается на II месяце беременности: приобретает все черты четырехкамерного сердца. Наряду с формированием сердца возникает и дифференцируется сосудистая система плода: к концу II месяца беременности заканчивается образование магистральных сосудов, в последующие месяцы происходит дальнейшее развитие сосудистой сети.
Анатомическими особенностями сердечно-сосудистой системы плода является наличие овального отверстия между правым и левым предсердием и артериального ( боталлова) протока, соединяющего югочную артерию с аортой.
Плод получает кислород и питательные вещества из крови матери через плаценту. В соответствии с этим кровообращение плода имеет существенные особенности (рис: 22). Кровь, обогащенная в плаценте кислородом и питательными веществами, попадает в организм по вене пуповины. Проникнув через пупочное кольцо в брюшную полость плода, вена пуповины подходит к печени, отдает ей веточки, далее направляется к нижней полой вене, в которую изливает артериальную кровь. В нижней полой вене артериальная кровь смешивается с венозной, поступающей из нижней половины тела и внутренних органов плода. Участок вены пуповины от пупочного кольца до нижней полой
вены называется ве нозным ( аранциевым) протоком.
37
Кровь из нижней полой вены поступает в правое предсердие, куда вливается также венозная кровь из верхней полой вены. Между местом впадения нижней и верхней полых вен находится заслонка нижней полой вены (евстахиева), которая препятствует смешиванию крови, поступающей из верхней и нижних полых вен. Заслонка направляет ток крови нижней полой вены из правого предсердия в левое через овальное отверстие, располагающееся между обоими предсердиями; из левого предсердия кровь поступает в левый желудочек, из желудочка — в аорту. Из восходящей аорты кровь, содержащая сравнительно много кислорода, попадает в сосуды, снабжающие кровью голову и верхнюю часть туловища.
Венозная кровь, поступившая в правое предсердие, из верхней полой вены направляется в правый желудочек, а из него — в легочные артерии. Из легочных артерий только небольшая часть крови поступает в нефункционирующие легкие; основная масса крови из легочной артерии поступает через артериальный (боталлов) проток в нисходящую аорту. Нисходящая аорта, в которой содержится значительное количество венозной крови, снабжает кровью нижнюю половину туловища и нижние конечности. Кровь плода, бедная кислородом, поступает в артерии пуповины (ветви подвздошных артерий) и через них — в плаценту. В плаценте кровь получает кислород и питательные вещества, освобождается от углекислоты и продуктов обмена и возвращается в организм плода по вене пуповины.
Таким образом, чисто артериальная кровь у плода содержится только в вене пуповины, в венозном протоке и веточках, идущих к печени; в нижней полой вене и восходящей аорте кровь смешанная, но содержит больше кислорода, чем кровь в нисходящей аорте. Вследствие этих особенностей кровообращения печень и верхняя часть туловища плода снабжаются артериальной кровью лучше по сравнению с нижней половиной тела. В результате печень плода достигает больших размеров, головка и верхняя часть туловища в первой половине беременности развиваются быстрее, чем нижняя часть тела.
По мере развития плода происходит некоторое сужение овального отверстия и уменьшение заслонки нижней полой вены; в связи с этим артериальная кровь более равномерно распределяется по всему организму плода и выравнивается отставание в развитии нижней половины тела.
Сразу же после рождения плод делает первый, вдох; с этого момента начинается легочное дыхание и возникает внеутробный тип кровообращения (рис. 23). При первом вдохе происходит расправление легочных альвеол и начинается приток крови к легким. Кровь из легочной артерии поступает теперь в легкие, артериальный проток спадается, запустевает также венозный проток.
Кровь новорожденного, обогащенная в легких кислородом, поступает по легочным венам в левое предсердие, потом в левый желудочек и аорту; овальное отверстие между предсердиями закрывается. Таким образом, у новорожденного устанавливается внеутробный тип кровообращения.
Сердцебиение плода. В самых ранних стадиях развития ритм сердечных сокращений зародыша замедленный; после установления симпатической и ваусной регуляции сердцебиение учащается вдвое. При аускультации через брюшные покровы и стенку матки сердцебиение плода определяется с начала второй половины беременности (реже с 18 —20 нед); сердечные тоны двойные, ри1мичные, частота их 120—140 в минуту. Частота сердцебиений варьирует в зависимости от многих физиологических (движения плода, действие на мать тепла, холода, мышечной нагрузки и др.) и патологических (недостаток кислорода и питательных веществ, интоксикация и др.) факторов. Особенно значительно изменяются ритм, частота и характер сердечных тонов при гипоксии.
При помощи фонокардиографии сердечные тоны плода определяются с 16— 17-й недели; специальные ультразвуковые приборы позволяют устано-
38
нить наличие сердечной деятельности плода с 8—10-й недели внутриутробного периода.
Дыхание плода. Внешнее дыхание в период внутриутробного развития осуществляется через плаценту; легкие как орган дыхания не функционируют.
Зачаток дыхательной системы появляется у зародыша в конце 4-й недели; в первые месяцы быстро развиваются бронхиальное дерево и сосудистая сеть, позднее дифференцируются альвеолярные протоки и альвеолы. К концу внутриутробного периода строение легких достигает той степени развития, которая полностью обеспечивает функцию дыхания.
Эпителий воздухоносных путей плода продуцирует жидкий секрет, покрывающий стенки трахеи, бронхов, альвеол. Над тонким слоем жидкости, покрывающей альвеолы, располагается сурфактант. Он представляет собой тонкую пленку липопротеида, которая способствует расправлению легких и нормальной их функции после рождения.
Развитие легких происходит одновременно со становлением и развитием систем, регулирующих функцию дыхания после рождения плода.
Происходит иннервация легких и других частей тела, участвующих в акте дыхания, устанавливается связь периферической нервной системы с центрами, регулирующими процесс дыхания. В первой половине внутриутробного периода (к 16—17-й неделе) формируется инспираторная часть дыхательного центра, к 21 —22-й неделе появляются активная экспирация, быстрая организация вдоха и выдоха, т. е. плод может дышать.
Во внутриутробном периоде развития у плода происходят нерегулярные дыхательные движения, являющиеся подготовкой к будущему внеутробному дыханию. Предполагают, что в грудной полости при дыхательных движениях создается отрицательное давление, способствующее притоку крови к сердцу плода; таким образом, дыхательные экскурсии оказывают положительное влияние на кровообращение.
Дыхательные движения плода не сопоставимы с внеутробным дыханием. При дыхательных экскурсиях грудной клетки легкие не расширяются; околоплодные воды проникают в носоглотку и тотчас выливаются обратно потому, что дыхательные движения совершаются при закрытой голосовой щели. 11редполагают, что плод может аспирировать некоторое количество вод, которое затем всасывается. Этот процесс существенно отличается от аспирации околоплодных вод при асфиксии. В случае асфиксии плод совершает вдох при открытой голосовой щели, вода попадает в дыхательные пути в значительном количестве, не рассасывается и препятствует установлению внеутробного дыхания.
Процессы развития плода совершаются на фоне интенсивного обмена веществ и повышения активности окислительных процессов. Возрастающая потребность плода в кислороде в физиологических условиях удовлетворяется полностью. При недостаточном снабжении плода кислородом в его организме, помимо окислительных процессов, возникает анаэробный гликолиз. Кис-пород переходит из крови матери к плоду путем диффузии через эпителиальный покров ворсин и эндотелий капилляров плода. С развитием беременности слой цитотрофобласта почти исчезает, синцитий становится тоньше; в связи с этим процесс диффузии кислорода и выведения углекислого газа облегчается. Процессу газообмена и доставки плоду необходимого количества кислорода способствуют: разрастание сосудистой системы ворсин разбивающейся плаценты (пограничная поверхность обмена), нарастающее кровоснабжение плаценты и скорость тока крови плода в ней, усиление утилизации кислорода из крови матери (протекающей между ворсинами) по мере увеличения срока беременности. К факторам, облегчающим доставку кислорода плоду, относятся также повышение сродства фетального гемогло-
39
бина к кислороду, обогащение крови плода эритроцитами и гемоглобином, а также усиление эритропоэза и синтеза гемоглобина у матери.
С рождением ребенка происходит первый вдох (при котором расправляются легкие) и устанавливается внеутробное дыхание. Механизм первого вдоха сложен. Основную роль играет обеднение крови кислородом и накопление в ней углекислого газа, возникающее в связи с прекращением плацентарного дыхания. Это приводит к возбуждению центров, регулирующих систему дыхания. Большое значение имеют также рефлекторные реакции, возникающие в связи с воздействием на рецепторы кожи новорожденного тактильных, термических и других раздражителей, исчезновение внутриматочного давления, изменение положения тела и др. В результате потока импульсов резко повышается возбудимость ретикулярной формации ствола мозга и центров дыхания, что приводит к возникновению первого вдоха. Расправление легочной паренхимы приводит к раздражению рецепторов легких и возбуждению центрального звена системы дыхания. Так начинается внеутробное дыхание.
Питание плода. Функция желез органов пищеварения начинается еще во внутриутробном периоде. Печень плода с IV месяца развития синтезирует гликоген и вырабатывает желчь. Печень плода сравнительно велика, край правой доли ниже реберного края. В кишечнике плода образуется меконий (первородный кал). В слизистой оболочке кишечника развиваются железы и начинается выработка ферментов. Плод заглатывает околоплодные воды, жидкая часть которых всасывается, а плотные частички входят в состав мекония. Он состоит из воды, желчи, поглощенных пушковых волос, чешуек эпидермиса, секрета сальных желез кожи плода и отторгающихся клеток эпителия кишечника; по внешнему виду меконий представляет собой густую желтоватую массу. В желудочно-кишечном тракте плода найдены пищеварительные ферменты.
Однако функции органов пищеварения плода замещает плацента, через которую питательные вещества доставляются плоду из организма матери. В плаценте вырабатываются ферменты, расщепляющие питательные вещества. Белки, жиры, углеводы, находящиеся в крови матери, захватываются ворсинами плаценты, подвергаются сложной ферментной обработке и переходят к плоду в состоянии, пригодном для усвоения его организмом. Некоторые продукты расщепления белков и углеводов (аминокислоты, глюкоза), а также неорганические вещества (железо, калий, кальций, магний, натрий и др.), микроэлементы (медь, кобальт, цинк и др.) и вода проникают через плаценту путем диффузии. От матери к плоду через плаценту переходят и витамины, необходимые для развития и жизнедеятельности растущего организма.
Таким образом, развитие плода полностью зависит от питательных веществ, поступающих из организма матери. Поэтому рациональное питание во время беременности имеет исключительно важное значение не только для организма матери, но и для растущего плода. Однообразное или недостаточное питание может вызвать нарушение развития плода и даже его гибель.
Нарушение развития плода и преждевременное прерывание беременности наблюдаются также при недостатке витаминов в организме беременной. Усиленное питание беременной (углеводы, жиры и др.) может быть одной из причин развития крупного плода, в процессе рождения которого возможны затруднения.
Выделительные функции плода. Конечные продукты обмена белков, жиров, углеводов поступают из организма плода через плаценту в кровь матери. Отсюда продукты обмена плода выводятся выделительными органами беременной, главным образом почками. Развитие почек во внутриутробном периоде проходит ряд стадий. Наиболее рано (у эмбриона длиной 2 мм) обра-
40
зуется предпочка, которая вскоре заменяется первичной почкой (мезонефрос, вольфово тело). Постоянные почки формируются из двух зачатков, расположенных вдоль позвоночника. При этом развивается сеть клубочков и канальцев, в эпителии которых начинается секреция. Почки плода начинают функционировать с VI — VII месяца внутриутробного периода, образующаяся моча выделяется в околоплодные воды. Сразу же после рождения дети, даже недоношенные, выпускают мочу.
Выделительная функция кожных покровов плода изучена недостаточно. Сальные железы начинают функционировать на VII месяце внутриутробного периода, образуя на коже плода тонкий слой сыровидной смазки, предохраняющей кожу плода от мацерирующего влияния околоплодных вод.
Иммунология плода. В ранних стадиях развития у плода антитела не вырабатываются; эта способность проявляется к концу внутриутробного периода и бывает слабовыраженной даже у зрелого плода. Фагоцитарная активность лейкоцитов низкая (в ранних стадиях отсутствует), образование комплемента начинается во второй половине внутриутробного периода. В эксперименте установлено, что при введении микробов или воздействии химических и термических факторов типичная воспалительная реакция в ранних стадиях не возникает; введение микробов в кожу вызывает бактериемию без образования воспалительного процесса в месте инъекции микроорганизмов. В ответ на введение микробов — возбудителей инфекционных заболеваний — специфического иммунитета не возникает; повреждающий эффект выражается в появлении дистрофических процессов в органах плода. Слабовыраженная реакция, определяющая возникновение неспецифического иммунитета, наблюдается во второй половине внутриутробного периода (ближе к периоду зрелости плода).
Антитела против герпеса, дифтерии, оспы, полимиелита, скарлатины, столбняка и других возбудителей заболеваний могут поступить к плоду из крови матери, так же как резус-антитела и изогемагглютинины. Групповые антитела образуются в ранние сроки развития; они обнаруживаются не только в крови плода, но также в оболочках амниона и околоплодных водах.
ПЛОД КАК ОБЪЕКТ РОДОВ
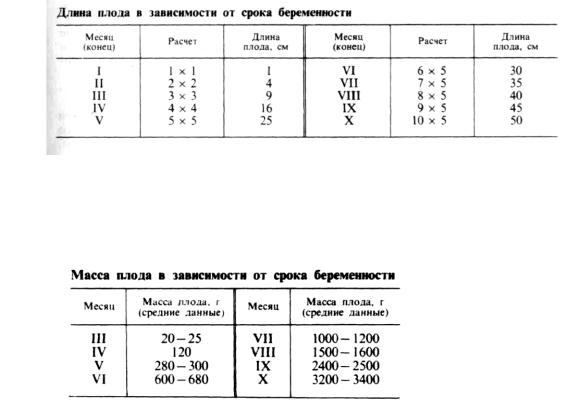
Плод в отдельные месяцы внутриутробного периода. Беременность в среднем продолжается 280 дней, или 10 акушерских месяцев от первого дня последней менструации (продолжительность акушерского месяца 28 дней; 10 акушерских месяцев равняются 40 нед). В течение этого времени из оплодотворенной яйцеклетки развивается зрелый плод, способный к внеутробному существованию.
В течение I месяца происходят дробление зиготы, имплантация, образование зародыша, зачатков важнейших органов и зародышевых оболочек.
Вконце II месяца длина плода 3—3,5 см, тело его сформировано, имеются зачатки конечностей, головка равна длине туловища, на ней заметны зачатки глаз, носа, рта, начинается формирование половых органов.
Вконце III месяца длина плода 8 — 9 см, масса 20 — 25 г, головка крупная, заметно различие в строении наружных половых органов, конечности совершают движения, видны пальцы рук и ног, в хрящевом зачатке скелета появляются первые точки окостенения.
Вконце IV месяца длина плода 16 см, масса 110— 120 г, формируется лицо, происходит окостенение черепа, в основном заканчивается формирование мышечной системы, движения конечностей становятся активнее, но матерью не воспринимаются, пол плода различается ясно (рис. 24).
41
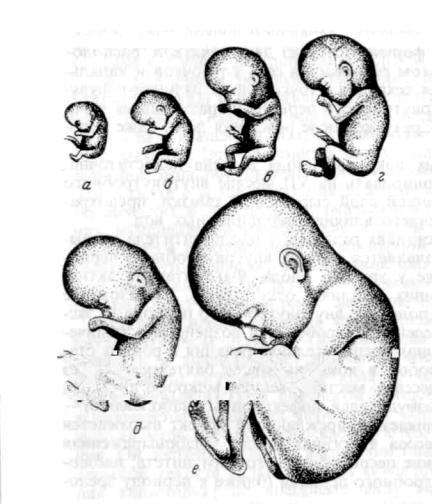
Рис. 24. Внешний вид зародыша иплоданаразличныхэтапахразвития.
а - зародыш 8 нед; б — плод 9 нед; в — плод 10 нед; г — плод 11 нед; д — плод 12 нед; е — плод 16 нед.
В конце V месяца длина плода 25 — 26 см, масса 280 — 300г. Кожа красная, покрывается пушковыми волосами. Сальные железы начи нают выделять жировое вещество, которое смешивается с чешуйками эпидермиса и образует сыровидную смазку. В кишечнике образуется меконий. Движения плода ощущаются беременной. При аускультации ее живота отмечатся сердцебиение плода.
В конце VI месяца длина около 30 см, масса 600 — 680 г, движения становятся энергичнее; плод может родиться живым, делать дыхательные движения, но обычно скоро умирает.
В конце VII месяца (28 нед) длина плода 35 см, масса 1000 — 1200 г. Подкожный жир развит слабо, кожа морщинистая, покрыта
сыровидной смазкой, на всем теле пушковые волосы. Ушные и носовые хрящи мягкие, ногти не доходят до конца пальцев рук и ног. У мальчиков яички не спустились в мошонку, у девочек малые половые губы не прикрыты большими. Плод рождается живым.
После окончания VII месяца, или 28 нед, внутриутробного периода развития плод считается недоношенным, но жизнеспособным; однако дети, родившиеся в этот срок, могут выжить лишь при очень тщательном уходе. Родившийся ребенок совершает довольно активные движения конечностями, издает слабый крик.
В конце VIII месяца длина плода 40 — 42 см, масса 1500—1700 г, он рождается жизнеспособным, но требует особого ухода.
В конце IX месяца длина плода 45 — 48 см, масса 2400 — 2500 г, подкожный жировой слой увеличивается, кожа гладкая, розовая, пушковых волос на теле меньше, волосы на голове удлиняются. Плод, родившийся в этот срок, жизнеспособен, громко кричит, открывает глаза, выражен сосательный рефлекс.
К концу X месяца признаки недоношенности исчезают, плод рождается зрелым. Как правило, плод достигает зрелости к концу X месяца, т. е. к моменту своевременных родов. Сравнительно редко наблюдается несоответствие между доношенностью и зрелостью плода. При неблагоприятных условиях развития (заболевания матери, неполноценное питание и др.) у доношенного ребенка могут быть признаки незрелости. Иногда наблюдается противоположное явление: ребенок рождается немного раньше срока, но зрелым. Для определения возраста родившегося плода в акушерской практике можно пользоваться следующими данными о его длине и массе тела (по Гаазе).
42
Переношенные дети обычно крупнее родившихся в срок.
При иммунологической несовместимости по резус-фактору, сахарном диабете нередко рождаются крупные дети, имеющие большую массу тела (иногда и рост), что обусловлено возникновением патологических процессов.
Новорожденные длиной больше 47 см считаются зрелыми, длиной 45 см и меньше — незрелыми. Определение зрелости или незрелости новорожденных, имеющих длину в пределах 45 — 47 см, производится в каждом случае на основании особо тщательного анализа всех признаков. Заключение о зрелости таких детей производится акушером и педиатром совместно. При отсутствии данных о росте новорожденного учитывается масса его тела, причем новорожденный с массой тела ниже 2500 г считается незрелым.
2.У зрелого новорожденного грудь выпуклая, пупочное кольцо находится на середине между лобком и мечевидным отростком.
3.Кожа зрелого новорожденного бледно-розовая, подкожный жировой слой хорошо развит, на коже остатки сыровидной смазки; пушок есть только на плечах и верхней части спинки; длина волос на головке достигает 2 см, ногти заходят за кончики пальцев.
4.Ушные и носовые хрящи упругие.
5.У мальчиков яички опущены в мошонку, у девочек малые половые губы и клитор прикрыты большими половыми губами.
6.Движения зрелого новорожденного активны, крик громкий, глаза открыты, он хорошо берет грудь.
Головка зрелого плода. Изучение формы и размеров головки плода имеет особо важное значение в акушерстве. В подавляющем большинстве родов (96%) головка первой проходит родовой канал, совершая ряд последовательных движений — поворотов.
Головка ввиду ее плотности и величины испытывает наибольшие затруднения при прохождении через родовые, пути. После рождения головки родовые пути обычно достаточно подготовлены для продвижения туловища и конечностей плода. Изучение головки имеет важное значение для диагностики и прогноза родов: по расположению швов и родничков судят о механизме родов и их течении.
Головка зрелого плода имеет ряд особенностей. Лицевые кости соединены прочно. Кости черепной части головки соединены фиброзными перепонками, которые определяют известную подвижность и смещаемость по отношению друг к другу. Эти фиброзные перепонки называются швами. Небольшие пространства в местах пересечения швов носят название родничков. Кости в области родничков также соединены фиброзной перепонкой. Когда головка проходит через родовые пути, швы и роднички позволяют костям черепа заходить друг за друга. Кости черепа легко гнутся. Особенности строения костей придают головке п л а с т и ч н о с т ь , она может изменять форму, что чрезвычайно важно для прохождения ее через родовые пути.
Череп плода состоит из двух лобных, двух теменных, двух височных и одной затылочной, клиновидной и решетчатой костей. В акушерстве особое значение имеют следующие швы (рис. 25).
С а г и т т а л ь н ы й (стреловидный) шов (sutura sagittalis) соединяет правую и левую теменные кости; спереди шов переходит в передний родничок, сзади — в задний.
Л о б н ы й шов (sutura |
frontalis) находится между лобными костями; имеет |
|
такое же направление, как и стреловидный шов. |
||
В е н е ч н ы й шов (sutura coronalis) |
соединяет лобные кости с теменными, |
|
проходит перпендикулярно к стреловидному и лобному швам. |
||
Л а м б д о в и д н ы й |
(затылочный) |
ш о в (sutura lambdoidea) соединяет |
затылочную кость с теменными. |
|
|
44
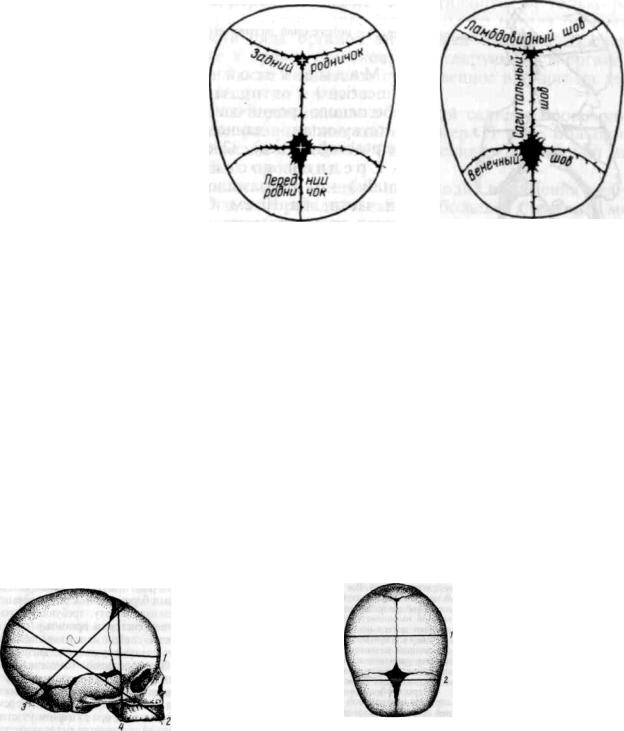
Рис. 25. Швыироднички черепановорожденного(вид сверху).
Вобластисоединенияшвов располагаются роднички (пространства, свободныеоткостнойткани). Практическое значениеимеютпередний изаднийроднички.
П е р е д н и й (большой) р о д н и ч о к (fonticulus anterior) находится на месте соединения сагиттального, лобного и венечного швов (имеет ромбовидную форму. От переднего родничка отходят четыре шва: кпереди — лобный, кзади — сагиттальный, вправо и влево — соответствующие отделы венечного шва.
З а д н и й (малый) р о д н и ч о к (fonticulus posterior) представляет собой небольшое углубление, в котором сходятся сагиттальный и ламбдовидный швы. Задний родничок имеет треугольную форму; от заднего родничка отходят три шва: кпереди — сагиттальный, вправо и влево — соответствующие отделы ламбдовидного шва.
Важно знать следующие бугры на головке плода: затылочный, два теменных, два лобных.
Размеры головки зрелого плода (рис. 26 и 27). 1. П р я м о й р а з м е р (diameter frontooccipitalis) — от надпереносья, глабеллы (glabella), до затылочного бугра 12 см. Окружность головки, соответствующая прямому размеру (circumferentia frontooccipitalis), 34 см.
2. Большой косой р а з м е р (diameter mentooccipitalis) — от подбородка до затылочного бугра 13—13,5 см. Окружность головки, соответствующая этому размеру
(circumferentia mentoocciptalis), 38 — 42 см.
Рис. 26. Черепноворожденного(видсбоку).
1 - прямой размер; 2 - большой косой размер; 3 - малый косой размер; 4 - вертикальный размер.
Рис. 27. Черепноворожденного(видсверху).
1- большой поперечный размер; 2 -- малый поперечный размер.
45
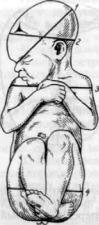
Рис. 28. Важнейшие размеры доношенного плода.
|
1 - прямой размер головки; 2 - малый косой размер |
головки; 3 — размер |
|||||||||||
|
плечиков; 4 — поперечный размер ягодиц. |
|
|
|
|
|
|
||||||
|
|
3. |
Малый |
к о с о й |
р а з м е р |
|
(diameter |
suboccipi- |
|||||
|
|
tobregmenticus) — от подзатылочной ямки до переднего угла |
|||||||||||
|
|
большого |
родничка |
9,5 |
см; |
окружность |
головки, |
||||||
|
|
соответствующая |
данному |
размеру |
(circumferentia |
||||||||
|
|
subocciptobregmentica), 32 см. |
|
|
|
|
|
||||||
|
|
4. |
С р е д н и й |
к о с о й |
р а з м е р |
(diameter |
suboccip- |
||||||
|
|
tiofrontalis) — от подзатылочной ямки до границы волосистой |
|||||||||||
|
|
части лба 10 см. Окружность головки, соответствующая этому |
|||||||||||
|
|
размеру (circumferentia suboccipitofron-talis), 33 см. |
|
||||||||||
|
|
5. О т в е с н ы й, или вертикальный, |
р а з м е р (diameter |
||||||||||
|
verticalis s. trachelobregmatica) — от верхушки |
темени (макушки) до |
|||||||||||
|
подъязычной области 9,5—10 см. |
|
|
|
|
|
|
|
|||||
|
Окружность головки, соответствующая этому размеру (circumferentia |
||||||||||||
|
trachelobregmatica), 32 см. |
|
|
|
|
|
|
|
|
||||
|
6 . Б о л ь |
ш о й |
п о п е р е ч н ы й р а з м е р (diameter biparietalis) — |
||||||||||
|
наибольшее расстояние между теменными буграми 9,25-9,5см. |
|
|
||||||||||
|
7. М а л ы й |
п о п е р е ч н ы й р а з м е р (diameter bitemporalis) — |
|||||||||||
|
расстояние между наиболее отдаленными точками венечного шва 8 см. |
||||||||||||
Размеры туловища. 1. Р а з м е р |
п л е ч и к о в — поперечник плечевого пояса |
||||||||||||
(diameter |
biacromialis) |
12 |
см. |
Окружность плечевого |
пояса |
35 см. |
|
|
|||||
2. |
П о п е р е ч н ы й |
р а з м е р |
я г о д и ц |
(diameter |
basilliacus) |
9 |
— 9,5 см. |
||||||
Окружность 28 см (рис. 28). |
|
|
|
|
|
|
|
|
|
|
|
||
Глава IV
ФИЗИОЛОГИЧЕСКИЕИЗМЕНЕНИЯ ВОРГАНИЗМЕЖЕНЩИНЫ ПРИБЕРЕМЕННОСТИ
Внутриутробному плоду при развитии необходимо все возрастающее количество кислорода, белков, жиров, углеводов, витаминов, минеральных и других веществ. Все эти вещества доставляются плоду из организма матери. В кровь матери поступают конечные продукты обмена плода, которые выводятся выделительными органами беременной. Следовательно, организм беременной выполняет дополнительную работу, требующую усиления или перестройки деятельности важнейших систем и органов.
Под влиянием новых условий, связанных с развитием плода, в организме беременной возникают многочисленные и сложные физиологические, адаптационнозащитные изменения. Они определяют гомеостаз и нормальное функционирование органов и систем, способствуют правильному развитию плода, подготавливаю! организм женщины к родам и кормлению новорожденного.
Перестройка деятельности организма, связанная с беременностью, регулируется центральной нервной системой при активном участии желез внутренней секреции. Растущее плодное яйцо является раздражителем нервных окончаний матки. Эти раздражения передаются по нервным путям в центральную нервную систему, где в коре, подкорковых отделах, в частности в гипоталамической области, возникают соответствующие реакции, под влиянием которых происходят изменения в деятельности желез внутренней секреции и других органов и систем.
46
