
Акушерство(1998)
.pdfплую распашонку, завертывают его в стерильную пеленку и одеяло, кладут в кроватку и оставляют на 2 ч под наблюдением акушерки. Затем ребенка переводят в палату новорожденных.
ВЕДЕНИЕ РОДОВ В ПОСЛЕДОВОМ ПЕРИОДЕ
В третьем периоде родов происходят отслойка плаценты и изгнание ее из половых путей. Уже упоминалось, что процесс отделения плаценты сопровождается небольшой кровопотерей, которая считается физиологической (до 300 мл).
При нормальном течении последового периода состояние роженицы хорошее, схватки обычно не беспокоят. Пульс, учащенный в период изгнания, становится ритмичным, полным, тахикардия исчезает, артериальное давление нормализуется. Изменение самочувствия (вялость, головокружение), побледнение кожи и слизистых оболочек, учащение пульса, снижение артериального давления свидетельствуют обычно о кровопотере и требуют принятия срочных мер.
Последовый период ведется в ы ж и д а т е л ь н о при внимательном и постоянном наблюдении за роженицей. Необходимо все время следить за общим состоянием женщины, окраской кожи и видимых слизистых оболочек, считать пульс, измерять артериальное давление, справляться о самочувствии (нет ли головокружения, звона в ушах и др.).
Необходимо учитывать количество крови, теряемой роженицей; для этого под ее таз подкладывают специальное плоское эмалированное блюдо или прокипяченное судно. Однако количество крови, излившейся наружу, не всегда свидетельствует об истинной кровопотере. В последовом периоде возможна значительная кровопотеря без наружного кровотечения вследствие скопления крови между плацентой и стенкой матки.
Наблюдение за формой матки и высотой стояния ее дна позволяет судить об отслойке плаценты, а также предполагать возникновение позадиплацентарной гематомы.
В последовом периоде надо следить за состоянием мочевого пузыря и не допускать его переполнения, так как оно тормозит последовые схватки, нарушает процесс отслойки и изгнания последа. Попытки ускорить процесс изгнания (массаж матки, потягивание за пуповину и т. д.) нарушают физиологический процесс отслойки последа, изменяют ритм сокращений матки и могут быть причиной кровотечения.
При хорошем состоянии роженицы, если нет кровотечения, надо ждать самостоятельной отслойки и рождения плаценты в течение 1 — IV2 ч. Активные меры для удаления ее требуются при кровопотере свыше 300 мл и ухудшении состояния женщины, а также при длительной задержке плаценты в матке (свыше 2 ч). В таких случаях послед удаляю! наружными приемами или рукой, введенной в полость матки. Если отделившийся послед задерживается во влагалище, его удаляют наружными приемами, не выжидая указанный выше срок. Длительная задержка последа в матке или во влагалище приводит к утомлению роженицы, препятствует сокращениям матки, необходимым для закрытия просвета зияющих сосудов плацентарной площадки, а также способствует проникновению микроорганизмов в полость матки.
Для ведения последового периода важно знать признаки, указывающие на то, что плацента отделилась от стенок матки и находится в ее нижнем отделе или во влагалище.
Важнейшие признаки отделения плаценты следующие.
1. Изменение формы и высо ты с т о я н и я дна м а т к и (признак Шредера). Непосредственно после рождения плода форма матки окру-
147

Рис. 108. Высотастояния иформа матки впослеродовом периоде.
1 — после рождения; // - после отделения плаценты; 111 — постерождения последа.
глая, дно ее находится на уровне пупка. |
После отделения плаценты матка |
уплощается, становится более узкой, дно ее поднимается (над отслоившейся |
|
плацентой) выше пупка иногда до реберной дуги); матка нередко отклоняется |
|
вправо (рис. 108). |
|
2. Удлинение наружного отрезка пуповины . Отслоившаяся |
|
плацента опускается в нижний сегмент матки или во влагалище. В связи с этим |
|
лигатура, наложенная на пуповину у половой щели (во время перерезки), опус- |
|
кается на 10—12 см (признак Альфельда). |
|
3. П о я в л е н и е в ы п я ч и в а н и я над симфизом. |
Когда отделившаяся плацента |
опускается в тонкостенный нижний сегмент матки, передняя стенка этого сегмента вместе с брюшной стенкой приподнимается и образует выпячивание над симфизом.
4 . П о з ы в на потугу . Отделившаяся плацента опускается во влагалище, появляется (не всегда) позыв на потугу (признак Микулича).
5 . У д л и н е н и е п у п о в и н ы п р и н а т у ж и в а н и и роженицы. Конец пуповины, выступающий из половой щели, удлиняется при натуживании. Если после потуг выступивший отрезок пуповины не втягивается, значит плацента отделилась, если же втягивается — не отделилась (признак Клейна).
6. Пр и з н а к К ю с т н е р а — Ч у к а л о в а . Если надавить ребром ладони на надлобковую область, пуповина при неотделившейся плаценте втягивается во влагалище; при отделившейся плаценте пуповина не втягивается (рис.109). Однако об отделении плаценты обычно судят не по одному, а по совокупности описанных признаков. Наиболее надежными являются признаки Шредера, Альфельда, Кюстнера — Чукалова.
При физиологическом течении последового периода отделившийся послед выделяется из половых путей самостоятельно, в большинстве случаев в тече-
а |
б |
Рис. 109. ПризнакКюстнера— Чукалова.
а— плацента не отделилась, пуповина втягивается во влагалище; 6 — плацента отделилась, пуповинаневтягиваетсявовлагалище.
148

Рис. 110. Выделение последа по методу Абуладзе.
ние 1/2 ч после рождения плода. Реже время выделения отслоившейся плаценты и оболочек составляет 1/2 — 1 ч и еще реже — больше 1 ч. Если рождение последа не происходит через 1/2 ч, проверяют наличие признаков его отделения; если же послед не отделился, кровотечения нет и состояние роженицы хорошее, продолжают выжидать до 11/2 ч и только после этого
приступают к его выделению. В тех случаях, когда при проверке через 1/2 ч признаки отделения плаценты положительные, сразу принимают меры к ее выделению. Прежде всего опорожняют мочевой пузырь и предлагают роженице потужиться. Поддействиембрюшногопрессаотделившаясяплаценталегкорождается. Если этотпростейшийспособоказываетсябезуспешным, прибегаютк выделению последа наружными приемами.
Способ выделения отделившегося последа Способ Абуладзе. После опорожнения мочевого пузыря производят бережный массаж матки для ее сокращения. Затем обеими руками берут брюшную стенку в продольную складкуипредлагаютроженицепотужиться(рис. 110). Отделившийсяпоследобычно рождается легко.
Способ Гентера. Мочевой пузырь опорожняют, дно матки приводятксрединнойлинии. Становятся сбоку отроженицы, лицомкееногам, кисти рук, сжатые в кулак, кладут тыльной поверхностью основных фаланг на дноматки(вобластитрубныхуглов) ипостепеннонадавливаютвнаправлениикнизуивнутрь(рис. 111); роженицапри этомнедолжнатужиться. Внастоя-
Рис. 111. Прием Гентера.
Рис. 112. Выжимание последа по Креде — Лазаревичу.
149
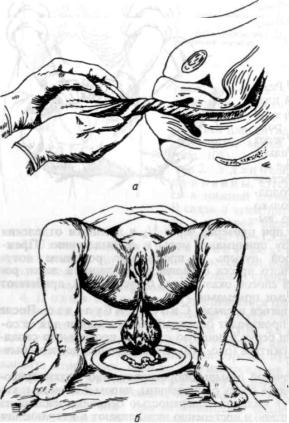
Рис. 113. Выделениеоболочек.
а— скручиваниевканатик; б— второйспособ(Гентера). Роженицаподнимает таз, плацентасвисает, чтоспособствуетотделению оболочек.
щее время метод Гентера применяется сравнительно редко Способ Креде — Лазаревича. Он менее щадящий, чем способы Абуладзе и Гентера, поэтому к нему прибегают после безуспешного применения одного из этих способов. Техника данного метода заключается в следующем: а) опорожняют мочевой пузырь; б) приводят дно матки в срединное положение; в) легким массажем стараются вызвать сокращение матки; г) становятся слева от роженицы (лицом к ее ногам), дно матки обхватывают правой рукой таким образом, чтобы I палец находился на передней стенке матки, ладонь — на дне, а 4 пальца — на задней поверхности матки (рис. 112); д) производят выжимание последа: сжимают матку в переднезаднем размере и одновременно надавливают на ее дно по направлению вниз и вперед вдоль оси таза. Отделившийся послед при этом способе легко выходит наружу Невыполнение указанных правил может привести к спазму зева и ущемлению в нем последа. С целью устранения
спастического сокращения зева вводят 1 мл 0,1 % раствора сульфата атропина или но-шпу, апрофен или применяют наркоз. Обычно послед рождается сразу полностью; иногда после рождения плаценты обнаруживается, что оболочки, соединенные с детским местом, задерживаются в матке. В таких случаях родившуюся плаценту берут в ладони обеих рук и медленно вращают в одном направлении. При этом происходит скручивание оболочек, способствующее постепенному их отслоению от стенок матки и выведению наружу без обрыва (рис. 113,). Существует способ выделения оболочек по Гентеру; после рождения плаценты роженице предлагают опереться на ступни и поднять таз; при этом плацента свисает вниз и своей тяжестью способствует отслоению оболочек (рис. 113,6).
Родившийся послед тщательно осматривают, чтобы убедиться в целости плаценты и оболочек. Плаценту раскладывают на гладком подносе или на ладонях материнской поверхностью вверх (рис. 114) и внимательно осматривают ее, одну дольку за другой. Необходимо очень тщательно осмотреть края плаценты; края целой плаценты гладкие и не имеют отходящих от них оборванных сосудов. Осмотрев плаценту, переходят к осмотру оболочек. Плацен-
150
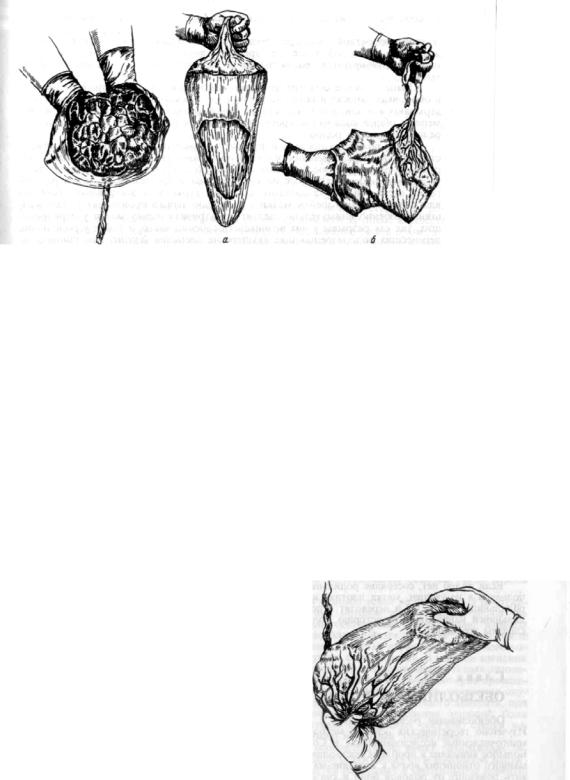
Рис. 114. Осмотрматеринскойповерхностиплаценты.
Рис. 115. Осмотрплодныхоболочек(а, б).
тупереворачиваютматеринскойсторонойвниз, аплодовой— кверху(рис. 115, а). Края разрыва оболочек берут пальцами и расправляют их, стараясь восстановить яйцевую камеру (рис. 115, б), в которой находился плод вместе с водами. При этом обращают внимание на целость водной и ворсистой оболочек и. выясняют, нет ли между оболочками оборванных сосудов, отходящих от края плаценты. Наличие таких сосудов (рис. 116) указывает на то, что была добавочная долька плаценты, которая осталась в полости матки. При осмотре оболочек выясняют место их разрыва; это позволяет в известной степени судить о месте прикрепления плаценты к стенке матки. Чем ближе к краю плаценты находится место разрыва оболочек, тем ниже она была прикреплена к стенке матки.
Определение целости плаценты имеет важнейшее значение. Задержка в матке частей плаценты является грозным осложнением родов. Последствием его бывает кровотечение, которое возникает вскоре после рождения последа или в более поздние сроки послеродового периода. Кровотечение может быть очень сильным, угрожающим жизни родильницы. Задержавшиеся кусочки плаценты
Рис. 116. Сосуды, идущие между оболочками, указываютнаналичиедобавочной дольки.
151
способствуют также развитию септических послеродовых заболеваний. Поэтому оставшиеся в матке частицы плаценты удаляют рукой (реже тупой ложечкой — кюреткой) непосредственно после установления дефекта. Задержавшиеся части оболочек не требуют внутриматочного вмешательства: они некротизируются, распадаются и выходят вместе с выделениями из матки.
Плаценту после осмотра измеряют и взвешивают. Все данные о плаценте и оболочках заносят в историю родов (после осмотра плаценту сжигают или зарывают в землю в местах, установленных санитарным надзором). Далее измеряют общее количество крови, потерянное в последовом периоде и непосредственно после родов.
После рождения последа наружные половые органы, область промежности и внутренние поверхности бедер обмывают теплым слабым дезинфицирующим раствором, высушивают стерильной салфеткой и осматривают. Вначале осматривают наружные половые органы и промежность, затем раздвигают стерильными тампонами половые губы и осматривают вход во влагалище. Осмотр шейки матки с помощью зеркал производят у всех женщин. Особенно внимательно следует осматривать шейку матки у первородящих, так как разрывы у них возникают особенно часто, а также у родильниц, перенесших родоразрешающиеакушерскиеоперации(акушерскиещипцы, экстракция плода за тазовый конец и др.).
Разрывы мягких тканей родовых путей являются входными воротами для инфекции. Кроме того, разрывы промежности в дальнейшем способствуют опущению и выпаданию половых органов. Разрывы шейки матки могут привести к появлению выворота шейки, хронического эндоцервицита, эрозий. Все эти патологические процессы могут создать условия для возникновения рака шейки матки. Поэтому разрывы промежности, стенок влагалища и шейки матки необходимо тщательно ушивать непосредственно после родов. Ушивание разрывов мягких тканей родовых путей является профилактикой послеродовых инфекционных заболеваний.
За родильницей наблюдают в родильной комнате не менее 2 ч (ранний послеродовой период). При этом обращают внимание на общее состояние женщины, определяют пульс, справляются о самочувствии, периодически пальпируют матку и выясняют, нет ли кровотечения из влагалища. Необходимо учитывать, что иногда в первые часы после родов возникает кровотечение, связанное чаще всего с пониженным тонусом матки.
Если жалоб нет, состояние родильницы хорошее, пульс нормального наполнения и не учащен, матка плотнаяикровянистые выделения умеренные, родильницу через 2-3 ч перевозят в послеродовое отделение. Вместе с родильницей направляют ее историю родов, где должны быть своевременно сделаны все записи.
Г л а в а XII
ОБЕЗБОЛИВАНИЕРОДОВ
Обезболивание родов относится к важнейшим проблемам акушерства. Изучению теоретических основ и методов обезболивания родов посвящены многочисленные исследования как в Советском Союзе, так и за рубежом. Большое внимание к проблеме обезболивания родов является выражением гуманного отношения врача к женщине-матери, отражает его стремление избавить роженицу от родовой боли и связанных с ней отрицательных эмоций.
152
У большинства женщин роды сопровождаются болевыми ощущениями, степень которых варьирует в широких пределах. Многие роженицы испытывают сильнейшие боли, особенно во время раскрытия шейки и изгнания плода. Стремление снять или облегчить родовые боли возникло давно, еще в древние времена. Однако научно обоснованные методы обезболивания родов предложены лишь в первой половине XIX века, когда было открыто обезболивающее действие эфира и других веществ.
Эфир в акушерской практике впервые применил Н. И. Пирогов при наложении щипцов (1847). В дальнейшем эфиром и хлороформом стали пользоваться с целью обезболивания родов. В 60-х годах прошлого столетия Н. А. Сочава предложил для обезболивания родов смесь хлороформа с алкоголем. Впоследствии для обезболивания родов применялись многие средства: закись азота, хлоралгидрат, морфина гидрохлорид и другие наркотики, барбитураты, сульфат магния в сочетании с омнопоном, раствор новокаина и др. Были рекомендованы различные схемы применения обезболивающих средств, испытаны разные сочетания наркотических и других аналгезирующих препаратов. Появились сообщения о применении гипноза с целью устранения родовых болей. Вопросами обезболивания родов занимались крупные акушеры нашей страны, но в дореволюционной период обезболивание родов проводилось лишь в некоторых учреждениях, преимущественно в акушерских клиниках.
После Великой Октябрьской социалистической революции были созданы условия для углубленного изучения новых методов обезболивания родов и для широкого применения их во всех городских и сельских родовспомогательных учреждениях. Идея обезболивания родов нашла убежденных сторонников, поднявших ее на очень большую высоту (М. С. Малиновский, К. К. Скробанский, Г. Г. Гентер, А. Ю. Лурье, А. П. Николаев, К. М. Фигурнов, К. Н. Жмакин, Ф. А. Сыроватко и др.). В 1936 г. А. Ю. Лурье выдвинул идею массового обезболивания родов, получившую широкое распространение в родильных учреждениях нашей страны.
Массовое обезболивание родов проводится не только в крупных, но и в небольших городских и сельских родовспомогательных учреждениях. К выполнению этой задачи привлечены практически все врачи и многие акушерки, работающие в акушерских учреждениях. Разрабатываются новые методы аналгезии, изучается влияние обезболивания на течение родов, организм матери и плода, выясняются механизмы возникновения родовых болей и роль их в течении и исходе родов.
Результаты изучения механизмов возникновения родовых болей послужили теоретической основой современных методов обезболивания родов. Во время родов возникают условия, способствующие раздражению нервных окончаний, волокон и сплетений, располагающихся в матке (в том числе у внутреннего и наружного зева шеечного канала), параметрии, крестцово-маточных, главных (кардинальных) и круглых связках матки. В периоде изгнания происходит раздражение нервных окончаний, расположенных в тканях тазового дна и наружных половых органов. Раздражение интерорецепторов происходит вследствие сжатия сокращающейся мускулатурой матки, сдавления опускающейся предлежащей частью плода, растяжения связочного аппарата, при сильных схватках и потугах. Источником возникновения родовой боли является также сдавление (при схватках) кровеносных сосудов, стенки которых снабжены высокочувствительными нервными элементами.
Ввозникновении родовой боли особое значение имеет раздражение нервных элементов шейки матки
впроцессе сглаживания ее и раскрытия наружного зева. Болевые раздражения из матки поступают в центральную нервную систему, достигают ретикулярной формации и области зрительного бугра; от-
153
сюда болевые импульсы поступают в кору большого мозга, где болевые раздражения, воспринимаемые нервными окончаниями, превращаются в болевые ощущения. Ощущение (осознание) б о л и (в частности, родовой) я в л я е т с я р е з у л ь т а т о м д е я т е л ь н о с т и к о р ы б о л ь ш о г о мозга. В процессе проведения болевых раздражений в центральную нервную систему возникают отраженные боли на поверхности тела вследствие передачи возбуждения от спинальных ганглиев симпатической нервной системы в боковые рога спинного мозга и соответствующие участки тела. Отраженные боли возникают в
нижнем отделе живота, крестцово-поясничной области, в паху, верхних отделах бедер. |
|
||
Следовательно, родовые боли связаны с |
р а з д р а ж е н и е м |
нервных о к о н ч а н и й |
матки |
(главнымобразомшейки), связочногоаппарата, промежности и наружных половых органов. |
|
||
Установлено, что в формировании |
родовых болей |
существенную роль |
играет |
у с л о в н о р е ф л е к т о р н ы й к о м п о н е н т . Большое значение имеет словесный раздражитель. Опыт показывает, что женщины с молодого возраста находятся под влиянием условного словесного раздражителя о неизбежностиболейвродахичтострахявляется однимизважнейшихусловийвозникновения родовой боли. Страх боли резко снижает возбудимость коры большого мозга, усиливает деятельность подкорковых образований, способствует нарушению нормальных взаимоотношений между высшим отделом головного мозга и подкорковыми центрами. Это способствует тому, что в кору большого мозга поступают («прорываются») импульсы, остающиеся в норме под порогом ощущений. Страх способствует усилению болевых ощущений ивозникновениюихприналичиислабых(подпороговых) раздраженийнервных окончаний.
Таким образом, убеждение в неизбежности родовой боли и отрицательные эмоции (опасения, страх) составляют второй, психогенный, компонент родовой боли. Условнорефлекторный (психогенный) компонент способствует усилению болевых ощущений, происхождение которых связано с раздражением.
Эти данные о сущности родовой боли послужили теоретической основой для поиска новых принципов и методов обезболивания родов.
Учение о родовой боли обогатилось наблюдениями, свидетельствующими, что болевые ощущения при родах необязательны и не являются необходимым условием для правильного течения их. Нередко наблюдаются малоболезненные роды, имеющие нормальное течение. Более того, наблюдения за роженицами показали, что сильные и длительные боли истощают нервную систему и причиняют вред организму. Боли сопутствует повышение содержания гистамина, катехоламинов, кислых продуктов обмена, что влияет на нервную систему и вызывает утомление роженицы. Чрезмерно сильные боли могут вызвать нарушения родовой деятельности: слабость, нерегулярные схватки и потуги.
Было выяснено благоприятное влияние обезболивания на течение родов (снижение числа осложнений). Устранение родовых болей нередко способствует восстановлению нарушенной родовой деятельности и благоприятному окончанию родов.
Исследование природы родовой боли и результаты практического применения аналгезирующих средств послужили стимулом для дальнейшего изучения методов обезболивания родов фармакологическими препаратами и разработки системы психопрофилактической подготовки беременных к родам.
Все современные методы обезболивания родов можно разделить на две группы: 1) психопрофилактическая подготовка к родам; 2) методы обезболивания при помощи фармакологических средств. К первой группе примыкает
154
(но не отождествляется с ней) метод словесного воздействия внушением (гипноз). Вторая группа включает применение аналгезирующих, нейроплегичесих, психотропных средств, регионарной и проводниковой анестезии. Обезболивающие средства вводят внутрь, через легкие (ингаляция), прямую кишку, подкожно, внутривенно и т. д.
ПСИХОПРОФИЛАКТИЧЕСКАЯ ПОДГОТОВКА БЕРЕМЕННЫХ К РОДАМ
Система психопрофилактической подготовки беременных к родам разработана в нашей стране. Основы ее заложены К. И. Платоновым и И. И. Вельвовским. В разработке теоретических основ, усовершенствовании метода и его популяризации большая заслуга принадлежит А. П. Николаеву, Ф. А. Сыро-ватко, А. И. Долину и другим акушерам и физиологам.
Основу данного метода подготовки к родам представляет учение о сущности родовой боли, краткое содержание которого изложено выше. Существенное значение имеет положение, что в формировании родовой боли, кроме раздражения нервных окончаний матки (и других отделов родовых путей), участвует условнорефлекторный компонент, связанный с воздействием на вторую сигнальную систему, а также признание ведущей роли коры большого мозга в возникновении болевых ощущений.
К основам психопрофилактического метода относится также положение о необязательности боли для нормального течения родового акта и зависимости интенсивности болевых ощущений от особенностей нервной системы роженицы. Известно, что раздражение нервных элементов матки и других отделов полового аппарата при родах происходит всегда. Однако степень болевых ощущений у рожениц бывает различной в зависимости от функционального состояния нервной системы. У некоторых женщин роды протекают с незначительной болью или бывают даже безболезненными. Многие роженицы испытывают умеренные боли и терпеливо их переносят, не испытывая страха, ведут себя спокойно, выполняют указания врача. Такие реакции на болевые раздражения наблюдаются обычно у спокойных, уравновешенных женщин. Женщины с неуравновешенной нервной системой подвержены страху и другим отрицательным эмоциям; у этих женщин порог болевой чувствительности низкий, поэтому раздражения нервных элементов, связанные со схватками и потугами, воспринимаются как сильные боли. Роженицы беспокойны, плохо выполняют указания врача, мешают вести роды.
Следовательно, при наличии одинаковых раздражений нервных окончаний полового аппарата ответная реакция рожениц бывает различной. Степень болевых ощущений меняется в зависимости от характера деятельности высшего отдела центральной нервной системы.
Цель психопрофилактической подготовки женщин к родам — снять психогенный компонент родовой боли, устранить представление о ее неизбежности, гнетущее чувство страха и способствовать созданию нового представления о родах как о благополучно протекающем физиологическом процессе, при котором боль не обязательна. Воздействие на кору большого мозга в процессе психопрофилактической подготовки способствует уменьшению болевых ощущений.
Женщину следует убедить в возможности почти безболезненного течения родов при условии правильного поведения. В процессе психопрофилактической подготовки женщине внушают необходимость спокойного и активного поведения во время родов. Ее знакомят с основными сведениями о физиологии родов, их клиническом течении, а также с ощущениями, возникающими
155
вразные периоды родов; при этом подчеркивается необязательность болевых ощущений. Женщине разъясняют, что выполнение определенных приемов, которым ее обучают в процессе психопрофилактической подготовки, способствует снижению или устранению боли.
Психопрофилактическая подготовка к родам представляет собой систему мероприятий, проводимых с самого начала беременности, особенно за 4 нед до родов и во время них. Во время беременности тщательно знакомятся с анамнезом, проводят общее и акушерское исследования по общепринятым правилам. Выясняют отношение женщины к беременности, наличие страхов и опасений. С самого начала беременности стремятся устранить страх перед родами, создать положительные эмоции. Благоприятное воздействие на психику оказывается втечениевсейбеременности, прикаждомпосещенииконсультации. С 35 —36-й недели беременности с женщиной проводят специальные занятия, во время которых ее знакомят с течением родов, обучают правильному поведению и приемам, способствующим обезболиванию родов.
Для проведения занятий в консультации выделяется особый кабинет, оборудованный кушетками и учебными пособиями (рисунки, плакаты, муляжи). Если выделить кабинет невозможно, занятия проводят
вобычном кабинете в специально отведенные часы.
При соответствующей предварительной подготовке (устранение страха и опасений, создание положительных эмоций) во время обычных посещений консультации можно ограничиться проведением четырех занятий за 4—5 нед до родов.
Рекомендуются следующие порядок и содержание занятий.
П е р в о е занятие . Беременным сообщают краткие сведения об анатомическом строении женских половых органов, об изменениях, происходящих в организме в связи с беременностью; подчеркивают, что все это обеспечивает нормальное течение родов. Роды освещают как нормальный физиологический акт, дают представление о трех периодах родов. Знакомят женщин с особенностями первого периода родов, рассказывают об ощущениях рожающей женщины, дают понятие о схватках, их продолжительности и регулярности. Затем описывают процессы, происходящие в женских половых органах роженицы в первом периоде родов; подчеркивают физиологический характер происходящих изменений, связанных с раскрытием шейки матки, разъясняют роль, плодного пузыря, околоплодных вод. Обращают внимание на то, что роды протекают при известной затрате физических сил. Поэтому важно, чтобы женщина во время родов сохраняла силы к решающему моменту родового акта — изгнанию плода. Для этого во время родов необходимы спокойное положение, правильное питание, выполнение указаний медицинского персонала.
Второе занятие. Рассказывают, как должна вести себя женщина при появлении схваток и в течение всего периода первого периода родов. Беременных обучают следующим специальным физическим приемам, способствующим правильному течению родов и снижению болевых ощущений.
1.Лежать спокойно.
2.Во время схваток глубоко и ритмично дышать.
3.Сочетать вдох и выдох с легким поглаживанием нижней половины живота кончиками пальцев обеих рук, проводимым от средней линии живота над лобком кнаружи и вверх.
4.Поглаживать кожу в крестцово-поясничной области в сочетании с дыханием.
5.Прижимать кожу к внутренней поверхности гребешка подвздошной кости у обеих передневерхних остей и у наружных углов крестцового ромба. При прижатии у передневерхних остей ладони располагаются вдоль бедер, прижатие же совершается кончиками больших пальцев. Прижатие у наружных
156
