
- •Хирургическая анатомия прямой кишки
- •Операция по Duhamel
- •Операция по Rehbein
- •Операция по Rehbein и Stephen» при высокой закупорке
- •Неопухолевые заболевания прямой кишки
- •Геморроидальные узлы
- •Анатомические особенности области образования геморроидальных узлов
- •Клиническая картина геморроя
- •Хирургическое лечение геморроидальных узлов
- •Трещина заднего прохода, пектеноз, папиллярная гипертрофия
- •Эксцизия при трещине
- •Аноректальный абсцесс
- •Ано ректальный свищ
- •Выпадение прямой кишки и несостоятельность сфинктера
- •Неполное выпадение, или выпадение слизистой прямой кишки
- •Полное выпадение прямой кишки
- •Опухолевые заболевания прямой кишки
- •Рак прямой кишки
- •Анальная карцинома
- •Передняя резекция прямой кишки с сохранением сфинктера
Вторая бригада,
совершающая брюшинную часть вмешательства,
располагается так, что против оперирующего
хирурга стоят два ассистента. У этой
бригады своя операционная сестра.
«Нижняя» бригада начинает работу в
промежностной области только после
того, как в брюшной полости будет
рассечена брыжейка сигмовидной кишки
и перевязаны сосуды. В то время, как
хирург, оперирующий в брюшной полости,
извлекает прямую кишку из крестцовой
ее выемки, хирург, работающий на
промежности, производит окаймляющий
разрез вокруг анального отверстия и
тупо препарирует кверху позади прямой
кишки. Пальцы двух хирургов встречаются
в глубине раны, что ускоряет и облегчает
препа-ровку. Значительным преимуществом синхронного
выполнения операции двумя хирургическими
бригадами является и то, что «верхний»
хирург сшивает брюшину, покрывающую
тазовое дно тогда, когда длинный отрезок
кишки снизу полностью удален и не мешает
закрытию тазовой полости. За время,
пока «верхний» хирург закончит все
манипуляции в брюшной полости, второй
хирург также успеет выполнить свою
работу и вмешательство в целом будет
закончено гораздо раньше. Это заболевание
заслуживает особого внимания. В заднем
проходе отмечается рак двух видов. Это
может быть аденокарцинома, распространяющаяся
книзу от ампулы прямой кишки, или же
плоскоклеточный рак, развивающийся из
внутренней выстилки -заднепроходного
канала. Прогноз рака анального отверстия
значительно хуже, чем рака прямой кишки.
Пятилетнее выживание после операции
отмечалось всегоу30°/о больных с
аденокарциномой и у 15°/о больных с
плоскоклеточным раком. Анальная карцинома дает метастазы в
двух направлениях. С одной стороны,
подобно раку прямой кишки она
распространяется вверх, давая метастазы
в мезентериальные и парааорталь-ные
лимфатические узлы, с другой стороны,
одновременно с этим —в
лимфатические узлы паховой области и
лежащие в их продолжении по ходу
подвздошных сосудов. Если в момент
операции обнаруживаются уплотненные
лимфатические узлы в паховом изгибе,
надеяться на пятилетнее выживание
поч^и не приходится. При анальной карциноме в целях повышения
радикальности брюшинно-промежностной
ампутации прямой кишки можно прибегнуть
кпаховой диссекцииединым блоком.
Некоторые хирурги в целях профилактики
выполняют ее и в том случае, когда
уплотненных лимфатических узлов не
обнаруживается. Другие хирурги, в том
числе и автор, рекомендуют постоянный
контроль за больным после операции.
Решение же о проведении диссекции в
паху следует принять только,
если будет
обнаружено наличие твердых лимфатических
узлов. Обычно прибегают к двум различным
формам диссекции: к поверхностной или
глубокой. Поверхностная
паховая диссекция единым блоком
состоит в следующем. На
2—3 см
ниже паховой связки проводят параллельный
ей разрез, из медиального конца которого
книзу рассекают кожу по продольной оси
бедра. Обильная подкожная жировая
клетчатка в самой дистальной точке
раны рассекается до широкой фасции
бедра. Вместе с лимфатическими узлами
она иссекается на как можно большем
протяжении до Пупартовой связки. Кожная рана ушивается. После радикального
иссечения лимфатических путей и узлов
из операционной раны в течение
2—3недель после операции отмечается
лимфотечение, нередко отмечаются и
различные осложнения заживления раны. Глубокая паховая диссекция единым
блоком представляет собой распространение
описанной выше операции вверх и вглубь.
Из латерального конца подпахового
разреза проводится разрез вверх по
животу, вбок от латерального края прямой
мышцы, почти до уровня пупка. Брюшные мышцы и поперечная фасция
рассекаются, брюшной мешок оттягивается
в медиальном направлении. Латеральнее
бедренной артерии рассекается и паховая
связка, которая отпрепа-ровывается от
своего основания. Лимфатические узлы, расположенные в
лимфатической лакуне (см. стр.
351),а также те, что связаны с ними и
расположены по ходу подвздошных сосудов,
отделяются вместе с окружающей жировой
клетчаткой от сосудов. В случае
необходимости иссечение лимфатических
узлов может быть проведено на обеих
сторонах (из двух различных разрезов,
по возможности в два этапа) вплоть до
бифуркации аорты.
Рана паховой связки и брюшной мускулатуры
тщательно послойно ушивается. Начинается эта операция, как и
брюшинно-промежностная ампутация,
однако на определенной стадии
вмешательства она осуществляется уже
иначе. Лапаротомия, ориентировка в
брюшной полости, скелетирование
сигмовидной кишки, пересечение брыжейки
производится, как и при брюшинно-промежностной
операции. Однако при этом вмешательстве во
избежание нарушения кровоснабжения
не производят перевязки обеих внутренних
подвздошных артерий и такой глубокой
мобилизации прямой кишки, как при
вмешательстве по Miles.Прямая кишка освобождается от окружающих
тканей лишь настолько, насколько это
необходимо, чтобы под нижним краем
опухоли обойти ее на протяжении примерно
8см. На этом участке кишку освобож-
Анальная карцинома
Передняя резекция прямой кишки с сохранением сфинктера
Рис.
5-366. Передняя
резекция прямой кишки по
Dixon,
1. Маркировка
разъединительной линии на сигмовидной^
и прямой кишках
Рис.
5-367. Передняя
резекция прямой кишки по
Dixon,
II. Прямая
кишка пересекается электроножом
дают и от брыжейки.
Отступя примерно на 6—8
см
кверху от намеченного для пересечения
места, на сигмовидную кишку в поперечном
направлении накладывают эластичный
кишечный жом, а ниже его
— жесткий
жом. Прямая кишка пережимается жестким
жомом и на
5 см
ниже опухоли (рис.
5-366). После тщательной
изоляции брюшной полости путем
обкладывания сигмовидную кишку
пересекают электроножом. Дистальная
культя кишки заворачивается в салфетку
и отбрасывается в сторону симфиза.
Приподнимая культю сиг-мовидной кишки,
вытаскивают прямую кишку из глубины
малого таза. Теперь открытую культю
верхнего отрезка сигмовидной кишки
сближают с прямой кишкой. Между задними
стенками обоих отрезков кишки
накладываются матрацные узловатые
швы. При этом на сигмовидной кишке в
шов захватывается серо-мускулярный
покров, а на прямой кишке
— только
мышечная стенка. После завершения заднего наружного
ряда швов прямую кишку рассекают
электроножом между жомами и линией
швов(рис. 5-367).
Вруках у оперирующего остается
препарат, содержащий опухоль. Оставляемая
культя прямой кишки должна быть не
короче 9—10см(измеряя
от анального отверстия), так как в
противном случае, если культя будет
короче этого, у больного не будет
функционировать запирательный аппарат.
Задний прошивной ряд швов накладывают
одиночными узловатыми швами, с Тонкими
льняными нитками или тонким кетгутом.
Передний ряд
прошивных швов также накладывается
узловатыми швами, вворачивающими края
раны, швы завязываются в просвете кишки.
Оба края раны хорошо вворачиваются,
если поступают следующим образом:
Одну часть кишки (сигмовидной или
прямой) прошивают изнутри кнаружи, а
другую —снаружи внутрь,
шов завязывается в просвете кишки.
Завязанную нить ассистент оттягивает
в сторону просвета кишки, пока хирург
накладывает следующий шов(рис.
5-368).Затем нить, которую держит
ассистент, перерезается, шов, наложенный
до этого, завязывается. Так постепенно
продвигаются вперед. Правильнее всего
накладывать передний ряд прошивных
швов так, чтобы вперед продвигаться
сначала из одного
— скажем,
из левого
— угла
вправо до средины, а затем из правого
угла влево, пока уже станет невозможным
завязывать нити в просвете. Оставшееся
небольшое отверстие на кишке ушивается
Z-образным
швом.
И наконец накладывается передний
«серозный» шов: его выполняют узловатыми
матрацными швами (рис.
5-369). Поскольку прямая кишка не покрыта
брюшиной, а содержимое ее сильно
инфицировано или, по крайней мере через
несколько дней после операции опять
становится весьма инфицированным, тоанастомоздолженнакладываться
с чрез-


Рис.
5-368. Передняя
резекция прямой кишки по
Dixon,
III.
Первый ряд сквозных узловых швов. Узлы
завязаны со стороны просвета кишки
Рис.
5-369. Передняя
резекция прямой кишки по
Dixon,
IV.
Передний ряд сквозных швов завершается
Z-образным швом,
после чего накладывается передний
серо-серозный ряд матрацных швов вычайной тщательностьюи точностью,
нужно максимально щадить ткани. Следует
стремиться к тому, чтобы сигмовидная
кишка была наложена на прямую таким
путем, чтобы серозный покров сигмовидной
кишки хорошо покрывал внутренний ряд
швов. Несколько проще положение, если Дугласово
пространство глубокое и можно резецировать
прямую кишку по такой линии, где она
спереди еще покрыта брюшиной. Однако
и в этом случае наложение заднего ряда
швов очень сложно, поскольку серо-серозный
шов может быть наложен только на мышечную
стенку прямой кишки. После образования анастомоза, его
ревизии, возможно, наложения нескольких
дополнительных швов, рядом со швами
помещается дренажная трубка, которая
выводится через отдельное
отверстие в брюшной стенке над Пупартовой
связкой. После операции эту трубку
можно коротко обрезать, но целесообразнее
оставить ее длинной и присоединить к
отсосу, отсасывание проводить под
небольшим давлением (5—10см води. ст.), так как это весьма
способствует устранению остаточной
полости, спадению окружающих тканей. Последней задачей являетсяэкстраперито-неализация анастомозав брюшной полости. Нарушенная, вскрытая
П-образным швом брюшина тазового дна
реконструируется путем сшивания краев
раны спереди и подшиванием ее циркулярно
сзади к сигмовидной кишке(рис.
5-370).Тем самым анастомоз оказывается
под брюшиной, и в случае возможной
несостоятельности швов может возникнуть
только забрюшинный каловый абсцесс,
перитонит же не развивается. Дренажную
трубку проводят рядом с кишкой через
брюшину тазового дна. Операция
заканчивается послойным закрытием
брюшной полости наглухо. Раньше очень опасались осложнений,
связанных с наложениеманастомоза,и различными путямистремились
разгрузить его.Некоторые хирурги
за 1—2недели до операции
(резекции), другие одновременно с
вмешательством накла-
Рис.
5-370. Передняя
резекция прямой кишки по
Dixon,
V. Экстраперитонеализация
анастомоза, введение дренажной трубки


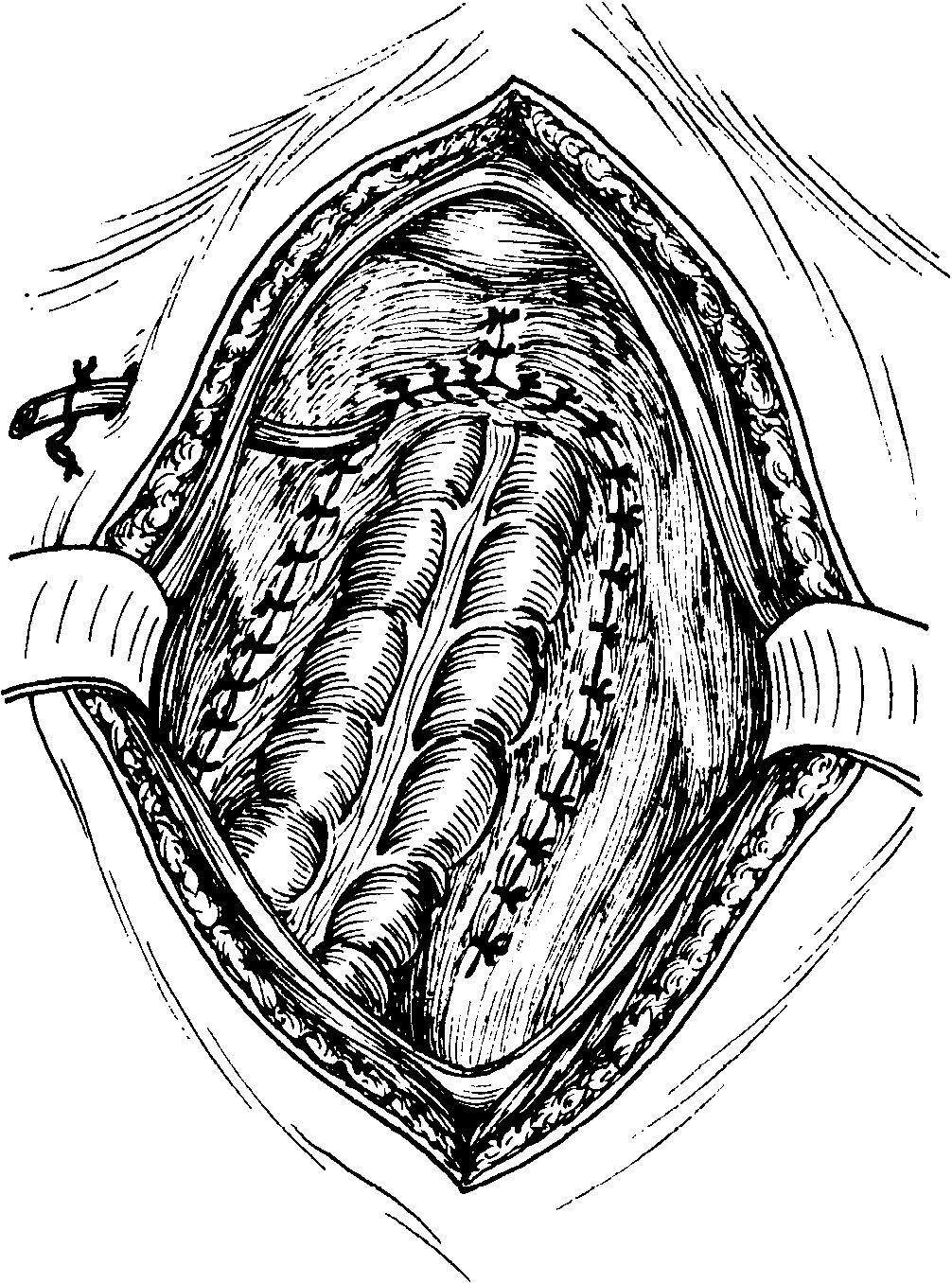
Рис.
5-371. Анастомоз
между сигмовидной и прямой кишками,
накладываемый по способу «конец в
конец» через заднепроходное отверстие
с помощью советского сшивающего аппарата
КЦ
дывали трансверзостому, которую
закрывали через 1—2месяца. Некоторые хирурги придерживались
правила, что после выполнения передней
резекций на 1—2недели
путем интенсивного растягивания по
Recamierисключали
функционирование сфинктера. Отдельные
хирурги довольствовались введением в
сигмовидную кишку через прямую кишку
и анастомоз толстой газоотводной
трубки, тоторую оставляли там на неделю
для разгрузки кишки и защиты анастомоза
от натяжения.
Сейчас уже от всего этого хирурги
отказались. После соответствующей
подготовки больного к операции и
тщательного наложения анастомоза
единственным защитным средством служит
дренажная трубка, подведенная к этому
месту. В послеоперационный период время
от времени следует вводить газоотводную
трубку, но не оставлять ее на длительное
время, а также заботиться о том, чтобы
кал был жидкой консистенции. Клизмы
запрещаются. Дренажная трубка, подведенная
к анастомозу, удаляется через
6 - 8 дней.
Новой эпохой в истории проведения
передней резекции прямой кишки явилось
применениесоветского сшивающего
аппарата К.Ц(см. стр.412),с помощью которого одним-единственным
движением может быть наложен анастомоз
по способу «конец в конец», причем
гораздо лучше и надежнее, чем это сумел
бы выполнить самый умелый хирург своими
руками. После изоляции брюшной полости и
резекции сигмовидной и прямой кишки
сомкнутый сшивающий аппарат вводится
ассистентом через заднепроходное
отверстие и культю прямой кишки в малый
таз. В брюшной полости культя сигмовидной
кишки одевается на головку штанги
сшивающего аппарата, а культю прямой
кишки —на его трубчатую
браншу, эту манипуляцию выполняет
оперирующий хирург с помощью кисетного
шва(рис. 5-371).Ассистент закручивает винт на браншах,
а затем крепко сжимает обе ручки
аппарата, выполняя при этом два действия:
танталовыми скрепками накладывается
анастомоз, и во-вторых, маленький
циркулярный нож обрезает концы обоих
отрезков кишки, суженных кисетным швом. В этом положении сшивающий аппарат
прочно удерживает линию анастомоза, и
когда ассистент двигает аппарат за его
стилет в разных направлениях, вместе
с ним перемещаются и оба конца кишки.
Эта благоприятная ситуация используется
следующим образом: оперирующий хирург
со стороны брюшной полости накладывает
вручную циркулярный серо-серозный ряд
швов, в это же время ассистент со стороны
прямой кишки с помощью сшивающего
аппарата поворачивает кишку, чтобы
хирургу было удобно накладывать швы.
После наложения серо-серозного шва
ассистент развинчивает обе бранши
инструмента и снимает аппарат.
Вмешательство заканчивается, как и при
наложении анастомоза традиционным
путем. Абдомино-анальная
резекция прямой кишки с протаскиванием
и сохранением сфинктера Turnbullв 1960году предложил метод двухэтапной
операции с протаскиванием кишки для
резекции раковой опухоли в средней
трети прямой кишки. На первом этапе
вмешательства после резекции сигмовидной
кишки оставшуюся короткую аноректальную
культю выворачивают и протаскивают
через нее верхний отрезок сигмовидной
кишки по крайней мере на
10 см
дальше этой культи. В таком состоянии
кишки оставляются на
2—3 недели,
в течение которых у больного существует
и функционирует длинная анальная
колостома. За этот период серозный покров сигмовидной
кишки и вывернутая мышечная стенка
прямой кишки на протяжении многих
сантиметров на большой поверхности
циркулярно плотно соединяются друг с
другом. На втором этапе вмеша-

тельства свисающая
наружу избыточная часть сигмовидной
кишки ампутируется, слизистые
аноректальной культи и сигмовидной
кишки сшиваются, однако кишка при этом
не репонируется на свое место в крестцовой
выемке. В течение следующих
двух недель короткая кишечная культя
постепенно спонтанно подтягивается
обратно на свое место через анальное
кольцо. Недостатком операции является
то, что процесс заживления длится много
недель. Однако она имеет и важное
преимущество: после нее не возникает
несостоятельности швов, как правило,
не нарушается и запирательная способность
прямой кишки. Polyak
в
1958 году
предложил свою модификацию вмешательства.
В брюшной полости мобилизуются
сигмовидная и прямая кишка вплоть до
верхушки копчиковой кости. Сигмовидная
кишка пересекается на
10 см
выше опухоли. Дистальная культя
сигмовидной кишки вместе с прямой
кишкой выворачивается через анальное
отверстие (рис.
5-372). В
5—6 см
от анального отверстия циркулярно
отсекается кишка, тем самым удаляется
ее опухолевая часть. Вывернутую прямую
кишку спереди, сзади и по бокам рассекают
в длину, не доходя на
2 см
анокутанной
линии. Через небольшую вывернутую
культю прямой кишки протаскивается
мобилизованная сигмовидная кишка или
нисходящая часть толстой кишки и
подшивается циркулярно к культе прямой
кишки узловатыми серо-мускулярными
щвами. Прямая кишка посег-ментно
резецируется до названных
2 см.
Соединение сигмовидной и прямой кишок
швом, названное автором этого метода
инвагинационным
анастомозом (рис.
5-373), еще
до окончания операции репонируется в
область над сфинктером. Сигмовидная
кишка свисает через анальное отверстие
примерно на
10 см,
эта часть ее вскрывается через три дня.
Спустя три недели после операции
обнажается заднепроходное отверстие
и электроножом по линии анастомоза
отсекается свисающая часть сигмовидной
кишки. Bacon
в
1945 году
разработал метод, который в течение
долгого времени оставался весьма
популярным среди хирургов-сторонников
методов с протаскиванием кишки. От
этого автора метод получил название
абдомино-анальной резекции. Из нижнего
продольного лапаротомического разреза
полностью мобилизуются сигмовидная и
прямая кишка по всей их окружности
вплоть до сфинктеров. Опухолевая часть
кишки резецируется глубоко в пределах
интакных тканей, нижняя часть резекции
может располагаться на
4—5 см
выше анокутанной линии. После этого
иссекается слизистая оставшейся
короткой анальной культи. Через этот
короткий отрезок кишки протаскивается
верхний конец кишки
— сигмовидная
кишка, через анальное отверстие должен
свисать ее отрезок длиной примерно в
5 см.
В подтянутую
книзу сигмовидную кишку вводится
негибкая трубка, к которой привязывается
Рис.
5-372. Резекция
прямой кишки с проведением кишки по
способу
Polydk,
1. Выворачивание
нижней культи кишки
Рис.
5-373.
Резекция прямой кишки с проведением
кишки по способу
Polydk,
II. Проведение
верхней культи через нижнюю
эта кишка. Тем самым достигается
разделение стенок сигмовидной кишки
на большой площади, а затем и прочное
сращение этой кишки со внутренней
поверхностью короткого анального ка
нала, лишенного слизистой. Примерно
через 10 дней электроножом
отсекается отрезок кишки, свисающий
через анальное отверстие.
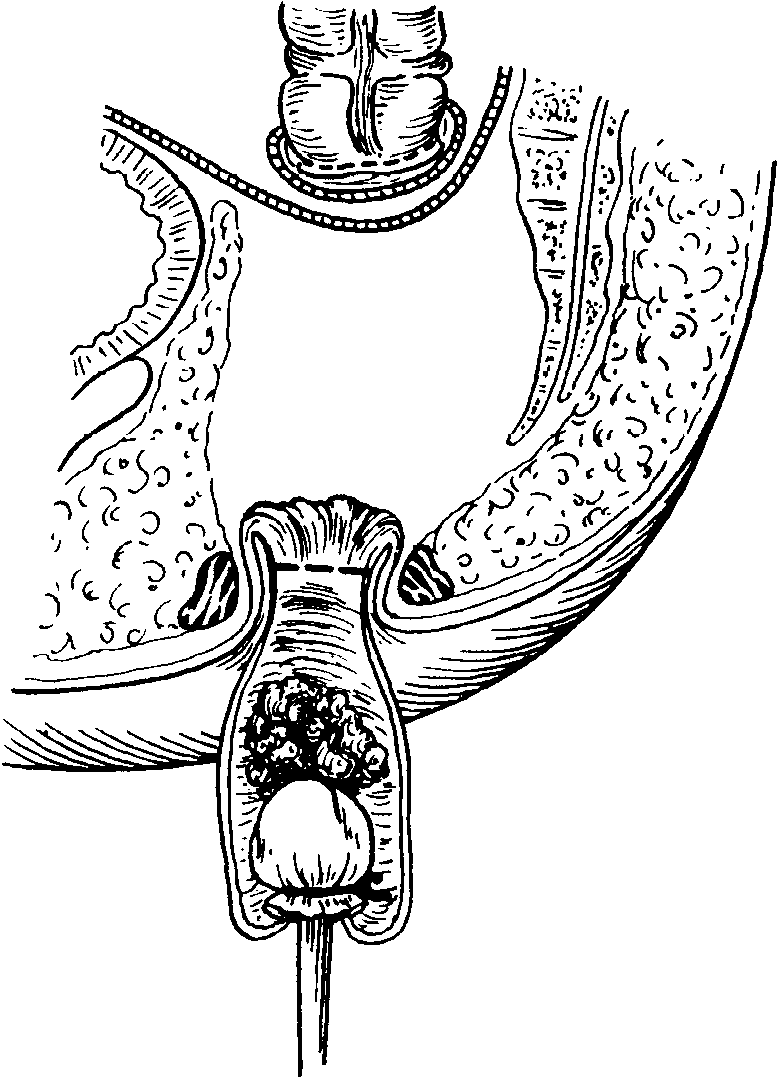

Метод, разработанный
Bacon,
очень интересен, но, по мнению многих
хирургов
(Ooligher
и др.) после такой операции больной
утрачивает запи-рательную функцию
прямой кишки, поскольку при операции
его лишают сенсорной слизистой оболочки,
а в ходе широкой препаровки почти всегда
повреждается и иннервация сфинктера,
более того
— и
запирательная мышца. Bobcock
(1939 и
1947) также
разработал метод вмешательства с
протаскиванием кишки, который мало
отличается от описанного метода Bacon.
Также производится мобилизация кишок
в брюшной полости и резекция опухолевого
участка. Однако сенсорная слизистая
анального канала не иссекается, а
сигмовидная кишка протягивается через
интактную короткую кишечную культю.
Часто это сопряжено с большими
трудностями, поскольку широкая
сигмовидная кишка не проходит через
выстланное слизистой кольцо сфинктера.
Чтобы устранить эти затруднения, сзади
по средней линии рассекают сфинктеры,
а в конце операции реконструируют их.
Это, конечно, никак не способствует
сохранению запи-рательной функции.
Babcock
также вводит в кишку твердую трубку, с
помощью которой сопоставляет стенку
сигмовидной кишки с коротким анальным
каналом. Однако сращение двух отрезков
кишки происходит по очень узкому краю
— по
верхнему концу анальной культи, поскольку
слизистая анального канала не иссекалась. Если такая операция
оказывается удачной, то запирательная
функция обычно также будет лучше, чем
после операции по
Bacon,
но после
нее чаще возникает
несостоятельность швов, поскольку два
отрезка кишки срастаются только по
краю шириной в
1—2 мм. Метод с протаскиванием
кишки, разработанный
Lloyd-Davies
в
1950 году,
больше всех походит на оригинальный
способ, разработанный Hochenegg
в
1888 году.
Главное и самое существенное различие
между этими методами состоит в том, что
Hochenegg
производил резекцию и накладывал
анастомоз из широкого сакрального
доступа, в то время как
Lloyd-Davies
оперирует при доступе со стороны брюшной
полости и анального прохода. Он мобилизует
кишку в брюшной полости, производит
резекцию опухолевого отрезка, после
чего выворачивает короткую кишечную
культю через анальное отверстие так,
чтобы верхний конец ее оказался внизу,
вне сфинктера. Через эту короткую
анальную культю протаскивается
сигмовидная кишка, мобилизованная в
брюшной полости, причем лишь настолько,
чтобы она только достигала нижнего
конца короткой анальной культи. Крупными
узловатыми швами сшиваются две кишечных
культи, т. е. анастомоз накладывается
вне заднего прохода. Вывернутая кишка
вворачивается обратно, анастомоз
помещается в область малого таза. Таким путем (без
сакрального доступа, иссечения слизистой
и устранения сфинктера) может быть
наложен лишь очень низкий колоректаль-ный
анастомоз. На практике же выясняется,
что такое вмешательство чревато
различными осложнениями, самым
существенным из которых является
несостоятельность швов.
