
dossier dassistanat ranimation - ansthsie
.pdfChapitre 12
O.A.P. cardiogénique
Dyspnée aiguë ( inondation alvéolaire ( % Pcapillaire hydrostatique pulmonaire
Grande urgence médicale (exceptionnellement chirurgicale) : asphyxie, ACR hypoxique
12.1 PHYSIOPATHOLOGIE
12.1.1 Mécanismes
% POG ) % Pcapillaire pulmonaire hydrostatique ) transsudation plasma ! interstitium!
alvéoles (capacités résorption lymphatique dépassées) Transsudation aggravée si & P oncotique (loi de Starling)
IVG vraie : % Ptélédiastolique VG (PT DV G) )% POG
1.Surcharge mécanique
–En pression (postcharge) : obsatcle / éjection systolique (HTA, RA, CMHO)
–En volume (précharge) : IRA anurique non dialysée, RV, transfusion ; IA, IM
2.Dysfonction ventriculaire G
–Systolique : trouble contractilité ! IDM, toutes CM évoluées
–Diastolique : trouble relaxation/compliance ! CMH
–Troubles du rythme (surtout si CM préexistante) ! ACFA
Obstacle au remplissage ventriculaire : PTDVG normale
RM, IM, myxome OG (rare)
Mécanismes associés (ex : IDM + rupture pilier mitral, rupture septale)
12.1.2 |
Conséquences |
|
|
_ |
) ) hypoxémie |
& diffusion / membrane alvéolo-capillaire ) effet shunt (& rapport V_ |
||
|
Q |
|
12.2 |
DIAGNOSTIC |
|
12.2.1 Positif : clinique, RxT
Circonstances survenue
– Sujet âgé, cardiopathie connue, erreur/inobservance thérapeutique, écart régime
40
12.3. TRAITEMENT D'URGENCE |
CHAPITRE 12. O.A.P. CARDIOGÉNIQUE |
–Dyspnée + douleur angineuse & FRCV
–En réanimation, dyspnée ou désaturation après transfusion / remplissage rapide
Clinique (forme typique)
–Patient assis jambes pendantes, angoissé
–Tachypnée voire polypnée super cielle, orthopnée
–Grésillement laryngé, toux + expectorations rosées mousseuses
–Tachycardie, HTA (réaction adrénergique)
–Auscultation pulmonaire : crépitants bases ! apex (“marée montante”), parfois sibilants (“pseudo-asthme cardique”)
–Auscultation cardiaque : galop gauche, souf es valvulaires (ou CIV)
Radiographie thoracique
–Opacités alvéolo-interstitielles & péri-hilaires bilatérales
–Stries Kerley, épanchement pleural
–Cardiomégalie (ICT > 0,5) : dilatation VG
Clinique & radiographie souvent moins évidents (sujet âgé, pathologie respiratoire associée)
12.2.2 |
Gravité : clinique, GDSA |
|
1. |
Choc cardiogénique (CCV, marbrures, troubles conscience, oligo-anurie) |
|
|
OAP suraigu, IDM étendu ou compliqué |
|
2. |
Hypoxémie sévère : cyanose, troubles conscience |
|
3. |
Hypercapnie : signe épuisement respiratoire (6= hypocapnie tachypnéique) |
|
|
Arrêt respiratoire imminent |
|
12.2.3 |
Etiologie |
|
1.Dyspnée cardiogénique ? % BNP plasmatique
2.Cause à traiter d'urgence (IDM, arythmie, valvulopathie chirurgicale) ou non ?
–ECG : rythme, anomalies ST ; HVG (Sokolow > 3,5 mV = 35 mm)
–Enzymes cardiaques : troponine Ic, CPK-MB
–Echocardiographie : ETT, ETO + délicate ! valvulopathie, CIV
VG : contractilité, hypertrophie / dilatation, P cavitaires
3.Facteur favorisant décompensation : infection, anémie ; iatrogénie, inobservance
12.2.4 Eliminer diagnostics différentiels
Souvent dif cile (intrications cardio-respiratoires)
1.OAP lésionnel : lésions membrane alvéolo-capillaire, coeur sain Sepsis sévère (myocardite, endocardite : associations), autres SRIS
2.Autres causes de dyspnée aiguë
–Décompensation IRC (association : tabac ) BPCO + CM ischémique) : BNP
–Asthme : diagnostiqué par excès si sibilants (pseudo-asthme cardiaque) : RxT
–EP : TDM thorax
12.3 TRAITEMENT D'URGENCE
Commencé dès PEC au domicile, gradué selon gravité
41
12.4. ÉVOLUTION |
CHAPITRE 12. O.A.P. CARDIOGÉNIQUE |
12.3.1 Symptomatique
1.Position 1/2 assis, jambes pendantes
2.Oxygénothérapie : 4 à 8 L/min MHC
3.Interventions médicamenteuses
(a)& précharge : prudemment si dysfonction diastolique prédominante (rare)
–Diurétique : furosémide 40 à 60 mg IVD puis 2 à 5 mg/h IVSE
–Vasodilatateur veineux : trinitrine spray, puis 1 à 2 mg/h IVSE (PAs>100mmHg)
(b)& postcharge : vasodilatateurs artériels discutés (nitrés % dose, anticalciques)
4.PEC ventilatoire : formes graves ou non réponse au traitement
–VNI a prouvé ef cacité sur patient conscient ; évite IOT (& complications) Recrutement alvéoles collabées, & postcharge (% P intrathoracique Modalités (VS+PEP, AI+PEP) discutées, PEP 5 à 10 cmH2O
–IOT + VM = exception : troubles conscience, choc cardiogénique, VNI inef cace
5.% inotropisme : dobutamine ( 1) 5 à 20 g/kg/min : choc cardiogénique
6.Assistance mécanique circulatoire (CPBIA) : survie ! chirurgie sauvetage (valvulopathies, CIV)
Cas particulier : dysfonction diastolique prédominante ) & doses diurétiques & vasodilatateurs veineux, & PEP pour éviter désamorçage
12.3.2 Etiologique
–Arythmie : réduction médicamenteuse ou cardioversion
–IDM : reperméabilisation coronaire (thrombolyse ou angioplastie transluminale)
–Valvulopathie aiguë, CIV : chirurgie
12.4 ÉVOLUTION
Selon précocité PEC, cause, état cardiaque antérieur
Surveillance : clinique, gazométrie, RxT (ef cacité), hémodynamique (tolérance)
CONCLUSION
OAP cardiogénique = urgence courante (SAU, préhospitalier) VNI = plus important progrès récent PEC formes graves
IDM = 1ère cause : exemples récents IDM en OPEX montrent que si cette pathologie y est peu attendue, elle reste possible en médecine de l'avant
RÉFÉRENCES : [86, 118, 149]
42
Chapitre 13
Infarctus du myocarde
Nécrose myocarde ( occlusion coronaire (thrombus ( plaque d'athérome)
Gravité précoce = ACR (FV), dysfonction ventriculaire
PEC = course contre la montre. But = reperméabiliser au + vite coronaire occluse (thrombolyse ou angioplastie))& mortalité & séquelles
13.1 |
PHYSIOPATHOLOGIE |
|
1. |
Rupture plaque athérome ) thrombus plaquettaire ) thrombus brineux ) oc- |
|
|
clusion coronaire (thrombus, vasoconstriction, embols distaux) |
|
2. |
Conséquence : hypoperfusion myocarde ) hypoxie locale |
|
3. |
Si ; reperfusion, progression en profondeur (sous-endocarde ! sous-épicarde ) |
|
|
nécrose transmurale) & en extension (nécrose / pénombre ischémique / tissu sain) |
|
13.2 |
DIAGNOSTIC |
|
13.2.1 Reconnaître l'IDM : clinique & ECG
–ATCD athérome : angor ( déstabilisation), AOMI, AVC. IDM inaugural = 50%
–FRCV : âge, sexe, hérédité ; tabac, dyslipidémie, HTA, diabète hyperuricémie
Douleur angineuse (manque 5% cas, diabétique surtout) : rétrosternale en barre, constrictive, ! mâchoire & bras G, au repos, > 30 min, TNT-résistante
1.Examen clinique pauvre par ailleurs (sauf complications)
–Réaction adrénergique à douleur : tachycardie, HTA, angoisse, tachypnée
–Hypertonie vagale (IDM <) : sueurs, pâleur, nausées, hypoTA, bradycardie
2.Formes cliniques
–Malaise, syncope ; épigastralgies, nausées / vomissements (IDM VD)
–IDM asymptomatique ou paucisymptomatique (diabétique, sujet âgé)
–Complication au 1er plan : TDR voire ACR d'emblée
ECG 17 dérivations : 12 classiques + 3 post. (V7, V8, V9) + 2 D (V3R, V4R)
–Ischémie sous-endocardique : & ST, T géantes (transitoire, ~ 45 min)
–Ischémie sous-épicardique : % ST englobant T, concave vers bas = Pardee
–Nécrose : retour progressif ST ! normale, T < 0
Ondes Q de nécrose transmurale (6e h) : large > 40 ms, profonde > 1/3 QRS
43
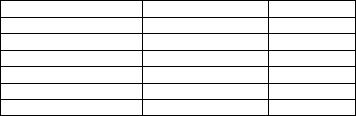
13.3. TRAITEMENT D'URGENCE |
CHAPITRE 13. INFARCTUS DU MYOCARDE |
Images en miroir (dérivations opposées) = pathognomoniques. Si douteux, répéter à 15 min, puis /6h au moins. Dif cultés : BBG, WPW, pace-maker. Localisation :
V1-V4 |
Antéro-septal |
IVA, Diag |
DI, aVL, V5-V6 |
Latéral |
Diag, Marg |
V3-V4, DII |
Apical |
IVA dist. |
DII-DIII, aVF |
Inférieur |
CD, Cfx |
V3R, V4R |
Étendu au VD |
CD |
V7, V8, V9 |
Postéro-basal |
Cfx |
V1-V6, DI, DII, aVL |
Antérieur étendu |
IVA prox. |
En pratique, 2 situations
–IDM certain < 12 h : clinique compatible + % ST > 0,1 mV (frontales) ou 0,2 mV
(précordiales) dans au moins 2 dérivations adjacentes (ou BBG nouveau)
!Indication formelle reperméabilisation en urgence (thrombolyse ou angioplastie)
–Syndrome coronarien aigu (SCA) ou IDM > 12h
!Traitement symptomatique + hospitalisation
Biologie : formes incertaines + surveillance
–Myoglobine : sensible, précoce (1~2 h), peu spéci que
–Troponine I : sensible, différée (4 h), très spéci que. Pic 24 h, plateau 5j, & 5j
–CPK-MB : différée (4h), assez spéci que. Pic 24 h, & 3j
Groupe (ABO Rh + RAI), NFS + TP, TCA systématiques (préhospitalier : garder tubes)
13.2.2 Gravité : complications
1.Troubles rythmiques (hyperexcitabilité puis TDR ventriculaire ! TV, FV ! ACR) & conductifs (supraV si CD )% risque échappement ventriculaire)
2.Défaillance cardiaque selon localisation & extension. ETT indispensable
–IVG (OAP : dyspnée + crépitants, galop G ; RxT) ou D (TJ, RHJ, IT, Harzer)
–Choc cardiogénique : CCV, cyanose / marbrures, & conscience, oligo-anurie
3.Complications mécaniques : choc cardiogénique majeur, chirurgie EU, mortalité
–IM par dysfonction (précoce) puis rupture (tardive) pilier
–CIV aiguë par rupture septale ; rupture pariétale en péricarde libre (tardives)
13.2.3 Éliminer un diagnostic différentiel
1.CI formelle à la thrombolyse ? DAo (peut ) IDM par extension aux coronaires) : douleur de topographie évolutive, asymétrie , TA, souf e IA. Hôpital : TDM
2.Péricardite : douleur % inspiration, contexte grippal, frottement péricardique ; ECG : sus-décalage diffus, concave en haut microvoltage. Hôpital : ETT
3.EP : terrain, dyspnée, signes TVP CPA. Hôpital : ETT, TDM
4.Autres selon tableau : choc cardiogénique ! tamponnade, PNO compressif ; douleur épigastrique ! ulcère perforé
13.3 TRAITEMENT D'URGENCE
Protocole précis. Clés = reperméabilisation précoce & PEC en USIC
–Mise en condition : repos strict, scope, PNI, , SpO2
–2 VVP (1 réservée à thrombolyse) ! prélèvements, SSI (garde veine)
–À proximité : dé brillateur, drogues d'urgence, matériel d'intubation / aspiration
44
13.4. ÉVOLUTION |
CHAPITRE 13. INFARCTUS DU MYOCARDE |
13.3.1 Traitement étiologique
Thrombolyse (rapide & faisable partout) immédiate si IDM certain
1.Éliminer CI absolue (DAo, saignement interne actif / récent, chrirugie récente, situation à haut risque d'hémorragie intracrânienne), évaluer béné ce/risque si autre situation à risque hémorragique (antagonisable par aprotinine)
2.rtPA (altéplase, Actilyse) : 15 mg IVD, puis 0,75 mg/kg (max 50 mg) IVSE en 30 min, puis 0,5 mg/kg (max 35 mg) IVSE en 1 h
TNK-tPA (ténectéplase, Métalyse) : 0,5 mg/kg (maxi 50 mg) IVD
Angioplastie primaire (préférée si < 90 min après 1ers signes ou CI thrombolyse) Dilatation endoluminale stent, + Ac anti GPplaquettaires IIb-IIIa
13.3.2 Traitement symptomatique associé (à poursuivre en USIC)
1.CORRIGER TOUTE HYPOXIE : O2 nasal / MHC qsp SpO2 > 95% (mais éviter hyperoxie, ) vasoconstriction coronaire)
2. ANALGÉSIE & ANXIOLYSE |
(confort + & |
_ |
myocarde (& hyperadrénergie) : |
V O2 |
morphine titrée IV (5 mg puis 1 mg / 2 min) hydroxyzine (100 mg IV) ou BZD
3.PRÉVENIR EXTENSION THROMBUS : AAS (250 mg IV puis 250 mg/j) + héparine
–Si thrombolyse : 60 UI/kg IVD (si ; déjà décoagulé, max 4000 UI) puis 12
UI/kg/h IVSE (max 1000 UI/h) si thrombolyse. TCA à 4h (objectif 1,5-2,5)
–Si ; thrombolyse : standard (80 UI/kg IVD puis 20 UI/kg/h, but 2 < TCA < 3)
–HBPM : validée dans SCA (enoxaparine 1 mg/kg/8h), attendue IDM
4. RÉDUIRE POSTCHARGE & Fc ()& _ myocardique) : -bloquant (aténolol IV,
V O2
5mg en 5 min 1 ou 2 qsp Fc = 60/min, puis 50 à 100 mg/j), sauf IVG, bradycardie, PAs < 100 mmHg, ou CI générale (asthme, BPCO, BAV haut degré)
5.MAINTENIR PRÉCHARGE (IDM VD) : RV cristalloïdes titré qsp PAs = 100 mmHg
6.TRAITER COMPLICATIONS HÉMODYNAMIQUES
–OAP : TNT 0,5 à 3 mg/h (CI : hypoTA, IDM VD) ; furosémide ; CPAP
–Choc cardiogénique : RV si IDM VD, amine inotrope (dobutamine 5 à 20 g=kg=min),IOT + VA, CPBIA (en attente chirurgie si complication mécanique)
7.TRAITER TROUBLES RYTHMIQUES & CONDUCTIFS
–ESV menaçantes (> 6/min, salves, polymorphes, R/T) : lidocaïne 1 mg/kg
–TV : bien tolérée ! lidocaïne 1 mg/kg, mal tolérée ! CEE (sous sédation)
–TRSV rapide (> 100/min) : amiodarone 5 mg/kg dans G5% en 20 min
–BAV bas degré ! atropine titrée ; haut degré ! EES
13.4 ÉVOLUTION
–Favorable si PEC précoce : & ST, & douleur, RIVA, pic enzymes (“wash-out”)
–Persistance douleur & sus-décalage ST à 90 min ) angioplastie de sauvetage
–Défavorable : complications, récidive ; choc cardiogénique réfractaire
USIC, puis réadaptation. Prévention II (AAP, , statines ; exercice, l tabac, & diabète)
CONCLUSION
PEC IDM bien codi ée, ne souffre aucun retard. % âge, tabagisme, stress ) IDM existe en OPEX. Thrombolyse / MDU ) traitement optimal malgré contexte précaire
RÉFÉRENCES : [80, 90]
45
Chapitre 14
Péricardite
In ammation du péricarde, infectieuse virale à 80%, avec épanchement liquidien
Rapidement fatale si bactérienne, ou si tamponnade. Toujours hospitaliser
14.1 DIAGNOSTIC
14.1.1 Positif
1. Clinique : douleur précordiale, %( inspiration & position penché en avant ; èvre ;toux, dyspnée. Auscultation CV : frottement péricardique
2. ECG : sus-décalage ST concave en haut, diffus ; T aplaties ; sous-décalage PR ; QRS microvolté
3. ETT : épanchement, volume & retentissement sur fonction diastolique
14.1.2 Gravité
– Sepsis sévère
– Tamponnade : CCV, tachycardie ; cyanose ; TJ, RHJ, HMG douloureuse
Contraste entre CCV & “boulevards veineux”
14.1.3 Étiologie
1.Infectieuse
–Virale : 80%, sujet jeune sans comorbidité, douleur + syndrome pseudo-grippal Sérologies herpès (HSV, VZV, CMV, EBV), entérovirus, myxovirus, VHB, VIH
–Bactérienne : pneumopathie, bactériémie ; èvre + dyspnée
Hémocultures, biopsie péricarde ! pneumocoque, Staphylococcus aureus, BGN, anaérobies
–Autres : BK (+ atteinte pulmonaire), fongique ou parasitaire (immunodéprimé ?) Prélèvements & sérologies spéci ques
2.Non infectieuse : néoplasique, post-radique ; LED (contexte, élimination) TDM, électrophorèse protéines, ACAN
14.1.4 Différentiel
1.Autres douleurs thoraciques : IDM, EP, DAo
2.Autres infections dyspnéisantes : pneumopathie, surinfection BPCO
3.Autres causes tamponnade
46
14.2. TRAITEMENT |
CHAPITRE 14. PÉRICARDITE |
14.2 TRAITEMENT
14.2.1 Symptomatique
Suf t pour péricardite virale
–RV, ponction sous-xiphoïdienne échoguidée si tamponnade
–USI si sepsis sévère ou tamponnade initiale, médecine sinon
–Repos strict, antalgiques
–Péricardite idiopathique (présumée virale) : AAS 1g / 8h
14.2.2 Étiologique
1.Traitement anti-infectieux ATB probobiliste IV puis adaptée à 48h
2.Drainage chirurgical sous-xiphoïdien + biopsies fenêtre pleuro-péricardique : si
étiologie bactérienne probable, ou persistance après 4 à 8 semaines
14.3 ÉVOLUTION
–Virale : favorable en 2 à 6 semaines, 20% récidive
–Bactérienne : risque létal si retard diagnostic & PEC
CONCLUSION
Pathologie rare, potentiellement grave. Y penser devant douleur thoracique atypique, surtout si èvre & dyspnée
RÉFÉRENCES : [13, 101]
47

Chapitre 15
Tamponnade cardiaque1
Compression aiguë cavités cardiques par épanchament péricardique
Risque ACR par adiastolie. En attendant ttt étiologique, 2 urgences extrêmes :
–Maintenir précharge ventriculaire
–Évacuer épanchement
15.1 PHYSIOPATHOLOGIE
Épanchement ) compression cavités D )& remplissage diastolique VD ) & remplissage diastolique VG par & précharge & par & compliance (interdépendance VD/VG)
15.2 DIAGNOSTIC
15.2.1 Positif & de gravité
Circonstances
1.TRAUMATISME
–Pénétrant aire cardique (= T coeur jusqu'à preuve contraire). Chez blessés survivants : arme blanche, arme à feu basse vélocité
–Thoracique fermé
2.SUITES IDM, chirurgie cardiaque ; néoplasie, AVK ; infection aiguë
Clinique
1.ACR d'emblée avec DEM
2.DÉTRESSE CIRCULATOIRE & RESPIRATOIRE
(a)Triade de Beck
–HypoTA voire choc = GRAVITÉ
–Assourdissement bruits coeur
–HyperP veineuse : TJ, RHJ, hépatomégalie douloureuse
Chez traumatisé, « choc contrastant avec boulevards veineux » en fait rare : hyperP souvent masquée par hypovolémie (hémorragie associée)
(b)Orthopnée (position & P intrathoracique ; ; si trouble conscience), polypnée
(c)Pouls paradoxal : PAs > 20 mmHg inspiration/expiration en VS (en fait, impossible à déterminer sans PAI)
1Sauf précision, description ici = surtout tamponnade post-traumatique
48
15.3. PRISE EN CHARGE |
CHAPITRE 15. TAMPONNADE CARDIAQUE |
En pratique, y penser chez traumatisé thoracique (surtout pénétrant) 3. SIGNES pathologie causale : plaies, déformation / hématome thorax
Risque ACR par adiastolie à tout instant ) mesures immédiates (UA)
Certitude : échographie immédiate (AC sans écho : ponction)
–Liquide / péricarde = diagnostic septum paradoxal coeur dansant si abondante
–Orientation étiologique : DAo, rupture isthme (mais < ETO)
–Quanti cation, évaluation hémodynamique (Doppler, facultatif )
Autres
–RXT : signes classiques (cardiomégalie « en carafe », atteinte Ao) sans intérêt ; CE dans aire cardiaque, lésions associées & diagnostic différentiel (hémopeneumothorax, fractures côtes)
–ECG (signes inconstants) : alternance électrique ( amplitude & axe QRS) si tam-
ponnade volumineuse & lente ; voltage, modi cations ST aspéci ques
Parfois, découverte fortuite sur TDM corps entier polytraumatisé
15.2.2 Étiologie
Suspectée par contexte ; con rmée parallèlement au traitement
1.TRAUMATISME
–Plaie du coeur en péricarde cloisonné majoritairement : per-opératoire
–Dissection aortique, rupture isthme : TDM si minime, chirurgie
2.AUTRE
–Rupture pariétale post IDM
–Complication chirurgie, cathétérisme cardiaque
–Péricardite infectieuse ou néoplasique
–Surdosage AVK
15.2.3 Diagnostic différentiel
1.IVD AIGUËS TRAUMATIQUES
–HémoPNO compressif = tamponnade gazeuse : RxT, exsuf ation
–Contusion myocardique (écho, troponie I)
–Hémomédiastin
2.IVD AIGUËS NON TRAUMATIQUES : AAG, EP grave, IDM VD
15.3 PRISE EN CHARGE (TAMPONNADE TRAUMATIQUE)
15.3.1 Symptomatique
Mise en sécurité : augmenter précharge
–Position 1/2 assise (& P intrathoracique) respectée, O2 MHC, monitorage
–IOT différée (aggravation hémodynamique) mais préparée, comme ponction Prêt pour ACR
–Expansion volémique : 2 VVP 14-16G, colloïdes qsp PAM = 100 mmHg (70 si traumatisme). Dobutamine 5 à 20 g/kg/min si inef cace
49
