
гематология
.pdfность расположения, размеры, цвет и т.п.). Цвет кожи (бледность, желтуш-
ность), пигментации от старых кровоизлияний. Данные пальпации селезенки и
ее перкуторные размеры. Цвет мочи, кала. Масса и рост ребенка, оценить фи-
зическое развитие.
3.В дневниках истории болезни ежедневно описывать состояние кожи и слизистых ооболочек, отмечать новые геморрагии с подробной их характери- стикой, эволюцию геморрагических элементов, результаты пальпации печени и селезенки. Артериальное давление измерять не реже одного раза в 3 дня (де- тям, получающим стероидные гормоны, измеряется ежедневно).
4.В первые дни после поступления ребенок должен быть проконсультиро- ван стоматологом (провести санацию зубов), отоларингологом (хронический тонзиллит и др.).
ГЕМОФИЛИЯ
Среди наследственных коагулопатий, протекающих с нарушением гемо- стаза, около 96% приходится на два заболевания - гемофилию А и гемофилию В. Гемофилия А - классическая гемофилия, обусловлена дефицитом фактора VIII (антигемофильный глобулин), и гемофилия В (болезнь Кристмаса), связана с дефицитом фактора IX. Соотношение гемофилии А и гемофилии В составля- ет в среднем 4:1.
Причиной гемофилии могут служить количественные и качественные из- менения факторов свертывания крви. Наследственность гемофилии удается ус- тановить у 70-90% больных. Кроме наследственной, различают спонтанную форму, которая является следствием возникших мутаций у 10-30% больных гемофилией.
Распространенность гемофилии составляет в большинстве стран 13-14 на 10 000 жителей мужского пола (Якунина Л.Н., 2004).
Ген, регулярующий синтез факторов IХ и VIII, локализуются в Х- хромосомах половых клеток. У женщин, носителей этого заболевания, вторая Х-хромосома нормальная; они как правило, не страдают кровоточивостью, но активность фактора VIII у них снижена в среднем в 2 раза по сравнению с нор-
мальными величинами, и у них может быть кровоточивость во время родов, при операциях, травмах.
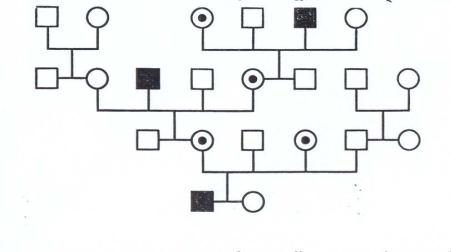
По правилам наследования гена, сцепленного с Х-хромосомой, все дочери отца, больного гемофилией, - носители заболевания, все сыновья здоровы. У сыновей, матери которых являются носителями заболевания, вероятность ро- диться больными составляет 50% (рис. 6).
Рис. 6. Наследование гемофилии. Кружками обозначены женщины;
кружками с точкой - женщины-кондуктор; квадратами - мужчины;
темными квадратами - больные гемофилией.
Женская гемофилия - случаи единичны.
Заключение о возможном носительстве может быть сделано при стабиль-
ном снижении концентрации фактора VIII или IX ниже 45%.
Разнообразие форм патологии фактора VIII отражает сложность его струк-
туры. Структура фактора VIII и функциональная характеристика его субъеди-
ниц дана в табл. 7.
В норме фактор VIII циркулирует в крови в форме крупномолекулярного полимера. Этот полимер состоит из ряда субъединиц, в состав которых входят гликопротеины, обладающие прокоагулянтной активностью (VIII:К), способ-
ностью осуществлять адгезию тромбоцитов, их агглютинацию под влиянием ристомицина и контролировать капиллярное кровотечение, т.е. активность
фактора Виллебранда (VIII:ФВ, VIII:Ркоф - ристомициновый кофактор), а так-
же антигенные маркеры VIII:К (VIII:КАг) и белок, тесно связанный с ристоми-
цином-кофактором (VIII:КАг), который рядом авторов рассматривается как бе-
лок носитель.
|
|
Таблица 7 |
|
Компоненты фактора VIII |
|
|
|
|
Наименование |
Сокращенное |
Функциональная |
|
обозначение |
характеристика |
Прокоагулянтная часть |
VIII:К |
Обладает антигемофилической активностью; |
|
(VIII:С) |
снижен при гемофилии А, взаимодействует с |
|
|
фактором IX; слабоантигенный |
Антигенный маркер |
VIII:КАг |
Взаимодействует с иммунными ингибиторами |
VIII:К |
(VIII:САг) |
фактора VIII:К |
Фактор Виллебранда |
VIII:ФВ |
Контролирует время кровотечения, участвует в |
(кофактор ристомици- |
VIII: Ркоф |
адгезии тромбоцитов и в их ристомицин - агре- |
на) |
|
гации, влияет на активность VIII:К в мультиме- |
|
|
рах |
|
|
|
Антигенный белок, свя- |
VIII:РАг |
Основной антиген комплекса, тесно связанный с |
|
фактором Виллебранда и вместе с ним продуци- |
|
занный |
|
|
|
руемый в эндотелии. Возможно, является белком |
|
с VIII:Ркоф |
|
|
|
носителем, участвующих в организации мульти- |
|
|
|
|
|
|
меров, и кофактором VIII:К |
Гемофилия А - наследственный диатез, обусловленный наследственным дефицитом или молекулярной аномалией прокоагулянтной части фактора VIII.
Клиника. Тяжесть геморрагических проявлений при гемофилии строго коррелирует со степенью дефицита фактора в плазме, уровень которого в от-
дельных семьях генетически запрограммирован.
Гемофилию практически полезно подразделять на следующие группы:
а) с уровнем фактора VIII (или IX) от 0 до 1% - крайне тяжелая форма;
б) активность фактора от 1 до 2% - тяжелая форма;
в) от 2 до 5% - форма средней тяжести;
г) с уровнем фактора от 5% до 12% - легкая форма, но с возможностью возникновения тяжелых и даже смертельных кровотечений при травмах и хи-
рургических вмешательствах, проводимых без достаточной заместительной терапии (З.С. Баркаган).
В клинической картине гемофилия характеризуется прежде всего гема-
томным типом кровоточивости с кровоизлияниями в крупные суставы, глубо-
кими подкожными, межмышечными и внутримышечными гематомами и обильными, длительными кровотечениями при травмах.
Важно отметить возрастные особенности кровоточивости при гемофилии.
При рождении в тяжелых случаях наблюдаются обширные кефалогематомы,
подкожные и внутрикожные кровоизлияния, поздние кровотечения из пупо-
винного канатика. Прорезывание зубов сопровождается обычно десневыми кровотечениями. Иногда болезнь выявляется при первой внутримышечной прививке, которая может стать причиной развития большой межмышечной ге-
матомы. В первые годы жизни часты кровотечения из слизистой оболочки ро-
товой полости, связанные с ее травматизацией различными острыми предмета-
ми. Причиной кровотечений бывают также прикусы языка и надрывы его уз-
дечки.
В ползунковом периоде типично появление гематом в области черепа,
кровоизлияния в мягкие ткани вблизи глаза, а также заглазничные гематомы,
которые могут привести к потере зрения. Однако, у многих больных гемофили-
ей при рождении и в первые годы жизни существенных геморрагических про-
явлений нет, в связи с чем заболевание распознается лишь на 2-3 году жизни.
Острые гемартрозы появляются тем раньше, чем тяжелее гемофилия. При тяжелых формах в 2-3 летнем возрасте, при формах средней степени тяжести -
в 4-6 лет. С наибольшей частотой при гемофилии поражаются коленные суста-
вы, за ними следуют локтевые и голеностопные, затем - лучезапястные, плече-
вые и тазобедренные, сравнительно редко наблюдаются кровоизлияния в мел-
кие суставы. У каждого больного имеются суставы, которые с особым упорст-
вом и частотой поражаются повторными кровоизлияниями. Связано это с мор-
фологической перестройкой и вторичными воспалительными изменениями
тканей сустава - набуханием, складчатостью и интенсивной васкуляризацией синовиальной оболочки, которая вследствие этого легко ущемляется и подвер-
гается травматизации измененными костными и хрящевыми частями сустава.
Клинически важно различать следующие разновидности суставных поражений при гемофилии:
-острые гемартрозы: первичные и рецидивирующие;
-хронические геморрагически-деструктивные остеоартрозы;
Острый гемартроз. Кровоизлияние в сустав проявляется внезапной рез-
кой болью в области сустава. Сустав увеличен в объеме, кожа над ним гипере-
мирована и горяча на ощупь. При больших кровоизлияниях определяется флюктуация. Характерно быстрое (в течение нескольких часов) ослабление бо-
ли после первой же достаточной трансфузии антигемофильных препаратов, и
почти немедленное - при одновременной эвакуации крови из сустава. Если бо-
левой синдром при таком лечении не ликвидируется, то следует искать допол-
нительную патологию - внутрисуставной перелом, отрыв мыщелка, ущемление ткани. Обратное развитие гемартроза происходит на 2-3 неделе.
Хронические остеоартрозы разделяются по стадиям на основе клинико-
рентгенологических данных. Принята классификация Э.3. Новиковой (1967), в
которой выделяются четыре стадии поражения суставов у больных гемофили-
ей.
В I или ранней стадии может быть увеличен объем сустава (с расширением суставной щели) за счет кровоизлияния. В „ холодном" периоде функция суста-
ва не нарушена, но рентгенологически может обнаруживаться утолщение и уп-
лотнение суставной капсулы.
Во II стадии выявляются типичные изменения в субхондральном отделе эпифизов: краевые узоры, образование одиночных, овальной формы и мелко-
ячеистых деструкций и кист. Более выражен остеопороз, суставная щель со-
хранена, но может быть умеренно суженной, отмечается характерное измене-
ние надколенника - квадратная форма его нижнего полюса и увеличение пе-
редне-заднего размера. Во П стадии функция сустава может быть умеренно сниженной, что проявляется небольшим ограничением амплитуды движений в нем, нарушением походки, гипотрофией мышц.
В III стадии сустав резко увеличен, дефигурирован, часто неровен и буг-
рист на ощупь, контрастирует с образующими его частями конечности, где оп-
ределяется выраженная гипотрофия мускулатуры. Подвижность пораженных суставов в большей или меньшей степени ограничена, что связано как с пора-
жением самого сустава, так и с изменениями мышц и сухожилий, которые час-
то укорочены, что приводит к развитию "конской стопы" и других нарушений,
ограничивающих функцию конечности. Рентгенологически суставы утолщены,
резко деформированы, суставные поверхности уплощены, эпифизы расширены за счет гиперостозов, диафизы уменьшены, суставная щель сужена. Выражен остеопороз, легко возникают внутрисуставные переломы. В бедренной кости отмечается типичное для гемофилии кратеро- или туннелеподобное разруше-
ние костного вещества в области межмыщелковой ямки. Возможны различно-
го рода подвывихи и смещения костей. Внутрисуставные хрящи разрушены.
В IVстадии функция сустава почти полностью утрачивается, суставная щель сужена, плохо контурируется на рентгенограмме, часто заращена соеди-
нительной тканью. С возрастом тяжесть и распространенность суставного по-
ражения прогрессирует. Интенсивность прогрессирования поражения сустава зависит от частоты острых гемартрозов, своевременности и полноценности их лечения.
При гемофилии чрезвычайно тяжелы и опасны обширные и напряженные подкожные, межмышечные, субфасциальные и забрюшинные гематомы. По-
степенно увеличиваясь они могут достигать огромных размеров, содержать от
0,5 до 3 литров крови, распространяться по межмышечным и другим простран-
ствам далеко от места возникновения. Такие гематомы болезненны, иногда флюктуируют, вызывают анемию, повышение температуры тела до 38-38,5 °С
и умеренный нейтрофильный лейкоцитоз, в связи с чем иногда ошибочно при-
нимаются за флегмону и вскрываются, что еще более осложняет дальнейшее ведение больного. Вместе с тем гематомы иногда действительно инфицируют-
ся и нагнаиваются. При гематомах икроножных мышц мышца склерозируется и атрофируется, отмечается остеоидное изменение мышцы, образуется “ кон-
ская стопа”, требующая ортопедического вмешательства. Кровоизлияние в брыжейку, сальник, стенку кишечника способствует компрессии кишечника,
сосудов, возможно развитие кишечной непроходимости, гангрены. Опасность гематом состоит и в том, что они давят на окружающие ткани и питающие их сосуды, вызывают их некротизирование, сдавливая нервные стволы вызывают параличи, контрактуры, нарушение чувствительности, быстро прогрессирую-
щую атрофию мышц. Кровоизлияние в подвздошно-поясничную мышцу харак-
теризуется болями в животе, ригидностью мышц передней брюшной стенки,
сгибательной контрактурой бедра. В области пораженной мышцы пальпирует-
ся плотное болезненное образование. УЗИ позволяет четко определелить место кровоизлияния.
Особого упоминания заслуживают обширные кровоизлияния в мягкие ткани подчелюстной области шеи, зева и глотки, вызывающие стенозирование верхних дыхательных путей и асфиксию.
Ушиб глаза может вызвать ретроорбитальное кровотечение, экзофтальм,
сдавление нерва и слепоту. Спинальные гематомы редки, но очень опасны для жизни. При кровоизлиянии в спинной мозг развивается тетраплегия, однако,
покой и лечение способствуют полному восстановлению функций конечно-
стей, а если кровоизлияние организуется в спинномозговом канале и длительно сдавливает спинной мозг, долго держатся явления тетра- и параплегии с паре-
зом тазовых органов, анестезий кожи, атрофией мышц. Кровоизлияния в го-
ловной и спинной мозг и их оболочки при гемофилии почти всегда связаны либо с травмами, либо с приемом анальгетиков, нарушающих функцию тром-
боцитов. Между моментом получения травмы и развитием кровоизлияния мо-
жет быть светлый промежуток продолжительностью от 1-2 ч до суток.
Кровоизлияние в головной мозг может произойти без предшествующей травмы головы. Вслед за нарастающим беспокойством или заторможенностью,
рвотой и жалобами на головную боль появляются стволовые симптомы: гори-
зонтальный и вертикальный нистагм, анизокария, расстройство ритма дыхания и сердечных сокращений. Расширенный, слабо реагирующий на свет зрачок -
ранний признак внутричерепной гематомы.
Характерная черта гемофилии - длительные, повторно возобновляющиеся,
опасные для жизни кровотечения при травмах и операциях. Кожные кровоте-
чения, вызываемые небольшими травмами, порезами, царапинами могут длиться до 16 дней и более и привести к большим кровопотерям. Кровотечени-
ем из слизистых оболочек страдает 3/4 больных гемофилией. Наиболее часты кровотечения из носа и десен.
Серьезную терапевтическую проблему при гемофилии создают обильные и упорные почечные кровотечения, наблюдающиеся у 14-30% больных, в ос-
новном, старше 5 лет. Они намного труднее поддаются терапии, чем геморра-
гии других локализаций. Гематурия часто сопровождается у больных дизури-
ческими явлениями, болями в поясничной области и приступами почечной ко-
лики, обусловленными образованием сгустков крови в мочевыводящих путях.
Особенно интенсивными и выраженными эти явления становятся при лечении больных, когда временно восстанавливается нормальный гемостаз. Почечные кровотечения склонны к рецидивированию. При частых рецидивах возможно присоединение вторичной инфекции почек, редко исход в амилоидоз, ХПН.
Кровоизлияния могут возникать как спонтанно, так и в связи с травмами пояс-
ничной области, сопутствующим пиелонефритом, приемом нестероидных про-
тивовоспалительных средств.
Желудочно-кишечные кровотечения могут быть спонтанными или обу-
словлены приемом препаратов, вызывающих эрозирование слизистой оболоч-
ки. Источником кровотечения служат язвы желудка и двенадцатиперстной кишки. Кровоизлияния в органы брюшной полости имитируют различные ост-
рые хирургические заболевания., реже травмы. В клинике быстрая анемизация,
кома. В диагностике помогают УЗИ, КТ, иногда эндоскопические методы.
Единственным ориентиром в подобных ситуациях может быть эффектив-
ность интенсивной заместительной терапии в течение первых часов после на-
чала абдоминальной катастрофы.
Осложнения. По мере увеличения продолжительности жизни больных гемофилией в результате интенсивной заместительно-трансфузионной терапии отмечается нарастание частоты осложнений этого заболевания.
Ингибиторная форма гемофилии развивается при появлении в крови боль-
ных в высоких титрах иммунных ингибиторов фактора VIII или фактора IX.
Частота ингибиторной формы, по данным различных авторов, от 5 до 15%.
Гематомы у больных гемофилией могут подвергаться оссификации, при-
водить к деструкции костей и хрящей, возникновению внутри- и внесуставных переломов, чему способствует также выраженный остеопороз.
Часты при гемофилии и осложнения со стороны опорнодвигательного ап-
парата (подвывихи, контрактуры, укорочения ахиллова сухожилия и т.д.).
Кровоизлияния в головной и реже спинной мозг у больных гемофилией относительно редки, но крайне опасны и дают высокую летальность.
Большая группа осложнений при гемофилии связана с компрессией гема-
томами полых органов с их стенозированием (стенозы гортани, трахеи, крове-
носных сосудов, кишечника и др.), а также нервных стволов, что ведет к самой разнообразной симптоматике - от асфиксии и парезов до кишечной непрохо-
димости. Возможно инфицирование гематомы, гнойные артриты; развития псевдоопухоли. Трансфузионная терапия ведет к сенсибилизации больных, об-
разованию циркулирующих иммунных комплексов и развитию гемолитической анемии, а также создает высокий риск заражения больных вирусами гепатита,
приобретенного иммунного дефицита.
Лабораторные исследования.
Для ориентировочной диагностики решающее значение имеет выявление гипокоагуляции в таких общих пробах, как активированное парциальное тром-
бопластиновое время (АПТВ) и ауто-коагуляционный тест (АКТ). Показатели тромбинового и протромбинового времени остаются нормальными. При тяже-
лых и среднетяжелых формах гемофилии обнаруживается выраженное удлине-
ние общего времени свертывания плазмы, снижение потребления протромби-
на. Однако, эти методы не позволяют диагностировать менее глубокие нару-
шения гемостаза.
Различают специфические и неспецифические тесты, позволяющие вы-
явить основное звено в нарушении гемокоагуляции. I. Неспецифические тесты.
1. Время свертывания плазмы по Ли-Уайту (N - 5-8 мин) у больных ге-
мофилией удлинено. Тест малоинформативен, так как изменения регистриру-
ются только при грубых нарушениях гемостаза.
2. Активированное парциальное тромбопластиновое время (N - 30-40 сек),
резко удлинено. Это - лучший тест для выявления скрытых дефектов коагуля-
ции, отражает недостаточность внутреннего механизма свертывания. II. Специфические тесты.
1.Определение уровня факторов IX или VIII.
2.Альтернативно, при отсутствии возможности прямого определения уровня фактора, можно использовать аутокоагуляционный тест (АКТ) в соче-
тании с коррегирующими тестами.
3. Идентификация вида гемофилии может быть выполнена и тестами сме-
шивания: к плазме исследуемого больного последовательно в разных пробир-
ках добавляют образцы плазм больных с заведомо известной формой гемофи-
лии, с почти нулевым содержанием факторов. Если смешиваются плазмы с не-
достатком одного и того же фактора свертывания, то коррекции нарушений свертываемости не происходит. При смешивании же плазмы с различными на-
