
Основы интенсивной терапии
.pdf
2.Baker T. Critical care in low-income countries. 5. Watters D, Wilson I, Leaver R, Bagshawe A. Care
Trop Med Int Health 2009; 14:143–148.
3.van Zyl-Smit R, Burch V, Willcox P. The need for appropriate critical care service provision at non-tertiary hospitals in South Africa. S Afr Med J 2007; 97: 268–272.
4.Molyneux E, Ahmad S, Robertson A. Improved triage and emergency care for children reduces inpatient mortality in a resource-constrained setting. Bull World Health Organ 2006; 84: 314– 319.
of the Critically Ill Patient in the Tropics. Oxford: Macmillan Publishers; 2004.
6.Rylance J et al. Use of an EWS and ability to walk predicts mortality in medical patients admitted to hospitals in Tanzania. Trans R Soc Trop Med Hyg 2009; 103: 790–794.
7.Haynes AB, Regenbogen SE, Weiser TG et al. Surgical outcome measurement for a global patient population: validation of the Surgical Apgar Score in 8 countries. Surgery 2011; 149: 519–524.
50 |
Всемирная федерация обществ анестезиологов | WFSA |

Раздел II
Мониторинг
1. |
Пульсоксиметрия, электрокардиография и капнография |
53 |
2. |
Инвазивный мониторинг артериального давления |
61 |
3. |
Катетеризация центральных вен |
71 |
4. |
Мониторинг сердечного выброса |
85 |
Основы интенсивной терапии |
51 |

Пульсоксиметрия,
электрокардиография и капнография
Бен Гупта
e-mail: bengupta@hotmail.com
Содержание
Мониторинг играет важную роль в ОИТ в качестве дополнения к прочим методам клинической оценки. Важно, чтобы персонал отделения был подготовлен к работе с оборудованием, использовал его максимально эффективно и безопасно по отношению к пациенту. Установленные значения тревог должны быть индивидуальны для каждого больного, принимая во внимание его возраст, вес и характер заболевания.
1
Мониторинг
ВВЕДЕНИЕ |
|
КАКОВЫ ПРЕИМУЩЕСТВА |
|
|
|||
Мониторинг физиологических по |
МОНИТОРИНГА? |
|
оценка |
|
|
||
казателей |
является важной частью |
Электрокардиография, |
|
|
|||
SpO2 и мониторинг CO2 требуют на |
|
|
|||||
комплекса |
интенсивной терапии. |
|
|
||||
Мониторинг своевременно указыва |
личия источника энергии и, как пра |
|
|
||||
ет на ухудшение текущего состояния |
вило, дополнительных «расходных |
|
|
||||
материалов», |
таких, |
как |
пульсокси |
|
|
||
больного ОИТ, а также помогает оце |
|
|
|||||
нить эффективность проводимого |
метрические |
датчики или водные |
|
|
|||
ловушки для капнографа. Кроме того, |
|
|
|||||
лечения. В этой главе будут разобра |
|
|
|||||
ны три из наиболее часто встречаю |
необходимо обеспечить техническое |
|
|
||||
щихся методов неинвазивного мо |
обслуживание, а при необходимости |
|
|
||||
ниторинга — электрокардиография |
и ремонт мониторов. Все эти аспек |
|
|
||||
ты делают проблематичным исполь |
|
|
|||||
(ЭКГ), пульсоксиметрия и капногра |
|
|
|||||
фия. Несмотря на эффективность и |
зование этих методов мониторинга в |
|
|
||||
условиях слаборазвитого |
здравоох |
|
|
||||
важность этих методов, необходимо |
|
|
|||||
ранения. |
|
|
|
|
|
||
помнить, что все они служат лишь |
|
|
|
|
|
||
Выделяют следующие преимуще |
|
|
|||||
дополнением, а не заменой клиниче |
|
|
|||||
ской оценки частоты сердечных со |
ства систем мониторинга: |
|
|
|
|||
кращений, артериального давления, |
• Дополнительная |
клиническая |
Ben Gupta |
||||
времени капиллярного наполнения, |
информация. Электрокардиогра |
Specialist Trainee |
|||||
частоты дыхания, неврологического |
фия, SpO2, мониторинг CO2 пре |
Bristol School of |
|||||
статуса и темпа диуреза. |
доставляют важную клиническую |
Anaesthesia, UK |
|||||
|
|
|
|
|
|
|
|
Основы интенсивной терапии |
|
|
|
|
53 |
|
|

информацию о состоянии кардиореспи раторной функции. Эта информация по ступает непрерывно, в режиме «реаль ного времени», а значит, особенно важна при критических состояниях.
•Неинвазивность. Эти методы монито ринга неинвазивны и хорошо переносятся пациентами.
•Ранняя система оповещения. Пределы тревог каждого монитора могут быть от регулированы так, чтобы определять от клонения важнейших показателей от до пустимого уровня, обеспечивая, таким образом, своевременное оповещение об изменениях физиологических показа телей. Внимательный анализ характера этих отклонений позволяет предупредить врача о ранних признаках ухудшения.
Каждый из представленных ниже подраз делов этого обзора будет посвящен отдельно му методу мониторинга, его возможностям и ограничениям. Физические принципы, на основании которых работает каждый из ме тодов мониторинга, не описываются, однако их можно с легкостью найти в предыдущих выпусках Update in Anaesthesia.1–4
ПУЛЬСОКСИМЕТРИЯ (SpO2)
Если бы у анестезиологов была возмож ность выбирать какой-либо один метод мониторинга, большинство выбрало бы пульсоксиметр, что показывает, насколько важной и информативной может быть ин формация, получаемая с его помощью. Боль шинство пульсоксиметров представляют собой отдельный блок, чаще всего, работаю щий от батареи. Также пульсоксиметр может быть частью сложных многоцелевых мони торных систем. Он состоит из чувствитель ного датчика, обычно надеваемого на палец пациента, и дисплея, на котором отражаются полученные данные.
Какую информацию дает пульсоксиметр?
Самая важная информация, получаемая с помощью этого метода — значение насыще ния артериальной крови кислородом (SpO2),
отображаемое в процентах. У здорового па циента, дышащего атмосферным воздухом, нормальные значения этого показателя со ставляют 96–100 %. Обратите внимание, что у курящих больных и пациентов с хрониче скими заболеваниями легких SpO2 снижена до 92–95 %. Для пациентов, находящихся в критическом состоянии, особенно с первич ным (например, пневмония), или вторичным (например, ОРДС) поражением легких ха рактерны нарушения газообмена и сниже ние сатурации. Целевой уровень сатурации, достигаемый назначением кислорода и про ведением искусственной вентиляции легких, должен быть установлен на основании исхо дного состояние дыхательной системы. На пример, у пациента с сопутствующим хрони ческим заболеванием легких, осложненным инфекционным процессом, целесообразно установить нижний предел тревоги по SpO2 на значение 88 %.
Большинство мониторов SpO2 рассчиты вают ЧСС, что сопровождается звуковым сигналом. Высота звука сигнала варьирует с изменением значения SpO2, хотя достаточно сложно оценить SpO2 только по высоте зву кового сигнала. Изменение громкости (тона) сигнала — знак для врача, что следует обра тить внимание на показания монитора.
В некоторых моделях мониторов на экра не отображается пульсовая волна, дающая информацию о качестве сигнала и показы вающая, насколько истинно низкое значение SpO2. Хорошее качество сигнала означает, что перфузия в области измерения не нару шена. Этот признак имеет дополнительное значение при состояниях, когда перфузия конечности может нарушаться, например, после травмы или сосудистого оперативного вмешательства. Слабый или отсутствующий сигнал должен подтолкнуть врача к оценке перфузии и артериального давления у паци ента. Запомните, что в ходе раздувания на конечности манжеты для измерения арте риального давления, сигнал может на время пропадать.
54 |
Всемирная федерация обществ анестезиологов | WFSA |
О чем пульсоксиметр не может вам |
В настоящее время доступны разные типы |
|||||||
сказать? |
|
|
|
|
|
датчиков, поэтому выбирайте те, которые |
||
Показатель SpO2 лишь частично отражает |
подходят для ваших условий. Все датчики |
|||||||
доставку кислорода к тканям (DO2), посколь |
работают одинаково, различие лишь в том, |
|||||||
ку данный показатель зависит также от кон |
что они разработаны для пациентов разных |
|||||||
центрации гемоглобина и значения сердеч |
размеров и для разного расположения датчи |
|||||||
ного выброса. Пациент с гемоглобином 35 г/л |
ков на теле. Ушные датчики меньшего разме |
|||||||
может иметь SpO2 |
100 %, но при этом низкое |
ра, также как и специальные датчики разра |
||||||
содержание кислорода в крови (CaO2), а зна |
ботаны для педиатрической практики. При |
|||||||
чит и низкую доставку кислорода к тканям. |
отсутствии педиатрического датчика, взрос |
|||||||
лый датчик для пальца можно поместить на |
||||||||
Значение |
SpO2 |
определяется эффектив |
||||||
конечность ребенка. Часто, педиатрический |
||||||||
ностью как |
вентиляции (т. |
е. |
насосной |
датчик представляет собой наклейку, раз |
||||
функцией легких), так и газообмена через |
||||||||
работанную специально для того, чтобы |
||||||||
альвеолокапиллярную |
мембрану. |
Однако |
||||||
закрепить ее вокруг детской руки или ноги |
||||||||
неэффективная вентиляция (например, в ре |
||||||||
— при условии короткого применения, эта |
||||||||
зультате обструкции верхних дыхательных |
наклейка может повторно использоваться |
|||||||
путей, передозировки опиоидов или слабо |
||||||||
после предварительной очистки клеящейся |
||||||||
сти после использования миорелаксантов) |
поверхности. Кроме того, эти самоклеящие |
|||||||
может приводить к развитию второго типа |
||||||||
ся датчики могут достаточно эффективно |
||||||||
дыхательной |
недостаточности, |
которое ха |
||||||
использоваться при транспортировке взрос |
||||||||
рактеризуется накоплением CO2. Пульсок |
лого пациента, обеспечивая надежную фик |
|||||||
симетрия не дает никакого представления |
сацию к пальцу. |
|||||||
об уровне CO2 в артериальной крови — осла |
||||||||
бленный пациент может иметь обнадежива |
У пациента с гипотермией или с шоком |
|||||||
целесообразно закрепить датчик централь |
||||||||
юще нормальный показатель SpO2, особенно |
но. Пальцевой датчик можно поместить в |
|||||||
на фоне кислородотерапии, но сопровожда |
||||||||
ющийся выраженным респираторным аци |
рот пациента, так, чтобы измерения прохо |
|||||||
дозом со значением |
CO2 в артериальной |
дили через толщу щеки. Альтернатива — нос |
||||||
или ушная раковина. Миниатюрный ушной |
||||||||
крови свыше 75 мм рт. ст. на грани развития |
||||||||
датчик также можно поместить на щеку, губу |
||||||||
сердечно-сосудистого коллапса. |
|
|
||||||
|
|
или ноздрю. |
||||||
|
|
|
|
|
|
|||
Подсказки для более успешного |
|
ЭЛЕКТРОКАРДИОГРАФИЧЕСКИЙ |
||||||
использования |
|
|
|
|
||||
|
|
|
|
МОНИТОРИНГ |
||||
|
|
|
|
|
|
|||
Яркий внешний искусственный источник |
Мониторинг ЭКГ в ОИТ обычно вклю |
|||||||
света, также как и яркий солнечный свет, мо |
чает в себя наблюдение за единственным |
|||||||
гут создавать помехи для детекции сигнала. |
— чаще вторым стандартным отведением, и |
|||||||
Эффекты яркого света могут быть нивелиро |
измерение электрической активности серд |
|||||||
ваны путем закрытия конечности и датчика |
ца вдоль продольной оси справа налево. Для |
|||||||
темной тканью. |
|
|
|
|
этого требуется наложение трех электро |
|||
Движения пациента могут приводить к |
дов: первого (обычно красного цвета) — на |
|||||||
погрешности и нестабильности измерений. |
правое плечо, второго (желтого цвета) — на |
|||||||
Эта проблема весьма актуальная для воз |
левое плечо и третьего (обычно зеленый) — |
|||||||
бужденных |
или |
агрессивных |
пациентов. |
на левую сторону груди. С помощью второго |
||||
При транспортировке пациента можно за |
отведения можно зафиксировать большин |
|||||||
фиксировать датчик к пальцу с помощью |
ство возникающих аритмий, именно это |
|||||||
пластыря, так, что он будет двигаться вместе |
играет главную роль при проведении ЭКГ- |
|||||||
с конечностью. |
|
|
|
|
мониторинга в ОИТ. |
|||
|
|
|
|
|
||||
Основы интенсивной терапии |
|
|
55 |
|
||||

Какую информацию дает ЭКГ?
Частота сердечных сокращений под считывается монитором путем усреднения количества комплексов за определенный промежуток времени. Если у пациента есть нарушения ритма, например, фибрилляция предсердий, необходим максимально длин ный отрезок времени для данного монитора для точного расчета ЧСС.
Аритмии чаще всего диагностируются пу тем настройки верхнего и нижнего предела сигнала тревоги, для того, чтобы определить возникновение тахи- и брадиаритмий. На стройки тревог по умолчанию могут быть приемлемы для здорового пациента в ходе проведения анестезиологического пособия, но совершенно некорректны для пациентов в критических состояниях или для детей. Пациент с сепсисом может иметь ЧСС око ло 120 уд/мин, что будет определенно выше установленного по умолчанию сигнала тре воги для верхней границы данного показате ля. Все уровни тревог могут быть настроены вручную таким образом, что их границы бу дут значимо отличаться от текущих показа телей пациента. Некоторые мониторы позво ляют установить верхний и нижний предел тревоги, примерно на 10 % отличающийся от текущего измеренного значения показателя пациента.
Некоторые более продвинутые модели мониторов могут распознать характер арит мий, однако, как правило, это обязанность врача — определять причину возникно вения аритмии (артефакт из-за движения или дрожи, наиболее часто принимаемые за фибрилляцию желудочков). Очень полезно использовать ЭКГ и пульсоксиметрию вме сте. Возникновение тахикардии с широким комплексом QRS с исчезновением сигнала на пульсоксиметре указывает на желудочковую тахикардию без пульса, являющуюся неот ложной ситуацией.
Часто бывает полезно распечатать по казания ЭКГ-монитора на бумаге для более тщательного изучения ритма (например, для определения зубцов P). Также возможно «за
морозить» экран монитора, поставив на пау зу, для более детального анализа ЭКГ.
Обратите внимание на то, что некоторые сигналы ЭКГ-монитора ложно интерпрети руются, например, высокие зубцы T могут быть расценены как отдельные комплексы QRS, удваивая измеренную частоту сердеч ных сокращений. Для разрешения подобных
А
Б
Рисунок 1. Экран монитора. Синусовый ритм сопровождается частыми сдвоенными и строенными экстрасистолами, которые гемодинамически неэффективны.
А — источник частоты сердечных сокращений — пульсоксиметр, корректно отображающий пульс с частотой 40 уд/мин.
Б — источником ЧСС была выбрана ЭКГ, в результате чего частота составила 188 уд/мин, что соответствовало количеству комплексов вне зависимости, формировали ли они эффективный сердечный выброс, или нет. Ситуация может быть интерпретирована неверно, если ЭКГ и пульсоксиметрия анализируются по отдельности.
56 |
Всемирная федерация обществ анестезиологов | WFSA |

проблем можно использовать пульсокси метрию, сравнив ЧСС и показания частоты пульсоксиметра. Многоканальные монито ры, в которые входит ЭКГ, пульсоксиметрия (и возможность инвазивного измерения АД) по умолчанию показывают ЧСС на основа нии анализа ЭКГ, но эти настройки могут быть изменены, для того, чтобы считывание ЧСС происходило с другого канала.
Что ЭКГ-монитор не может оценить?
При развитии ишемии миокарда у паци ента ЭКГ может показать наличие морфоло гических изменений, при условии, что ише мия развилась в области, соответствующей мониторируемому отведению. В противном случае, ишемические изменения не будут за метны. При подозрении на ишемию миокар да врач должен снять развернутую ЭКГ в 12 отведениях, для того, чтобы оценить все об ласти миокарда. Нормальная ЭКГ не всегда указывает на нормальное состояние пациен та; в случае беспульсовой электрической ак тивности (БПЭА, ранее использовался тер мин «электромеханическая диссоциация») и возникновения остановки сердца, сердеч ный выброс у пациента будет отсутствовать, а ЭКГ может показывать нормальный сину совый ритм. Всегда сравнивайте показания монитора с реальной клинической карти ной.
КАПНОГРАФИЯ
В настоящее время доступно несколько вариантов капнографического мониторинга, но большинство решений включают коннек тор, помещенный в контур и соединенный с помощью линии отвода газов с монитором. Монитор анализирует газовый состав и вы дает результат в цифровом виде на экране. Для получения наиболее точных результатов, коннектор должен быть установлен в контур как можно ближе к пациенту. При условии нахождения на значимом расстоянии ото рта пациента, возможно ложное занижение результатов, так как альвеолярный газ будет разбавлен свежей газовой смесью в контуре.
Какую информацию дает капнография?
Мониторинг CO2 может дать вам пред ставление о трех важных вещах:
1.Обнаруживается ли CO2 в выдыхаемом газе или нет.
Подсказки для более успешного |
Рисунок 2. Нормальная капнографическая кри- |
|||
использования |
вая (EtCO2). |
|||
Плохое качество сигнала на ЭКГ-мониторе |
Фаза 1 соотносится с началом выдоха. Фаза 4 |
|||
соответствует вдоху: во время этой фазы кривая |
||||
может быть следствием неудовлетворитель |
должна вернуться к нулевой отметке. Если этого |
|||
ного контакта между электродами и кожей |
не происходит, возможно наличие возвратного |
|||
пациента (пот или грязь). Тщательно очисти |
дыхания (rebreathing). Фаза 2 соответствует нача- |
|||
те кожу и подождите, пока кожный покров |
лу выдоха, когда альвеолярный газ, содержащий |
|||
полностью высохнет, прежде чем крепить |
CO2, смешивается с газом мертвого пространства, |
|||
электроды. Если пациент дрожит или дви |
что приводит к повышению уровня углекислого |
|||
газа в контуре. Фаза 3 отражает экспираторное |
||||
гается, то на экране могут возникать помехи, |
плато и соответствует выдоху чистого альвеоляр- |
|||
похожие на аритмию. |
ного газа. Концентрация CO2, определяемая в кон- |
|||
Если |
самоклеющиеся электроды отсут |
це этой фазы, и есть искомое EtCO2 — именно это |
||
ствуют, для соединения электрода с кожей |
значение отражается на мониторе. В норме может |
|||
наблюдаться небольшой подъем кривой в фазе |
||||
можно |
использовать небольшой кусочек |
|||
плато. При поступлении свежего газа в контур |
||||
марли, смоченной физиологическим раство |
концентрация определяемого углекислого газа |
|||
ром. |
|
снижается. |
||
|
|
|
||
Основы интенсивной терапии |
57 |
|
||

2.Каково парциальное давление CO2 (кап нометрия).
3.Как выглядит волна концентрации CO2 в течение промежутка времени (капногра фия).
Хотя более простые системы не позволя ют видеть волну на экране монитора, тем не менее, польза таких мониторов очевидна.
Обнаруживается ли CO2 в выдыхаемом газе или нет?
Ответ на этот вопрос дает врачу важную информацию о пациенте. Если CO2 на выдо хе не обнаруживается, это может означать следующее:
•Пациент не вентилируется вследствие
смещения интубационной трубки, дис коннекции контура, или:
•В легкие пациента не поступает углекис
лый газ по причине отсутствия кровоо бращения (остановка сердца).
Очевидно, что любая из этих ситуаций требует принятия немедленных решений.
Там, где этот вид мониторинга доступен, рекомендовано использовать капнографию в ходе индукции анестезии и интубации, с це лью подтверждения правильности стояния трубки или своевременного обнаружения и исправления некорректного ее расположе ния.
Как много CO2 в выдыхаемом газе?
Углекислый газ, определяемый в конце выдоха (EtCO2), наиболее точно отражает уровень PaCO2, однако стоит иметь в виду, что уровень EtCO2 примерно на 3–4 мм рт. ст. (около 0,5 кПа) ниже уровня PaCO2. Од нако этот градиент иногда становится выше, например, при несоответствии вентиляции и перфузии легких. При некоторых состоя ниях, таких как черепно-мозговая травма, уровень PaCO2 крайне важен, а значит, по возможности, необходимо выполнить ана лиз газового состава крови. Даже при нере гулярном анализе он может быть полезен в определении разности PCO2 в конце выдоха
и артериальной крови, а значит, капнография может быть более точной и предупреждать о нарушениях со стороны пациента.
Выведение CO2 легкими определяется следующими факторами:
1.Частотой, с которой углекислый газ обра зуется и переносится к легким (т. е. уров нем метаболизма пациента и сердечным выбросом).
2.Минутной вентиляцией пациента — объ емом газа, поступающего в легкие за ми нуту и являющимся продуктом частоты дыхания и дыхательного объема. Харак терна обратная зависимость: чем выше минутная вентиляция, тем ниже PaCO2.
На мониторе числовые значения будут отображаться в мм рт. ст., кПа или процен тах, причем значение в процентах будет мак симально приближено к значению в кПа, по скольку атмосферное давление составляет 101 кПа. Нормальные значения для некуря щих здоровых пациентов — 35–45 мм рт. ст. или 4–6 кПа (4–6 %). Часто изменение значе ния CO2 и частоты дыхания (повышение или снижение) более важны, чем статический показатель. Например, повышение CO2 у вентилируемых пациентов может указывать на то, что их легкие становятся менее рас тяжимыми, как при развитии ОРДС, или на то, что выросла интенсивность метаболизма, как при развитии сепсиса.
Капнографическая кривая
Для того чтобы успешно выявлять ано мальные формы капнографических волн, на рисунке 2 представлен пример нормальной капнограммы.
Что капнограф не может измерить?
Все сценарии, описанные выше, долж ны оцениваться с учетом клинического со стояния пациента. Внезапное исчезновение капнографической волны может быть след ствием неполадок с оборудованием или бло кады магистрали забора парами воды. По этой причине магистраль забора газа всегда должна отходить от стороны тепловлагооб менника, обращенной к респиратору.
58 |
Всемирная федерация обществ анестезиологов | WFSA |
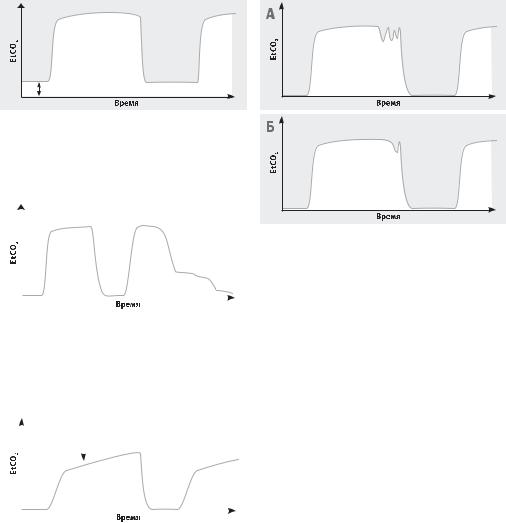
Рисунок 3. Возвратное дыхание (rebreathing).
Кривая не возвращается к нулевому значению (стрелка)
и может нарастать со временем. Обычно это может быть вызвано истощением сорбента или неадекватным потоком газа в дыхательном контуре.
|
|
|
|
|
|
Рисунок 6. Наложение кривых. |
||
|
|
|
|
|
|
|||
|
|
|
|
|
|
Иногда можно увидеть небольшие волны или осцилля- |
||
|
|
|
|
|
|
ции на нормальной капнографической кривой. Это мо- |
||
|
|
|
|
|
|
гут быть сердечные осцилляции, когда волна давления |
||
|
|
|
|
|
|
от сердца передается на дыхательные пути (А). Кроме |
||
|
|
|
|
|
|
того, так могут проявляться попытки пациента дышать |
||
|
|
|
|
|
|
|||
|
|
|
|
|
|
самостоятельно во время нахождения на аппарате ИВЛ |
||
|
|
|
|
|
|
|||
Рисунок 4. |
Внезапное снижение волны выды- |
(Б) — в данном случае, проявляющиеся в форме «щели» |
||||||
|
|
хаемого углекислого газа. |
на капнографической кривой. |
|||||
Это может быть следствием резкого прерывания вен- |
|
|
||||||
тиляции, например, дисконнекцией дыхательного кон- |
персонал об ухудшении состояния пациен |
|||||||
тура, или внезапным снижением сердечного выброса |
||||||||
(остановка сердца). |
та, правильная настройка пределов тревог |
|||||||
|
|
|
|
|
|
монитора. Большинство мониторов посту |
||
|
|
|
|
|
|
пают для использования с выставленными |
||
|
|
|
|
|
|
|||
|
|
|
|
|
|
производителем, усредненными границами |
||
|
|
|
|
|
|
тревог для «обычного» пациента. Типичные |
||
|
|
|
|
|
|
настройки могут быть следующими (могут |
||
|
|
|
|
|
|
отличаться у разных производителей): |
||
|
|
|
|
|
|
• SpO2: тревожный сигнал при значении |
||
|
|
|
|
|
|
меньше и равном 94 %. |
||
Рисунок 5. Увеличение наклона фазы 3. |
• EtCO2: тревожный сигнал при значении |
|||||||
Подобное увеличение наклона фазы 3 (плато) часто на- |
менее 30 мм рт. ст. (4 кПа) или выше 45 мм |
|||||||
блюдается у пациентов с удлиненным временем выдоха, |
рт. ст. (6 кПа). |
|||||||
характерным для заболеваний легких, таких как ХОБЛ. |
• ЭКГ: тревожный сигнал при частоте пуль |
|||||||
При условии нахождения больного на ИВЛ может по- |
са менее 60 уд/мин или более 100 уд/мин. |
|||||||
требоваться удлинение времени выдоха. |
||||||||
|
|
|
|
|
|
Некоторые мониторы могут определять |
||
Далее на рисунках представлены приме |
наличие аритмии. |
|||||||
В процессе лечения конкретного пациента |
||||||||
ры капнографических кривых, которые вы |
||||||||
врач может самостоятельно настроить пре |
||||||||
можете увидеть у пациентов в ОИТ. |
||||||||
делы тревог, исходя из данной клинической |
||||||||
Установка тревог |
||||||||
картины. Например, здоровый молодой ат |
||||||||
Главный |
фактор эффективного мони |
летически сложенный пациент может иметь |
||||||
торинга, предупреждающий медицинский |
нормальную частоту пульса 40–50 уд/мин, а |
|||||||
|
|
|
|
|
|
|
||
Основы интенсивной терапии |
59 |
|
||||||
