

90 |
Запоры у детей |
Таблица 12
Диагностические критерии заболеваний и состояний, связанных
сзапорами функционального происхождения, в соответствии
сРимскими критериями IV (2016) [4, 5]
G6. Диагностические критерии младенческой дисшезии
Должны включать следующие симптомы у детей младше 9 месяцев жизни:
1.По крайней мере 10 минут натуживания и плача перед выходом мягкого стула
2.Нет других медицинских проблем
G7. Диагностические критерии функционального запора
Должны включать по крайней мере 2 симптома, наблюдающиеся в течение 1 месяца у детей в возрасте до 4 лет:
1.2 и менее дефекаций в неделю
2.Эпизоды избыточного накопления кала в кишечнике
3.Эпизоды болезненных или затрудненных дефекаций
4.Эпизоды стула большого диаметра
5.Наличие крупных масс кала в прямой кишке у ребенка, обученного туалетным
навыкам Могут быть использованы следующие дополнительные критерии:
6.По крайней мере 1 эпизод в неделю недержания стула у ребенка, обученного туалетным навыкам
7.Эпизоды стула большого диаметра, который может вызвать закупорку туалетного стока
H2b. Диагностические критерии синдрома раздраженного кишечника
Должны включать все из перечисленных ниже:
1.Боли в животе по крайней мере 4 дня в месяц в сочетании с одним из следующих признаков:
a.Задержка дефекации
b.Изменение частоты стула
c. Изменение формы стула*
2.У детей с запорами боли не проходят с разрешением запора (детям, у которых боли проходят после стула, следует ставить диагноз функциональный запор, но не СРК)
3.После подробного обследования симптомы не могут быть объяснены другими медицинскими причинами
Критерии в полной мере наблюдаются по крайней мере в течение 2-х месяцев до установления диагноза * Форма 1-2 по Бристольской шкале форм кала для запора
H3a. Диагностические критерии функционального запора
Должны включать 2 или более признака из списка, наблюдающихся по крайней мере 1 раз в неделю как минимум в течение 1 месяца при недостаточности критериев для диагностирования СРК:
1.2 или менее дефекации у ребенка в возрасте старше 4 лет
2.По крайней мере 1 эпизод недержания стула в неделю
3.Эпизоды намеренного удержания стула в кишечнике
4.Эпизоды болезненной или затруднённой дефекации
5.Присутствие больших масс кала в прямой кишке

Запоры функционального происхождения |
91 |
6.Эпизоды стула большого диаметра, который может вызвать закупорку туалетного стока
После подробного обследования симптомы не могут быть объяснены другими медицинскими причинами
H3 b. Диагностические критерии недержания кала без его накопления (неретен-
циальное недержание кала)
Симптомы наблюдаются по крайней мере в течение 1 месяца у детей в возрасте старше 4 лет:
1.Дефекация в местах, неподходящих, исходя из социокультурного контекста
2.Нет признаков задержки (ретенции) кала в кишке
3.После подробного обследования симптомы не могут быть объяснены другими медицинскими причинами
СРК как следует из приведенного консенсуса может быть диагностирован только у детей старше 4 лет. Согласно определению, под СРК понимают функциональные нарушения моторики ЖКТ в виде запора и/или диареи, сопровождающиеся болями в животе. В предыдущей редакции консенсуса принципиальное отличие понятия ФЗ от понятия СРК заключалось в отсутствии болевого синдрома у пациента с ЗФП. Трактовка различий СРК и ФЗ сохранилась в Римских критериях IV в разделе, посвященном нарушениям кишечной моторики у взрослых пациентов. Кроме того,
впоследнем консенсусе указано, что боли при СРК так или иначе связаны с дефекацией. В Римских критериях III формулировка была более категоричная: «боли проходят после дефекации». Диагностические критерии СРК в Римских критериях III для взрослых и для детей были аналогичные, но изменились в последней редакции.
Боли в животе по Римским критериям IV являются не только признаком СРК, но не противоречат диагнозу ФЗ. Это изменение обусловлено тем обстоятельством, что по данным проведенных исследований 75% детей различных возрастов с запорами наблюдаются боли в животе [6]. Более того,
вкритериях 2016 года подчеркивается, что при СРК с запорами боли не проходят с разрешением самого запора и детям, у которых после дефекации боли проходят, следует ставить диагноз ФЗ, но не СРК. Что касается ФЗ, то ведущим симптомом в этом случае является запор, а боли в животе (и вздутие живота) хотя и могут присутствовать в клинической картине, все-таки являются симптомами второго плана.
Следует обратить внимание и на временные аспекты. Диагноз СРК может быть поставлен, если боли в животе в сочетании с запором наблюдаются по крайней мере 4 дня в месяц по крайней мере в течение 2-х месяцев до установления диагноза. В случае ФЗ признаки должны наблюдаться по крайней мере 1 раз в неделю как минимум в течение 1 месяца [4, 5, 7].
92 |
Запоры у детей |
Также следует обратить внимание на т.н. симптомы «тревоги», которые исключают диагноз ЗФП [4, 5]:
•раннее начало запора (в возрасте <1 мес. жизни);
•выделение мекония более чем через 48 ч после рождения у доношенного новорожденного;
•семейный анамнез в отношении болезни Гиршпрунга;
•лентовидный стул;
•кровь в стуле при отсутствии анальных трещин;
•задержка развития;
•лихорадка;
•рвота желчью;
•аномалия щитовидной железы;
•выраженное вздутие живота;
•перианальная фистула;
•аномальное положение ануса;
•анальный рефлекс или кремастерный рефлекс отсутствуют;
•снижение мышечной силы нижних конечностей / тонуса / рефлексов;
•пучок волос над остистым отростком позвонка (косвенный признак spina bifida);
•впадина в области крестца (косвенный признак spina bifida);
•отклонение межягодичной борозды;
•сильный страх во время осмотра ануса;
•рубцы в области анального отверстия.
Более подробно вопросы диагностики и дифференциальной диагностики, лечения и некоторые частные аспекты ЗФП представлены в следующих разделах.
Список литературы
1.Drossman DA. The functional gastrointestinal disorders and the Rome III process. Gastroenterology 2006; 130:1377-90.
2.Drossman DD, Corazziari E, Delvaux M, et al. Rome III: The Functional Gastrointestinal Disorders. 3rd Edition. VA, USA: Degnon Associates, Inc.; 2006.
3.Drossman DA., Hasler WL. Rome IV – Functional GI Disorders: Disorders of Gut-Brain Interaction. Gastroenterology. 2016; 150(6): 1257-1261.
4.Hyams J. S., Di Lorenzo C., Saps M., Shulman R. J., Staiano A., van Tilburg M. Childhood Functional Gastrointestinal Disorders: Child /Adolescent. Gastroenterology. 2016; 150(6): 1469-80.
5.Benninga S, Nurko MA, Faure C, Hyman PE, James Roberts I.St., Schechter NL. Childhood Functional Gastrointestinal Disorders: Neonate/Toddler. Gastroenterology. 2016; 150(6): 1443-1455.
6.Burgers R, Levin AD, Di Lorenzo C, et al. Functional defecation disorders in children: comparing the Rome II with the Rome III criteria. J Pediatr 2012;161:615–620 e1.
7.Lacy BE, Mearin F, Chang L, Chey WD, Lembo AJ, Simren M, Spiller R. Bowel Disorders. Gastroenterology. 2016; 150(6): 1393-1407.
Функциональные расстройства дефекации у детей раннего возраста |
93 |
ФУНКЦИОНАЛЬНЫЕ РАССТРОЙСТВА ДЕФЕКАЦИИ У ДЕТЕЙ РАННЕГО ВОЗРАСТА
А.И.Хавкин, О.Н.Комарова
Функциональный запор у детей раннего возраста
Удетей младше 4 месяцев характер питания играет ключевую роль в регуляции режима дефекации. У здоровых младенцев, находящихся на естественном вскармливании, периодичность дефекации может варьировать от очень частой (12 раз в день) до очень редкой (1 раз в 3–4 недели) [1, 2]. При введении прикорма в 4–6 месяцев, стул должен быть не менее 2 раз в сутки, а при искусственном вскармливании – не менее 1 раза в сутки. Однако при отсутствии стула более суток у детей грудного возраста, можно заподозрить запор.
Для более обоснованного установления диагноза следует опираться на Римские критерии IV, согласно которым запоры могут быть проявлением следующих видов функциональных расстройств: затруднение дефекации
уноворожденных (дисшезия) и функциональный запор у детей с рождения до 4-х лет.
Удетей раннего возраста частота твердого стула составляет лишь 1,1 % среди детей, получающих исключительно грудное молоко, и 9,2 % – у детей, находящихся на искусственном вскармливании [1]. Показано, что у 10 % детей грудного возраста, получавших детские смеси, сохраняют твердый стул, несмотря на применение смесей, обогащенных пробиотическими штаммами бактерий или пребиотиками. Появление уплотненного или твердого стула часто возникает при переводе ребенка с грудного на искусственное вскармливание или после введения в рацион прикорма. Твердый стул может встречаться у детей, получающих смеси, которые в качестве основного источника жиров содержат пальмовый олеин или пальмовое масло [3].
Диагностика
Первостепенную роль в установлении причины запоров у детей грудного возраста играют тщательный сбор анамнеза и физикальное обследование. Задержка отхождения мекония в течение 24–48 часов после рож-
94 |
Запоры у детей |
дения может указывать на наличие болезни Гиршпрунга или муковисцидоз [2–5]. Лечащий врач и медицинский персонал должны быть осведомлены о нормальных режимах дефекации детей грудного возраста и уметь дифференцировать варианты нормы и патологии для того, чтобы надлежащим образом обучать и информировать родителей, не допуская необоснованного лечения.
В тех случаях, когда родители предъявляют жалобы на наличие запоров у ребенка, ключевое значение имеет установление ясной клинической картины, включая общую продолжительность данного состояния, частоту дефекации, консистенцию и размеры каловых масс, наличие боли во время акта дефекации, присутствие крови в стуле, а также признаки наличия болей в животе. У детей грудного возраста многие эксперты рекомендуют использовать определение запора, предложенное
Biggs и Dery [1–3]: «затруднение или урежение актов дефекации продол-
жительностью не менее двух недель». Поэтому, диагноз функционального запора (ФЗ) может быть установлен на основании данных анамнеза и результатов обследования. При отсутствии подозрения на наличие органического заболевания использование дополнительных методов обследования не показано. Чем меньше возраст ребенка, тем более высоким является риск наличия анатомической аномалии или органического поражения, однако ФЗ продолжает оставаться наиболее распространенным состоянием у детей всех возрастных групп. Аноректальное обследование позволяет оценить чувствительность в перианальной области, положение и тонус ануса, размеры прямой кишки, наличие анального рефлекса, количество и консистенцию каловых масс, а также их положение внутри прямой кишки. Специальные методы исследования могут быть использованы в тех случаях, когда имеются другие симптомы и клинические симптомы (болевой синдром, отставание в темпах физического развития, интермиттирующая диарея, вздутие живота) [1]. Хотя были получены данные о том, что АБКМ является причиной запоров у ряда пациентов, точная численность этой группы детей неизвестна, а патофизиологические механизмы данного явления остаются неясными (рис. 20).
Лечение
Первоначальным этапом лечения запоров у детей является обучение родителей. Педиатру необходимо рассмотреть с родителями ребенка мифы и страхи, касающиеся ФЗ, и обратить их внимание на то, что ФЗ является одним из наиболее распространенных неопасных состояний в педиатрии, которое в большинство случаев со временем исчезает. Тем не менее, при отсут-
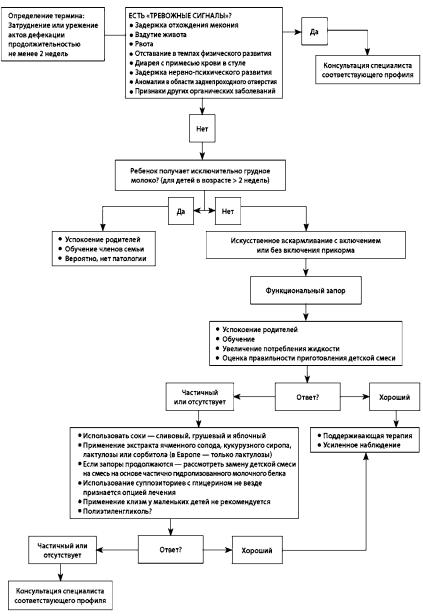
Функциональные расстройства дефекации у детей раннего возраста |
95 |
Рис. 20. Диагностический алгоритм запоров у детей раннего возраста
96 |
Запоры у детей |
ствии стула более 2 суток, особенно впервые возникшего, рекомендуется обращаться к врачу для исключения органического поражения.
Положительный эффект может наблюдаться при соблюдении диетических рекомендаций. Если вероятность органического поражения является низкой, достаточно информировать родителей об отсутствии опасности для здоровья ребенка и осуществлять пристальное наблюдение за пациентом [1, 6–8].
Если ребенок получает стандартную детскую смесь, рекомендуется продолжать вскармливание ребенка этой смесью. В ряде случаев рекомендуется приготовление смесей на минеральных водах, обогащенных магнием. Однако, данная методика не получила доказательств своей эффективности, а ее использование может сопровождаться избыточным поступлением минералов в организм ребенка.
Употребление сливового, грушевого и яблочного соков, которые содержат сорбитол и могут способствовать уменьшению запоров.
При острых запорах, когда необходимо добиться опорожнения прямой кишки, желаемый эффект может быть достигнут с помощью микроклизм или ректальных суппозиториев с глицерином.
Из-за риска развития аспирационной пневмонии ряд экспертов считают нецелесообразности использование минеральных масел.
При ФЗ, сопровождающимся плотным стулом, возможно пероральное использование раствора лактулозы (с рождения) и макрогола (с 6 месяцев).
Эффективным альтернативным способом лечения ФЗ может являться применение детских смесей на основе частично или высокогидролизированных белков, обогащенных пробиотическими штаммами бактерий и/или пребиотиками, без содержания пальмового масла как основного источника жиров в смеси масел [1, 3, 15]. Некоторые детские смеси, представленные на рынке, позиционируются как «смеси для детей с запорами». Однако доказательная база их эффективности не всегда является достаточной [1, 16].
Младенческая дисшезия
Особую группу составляют дети, страдающие младенческой дисшезией – диссинергией мышц тазового дна и наружного анального сфинктера. Это состояние, получившее название «синдром «пурпурного лица» (purple face baby syndrome).
В педиатрической практике, согласно рекомендаций Римского консен-
суса IV (2016), термином младенческая дишезия (infant dyschezia) обо-
значают, по крайней мере, 10 минут напряжения и крика перед успешным опорожнения кишечника мягким стулом при отсутствии каких-либо проблем со здоровьем у детей до 6-месячного возраста [1]. Полагают, что это является результатом незрелости нервных ганглиев кишечника

Функциональные расстройства дефекации у детей раннего возраста |
97 |
и связано с недостаточной координацией повышения внутрибрюшного давления и сокращения кишки, а также расслабления мышц тазового дна и внутреннего сфинктера.
Впервые указанные признаки, как критерии для установления диагноза младенческая дишезия, были представлены международной группой экспертов в рамках Римского консенсуса II [2, 3].
При младенческой дишезии нарушение координации мышц передней брюшной стенки и тазового дна, усугубляется криком младенца, который увеличивает внутрибрюшное давление.
Симптомы расстройства отмечаются на 1-м месяце жизни. Перед дефекацией у ребенка появляется натуживание в течение нескольких минут, крик, плач, а также наблюдается покраснение лица от напряжения. Симптомы продолжаются в течение 10–15 минут, до появления кашицеобразного или жидкого стула.
Основными симптомами дишезии являются отсутствие позывов к дефекации, самостоятельного стула и возможное образование каловых камней в прямой кишке. Диагноз младенческой дишезии устанавливают на основании критериев, которые представлены в таблице (табл. 13).
Таблица 13
Римские критерии IV диагностики младенческой дишези
Диагноз устанавливают при наличии всех перечисленных ниже признаков у ребенка до 6-месячного возраста:
•по крайней мере 10 минут напряжения и крика перед успешным опорожнением кишечника мягким стулом
•отсутствие каких-либо проблем со здоровьем.
Диагноз устанавливают при рентгенологическом исследовании с использованием рентгеноконтрастных меток. Рентгенологическое исследование прямой кишки и таза нередко позволяет обнаружить у больных дишезией энтероцеле или ректоцеле (шаровидное подкожное выпадение стенки прямой кишки через дефект мышц промежности).
Иногда при эндоскопическом исследовании можно видеть язвеннодеструктивные изменения слизистой оболочки прямой кишки или различную степень выпадения ее, вероятно, из-за чрезмерного напряжения.
Дифференциальный диагноз проводят с функциональными запорами, инертной толстой кишкой, ректоцеле, синдромом раздраженного кишечника с преобладанием запоров и приобретенным и врожденным мегаколоном.
D дифференциальной диагностике младенческой дишезии и функци-
онального запора наиболее важны два фактора: возраст и особенности
98 |
Запоры у детей |
стула [1]. Что касается возраста, то авторы обращают внимание, что все, кроме 3 младенцев, с младенческой дишезией при установлении диагноза были в возрасте младше 6 месяцев. Напротив, направление младенцев с функциональным запором для обследования начиналось после первых 80 дней жизни [3]. Функциональный запор не был диагностирован ни у одного младенца в возрасте меньше чем 80 дней, тогда как половина младенцев с младенческой дишезией были в возрасте до 80 дней после рождения. При установлении диагноза младенческой дишезии средний возраст детей составлял 103±58 дней, тогда как средний возраст детей при установлении диагноза функционального запора составлял в сред-
нем 213±98 дней (P=0,005).
Кроме того, у больных с этими двумя функциональными расстройствами существенно различается характер стула [3]. Так, у 92% больных с функциональным запором стул был твердый, тогда как у 80% больных с младенческой дишезией стул был мягкий (Р<0,001).
Некоторым больным с инертной толстой кишкой и приобретенными мегаколоном (хронический копростаз) запоры могут быть устранены лишь хирургическим путем (субтотальной колэктомии). Однако хирургическое лечение эффективно лишь больным, у которых нет затрудненной дефекации вследствие дисфункции тазового дна. Поэтому прежде, чем предлагать больному с запорами операцию, следует обязательно исключить у него дишезию. Больному проводят аноректальную манометрию, дефектографию и электромиографию. С помощью этих обследований можно понять механизмы, лежащие в основе патогенеза запора [2]. С помощью этих методов нарушения функции тазового дна в той или иной мере наблюдается приблизительно у 50% больных с выраженными запорами.
Лечение дишезии малоэффективно. Родителям следует объяснить, что ребенка необходимо научить расслаблять мышцы тазового дна в то же самое время, когда происходит натуживание [1,3]. Чтобы улучшить процесс тренировки дефекации у младенцев, родителям советуют избегать ректального возбуждения. Эвакуацию кала из прямой кишки нередко приходится осуществлять пальцем после предварительной местной анестезии. Некоторое улучшение при дисфункции тазового дна можно получить с помощью тренировки тазового дна. Cлабительные средства при младенческой дишезии являются ненужными [1].
Прогноз. У больных с резко выраженными нарушениями моторноэвакуаторной функции прямой кишки прогноз серьезный, и могут обсуждаться показания к хирургическому лечению.
Функциональные расстройства дефекации у детей раннего возраста |
99 |
Младенческие колики
Одной из причин задержки стула у новорождённых и детей раннего возраста может явиться избыточное газонаполнение кишки, проявляющееся кишечной коликой и препятствующее нормальному транзиту. Колики у младенцев впервые были описаны Wessel и соавт. в 1954 году [9] как «детский плач, продолжающийся 3 часа в день и более, по меньшей мере, 3 дня в неделю, на протяжении не менее 3 недель». В 2006 году, при подготовке Римских критериев III данная нозология получила следующее определение: «эпизоды повышенной раздражительности, беспокойства или плача, возникающие и завершающиеся без очевидных причин, которые продолжаются 3 часа в день и более, по меньшей мере, 3 дня в неделю, на протяжении не менее одной недели» [3]. Частота возникновения колики варьирует от 5% до 80% [1]. Данное расстройство с одинаковой частотой поражает детей обоих полов, находящихся на естественном и искусственном вскармливании [10]. Этиология колики не изучена. Предложены многочисленные гипотезы о механизмах происхождения заболевания, включая погрешности в диете кормящей матери, нарушения функционирования ЖКТ, различные виды пищевой непереносимости (в том числе связанные с транзиторным снижением активности лактазы), АБКМ, ГЭР, изменение уровня гастроинтестинальных гормонов, нарушение сбалансированного равновесия состава кишечной микрофлоры и др. [11–13, 26].
Диагностика
Основополагающим клиническим симптомом колики является чрезмерный и упорный громкий плач, который в большинстве случаев имеет тенденцию возникать во второй половине дня. Во время каждого эпизода ребенок становится возбужденным, раздраженным и беспокойным, сучит ножками. Также наблюдают покраснение лица и, нередко, урчание в животе. У каждого пациента с подозрением на колику необходимо проведение дифференциальной диагностики клинических симптомов заболевания с АБКМ, ГЭР и транзиторным снижением активности лактазы [3] (рис. 21).
Лечение
Единых критериев для назначения того или иного вида лечения не существует. Рекомендуемым первым шагом в лечении колики является выявление возможных настораживающих симптомов – «тревожных сигналов». При их отсутствии следует оценить технику вскармливания, успокоить лиц, осуществляющих уход за ребенком, и предоставить им общие рекомендации, подчеркивая отсутствие необходимости специфического лечения данного заболевания. Если ребенок находится на естественном
