
220 |
Запоры у детей |
При осмотре стремятся обнаружить фенотипические признаки синдрома слабости соединительной ткани (астеническое телосложение, диспластический фенотип, нарушения осанки, редкая дерматоглифика, гипермобильность суставов, арахнодактилия, склонность к образованию келоидных рубцов, килевидная деформация грудной клетки, множественные гемангиомы). В различных сочетаниях и разной степени выраженности эти признаки выявляются у половины пациентов.
Под диспластическим фенотипом мы понимаем сочетание трёх и более малых аномалий развития (стигм дизэмбриогенеза): гипертелоризм, аномальное расположение сосков, низкий рост волос на лбу и шее, аномальные форма и локализация ушной раковины и др. Описанные изменения не носят синдромального характера, однако информативны в отношении нарушения структуры коллагена – одного из белков экстрацеллюлярного матрикса. В целом, в сочетании с другими признаками – пролапсом клапанов, нарушениями работы клапанных и сфинктерных аппаратов желудочно-кишечного тракта с развитием рефлюкса в проксимальные отделы, повышением подвижности отделов ободочной кишки и почек – эти данные свидетельствуют о дисплазии соединительной ткани, возможно, генетически детерминированной. Скорее всего, именно процессы диспластического характера являются тем неблагоприятным фоном, на почве которого аномалия развития толстой кишки получает свою реализацию.
Инструментальные исследования
Спектр инструментальных методов исследования включает в себя проведение ирригографии, УЗИ, ФГДС и колоноскопии. Необходимость применения этих процедур для постановки диагноза болезни Пайра заключается в обнаружении типичных изменений анатомии ободочной кишки и её брыжейки, а также в исключении других заболеваний, сопровождающихся хроническими запорами и абдоминальным болевым синдромом.
Для исследования эвакуаторной функции толстой кишки в динамике и выявления длительности стаза содержимого на разных уровнях применяется пероральное заполнение кишечника бариевой взвесью и радиоизотопное сканирование с использованием коллоидного раствора золота 98Аu.
Результатом исследований у пациентов с болезнью Пайра является задержка эвакуации содержимого из поперечной ободочной кишки на период более 3х суток. Однако, при прочих равных, радиоизотопное исследование является наиболее безопасным методом регистрации толстокишечного стаза.
Ведущим и наиболее информативным методом исследования в диагностике болезни Пайра является ирригография.
Болезнь Пайра |
221 |
Для контрастирования толстой кишки используется 35% водная взвесь сульфата бария, которую вводят в прямую кишку. Заполнение толстой кишки контрастным веществом производится в положении больного лёжа на спине. Подачу контраста прекращают при поступлении его в нисходящий отдел ободочной кишки пациента. Заполнение нисходящей и слепой кишок происходит самопроизвольно в течение 1–3 минут. Недостаточность клапанного аппарата Баугиниевой заслонки в этих условиях не может быть спровоцирована повышенным давлением в слепой кишке. При соблюдении методики удаётся получить наиболее близкую к реальной картину строения толстойкишкипациента.Такжевыполняютрентгеновскийснимокпрямойкишки в боковой проекции. На этом заканчивается первый этап исследования.
Пациент опорожняет кишечник, после чего он возвращается в рентгеновский кабинет, где ему производится обзорный снимок брюшной полости в вертикальном положении. Смена положения тела играет ключевую роль в лучевой диагностике болезни Пайра, поскольку позволяет оценить степень смещения поперечной ободочной кишки и селезёночного изгиба. На этом исследование заканчивается.
Примерно у половины пациентов с болезнью Пайра в области селезеночного изгиба ободочной кишки отмечается затруднение ретроградного заполнения ее просвета контрастным веществом, по ходу поперечной ободочной кишки определяются множественные копролиты среднего размера (не превышающие 1/2 диаметра кишки). Поперечная ободочная кишка заполняется фракционно, малыми порциями бариевой взвеси.
Селезеночный изгиб у здоровых пациентов располагается в большинстве случаев на уровне ThIX – LI, с наибольшей частотой на уровне ThXII. Смещение в каудальном направлении при смене положения тела отмечается на расстояние, превышающее высоту тела двух поясничных позвонков
снаибольшим количеством наблюдений на уровне LI (42%).
Упациентов с болезнью Пайра расположение селезёночного изгиба в горизонтальном положении несколько выше – на уровне ThVIII – ThXII, однако в 44% случаев изгиб обнаруживается на уровне XII грудного позвонка, что соответствует аналогичным данным в группе здоровых детей. Поэтому говорить о высоком расположении селезёночного угла у пациентов с болезнью Пайра нельзя, однако тем более важен при этом заболевании факт фиксации области изгиба, что при исследовании рентгенограмм подтверждается малой его смещаемостью. В вертикальном положении тела селезёночный изгиб у больных детей определяется на уровне ThVIII – LI,
снаибольшим количеством наблюдений в области XI – XII грудных позвонков. Смещение изгиба у каждого ребёнка с болезнью Пайра остается в пределах высоты тела одного поясничного позвонка.
222 |
Запоры у детей |
Совершеннодругаякартинаотмечаетсяприисследованииобластипечёночного изгиба ободочной кишки. Расположение печёночного изгиба, как у здоровых детей, так и у пациентов с болезнью Пайра отличается большей вариабельностью – в горизонтальном положении уровни ThX – LIII и ThXI – LIII соответственно. Чаще других в горизонтальном положении ребёнка печёночный изгиб определяется в области верхних поясничных позвонков. Смещение печёночного изгиба при смене положения тела у пациентов с болезнью Пайра и здоровых детей происходит в пределах высоты тел трёх поясничных позвонков индивидуально в каждом случае. Таким образом, в вертикальном положении печеночный изгиб у здоровых детей и пациентов в большинстве случаев располагался на уровне средних поясничных позвонков (LII – LIV).
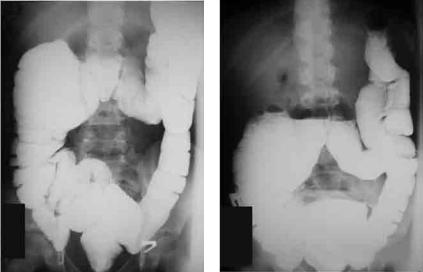
Стойкий перегиб кишечной трубки в области селезёночного изгиба ободочной кишки также является частой находкой среди пациентов с болезнью Пайра. В этих случаях форма селезёночного изгиба может быть представлена «двустволкой»: дистальный участок поперечной кишки располагается на протяжении в тесном контакте с проксимальным участком нисходящей кишки, образуя неподвижный блок, который сохранялся независимо от положения пациента и степени заполнения кишки контрастным веществом (рис. 42, рис. 43). У здоровых детей такого строения ободоч-
ной кишки мы не встретили.
Рис. 42. Ирригограмма пациента К., 10 лет, |
Рис. 43. Ирригограмма пациента К., 10 лет, |
горизонтальное положение |
вертикальное положение |
Болезнь Пайра |
223 |
Аналогичная картина в области печёночного изгиба является сравнительно редким наблюдением и встречается не более чем в 10% случаев. У пациентов с болезнью Пайра визуально определяется удлинение поперечной ободочной кишки, а также смещение последней в каудальном направлении в вертикальном положении.
Так, у здоровых детей, нижняя граница изображения поперечной ободочной кишки в горизонтальном положении располагается на разных уров-
нях от LII до LV с наибольшей частотой в области II поясничного позвон-
ка (40%). В вертикальном положении отмечается смещение этого участка кишки на расстояние, не превышающее высоты тела одного поясничного позвонка.
У пациентов с болезнью Пайра поперечную ободочную кишку в горизонтальном положении одинаково часто определяют на уровнях от LIV до крестцово-подвздошного сочленения, при смене положения наблюдается значительное смещение ее в каудальном направлении - на расстояние, превышающее высоту тела двух поясничных позвонков. При этом с наибольшей частотой кишку визуализировали глубоко в полости малого таза до уровня межвертельной линии.
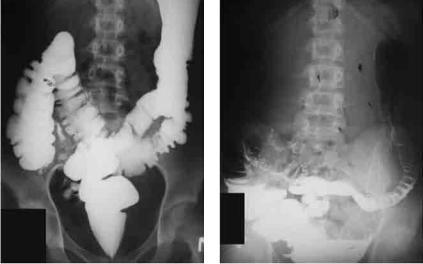
Гаустральный рисунок восходящего и нисходящего отделов ободочной кишки у больных детей, как правило, не подвержен изменениям, однако поперечная ободочная кишка отличается сглаженностью гаустр. У 20% пациентов гаустрация поперечного отдела отсутствует, а кишка представляет собой гладкостенную трубку. У этих детей отмечают значительное расширение поперечного отдела в наиболее провисающей его части. Также, для этой группы пациентов характерен эффект «двойного контрастирования» толстой кишки после опорожнения от контрастной массы. Это связано, по-видимому, с перераспределением воздуха в просвете кишки и равномерным распределением частичек бариевой взвеси по стенке (рис. 44, рис. 45).
Характерным признаком наличия препятствия по ходу кишечной трубки у детей является депонирование большого количества остаточного контрастного вещества по ходу ободочной кишки ребёнка после самостоятельной (иногда неоднократной) дефекации пациента. У здоровых детей после самостоятельного однократного опорожнения от контрастного вещества на рентгенограммах получают рельеф слизистой оболочки толстой кишки без признаков депонирования в каком-либо отделе.
Среди дополнительных рентгенологических находок следует обращать внимание на рефлюкс контрастного вещества в тонкую кишку, который мы наблюдали у 52% детей с болезнью Пайра. При рефлюксе, от 15 до 35 см подвздошной кишки было заполнено контрастным веществом, а по-
224 |
Запоры у детей |
Рис. 44. Ирригограмма пациентки П., 14 лет, |
Рис. 45. Ирригограмма пациентки П., 14 лет, |
горизонтальное положение |
вертикальное положение |
сле опорожнения кишки явления рефлюкса сохранялись у 48% пациентов с цекостазом.
Сочетание трансверзоптоза с долихосигмой присуще практически половине пациентов с болезнью Пайра.
На основании собственных исследований нами выделены характерные рентгенологические особенности строения и функции толстой кишки при болезни Пайра у детей.
К основным признакам мы относим:
•фиксация области селезёночного изгиба в левом подреберье независимо от положения тела и степени заполнения ободочной кишки: смещение изгиба в пределах высоты тела одного поясничного позвонка;
•перегиб кишечной трубки в селезёночном изгибе;
•уменьшение величины угла селезёночного изгиба при смене положения тела;
•изолированное удлинение поперечного отдела в составе ободочной кишки;
•«провисание» ПОК – расположение нижней границы силуэта отдела дистальнее уровня LIV независимо от положения тела;
•выраженная подвижность ПОК – в вертикальном положении ребёнка смещение отдела в каудальном направлении на расстояние, превышающее высоту тел двух поясничных позвонков;

Болезнь Пайра |
225 |
•изолированное увеличение резервуара поперечного отдела в составе ободочной кишки;
•расширение поперечно-ободочной кишки;
•нарушение моторно-эвакуаторной функции поперечно-ободочной кишки: снижение сократительной способности продольной мускулатуры, гипотония циркулярных мышц и ригидность стенки;
•стаз контрастного вещества в ПОК после опорожнения от содержимого.
Дополнительные признаки:
•затруднение ретроградного пассажа в области селезёночного изгиба при пассивном поступлении контрастной массы в толстую кишку ребёнка;
•копролиты по ходу толстой кишки ребёнка проксимальнее селезёночного изгиба при хорошей и удовлетворительной подготовке дистальных отделов;
•стаз содержимого в слепом и восходящем отделах ободочной кишки после опорожнения от контрастного вещества;
•цеко-илеальный рефлюкс;
•долихосигма.
Для рентгенологической верификации диагноза у ребёнка любого возраста на рентгенограммах толстой кишки должны быть выявлены все основные признаки болезни Пайра, картина может быть расширена любым количеством дополнительных признаков.
Ультразвуковое исследование
Всем детям с жалобами на хронические запоры и боли в животе рекомендуется проводить ультразвуковое исследование в В-режиме, а также цветное допплеровское картирование (ЦДК) и импульсно-волновую допплерографию (ИВД) сосудов в составе брыжейки поперечной ободочной кишки в положениях стоя и лежа на спине. При эхографии в В-режиме оценивают ультразвуковые свойства печени, поджелудочной железы, желчного пузыря и желчных протоков, а также почек и мочевыводящих путей. ЦДК и ИВД применяют для изучения верхней брыжеечной артерии и доступных осмотру ветвей, верхней брыжеечной вены и притоков. Для каждого сосуда брюшной полости определяют диаметр (d), пиковую систолическую скорость кровотока (Vmax), конечно-диастолическую скорость кровотока (Vmin). Для артериальных стволов автоматически определяли индекс периферического сопротивления, или индекс резистентности (RI).
При ультразвуковом допплеровском исследовании сосудов бассейна верхней брыжеечной артерии обнаруживаются изменения показателей
226 |
Запоры у детей |
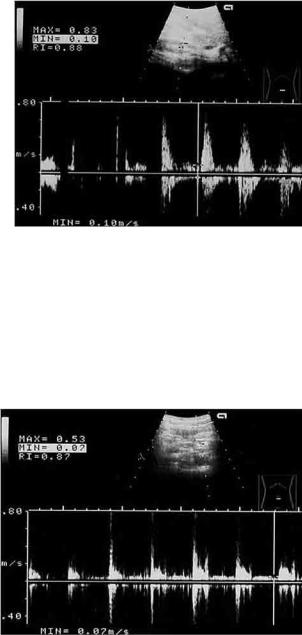
Рис. 46. Допплерограмма верхней брыжеечной артерии пациента К., 14 лет
линейного кровотока. Для артериальных сосудов характерно снижение линейной скорости кровотока при сохранении высоко-
го периферического сопротивления. В области ветвей верхней брыжеечной вены определяются извитость хода, перегибы, с расширением просвета сосудов на периферии и выраженным снижением линейной скорости кровотока.
Так на конкретном примере выявляется снижение скорости линейного кровотока по верхней брыжеечной артерии: Vmax = 0,83 м/с; Vmin = 0,10 м/с; RI = 0,88 (нормальные значения показателей Vmax = 1,36 ± 0,16 м/с;
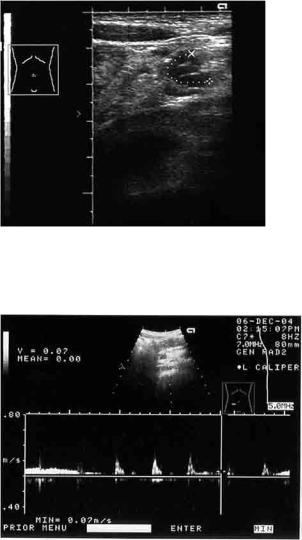
Vmin = 0,21 ± 0,03 м/с; RI = 0,84 ± 0,01 [48]) (рис. 46). Показатели ветвей верхней брыжеечной артерии: Vmax = 0,53 м/с; Vmin = 0,07 м/с; RI = 0,87 (рис. 47). Верхняя брыжеечная вена имеет обычный ход и размер, на уровне
Рис. 47. Допплерограм-
ма ветви верхней брыжеечной артерии паци-
ента К., 14 лет
Болезнь Пайра |
227 |
Рис. 48. Сонограмма брыжейки поперечно-ободочной кишки пациента К., 14 лет
пупка справа определяется заворот брыжейки поперечной ободочной кишки и сосудов в её составе на 360 градусов (рис. 48). Дистально от заворота
диаметр ветвей верхней брыжеечной вены 3,7 мм, линейная скорость кровотока по ней снижена: Vmax = 0,24 м/с; Vmin = 0,07 м/с (нормальные зна-
чения показателей Vmax = 0,36 ± 0,03 м/с; Vmin = 0,22 ± 0,02 м/с) (рис. 49).
Рис. 49. Допплерограм-
ма ветви верхней бры-
жеечной вены пациента К., 14 лет
Результаты морфологических и иммуногистохимических исследований
Макроскопическое исследование. В 20% случаях диаметр резециро-
ванной кишки существенно увеличен (до 5–6 см), при этом расширение от-
228 |
Запоры у детей |
мечается преимущественно в средней части макропрепарата. Стенка кишки в большинстве наблюдений истончена или, реже, несколько утолщена. Стенка кишки на разрезе белесого цвета, плотной консистенции, уплотнена. В половине наблюдений обнаруживается сглаженность и бледность окраски слизистой оболочки. Брыжейка кишки и сальник деформированы, с рубцовыми изменениями.
Микроскопическое исследование. В слизистой оболочке поперечной ободочной кишки определяется уплощение эпителия, уменьшение количества желез. В собственной пластинке слизистой оболочки обнаружены очаговые лимфо-гистиоцитарные инфильтраты, отмечается разрастание грубоволокнистой соединительной ткани (см. рис. 50 на цв. вклейке).
В подслизистом слое стенки удалённой кишки обнаруживаются явления липофиброза – массивное разрастание грубых соединительнотканных волокон с обилием жировых включений. Степень выраженности склеротических изменений находится в прямой зависимости от возраста пациента и продолжительности заболевания. У пациентов с давностью заболевания более 10 лет склеротический процесс резко выражен, обнаруживаются кровеносные сосуды с суженным просветом за счёт периваскулярного склероза. Склеротические изменения затрагивают и стенки сосудов, что проявляется в их утолщении и сужении просвета вплоть до полной облитерации. В области подслизистого слоя, наряду с кровеносными сосудами типичного строения, обнаружены сосуды гломусного типа с варикозным расширением, что свидетельствует о нарушении кровообращения в органе, дополнительном факторе ишемизации тканей, способствующем развитию склероза.
Наиболее яркие изменения, отражающие стадийность течения заболевания, отмечены при исследовании мышечной оболочки стенки поперечной ободочной кишки. В наружном и внутреннем мышечных слоях кишечной стенки определяются признаки истинной гипертрофии – слои утолщены, миоциты увеличены в объёме с гиперхромными ядрами (см. рис. 51 на цв. вклейке).
Наряду с гипертрофическими явлениями определяется разрастание соединительной ткани по ходу слоёв и между отдельными миоцитами в виде перегородок, что приводит в последующем к их атрофии. Такие изменения структуры мышечной оболочки кишки характерны для пациентов в возрасте до 10 лет со сравнительно коротким анамнезом заболевания.
Постепенное истощение ресурса клетки приводит к снижению её работоспособности и развитию дегенеративных процессов. При прогрессировании заболевания в наружном продольном мышечном слое наряду с гипертрофией волокон определяются признаки атрофии мышечных клеток, что проявляется в неравномерности их окраски, появлении светлых ваку-
Болезнь Пайра |
229 |
олей в цитоплазме, перемещении деформированных уменьшенных ядер в периферические отделы клеток.
Склеротические изменения в таких препаратах выражены в значительно большей степени, фиброзные перегородки между миоцитами утолщаются, склерозируются, мышечная оболочка приобретает ячеистый рисунок при окраске препарата по Ван-Гизон.
Массивное разрастание соединительной ткани определяется также по ходу кровеносных сосудов мышечной оболочки, сдавливая их просвет.
Склеротический процесс распространяется также на нервные ганглии межмышечного и подслизистого нервных сплетений, которые окружены плотным кольцом соединительной ткани. В составе нервных узлов обнаруживаются ганглиозные клетки с явлениями вакуольной дистрофии у пациентов с коротким анамнезом и резко дистрофичные клетки при длительно текущем процессе. В ткани серозной оболочки кишки также определяется разрастание соединительной ткани.
Брыжейка поперечной ободочной кишки представлена жировой тканью с участками фиброза, определяется периваскулярный и очаговый склероз, деформированные кровеносные сосуды, а также крупные лимфоидные фолликулы с расширенным просветом синусов мозгового слоя. Аналогичная картина обнаружена в препаратах большого сальника, в ткани которого также выявлены участки фиброзной ткани и полнокровные сосуды с широким просветом.
При иммуногистохимическом исследовании белкового состава соединительной ткани участков кишечной стенки было обнаружено превалирование коллагена III типа. Коллагеновый белок этого типа является основным для грубоволокнистой (рубцовой) соединительной ткани, что подтверждает необратимость склеротических процессов в стенке кишки.
Врезультате проведённых исследований гистологической структуры
ихимического состава тканей поперечной ободочной кишки очевидным, что все слои кишечной стенки подвержены глубоким изменениям. В связи с разрастанием грубоволокнистой соединительной ткани, нарушением кровообращения в стенке кишки, дистрофическими изменениями клеток в нервных узлах этот участок кишки с течением времени неизбежно теряет способность к выполнению сократительной функции.
Принципы лечения
В лечении болезни Пайра применяются консервативные и хирургические методы.
Консервативная терапия включает в себя диетическое питание (назначение высококалорийной пищи с добавлением растительной клетчат-
