
Язык зеркало организма
.pdf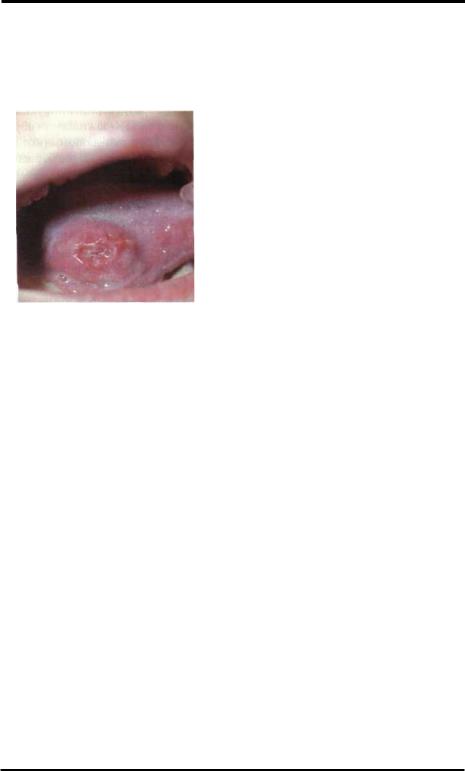
ПОРАЖЕНИЯ ЯЗЫКА ПРИ СПЕЦИФИЧЕСКИХ ИНФЕКЦИЯХ
Туберкулёзная волчанка, по данным разных авторов, встречается в полости рта довольно часто (от 30 до 70% всех случаев этой формы заболевания). Выделяют 4 клинических формы туберкулёзной волчанки слизистой оболочки полости рта (Г.Х.Хачатурьян, К.Е.Орлова, 1960):
1. Ограниченная овальная язва
(рис.4- 12) с
подрыт
ыми
краями и боль шим количес твом свежих, легко кровото
Рис.4-12-. Туберкулёзная |
чащих |
|
гранул |
||
язва языка. |
||
яций |
||
|
(гранулирующая по верхность язвы напоминает вид сочной
малины). Язвенные поражения локализу ются на десне и губах. При прогрессировании процесса отмечают рассасывание костных структур альвеолярного края, приводящее к расшатыванию и выпаде нию зубов.
2. Рецидивы изъязвлений на участ ках, заживших рубцеванием язв, где пери одически появляются бугорки. Чаще по ражаются губы. Губы увеличены, плотные, с глубокими болезненными трещинами на красной кайме. Отмечается обилие
гнойных и кровянистых корок, под которыми обнаруживаются глубокие язвенные участки неправильных очертаний, покрытые серовато-жёлтым налётом. Эта форма характеризуется торпидным течением.
3. Формы, наиболее типичные для волчаночного процесса в полости рта. Характеризуются папилломатозными разрастаниями с локализацией на мягком и твёрдом нёбе. На фоне язвенно-бугоркового процесса или диффузного туберкулёзного инфильтрата появляются папилломатозные разрастания. При распаде бугорков образуются глубокие язвы, а при локализации на нёбе может отмечаться его прободение. В целом очаг поражения плотный, бугристый, имеются глубокие углубления (трещины).
4.Рубцовая, гладкая поверхность (вследствие заживления изъязвлений) с единичными бугорками, образующаяся при хроническом волчаночном процессе на слизистой оболочке полости рта. Рубцевание изъязвлений на красной кайме губ и в приротовой области приводит к сужению ротовой щели.
Для всех форм волчанки полости рта характерен регионарный лимфаденит. Язвенные формы иногда осложняются рожистым воспалением.
На языке туберкулёзная волчанка описывается довольно редко. Обычно
на спинке языка образуются язвенные "площадки", состоящие из распадаю-
щихся бугорков и покрытые грануляциями и вегетациями мясо-красного цвета. При этом изъязвившиеся бугорки сливаются вместе и образуют мягкие, красные, легко кровоточащие грануляции, покрытые желтовато-серым распадом. По периферии иногда можно заметить нераспавшиеся бугорки величиной с саговое зерно. Часто такие участки образуют обширные, малоболезненные бляшки, инфильтрата.

ГЛАВА 4
Цитологическая диагностика обычно неэффективна: микобактерии в язвах находят очень редко. В отличие от обычного язвенно-мембранозного стоматита, язвенная форма волчанки почти не сопровождается перифокальными воспалительными явлениями. Такие язвы с грануляциями и вегетациями могут
существовать довольно долго. При распространении процесса очаги поражения |
|
|||||||||
могут расти по периферии, сливаться между собой, образуя серпигинирующие |
|
|||||||||
участки, в центре которых наступает регресс элементов. При заживлении обра- |
|
|||||||||
зуется рубец, на котором могут вновь высыпать новые бугорки-люпомы(в отли- |
|
|||||||||
чие от сифилиса, когда на рубцах новые папулы никогда не высыпают), распа- |
|
|||||||||
дающиеся в новые язвы. |
|
|
|
|
|
|
|
|
|
|
Регионарные лимфатические узлы, как правило, увеличиваются и делают- |
|
|||||||||
ся эластично-плотными (Boix M. с соавт., 1987). В пунктате обнаруживаются |
|
|||||||||
эпителиоидные клетки, иногда - казеозный распад. Реакция Пирке положитель- |
|
|||||||||
на почти у 90% больных. |
|
|
|
|
|
|
|
|
|
|
Язвенная форма туберкулёзной волчанки в полости рта может осложнять- |
|
|||||||||
ся рожистым воспалением и очень редко (в 4% случаев, по Б.М.Пашкову, 1963) |
|
|||||||||
- раковым перерождением. |
|
|
|
|
|
|
|
|
|
|
■ . . . |
Милиарный язвенный туберкулёз |
|
||||||||
|
слизистой оболочки полости рта. (Рис.4-13). |
|
||||||||
|
Язвенный туберкулёз полости рта развивается |
|||||||||
|
вторично |
|
вследствие |
|
аутоинокуляции |
из |
||||
|
открытых |
очагов туберкулёза в лёг, ки-х |
|
|||||||
|
шечнике, |
гортани, |
однако |
описаны |
случаи |
|||||
|
гематогенной |
|
манифестации |
туберкулёзной |
||||||
|
инфекции из очага в языке (Hashimoto Y. с соавт., |
|
||||||||
|
1989; Zivkovic D. с соавт., 1993). Реакция Пирке |
|
||||||||
|
вследствие анергии часто бывает отрицательной, |
|
||||||||
|
однако в соскобах со дна язв нередко |
|
||||||||
|
обнаруживаются микобактерии. |
|
|
|
|
|||||
|
Начальным |
элементом |
являются |
мель- |
||||||
|
чайшие бугорки, быстро сливающиеся и обра- |
|||||||||
|
зующие язву, по периферии и на дне которой |
|||||||||
|
можно обнаружить |
ещё |
не |
распавшиеся - |
ма |
|||||
Рис.4-13: Милиарный ленькие |
милиарные |
бугорки(слившиеся |
ту- |
|
||||||
язвенный туберкулёз беркулёзные |
фолликулы, состоящие |
из |
скоп- |
|||||||
языка. |
лений |
|
лимфоцитов, |
плазмоцитов |
|
и |
||||
эпителиоидных клеток с гигантскими клетками в центре). Однако, довольно часто туберкулёзные фолликулы могут и не определяться. На месте язвы возникают очаги некроза с полным разрушением эластических и коллагеновых волокон. По периферии язвы часто обнаруживаются милиарные абсцессы жёлтого цвета - зёрна Треля. Отмечается сильная болезненность изъязвлений, гиперсаливация. Эту форму туберкулёза отмечают и на слизистой оболочке боковых и вентральной поверхностей языка.
Количество язв на языке обычно не превышает1-3 (Bilyk M.A. с соавт., 1984). Элемент чаще имеет вид узкой глубокой трещины (при локализации на

ПОРАЖЕНИЯ ЯЗЫКА ПРИ СПЕЦИФИЧЕСКИХ ИНФЕКЦИЯХ
боковых поверхностях языка), однако на спинке языка мы наблюдали язвы округлой или овальной формы, диаметром 5-10 мм, с характерными зазубренными краями. Основание язвы не имеет плотного инфильтрата и при ощупывании представляется мягким. Края слегка подрытые, неровные, как бы нависающие. Особенно это характерно для глубоких трещин на языке. Дно покрывается вялыми грануляциями и вегетациями с желтовато-серым налётом, при соскабливании которого очень легко возникает кровотечение. Язва, как правило, отличается сильной болезненностью. Как и при туберкулёзной волчанке, эти язвы не имеют резко выраженных перифокальных воспалительных явлений, в отличие от язвенного стоматита пиококкового или фузоспириллёзного происхождения. Длительно существующие болезненные трещины могут иметь по краям папилломатозные разрастания. Изредка процесс может приобретать шанкриформный характер (В. Н. Мордовцев, М.И.Шаповал,1995). Как отмечают PrabhuS.R. с соавт. (1978), Rauch D.M., Friedman E. с соавт. (1978), язвенный туберкулёз языка нередко служит первым симптомом туберкулёза внутренних органов. И ногда его ошибочно принимают за рак (Dimitrowa I. с соавт., 1981).
Колликвативный туберкулёз, или скрофулодерма. В полости рта
встречается очень редко, главным образом на языке. Появляется вначале плотный, а затем быстро размягчающийся глубокий узел, который вскрывается несколькими фистулёзными отверстиями. Узел развивается медленно и безболезненно, без бурных воспалительных явлений и имеет строение гранулёмы, отличаясь от сифилитической гуммы меньшей плотностью. После размягчения и вскрытия образовавшаяся туберкулёзная язва, в отличие от сифилитической, имеет подрытые, малоинфильтрированные края, с тенденцией распространения по периферии; отделяемое её жидкое, гноеобразное. Дно не имеет плотного инфильтрата, покрыто вялыми грануляциями и серовато-жёлтым налётом.
Неспецифические проявления экстраоральных форм туберкулё-
за. Как известно, даже при наличии длительно текущих, диссеминированных и манифестных форм заболевания полость рта нередко остается сохранной. В таких случаях в ней иногда находят так называемые неспецифические проявления общей туберкулёзной инфекции. Так, Sementsov I.Ia. (1995), описывает появление "чёрного волосатого" языка; Shaikh А. с соавт. (1991) отмечает складчатый язык как нередкую находку у больных легочным туберкулёзом. Наконец, нельзя забывать, что интраоральные очаги туберкулёзной инфекции могут встречаться у ВИЧ-инфицированных больных (de Pablo M.A. с соавт., 1994).
Дифференциальная диагностика проводится с неспецифическими изъязвлениями слизистой оболочки полости рта различного, в том числе вирусного, генеза, трофическими и декубитальными язвами, медикаментозными гиперпластическими реакциями у гиперчувствительных лиц, отдельными формами пузырных заболеваний (сопровождающихся инфильтрацией), эрозивным сифилидом и пр. Диагноз устанавливается совместно с фтизиатром. В диагностике большую ценность имеют туберкулиновые пробы. Лечение проводится в специализированных медучреждениях, внимание уделяют санации полости рта, устранению очагов одонтогенной инфекции и травмирующих слизистую оболочку полости рта агентов.

ГЛАВА 4
ЛЕПРп
Возбудитель заболевания - грамположительная кислотоустойчивая микобактерия Ганзена-Нейссера. Источником инфекции могут явиться предметы, содержащие микобактерии, воздух, пища, которые заражаются больными, выделяющими лепрозные палочки в большом количестве. Основной путь передачи - воздушно-капельный, реже - чрескожный при повреждении кожных покровов. Инкубационный период несколько лет.
Существует несколько путей распространения лепрозной инфекции. Контактный деструирующий рост лепрозного очага происходит при разрушении тканей в процессе заболевания и размножении микобактерии Ганзена. Так, лепрозный процесс в толще слизистой оболочки носа может распространяться на слизистую оболочку твёрдого нёба, лепрозное поражение кожи губ - на слизистую оболочку преддверия рта. Другой путь - лимфогенный; не исключено также гематогенное и интраканаликулярное метастазирование палочки Ганзена соответственно через верхнечелюстную артерию, трахею и глотку.
Выделяют несколько клинических разновидностей лепры. Лепроматозный тип наиболее злокачественный. На коже образуются эритематозно-пигмент- ные пятна без чётких очертаний, неправильной формы, основание пятен инфильтрируется, и они выступают над поверхностью кожи. При локализации пятен на лице возникают характерные деформации (fades leonina). Кожа в зоне инфильтрации становится напряжённой, глянцевой (за счёт гиперфункции сальных желёз), лоснящейся, а иногда (при поверхностно расположенном инфильтрате) имеет вид апельсиновой корки. Инфильтраты часто приобретают си- нюшно-бурый оттенок из-за пареза сосудов и гемосидероза. Кроме того, как в зоне инфильтраций, так и вне их появляются бугорки и узлы(лепромы) размером 2-3 мм в диаметре, красновато-ржавого цвета и плотно-эластической консистенции. Постепенно лепромы изъязвляются. Язвенная поверхность имеет обычно крутые, иногда подрытые инфильтрированные края, которые могут сливаться, образуя обширные язвенные дефекты, заживающие неровным рубцом. Слизистая оболочка, поражаемая почти всегда при лепроматозном типе, становится отёчной, гиперемированной, с большим количеством мелких эрозий.
В зонах поражения на коже и слизистых оболочках всегда ослабевает и исчезает температурная, болевая и тактильная чувствительность (вследствие восходящего неврита).
Туберкулоидный /иииявляется более лёгким, характеризуется множественными эритематозными пятнами и плоскими мелкими, красновато-синюшны- ми папулами полигональной формы, склонными к слиянию в бляшки с резко очерченным валикообразно приподнятым округлым или полициклическим краем и склонностью к периферическому росту. Постепенно центральная часть бляшек атрофируется, гипопигментируется, шелушится ("фигурный туберкулоид"). В некоторых случаях наблюдаются красно-бурые гладкие узлы, похожие на саркоидные образования.

ПОРАЖЕНИЯ ЯЗЫКА ПРИ СПЕЦИФИЧЕСКИХ ИНФЕКЦИЯХ
Неопределённый тип в полости рта не встречается. Диморфный тип характеризуется поражением кожи и слизистых оболочек, как при лепроматозном типе, и нарушением чувствительности, как при туберкулоидном.
Лепрозные поражения слизистой оболочки рта претерпевают4 стадии развития: инфильтрацию, бугорки, язвы, рубцы. Нередко у одного больного можно наблюдать все 4 стадии процесса.
Каждая стадия лепрозного поражения характеризуется определёнными признаками. Процесс начинается обычно с образования ограниченного поверхностного инфильтрата, когда слизистая оболочка утолщается, возвышается над уровнем подлежащей основы, принимает серо-белую или тёмно-синюю окраску.
В продолжении лепрозного процесса во рту могут развиваться бугорки0,1- 0,5 см в диаметре, располагающиеся бессистемно. При возникновении они плотные, в дальнейшем размягчаются; цвет их вначале матово-розовый, светлее окружающей слизистой оболочки, поверхность блестящая. Наиболее частая локализация бугорков - твёрдое и мягкое нёбо, язык и губы.
Язвенная стадия является следствием распада бугорков или инфильтратов, однако бугорки иногда не изъязвляются и при регрессировании рубцуются. Язвы в начале своего развития располагаются на месте бывших бугорков или инфильтратов и имеют небольшие размеры. Основание изъязвлений бугристое, серобелого цвета, края мягкой консистенции и неравномерно приподняты. В отделяемом язв - большое количество микобактерий Ганзена. В случаях прогрессирования процесса возможно повреждение костных структур в основании язвы, что особенно заметно при локализации язв на дёснах(развивается пародонтит) и спинке носа (седловидная деформация).
Стадия рубцевания может развиваться без предшествующего изъязвления бугорков, когда инфильтрат бугорков размягчается и замещается соединительной тканью, однако рубцевание чаще является следствием заживления язв. Лепрозные рубцы круглые или в виде полос, лучистые, гладкие, блестящие, белого цвета. В зависимости от локализации рубцов могут отмечаться деформации мягких тканей: мягкого нёба, язычка, языка и т.д.
Динамика гистопатологических изменений при лепре в полости рта отражена в исследованиях В.В.Паникаровского, М.В.Бусыгиной, А.С.Григорь-
яна(1968).
Лепрозные поражения языка развиваются вслед за лепрозными изменениями в глотке. Элементом поражения является бугорок, располагающийся на спинке языка по средней линии. На боковых поверхностях языка бугорки наблюдаются редко. Язык инфильтрируется, увеличивается в размере, его подвижность затруднена, речь становится невнятной. На инфильтрированной поверхности языка бугорки плотные, поверхность их плоская, основание широкое. Поверхность бугорков блестящая, иногда покрыта беловатым налётом вследствие слущивания эпителия. Нередко развивается лепрозный глоссит вследствие проникновения бугорков в толщу языка, образования на спинке валикообразных возвышений с глубокими бороздами. При язвенном распаде бугорков образуются язвы с зубчатыми, подрытыми, инфильтрированными краями и неглубо-
______________________________ ГЛАВА 4 _______________________
ким, шероховатым, покрытым серым налётом дном. В дальнейшем образуются рубцы (бледные, блестящие, поверхностные), имеющие различную форму.
В диагностике заболевания важное значение имеет отсутствие болезненности вследствие поражения чувствительных нервных волокон. Обычнолепрозные изменения слизистой оболочки полости рта возникают вслед за поражениями кожи и слизистой оболочки носовой полости.
Дифференциальный диагноз проводится с тяжёлыми формами стоматитов, неспецифических и специфических изъязвлений полости рта, включая ВИЧ-инфекцию, опухолевые поражения, сифилис.
Особенно важна диагностика начальных и ранних проявлений лепры, которые могут быть в виде единичных или немногочисленных эритематозных, гипохромных пятен, мелкопапулёзных (напоминающих лихеноидные) сгруппированных высыпаний, овальных приподнятых инфильтраций, розеолоподобной сыпи, кольцевидных фигурных эритем, мелкоочаговых множественных сливных инфильтратов, напоминающих "мраморную синюшность" при озноблении, состояниями типа акроцианоза, различными застойными эритемами. Важными критериями диагностики лепры являются расстройства поверхностной чувствительности и трофические изменения, обусловленные поражением кожных нервных окончаний в очагах поражения. А.А. Ющенко (1995) советует думать о лепре во всех случаях не регрессирующих при проведении обычной терапии высыпаний (эритема, гипер- и гипопигментные пятна, папулы, инфильтраты, бугорки). Функциональные пробы с никотиновой кислотой, горчичником, на потоотделение помогают выявить характерные для лепры очень ранние поражения периферической нервной системы, которые, кроме нарушений поверхностных видов чувствительности (а иногда и до появления этих нарушений), проявляются различными вазомоторными, секреторными и трофическими расстройствами.
Для ранних проявлений лепры, особенно нетипичных её форм, характерны "мраморность" кожи, не исчезающая при согревании, и стойкая синюшность при охлаждении; "воспламенение" и отёк высыпаний (включая и ещё невидимые элементы) после внутривенного введения 5-10 мл 1% раствора никотиновой кислоты; более бледная окраска этих высыпаний по сравнению с окружающей кожей после аппликации горчичника.
Лечение проводится в специализированных стоматологических кабинетах при лепрозориях с учётом контагиозности лепры. Применяют специфические противолепрозные препараты (дапсон, сульфетрон, лампрен и др.). Санация и гигиена полости рта - непременные мероприятия до и после появления лепрозных поражений.
ПОРАЖЕНИЯЯЗЫКАПРИ СПЕЦИФИЧЕСКИХИНФЕКЦИЯХ
ГОНОРЕЯ
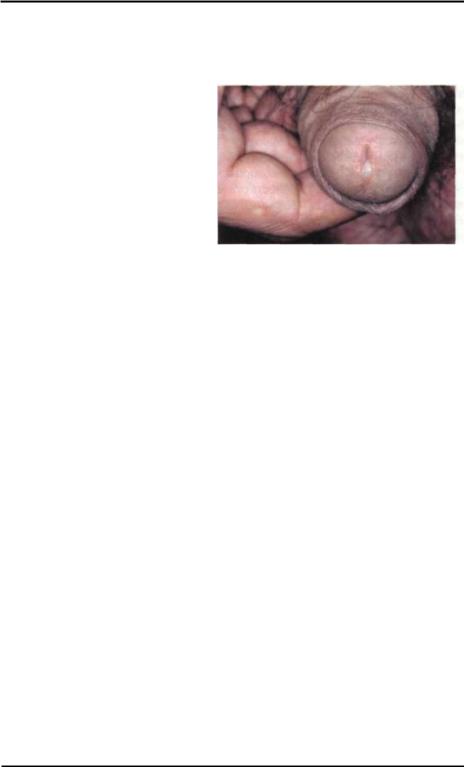
Гонорея - |
инфекционное |
|
за- |
|
|
|
|
|
|
||||
болевание, вызываемое |
гонокок- |
|
|
|
|
|
|
||||||
ками рода Neisseria (открыты в |
|
|
|
|
|
|
|||||||
1879 г. Neisser), |
передающееся |
|
по- |
|
|
|
|
|
|
||||
ловым |
путём (рис.4-14). Это |
|
наи- |
|
|
|
|
|
|
||||
более |
распространённое |
|
венери- |
|
|
|
|
|
|
||||
ческое |
заболевание. |
При |
|
|
|
|
|
|
|||||
половом |
контакте |
инфекция |
- |
|
|
|
|
|
|
||||
ражает мочеполовые органы, сли- |
|
|
|
|
|
|
|||||||
зистые |
оболочки, |
выстланные |
|
|
|
|
|
|
|||||
многослойным |
плоским |
|
эпите- |
|
|
|
|
|
|
||||
лием (влагалище, глотка и |
|
т.п.). Рис.4-14: Гонорея (гнойные выделе- |
|
|
|||||||||
Заболевание |
редко |
передаётсяни из у ретры). |
|
|
|
|
|||||||
внеполовым путём (через поцелуи, загрязнённые выделениями руки, через |
|
|
|||||||||||
предметы личной гигиены). Новорождённые заражаются при прохождении |
|
||||||||||||
родовых |
путей |
инфицированной |
матери. Гонококки, прикрепляясь |
к |
|
||||||||
эпителию, проникают через его клетки или межклеточные пространства в |
|
||||||||||||
подслизистый слой, где вызывают воспалительную реакцию. Они не только |
|
||||||||||||
мигрируют по поверхности слизистых оболочек, но и лимфогенно переносятся |
|
129 |
|||||||||||
в отдалённые мочеполовые органы. Проникая в кровь, гонококки вызывают |
|
||||||||||||
транзиторную |
бактериемию |
и |
в |
исключительных |
случаях |
могут |
|||||||
диссеминировать |
в |
различные |
органы |
с |
образованием |
гонококковых |
|||||||
метастазов или способствуют развитию сепсиса. Гонорея отличается высокой контагиозностью.
Инфекция распространяется больными, часто не имеющими выраженных симптомов болезни. Эпидемиологическую опасность представляют больные со штаммами гонококков, продуцирующими пенициллиназу ф-лактамазу), устойчивыми к пенициллину и ампициллину, а также со штаммами гонококков с генетически обусловленной устойчивостью к другим антибиотикам и сульфаниламидам. Определённая роль в защите от инфицирования принадлежит бактериальному антагонизму слизистой оболочки (см. главу 1).
Хотя внедрение гонококков сопровождается специфическими иммунными реакциями, истинного постинфекционного иммунитета при этом не вырабатывается. После выздоровления может наступить повторное заражение(реинфекция). При наличии осумкованного очага хронической гонореи возможна суперинфекция.
Инкубационный период при гонорее колеблется от 1 дня до 1 месяца, в среднем 2-5 дней. В отличие от других урогенитальных инфекций, гонококковая не имеет характерных клинических особенностей и часто бывает смешанной с хламидиями (30-60% случаев), а также с трихомонадами, уреаплазмами, микоплазмами, гарднереллами и др. В указанных случаях инкубационный пе-

|
|
|
|
|
|
|
|
ГЛАВА 4 |
|
|
|
|
|
|
Si |
|
|
риод удлиняется. В 80% случаев хламидии являются причиной постгонорей- |
|||||||||||
|
||||||||||||||
|
|
ных воспалительных процессов. Без лечения гонококки сохраняются в уретре |
||||||||||||
|
|
|
неопределённо долго и могут вызывать различные осложнения. |
|
|
|||||||||
|
|
|
Поражение кожи при гонококковой инфекции возникает редко в виде эро- |
|||||||||||
|
|
|
зий и изъязвлений диаметром0,5-2 см, с венчиком гиперемии в окружении |
|||||||||||
|
|
|
элемента. Эрозии немногочисленны, слегка болезненны, часто располагаются |
|||||||||||
|
|
|
в области уздечки полового члена, лобка, бёдер, иногда покрываются корками, |
|||||||||||
|
|
|
напоминают эктимы и шанкриформную пиодермию. При бурном течении го- |
|||||||||||
|
|
|
норейного процесса наблюдаются лимфангит и лимфаденит. |
|
|
|
||||||||
|
|
|
Гонококковый стоматит у новорождённых встречается редко: в основном |
|||||||||||
|
|
|
это попадание гонококков в полость рта ребёнка при прохождении через инфи- |
|||||||||||
|
|
|
цированные родовые пути. Поданным К.А.Карышева, заболевание встречает- |
|||||||||||
|
|
|
ся у взрослых чаще, чем принято считать, однако процесс остаётся нераспоз- |
|||||||||||
|
|
|
нанным из-за погрешностей в диагностике и в связи с тем, что заболевание часто |
|||||||||||
|
|
|
протекает без субъективных ощущений, склонно к самоизлечению, благодаря |
|||||||||||
|
|
|
чему больные часто исчезают из-под наблюдения врачей. |
|
|
|
||||||||
|
|
|
Поражение слизистой оболочки полости рта выявляется главным образом |
|||||||||||
|
|
у мужчин-гомосексуалистов и у лиц, имевших орогенитальные контакты. По |
||||||||||||
|
|
мнению Б.М.Пашкова (1963), возможны 2 пути заражения. Наиболее прямой |
||||||||||||
|
|
и частый - это путь экзогенного внесения гонококка в полость рта путем аутои- |
||||||||||||
|
|
нокуляции или заражения. Второй путь - лимфо- и гематогенный. |
||||||||||||
|
|
|
Течение гонореи слизистой оболочки полости рта, как правило, бессим- |
|||||||||||
|
|
|
птомное. В редких случаях отмечается боль в горле. Повышается температу- |
|||||||||||
|
|
|
ра тела. К первым симптомам гонококкового стоматита относят гиперемию, |
|||||||||||
|
|
|
отёк, появление небольших эрозий в полости рта и вязкий слизисто-гной- |
|||||||||||
|
|
|
ный секрет. При отсутствии лечения может появляться большое количество |
|||||||||||
|
|
|
эрозий и язв на слизистой оболочке щёк, языка, дёсен. Изъязвления |
|||||||||||
|
|
|
обычно небольших размеров, поверхностные, |
с |
|
неправильными, |
||||||||
|
|
|
подрытыми |
краями, |
малоболезненные, |
с |
|
|
жёлто-серым |
|||||
|
|
|
отделяемым, где можно обнаружить гонококки. |
|
|
|
|
|||||||
|
|
|
Нередко |
гонококковый |
стоматит |
начи |
|
|
|
|||||
|
|
|
- I |
|
|
|
||||||||
|
|
|
нается с изъязвления языка(Lachner I. с со- |
|
|
|
|
|
||||||
|
|
|
авт., 1987). Характерный симптом в развёрну- |
|
|
|
|
|
||||||
|
|
|
той стадии заболевания - центральная |
|
|
|
|
|
||||||
|
|
|
папиллярная атрофия языка (Escobar V. с со- |
|
|
|
|
|
||||||
|
|
|
авт., 1984), при соскобе с которой часто об- |
|
|
|
|
|
||||||
|
|
|
наруживаются Neisseria gonorrhoeae. (Рис.4- |
|
|
|
|
|
||||||
|
|
15). |
Необходимо |
помнить, |
что |
подобный |
|
|
|
|||||
|
|
|
клинический |
признак |
встречается |
также |
|
|
|
|
|
|||
|
|
|
лейкоплакии и при поражении грибами |
|
|
|
|
|
||||||
|
|
|
Candida (однако, при гонорее очаг атрофии не Рис.4-15: |
|
|
|||||||||
|
|
|
имеет |
белого |
налёта, |
поверхность его |
гладкая |
и |
|
|
|
|||
|
|
|
однородная).(Рис.4-16). |
|
|
|
|
Центральная |
||||||
|
|
|
|
|
|
|
папиллярная атрофия |
|||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|

ПОРАЖЕНИЯ ЯЗЫКА ПРИ СПЕЦИФИЧЕСКИХ ИНФЕКЦИЯХ |
|
|
|
|
|||
Поражение |
|
языка |
почти |
|
|||
всегда носит язвенно-мембраноз-ный |
|
||||||
характер. |
Как |
|
правило, |
вначале |
|
||
поражается |
|
|
вентральная |
- |
|
по |
|
верхность; |
|
затем |
|
могут |
|
||
вовлекаться |
все |
стороны |
.языка |
|
|||
Слизистая |
оболочка |
становится |
|
||||
ярко-красной и отёчной, появляется |
|
||||||
экссудативный выпот, при усилении |
|
||||||
последнего |
на |
поражённых |
местах |
|
|||
Рис.4-16: Атрофический глоссит |
появляется |
|
желтовато-гнойное |
|
отделяемое, |
в |
котором |
||
при гонорее. |
||||
обнаруживаются гонококки. Любые |
||||
|
||||
внешние воздействия (мацерация, мелкие травмы) приводят к появлению |
||||
трещин и эрозий, которые легко переходят в язвы, кровоточат и покрываются |
||||
желтовато-серым налётом. На дорсальной поверхности языка картина напоминает острый аллергический глоссит с большим количеством эрозий и язв. (Рис. 4-17).
Как указывает Escobar V. с соавт.
(1984), |
очаги |
гонококкового |
поражения |
|||
часто |
осложняются |
|
сопутствующей |
|||
флорой |
и |
без специфического |
|
|||
могут |
существовать |
довольно |
. |
|||
Применяемые |
местно |
антисептики - |
||||
могают бороться с вторичной инфекцией, но |
||||||
почти не способствуют эпители-зации язв. |
||||||
Лечение проводят в условиях стационара. |
||||||
Внутривенно |
вводят |
бензилпенициллин |
|
|||
дозе 10 ME в |
сутки |
в течение |
не менее3 |
|||
дней. В последующем лечение продолжаютРис.4-17: Язвенно-мембра- амбу-латорно ампициллином по2 г/сутки нозный глоссит при гонорее.
до завершения 7-10-дневного курса. Эффективен также приём ампициллина по
3,5 г ежедневно в сочетании с 1 г пробенецида в первые 3 дня, затем по 0,5 г ампициллина до завершения 7-дневного курса. При всех формах экстрагенитальной гонореи эффективно использование препаратов группы фторхинолонов.
При подострой стадии рекомендуют инъекции моновакцины, пирогенала, молока, которые проводятся в период антибиотикотерапии.

ГЛАВА 4
СПИД (ВИЧ-ИНФЕКЦИЯ)
Поражение слизистой оболочки полости рта при СПИДе характеризуется возникновением ряда неопластических и инфекционных заболеваний: саркомы Капоши, кандидоза, простотой опоясывающего лишая, "волосатой" лейкоплакии, контагиозного моллюска и др. Среди общих клинических признаков заболевания наиболее частыми являются мононуклеозная лихорадка, беспричинное скоротечное похудание, сопровождающееся диарреей, лимфаденопатия (продолжающаяся не менее 1-3 мес). Отмечают симметричность увеличенных лимфоузлов в 2-3 локализациях, пневмоцистную пневмонию (сопровождающуюся болезненным покашливанием, поверхностным дыханием, лихорадкой, а в последующем - и симптомами гипоксии, рентгенологически в лёгких наблюдают инфильтраты и каверны), прогрессирующую деменцию, сопровождающуюся поражением центральной нервной системы, головными болями, потерей чувствительности, спутанным сознанием, судорожными припадками.
Проявления грибковых инфекций. Наиболее ранней манифестаци-
ей оппортунистических инфекций при СПИДе следует считать кандидамикоз, проявления которого на несколько месяцев могут опережать другие симптомы СПИДа (Marwan, 1984). Кандидоз языка обычно начинается с появления на фоне гиперемии белого крошковидного налёта, напоминающего манную крупу. Постепенно образуется сплошная белая плёнка, которая сначала легко снимается, а затем уплотняется, приобретает грязно-серый или желтоватый цвет и прочно удерживается на поражённом участке, после её удаления остаётся кровоточащая эрозия(Chaudhry А.Р. ссоавт.,1988). В дальнейшем процесс может развиваться по любому из известных клинических вариантов (см. ниже). Кроме языка, обязательным считается при СПИДе поражение губ, полости рта, глотки, пищевода, которые быстро рецидивируют после прекращения специального лечения. Характерным признаком считается также раннее присоединение фузо-спириллярной флоры и развитие тяжёлых венсано-подобных стоматитов. Нередкой находкой является также обнаружение на участках слизистой рта, подвергающихся трению, многочисленных вирусных папиллом (Maglin, 1987).
Следует отметить, что обычный кандидоз полости рта почти не встречается у взрослых, если только они не получали кортикостероиды и антибиотики, поэтому его можно рассматривать как достоверное проявление ВИЧ-ин- фекции, тем более возникающее на ранних её этапах.
В развёрнутой стадии заболевания могут встречаться любые клинические варианты кандидоза. Наиболее характерная форма - острый псевдомембранозный кандидоз (рис.4-18), сопровождающийся белым, плотно спаянным с подлежащими тканями налётом. Налёт напоминает творожистые массы. Отдельные повреждения могут сливаться, образуя неправильной формы бляшкообразные чаши. Эти поражения напоминают гиперкератоз, лейкоплакию, элементы красного плоского лишая. При поскабливании налёта образуется
