
Ocherki_klinicheskoy_biokhimii
.pdf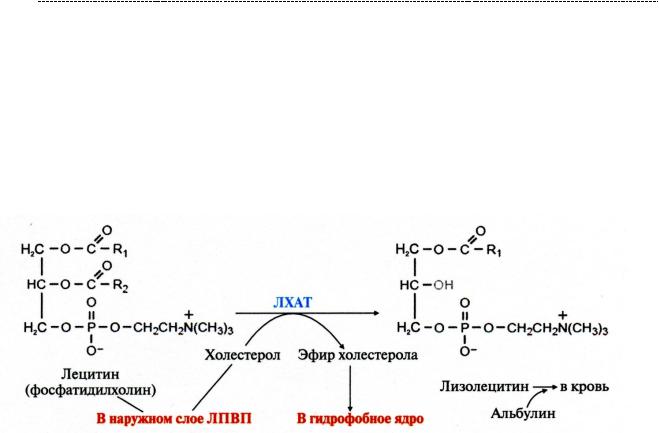
241
диалог двух взрослыхлипопротеидов. Он заключается в обмене липопротеидами – теми же Аро – Е и С – II, но и это не главное. А главное то, что ЛПВП отбирают у ЛПНП и ЛПОНП холестерол. И превращают его в эфиры холестерина, которые можно унести в печень и там кинуть в общий биохимический котёл. Такое превращение опосредуюется ЛХАТ или лецитин – холестерин – ацетилтрансферазой.
Донатором ацетиловой группы выступает лецитин. Он становитсялизолецитином,
где подбирается альбумином и уходит восвояси.
Надо сказать, что холестерина в ЛПНП много. Потому то их повышение и опасно для организма. Холестерин сам по себе очень необходим всем клеткам, а
некоторым железам (надпочечникам, гонадам) необходим вдвойне. Но об этом позже.
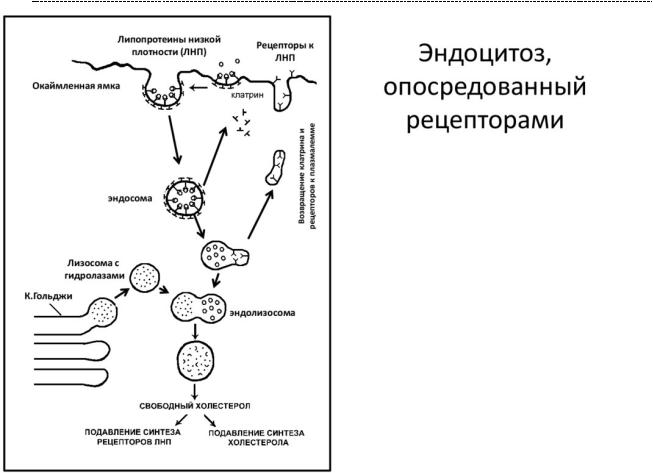
- Для ЛГБТ – липопротеидов характерно наличие В – 100 – Аро – протеина. Он является ничем иным, как лигандом к рецепторам ЛПНП клеток. Связываясь с ними, холестером оказывается в клетке, посредством рецепторно – опосредованного эндоцитоза.
242
Механизм эндоцитоза имеет для обмена холестерола чрезывачайно важное значение. Бывает так, что рецепторы к ЛПНП не функционируют. Либо их мало в следствие нарушения синтеза. И тогда возникает картина гиперхолестеринемии – прямого пути к атеросклерозу сосудов различной локализации. Но это не единственный вариант нарушения липидного обмена - дислипидемий.
Дислипидемии представляют собою нарушение соотношения фракций липопротеидов, триацилглицеридов в крови. Некоторые являются фундаментом для формирования атеросклероза (см. параграф 15.3).
243
15.2. Роль холестерола как необходимого фактора для существования и как
фактор развития сердечно – сосудистых заболеваний. Начнём с основ.
Холестерол клетке нужен. Очень. Связано это с тем, что холестерол нагло встраивается, как тот тип в очередь в поликлинике, и диктует свои правила. В
данном случае, поддерживает целостность клеточных мембран, за счёт уже известного тебе механизма гидрофобной связи.
** - http://propionix.ru/kholesterin-osnovnyye-ponyatiya

244
Без холестерола, липиды мембраны начинают растекаться в разные стороны и становиться похожими на желе. Всё потому что притяжения между ними не хватает. А холестерол, как щепотка липидной страсти, дарует им это притяжение.
Поэтому без холестерола невозможна жизнь клетки, в силу того, что расхождение липидов в клетках чревата нарушением целостности клеточной мембраны. А это ни для одной клетки хорошо не кончается.
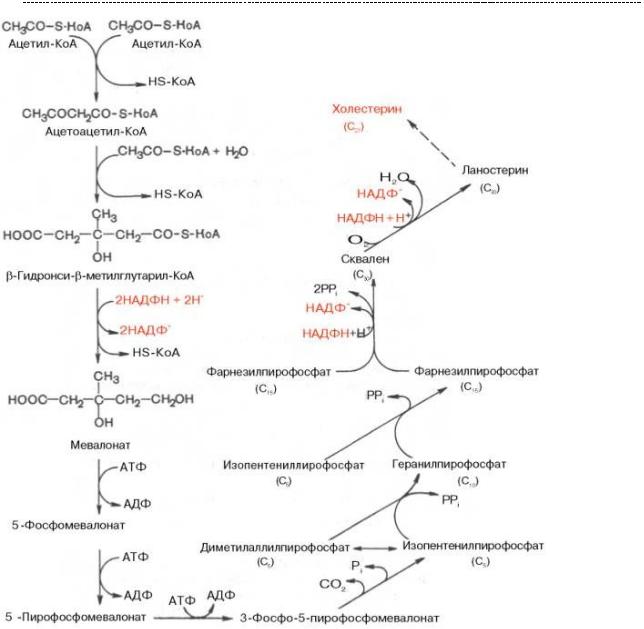
Как образуется холестерол? Ты не поверишь, но здесь ключевую роль играет ЦТК, точнее, метаболит, без которого ЦТК не пашет. Это ацетил – KoA.
Синтез холестерола и билет, где есть этот вопрос – страшный сон для студента и вполне обосновано. Сам я никогда не мог его запомнить. Но что знал всегда и знал железно, так это то, что для образования холестерола нужно много НАДФН. А его источником, как тебе известно, является пентозо – фосфатный цикл глюкозы. Не говоря уже об молекулах АТФ.
Собрать циклопентанпергидропенантреновое кольцо (пока печатал это слово – сматерился раза три) из такой мелочи, как ацетил – Коа, ох как непросто.
245
А сколько всего на выходе получается из холестерола. Это и стероидные гормоны
(андрогены, эстрогены, глюкокортикостероиды, прогестерон, альдостерон);
витамин Д в своей структуре имеет следы холестерола. Желчные кислоты (а ты попробуй без них перевари твоё любимое сало!). В общем, не вещество, а сказка.
Но, есть нюансы.
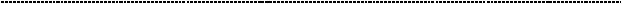
246
15.3. Атеросклероз - гроза всех людей зрелого возраста (хотя атеросклероз молодеет), которые питаются в своё удовольствие. Суть его проста: постепенная закупорка сосудов, которая:
а) приводит к постепенному ухудшению кровоснабжения органа, в сосудах которого есть атеросклеротическая бляшка. Чревато развитием периодический болевых синдромов и ухудшения функции. (об этом далее)
б) атеросклеротическая бляшка – это бомба замедленного действия. Часто она повреждается в силу различных (часто гемодинамических) причин и становится причиной атеротромбоза: атеросклеротического тромба, состоящего из тромбоцитов, кусков атеросклеротической бляшки, врезавшихся в неё эритроцитов. Это чудо плывёт по течению, пока окончательно не перекроеткакую
- нибудь сосуд, подходящей по диаметру, чем окончательно перекроет кровотоки приведёт к развитию ишемии.
Но как так получается?
Атеросклероз изучается давно, и мало где было предложено столько этиопатогенетических теорий, сколько в данном случае. Освещу лишь основные патогенетические моменты:
1.Повреждение эндотелия. Чаще всего атеросклероз поражает бифуркации, места отхождения крупных ветвей так как там сила гидродинамического удара наивысшая (бифуркация сонной артерии, базиллярной артерии, брюшной аорты,
чревного ствола и брыжеечных артерий, почечная артерия, восходящий отдел аорты и коронарные артерии). Нередко достаётся и сосудам нижнихконечностей.
Повреждение эндотелия может иметь и много другихмеханизмов. Учёные говорят о существовании вирусной и инфекционной этиологии как причины деструкции эндотелия. Говорят, и очень много и обоснованно, о роли метаболических изменений, и наиболее изученным является сахарный диабет: тут атеросклероз поражает как крупные сосуды, так и среднего и мелкого калибра и ситуация, сама
247
по себе, чрезвычайно фатальная. (а если добавить артериальную гипертензию, то вообще красота)
Любое повреждение ведёт за собой воспаление. В двух словах, в очаге повреждения скапливаются макрофаги, готовые уничтожать. Но уничтожать пока нечего.
2.Гиперхолестеринемия. Как сама по себе, так и в рамках повышение фракции ЛПНП. Бывает так, что тканям достаточно холестерола, и они снижают плотность рецепторов к ЛПНП. Бывает так, что они сами по себе не пашут, в силу генетических особенностей (например, семейная гиперхолестеринемия). Чем же так опасен холестерин в данном случае?
Дело в том, что макрофаги способны поглощать ЛПНП и холестерин бесконтрольно, с помощью секвендж – рецепторов. Именно отсутствие отрицательного контроля на процесс этого поглощения и является роковым. Дело в том, что макрофаг с поглощёнными липидами ничего сделать не может. Но жрать их всё равно продолжает, становясь пенистой клеткой. Пока не лопнет (это не
шутка и не литературный приём). Такие пенистые клетки формируют бляшку.
Активируя фибробласты, макрофаги побуждают их к синтезу внеклеточного матрикса – коллагена. Эта совокупность пенистых клеток, отложения липидов в стенке сосуда, фиброз – всё ложится в основу формирования липидной пробки,
постепенно закупоривающий просвет сосудов.
Страшно? Всё страшное впереди.
Клинические варианты атеросклероза.
Липидные блямбы могут образовываться в разных местах. В зависимости от того, где они формируется, наблюдается самая разная клиника атеросклероза.
- Ишемическая болезнь сердца – одна из наиболее частых форм атеросклероза,
обусловленная поражением коронарных артерий. Часто формирует атеросклеротический кардиосклероз.
248
-Цереброваскулярная болезнь или хроническое нарушение мозгового кровообращения по типу дисциркуляторной энцефалопатии. Всё логично: чем хуже перфузируется мозг, тем хуже он работаетб
-Реноваскулярная артериальная гипертензия. Приводит к трудно контролируемой артериальной гипертензии повышению артериального давления в результате интенсивного функционирования ренин – ангиотензин –
альдостероновой системы.
-Облитерирующий атеросклероз нижних конечностей. Становится причиной перемежающейся хромоты, постепенно ухудшающейся функцией и атрофией мышц нижней конечности.
-Кишечная форма. О ней часто забывают. Эта форма даёт нарушения функции ЖКТ, которые часто могут быть расценены как функциональные (т.е. не имеющие органической основы).
-Атеросклероз аорты (конечно же, ей тоже достаётся очень часто).
15.4. Осложнения атеросклероза. Биохимические аспекты некроза
Сразу скажу, что ниже перечисленные заболевания встречаются,
конечно же, не только при атеросклеротическом поражении сосудов. Но оно настолько часто ассоциируется с ниже рассмотренными заболеваниями, что у многих представляются в голове тождественным понятием, не терпящим другие механизмы развития. Иногда несправедливо…
15.4.1. Биохимические аспекты ишемического некроза клетки. Простая истина: всё, что в организме не получает кровоснабжения, не может функционировать. Как уже было сказано, атеросклеротическая блямба может повреждаться в силу разных причин (иногда самопроизвольно), и становиться причиной формирования здоровенного тромба, способного закупорить всё, что видит. Это частый сценарий развития (90%) инфаркта миокарда I типа.
249
Инфаркт – это имешический некроз. Иначе говоря, нерегламентированная,
незапланированная гибель клетки на фоне отсутствия или критического снижения кровотока Нам не о чем говорить, если мы не разберёмся, как возникает разрушение клетки (некроз) при ишемии (да и в целом).
Проследим цепь событий: кровь несёт кислород. Кислород нужен тканям. Но бывает так, что кислорода нет, потому что нет кровотока. Его может не быть по разным причинам. (воспаление, тромбоз, перерезка сосуда на протяжении или его придавливание, бактериальной расплавление, отсутствие адекватной перфузии при кровтоечениях и шоке. Причин, как и твоих комплексов
– масса. А следствие – одно. Часто фатальное. )
Отсутствие кислорода ведёт к торможению и остановке работы электрон – транспортной цепи, ибо кислород – её конечный акцептор, забирающий
электроны.
А значит, тормозится перетаскивание протонов в межмембранный матрикс митохондрий и тормозится окислительное фосфорилирование (образование АТФ
– образование ЭНЕРГИИ!!!)
Также аноксия тормозит циклтрикарбоновых кислот. Егосуть, как ты помнишь,
формирование НАДН и ФАДН -2 для работы ЭТЦ. А зачем их образовывать, если не утилизированы предыдущие восстановительные эквиваленты?
Последствия отсутствия АТФ фатальны:
250
- впервую очередьперестают работать Na-K –АТФ –аза.Это ведёт к движению натрияи егоскопления внутриклетки. Натрий – осмотически активное вещество и оно тянет на себя воду из межклеточного пространства. Представь, что твою комнату затопило. Ты сможешь продолжать в ней нормально функционировать?
А чем клетка отличается от твоей комнаты? (вопрос риторический)
- отсутствие кислорода запускает анаэробный гликолиз. Он опасен развитием клеточного и тканевого ацидоза. Это усугубляет набухание клетки, а также, на фоне изменения кислотности в клетке, выключает большинство ферментов,
необходимых для функционирования клетки (синтеза белка, что ведёт к разобщению органелл, нарушению проницаемости мембраны).
- Вклетке скапливаются свободные радикалы, поскольку системы их инактивации также не работают (они нуждаются в АТФ). Это чревато деструкцией мембран. Одним словом, клетка гибнет.
15.4.2. Лабораторные аспекты диагностики инфаркта миокарда. Процессы повреждения кардиомиоцитов можно проследить с помощью лабораторных тестов.
Первыми повышается содержание белка, связывающего жирные кислоты. Чего греха таить, миокард любит жирные кислоты, и активно использует их для окисления и получения энергии по известному механизму В – окисления жирных кислот (глава 4).
Но на практике, БСЖК пока не активно используют. Зато вовсю пользуются тропонинами.
Тропонины имеют важное значения для процесса взаимоскольжения нитей актина и миозина в кардиомиоцитах. Точнее, они выступают как замок для этого сокращения, который снимается ионами кальция. Так или иначе, тропонинов в кардиомиоцитах много. И при повреждении клетки миокарда, они прыгают в кровь одними из первых. Функции тропонинов мы рассмотрели ранее. (см. главу 10 про креатинкиназу).
