
- •Оглавление
- •Глава VII. Инструментальные методы лечения деструктивного панкреатита 99
- •Глава VIII. Хирургическое лечение деструктивного панкреатита 118
- •Глава IX. Прогноз деструктивного панкреатита 148 Глава I. Краткие исторические сведения
- •Глава II. Анатомия и физиология поджелудочной железы
- •2.1. Анатомия поджелудочной железы
- •2.2. Физиология поджелудочной железы
- •Глава III. Этиология, патогенез, иммунопатология, патоморфология, патологическая анатомия деструктивного панкреатита
- •3.1. Этиология деструктивного панкреатита
- •3.2. Патогенез деструктивного панкреатита
- •3.3. Роль иммунных факторов в развитии деструктивного панкреатита
- •3.4. Патоморфология деструктивного панкреатита
- •3.5. Патологическая анатомия деструктивного панкреатита
- •Глава IV. Клиника деструктивного панкреатита
- •4.1. Классификация, статистика
- •4.2. Клиническая картина
- •4.2.1. Фаза токсемии
- •4.2.2. Фаза ремиссии (постнекротического инфильтрата)
- •4.2.3. Фаза гнойных осложнений
- •Глава V. Диагностика острого панкреатита
- •5.1. Лабораторная диагностика
- •5.1.1. Фаза токсемии
- •5.1.2. Фаза постнекротического инфильтрата
- •5.1.3. Фаза гнойных осложнений
- •5.2. Инструментальные исследования
- •5.2.1. Ультразвуковое исследование
- •5.2.2. Компьютерная томография
- •5.2.3. Рентгенологическое исследование грудной клетки и брюшной полости
- •5.2.4. Лапароскопия
- •5.2.5. Гастродуоденоскопия
- •5.2.6. Ангиография (целиакография)
- •Глава VI. Комплексное медикаментозное лечение деструктивного панкреатита
- •6.1. Общие принципы лечения острого панкреатита
- •6.2. Использование 5-фторурацила для лечения деструктивного панкреатита
- •6.2.1. Экспериментальное исследование
- •6.2.2. Применение 5-фу в клинике
- •6.3. Использование рибонуклеазы и сандостатина для лечения деструктивного панкреатита
- •6.4. Ингибиторы протеаз в лечении деструктивного панкреатита
- •6.5. Внутривенный и внутриартериальный форсированный диурез
- •6.6. Современная антибиотикопрофилактика в лечении деструктивного панкреатита
- •Глава VII. Инструментальные методы лечения деструктивного панкреатита
- •7.1. Эндоскопическая катетеризация главного панкреатического протока с аспирацией панкреатического секрета
- •7.1.1. Показания к катетеризации панкреатического протока и аспирации панкреатического секрета
- •7.1.2. Техника катетеризации панкреатического протока
- •7.1.3. Результаты аспирации панкреатического секрета
- •7.2. Эндоскопическая папиллосфинктеротомия
- •7.2.1. Показания
- •7.2.2. Техника эпст
- •7.2.3. Результаты эпст
- •7.3. Инструментальные методы детоксикации
- •7.3.1. Лапароскопический диализ
- •7.3.3 Лечение панкреонекроза в фазе ремиссии
- •Глава VIII. Хирургическое лечение деструктивного панкреатита
- •8.1. Исторические сведения
- •8.2. Интраоперационная картина форм острого панкреатита
- •8.2.1. Отек поджелудочной железы
- •8.2.2. Панкреонекроз, фаза токсемии
- •8.2.3. Панкреонекроз, фаза ремиссии
- •8.2.4. Панкреонекроз, фаза гнойных осложнений
- •8.2.5. Панкреонекроз, фаза клинического выздоровления
- •8.3. Доступы к поджелудочной железе и парапанкреатической клетчатке
- •8.3.1. Лапаротомия
- •8.3.2. Косопоперечный чрезбрюшинный доступ
- •8.3.3. Внебрюшинный доступ
- •8.3.4. Переднебоковой внебрюшинный доступ
- •8.3.5. Поперечный доступ
- •8.4. Техника хирургических операций на поджелудочной железе в фазе токсемии
- •8.4.1. Дренирование сальниковой сумки (рис. 33)
- •8.4.2. Оментопанкреатопексия (рис. 34)
- •8.4.3. Абдоминизация поджелудочной железы
- •8.4.4. Дистальная резекция поджелудочной железы
- •8.4.5. Панкреатэктомия
- •8.4.6. Панкреатодуоденальная резекция
- •8.4.7. Результаты резекций поджелудочной железы
- •8.5. Локальная интраоперационная гипотермия поджелудочной железы
- •8.6. Операции в фазе гнойных осложнений
- •8.6.1. Дренаж гнойной псевдокисты
- •8.6.2. Некрэктомия
- •8.6.3. Секвестрэктомия
- •8.6.4. Динамическая оментопанкреатостомия
- •8.7. Пункция гнойников под контролем узи
- •8.7.1. Чрескожная санация гнойных очагов
- •8.7.2. Чресфистульная санация гнойных очагов
- •8.7.3. Пункционное лечение распространенных гнойных процессов
- •8.8. Лечение больных в фазе гнойных осложнений
- •Глава IX. Прогноз деструктивного панкреатита
8.2.4. Панкреонекроз, фаза гнойных осложнений
При вскрытии брюшной полости, иногда со значительными трудностями из-за инфильтрата и спаечного процесса, обнаруживают гнойный выпот в нижних этажах брюшной полости. В области поджелудочной железы при осумкованном процессе определяется гнойная полость, стенки которой составляют желудок, поперечная ободочная кишка и связки. По вскрытии желудочно-ободочной связки выделяется гнойное содержимое. Дном полости является некротизированная поджелудочная железа с секвестрами, которые можно мобилизовать методом дигитоклазии. Очаги инфицированного некроза распространяются по различным отделам за-брюшинной клетчатки, от диафрагмы вплоть до малого таза.
В ранние сроки гнойной фазы (до 3 недель от начала заболевания) мобилизация секвестров может сопровождаться массивным кровотечением из крупных венозных стволов или ворот селезенки, которая оказывается вовлеченной в гнойную полость. Дренирование забрюшинной клетчатки затруднено из-за резко выраженной гнойной инфильтрации и кровоточивости, особенно в области головки железы. Вмешательство на общем желчном протоке технически сложно вследствие инфильтрации печеноч-но-двенадцатиперстной связки. Желчный пузырь, область пузырного протока, как правило, находятся в воспалительном инфильтрате и малодоступны для хирургических вмешательств. При разделении воспалительного инфильтрата, кроме кровотечения, возможно повреждение стенки полых органов — желудка или поперечной ободочной кишки.
Классическая мобилизация поджелудочной железы от головки до хвоста в этой фазе практически невозможна. Железу удается осмотреть или мобилизовать только на ограниченных участках. Операция заканчивается дренированием или тампонированием гнойных полостей.
8.2.5. Панкреонекроз, фаза клинического выздоровления
Показания: различные формы желчнокаменной болезни, отдельные гнойные «холодные» полости или инкапсулированные секвестры.
Операции производятся в сроки от двух месяцев после перенесенного панкреонекроза. Основная сложность заключается в наличии остатков воспалительного инфильтрата в области поджелудочной железы, пече-ночно-двенадцатиперстной связки, желчного пузыря. Доступ к сальниковой сумке крайне сложен из-за спаечного процесса. Мобилизация поджелудочной железы из забрюшинной клетчатки иногда невозможна вследствие склерозирующего воспалительного процесса. Попытка выделить железу может привести к профузным кровотечениям из крупных венозных стволов. Отмечается также кровоточивость всех тканей. Поэтому приходится манипулировать на ограниченных участках, а соответственно необходима точная топическая диагностика очага. Вмешательство на общем желчном протоке, двенадцатиперстной кишке также сложно из-за воспалительного инфильтрата.
Таким образом, вмешательства на поджелудочной железе требуют хорошей хирургической техники, специально подготовленной хирургической и анестезиологической бригады, достаточных запасов крови. Такие операции могут производиться только в хорошо оснащенных лечебных учреждениях.
8.3. Доступы к поджелудочной железе и парапанкреатической клетчатке
Как показали экспериментальные исследования В.А. Гагушина (1988), в зависимости от локализации воспалительного процесса распространение его идет преимущественно по ходу крупных сосудов. При этом наблюдается определенная закономерность вовлечения анатомических областей. Так, в эксперименте введение окрашенной жидкости на заднюю поверхность головки поджелудочной железы приводило к заполнению:
• парапанкреатической клетчатки вокруг головки железы;
• парааортальной и паракавальной клетчатки;
• околоободочной клетчатки справа;
• клетчатки корня брыжейки;
• ворот селезенки, околоободочной клетчатки слева.
При введении окрашенной жидкости на заднюю поверхность тела и хвоста поджелудочной железы отмечалась следующая последовательность прокраски анатомических областей:
• парапанкреатическая клетчатка вокруг тела и хвоста поджелудочной железы;
• ворота селезенки, парааортальная клетчатка, перикард;
• левая околоободочная клетчатка;
• клетчатка брыжейки тонкой кишки.
Во всех экспериментах прокрашивались клетчатка заднего средостения, ткани вокруг сосудов диафрагмы и перикарда. Окрашенная жидкость могла распространяться также до малого таза и в полость малого сальника. Общее количество жидкости, необходимое для прокрашивания всех анатомических областей, составляло в среднем 1225 мл. Колебания зависели от степени развития забрюшинной клетчатки. В клинических условиях это количество может быть в 2-3 раза больше.
Оперативные доступы к поджелудочной железе представлены на рисунке 32.
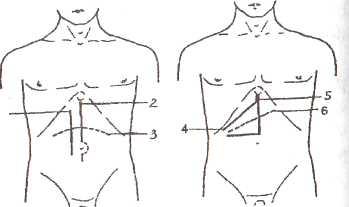

Рис. 32. Хирургические доступы к поджелудочной железе.
1 — правый трансректальный разрез;
2 — верхний срединный разрез;
3 — поперечный разрез (Шпренгеля);
4 — косопоперечный разрез (Федорова СП.);
5 — углообразный разрез (Черни);
6 — косопоперечный разрез (Аирда);
7 — углообразный разрез (Рио-Бранко);
8 — левый трансректальный разрез;
9 — поясничный разрез для подхода к телу и хвосту поджелудочной железы;
10 — поясничный разрез для подхода к головке железы
