
- •1. Визначення патологічної анатомії
- •2. Принципи вивчення патологічної анатомії
- •3. Складові частини дисципліни
- •4. Задачі патологічної анатомії
- •5. Рівні вивчення предмета
- •6. Матеріал (об'єкт) та методи дослідження
- •7. Етапи розвитку патологічної анатомії
- •1. Дистрофія як один із видів пошкодження клітини
- •2. Механізми та класифікація дистрофій
- •3. Паренхіматозні дистрофії: визначення, класифікація, механізми
- •4. Паренхіматозні диспротеїнози
- •5. Паренхіматозні ліпідози: жирова дистрофія серця
- •6. Паренхіматозні ліпідози: жирова дистрофія печінки, нирок
- •7. Паренхіматозні вуглеводні дистрофії
- •1. Визначення стромально-судинних дистрофій
- •2. Мукоїдне набухання. Фібриноїдне набухання. Гіаліноз
- •3. Амілоїдоз: визначення, особливості будови амілоїда
- •4. Класифікація та механізми розвитку окремих форм амілоїдозу
- •III. Клініко-морфологічний принцип.
- •IV. В залежності від розповсюдженості процесу:
- •V. Морфологічний (мікроскопічний) принцип:
- •5. Морфологія окремих форм амілоїдозу
- •6. Стромально-судинні ліпідози
- •7. Стромально-судинні вуглеводні дистрофії
- •1. Змішані дистрофії: визначення, класифікація, характеристика
- •2. Гемосидероз та гемохроматоз
- •3. Порушення обміну жовчних пігментів
- •4. Порушення обміну меланіну
- •5. Порушення обміну ліпопігментів
- •6. Порушення обміну нуклеопротеїдів
- •7. Мінеральні дистрофії: порушення обміну кальція Порушення обміну кальцію.
- •1. Некроз — визначення, морфогенез, класифікація
- •III. Клініко-морфологічні форми некрозу:
- •2. Морфологічні зміни та наслідки некрозу
- •3. Апоптоз - загальна характеристика
- •4. Морфогенез апоптозу
- •5. Основні відмінності апоптозу від некрозу
- •6. Загальна смерть — визначення, класифікація
- •7. Ознаки загальної смерті
- •1. Класифікація порушень кровообігу
- •2. Артеріальне повнокрів'я (гіперемія)
- •3 . Венозне повнокрів'я (гіперемія)
- •4. Венозне повнокрів'я в печінці
- •5. Венозне повнокрів'я в легенях
- •6. Недокрів'я (ішемія)
- •7. Кровотеча (геморагія) та стаз
- •1. Тромбоз — загальна характеристика
- •2. Морфогенез тромба
- •3. Емболія — класифікація та морфологія
- •4. Інфаркт - види та морфологія
- •7. Морфологія та характеристика окремих стадій шоке
- •1. Запалення — загальна характеристика
- •2. Стадії запалення
- •3. Ексудативне запалення. Серозне запалення
- •4. Фібринозне запалення
- •5. Гнійне запалення
- •6. Катаральне запалення
- •7. Геморагічне та гнилісне запалення
- •1. Продуктивне запалення: загальна характеристика
- •2. Інтерстиціальне продуктивне запалення
- •3. Продуктивне запалення з утворенням поліпів та кондилом
- •4. Гранульоматозне продуктивне запалення
- •5. Туберкульозна гранульома (туберкул, горбок)
- •6. Сифілітична гранульома (гума)
- •7. Лепрозна та склеромна гранульома
- •1. Процеси пристосування та компенсації: загальна характеристика
- •3. Регуляція регенераторного процесу
- •4. Класифікація регенерації
- •5. Метаплазія
- •6. Дисплазія, перебудова тканини та організація
- •7. Гіпертрофія та атрофія
- •1. Пухлини: визначення, пато- та морфогенез
- •3. Будова пухлин
- •4. Ріст пухлин
- •5. Атипізм (катаплазія) пухлин
- •6. Метастазування пухлин
- •7.. Класифікація пухлин
- •1. Морфологічна характеристика папілом
- •2. Морфологічна характеристика аденом
- •3. Морфологічна характеристика раків
- •4. Аденома грудної залози
- •5. Рак грудної залози
- •6. Пухлини щитовидної залози
- •7. Пухлини яєчника
- •1. Загальна характеристика мезенхімальних пухлин
- •2. Зрілі мезенхімальні пухлини з фіброзної та жирової тканини
- •3. Зрілі мезенхімальні пухлини з м'язевої тканини та судин
- •4. Зрілі мезенхімальні пухлини з кісткової та хрящової тканини
- •5. Незрілі мезенхімальні пухлини (саркоми) з фіброзної та жирової тканини
- •7. Незрілі мезенхімальні пухлини (саркоми)
- •1. Загальна характеристика пухлин з меланінутворюючої тканини
- •2. Невуси — визначення, класифікація, морфологія
- •3. Меланома - стадії розвитку, класифікація
- •4. Морфологія меланом різного типу
- •5. Морфологія нейроепітеліальних (нейроектодермальних) пухлин
- •6. Морфологія пухлин з оболонок мозку (менінгіома)
- •7. Морфологія пухлин черепних та спинальних нервів (шванома)
3. Амілоїдоз: визначення, особливості будови амілоїда
Амілоїдоз — вид диспротеїнозу, який характеризується нагромадженням в сполучній тканині та стінках судин глікопротеїда, основним компонентом якого є фібрилярний білок (F-компонент), зв'язаний з плазмовим глюкопротеїдом (Р-компонент). Зазначені компоненти утворюють досить міцні сполуки з хондроїтинсульфатами тканини, до яких пізніше приєднується фібрин та імунні комплекси.
В результаті утворюється складна за своєю будовою речовина, яка, з одного боку, є досить стійкою щодо дії різноманітних факторів, з іншого — має ряд характерних ознак, на відміну від гіаліна, фібриноїда та інш.
Так, фібрилярний компонент амілоїда (F-компонент) має характерну ультрамікроскопічну структуру. Він є гетерогенним за своїм складом, тобто існують декілька видів специфічного фібрилярного білка: АА, AL, FAP, ASC, та інш. Для кожного з них в плазмі крові в нормі є білки-попередники:
• АА-білок (не асоційований з імуноглобулінами) — утворюється з свого сироваткового аналога, яким для нього є білок SAA;
• AL-білок (асоційований з імуноглобулінами) — утворюється з свого сироваткового аналога, яким для нього є L-ланцюги імуноглобулінів (легкі ланцюги);
• FAP-білок — утворюється з свого попередника: преальбуміна плазми крові;
• ASC-білок— утворюється також з свого попередника: преальбуміна плазми крові.
Зазначені специфічні фибрилярні білки амілоїда (АА, AL, FAP тa ASC,) синтезуються із своїх білків-попередників мезенхімальними клітинами, які отримали назву «амілоїдобласти» (Сєров В. В., 1998): макрофаги, плазмоцити, кардіоміоцити, гладком'язеві клітини судин, апудоцити та ін.
Гетерогенність фібрилярного компонента (F-компонента) амілоїда підкреслює одну із найважливіших його властивостей — вона означає, що єдиного амілоїда при генералізованій його формі не існує, є різні види амілоїда при одній і тій же формі. Це визначено при проведенні їх порівняльного аналізу.
АА-амілоїдоз —> спостерігається в клініці при вторинній та
спадковій формах амілоїдозу; AL-амілоїдоз --> спостерігається в клініці при первинній та
вторинній формах амілоїдозу; FAP-амілоїдоз --» спостерігається в клініці при спадковій формі
амілоїдозу; ASC-амілоїдоз --» спостерігається в клініці при амілоїдозі осіб
похилого віку.
Подібна гетерогенність амілоїдоза пояснює різноманітність його клініко-анатомічних форм, які можуть бути самостійними захво
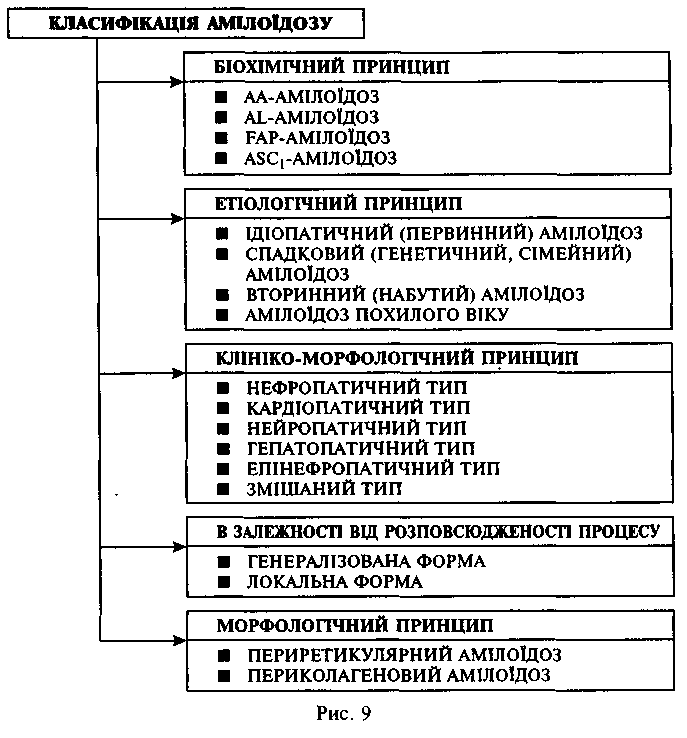
рюваннями або їх ускладненнями. [Рис. 9]. З іншого боку, різноманітність проявів амілоїдозу обумовлює і різноманітність існуючих принципів його класифікації.
4. Класифікація та механізми розвитку окремих форм амілоїдозу
І. Біохімічний принцип — в основу покладена гетерогенність фібрилярного білка амілоїда;
1. АА-амілоїдоз;
2. AL-амілоїдоз;
3. FAP-амілоїдоз;
4. ASC1-амілоїдоз.II. Етіологічний принцип — в основу покладена причина виникнення амілоїдозу;
1. Ідіопатичний (первинний) амілоїдоз — причина та механізми розвитку невідомі;
2. Спадковий (генетичний, сімейний) амілоїдоз — причиною є генетичний дефект, що має місце при синтезі фібрилярних білків в організмі (спадкова ферментопатія);
3. Вторинний (набутий) амілоїдоз — виникає в результаті порушень імунологічного гомеостазу при
• хронічних гнійних запальних процесах (фіброзно-кавернозний туберкульоз легень, бронхоектатична хвороба, емпієма плеври, хронічний остеомієліт);
• ревматичних захворюваннях;
• злоякісних пухлинах.
4. Амілоїдоз у осіб похилого віку.
• локальний (пухлиноподібний) амілоїдоз (амілоїдоз передсердь, острівців підшлункової залози, церебральний амілоїдоз) — природа невідома;
• генералізований (амілоїдоз серця та судин) — схожий на первинний.
