- •Онкологические заболевания органов грудной клетки
- •1.1. Эпидемиология
- •1.2.2. Профессиональные вредности
- •1.3. Предраковые заболевания легких
- •1.4. Профилактика рака легкого
- •1.5. Классификация рака легкого
- •1.5.1. Клинико-анатомическая классификация
- •1.5.3. Международная классификация рака легкого по системе tnm
- •Международная классификация стадий рака легкого (1997 год)
- •1.6. Закономерности метастазирования рака легких
- •1.7. Диагностика рака легкого
- •1.7.1. Принципы диагностики рака легкого
- •1.7.3. Клиническая картина
- •I. Симптомы, вызванные внутриторакальным распространением опухоли
- •II. Симптомы, обусловленные внеторакальным распространением опухоли
- •III. Паранеопластические синдромы
- •1.7.4. Методы первичной диагностики рака легкого
- •I. Центральный рак легкого
- •III. Верхушечный рак Панкоста.
- •1.7.5. Скрытый рак легкого
- •1.7.6. Методы уточняющей диагностики рака легкого
- •1.7.7. Скрининг в диагностике рака легкого
- •1.8. Лечение рака легкого
- •1.8.1. Общие принципы лечения немелкоклеточного рака легкого
- •1.8.2. Хирургический метод
- •1.8.3. Лучевое лечение
- •1.8.4. Химиотерапия
- •1.8.5. Лечение мелкоклеточного рака
- •1.9. Симптоматическое лечение рака легкого
- •1.10. Результаты лечения и прогноз
- •1.11. Контрольные вопросы
- •1.12. Тестовые задания
- •Рекомендуемая литература
- •2.1. Эпидемиология рака пищевода
- •2.2. Анатомия средостения и пищевода
- •2.3. Этиология и патогенез рака пищевода
- •2.3.1. Предрасполагающие факторы этиопатогенеза
- •2.3.2. Предраковые заболевания
- •2.3.3. Аденокарциномные предраки
- •2.4. Классификация рака пищевода
- •2.4.1. Клиническая классификация
- •2.4.2. Международная классификация tnm
- •2.4.3. Японская классификация лимфоузлов
- •2.5. Диагностика рака пищевода
- •2.5.1. Клинические проявления рака пищевода
- •2.5.2. Дифференциальная диагностика заболевания
- •2.5.3. Эндоскопическая диагностика рака пищевода
- •2.5.4. Рентгенодиагностика рака пищевода
- •2.5.5. Дополнительные методы исследования
- •2.5.6. Скрининг в ранней диагностике рака пищевода
- •2.6. Лечение рака пищевода
- •2.6.1. Хирургическое лечение рака пищевода
- •2.6.1.1. Историческая справка хирургии рака пищевода
- •2.6.1.2. Противопоказания к оперативному лечению
- •2.6.1.3. Характеристика доступов в хирургии рака пищевода
- •2.6.1.4. Эндоскопическая хирургия рака пищевода
- •2.6.1.5. Лимфодиссекция при раке пищевода
- •2.6.1.6. Вопросы пластики пищевода
- •2.6.1.7. Прогноз хирургического лечения рака пищевода
- •2.6.1.8. Результаты хирургического лечения рака пищевода
- •2.6.2. Лучевая терапия рака пищевода
- •2.6.3. Химиотерапия рака пищевода
- •2.6.4. Комбинированное лечение рака пищевода
- •2.6.5. Паллиативное лечение рака пищевода
- •2.7. Контрольные вопросы
- •2.8. Тестовые задания
- •Рекомендуемая литература
- •3.1. Анатомия и физиология средостения
- •3.2. Классификация опухолей и кист средостения
- •3.3. Характеристика опухолей средостения
- •3.3.1. Опухоли тимуса
- •I. Органоспецифические опухоли вилочковой железы.
- •II. Органонеспецифические опухоли вилочковой железы.
- •3.3.2. Неврогенные опухоли средостения
- •I. Неврогенные опухоли из собственно нервной ткани.
- •II. Неврогенные опухоли из оболочек нервов.
- •3.3.3. Мезенхимальные опухоли средостения
- •I. Опухоли волокнистой соединительной ткани.
- •II. Опухоли жировой ткани.
- •III. Мезенхимальные опухоли из сосудов.
- •VI. Опухоли из гладкомышечной ткани.
- •V. Опухоли из нескольких тканей мезенхимальной природы.
- •3.3.4. Опухоли из лимфоретикулярной ткани
- •3.3.5. Опухоли из нескольких тканей, смещенных в средостение
- •3.4. Характеристика кист средостения
- •I. Врожденные кисты средостения.
- •II. По локализации:
- •3.5. Клиника опухолей средостения
- •3.5.1. Объективные признаки опухолевых образований средостения
- •3.5.2. Осложнения, вызываемые опухолями средостения
- •3.6. Диагностика опухолей средостения
- •3.6.1. Рентгенодиагностика
- •3.6.2. Компьютерная томография в диагностике опухолей средостения
- •3.6.3. Узи в диагностике опухолей средостения
- •3.6.4. Эндоскопическая и морфологическая диагностика опухолей средостения
- •3.6.5. Необходимый минимум обследования
- •3.6.6. Дифференциальная диагностика
- •3.7. Лечение опухолей средостения
- •3.7.1. Хирургическое лечение
- •3.7.2. Типы оперативных вмешательств
- •3.7.3. Выбор оперативного доступа
- •Основные принципы выбора оперативного доступа при новообразованиях средостения
- •3.7.4. Выбор объема операции
- •Основные принципы выбора объема операции при новообразованиях средостения
- •3.7.5. Особенности хирургической техники
- •3.7.6. Хирургическое лечение синдрома компрессии
- •3.7.7. Лечение злокачественных лимфом
- •3.8. Контрольные вопросы
- •3.10. Рекомендуемая литература
- •Ошибки в клинической онкологии: Руководство для врачей / Под ред. В.И.Чиссова, а.Х.Трахтенберга. – м.: Медицина, 2001. – 544с. Тестовые задания для самопроверки знаний Вариант I
- •Вариант II
- •Матрицы ответов к заданиям в тестовой форме для самопроверки знаний Модуль 1. Рак легкого
- •Модуль 2. Опухоли пищевода
- •Матрицы ответов к итоговым тестам Вариант 1.
- •Глоссарий
- •Интернет ресурсы
- •Онкологические заболевания органов грудной клетки
- •644043 Г. Омск, ул. Ленина, 12; тел. 23-05-98
3.5.2. Осложнения, вызываемые опухолями средостения
Синдром компрессии органов средостения. Частота данного синдрома составляет 27-39%. Клинические варианты синдрома компрессии органов средостения заслуживают отдельного рассмотрения (табл. 5).
Таблица 5
Клинические варианты синдрома компрессии при опухолях и кистах средостения
Синдром |
Клинические проявления |
Синдром компрессии - синдром верхней полой вены (ВПВ) (10-12%) |
- цианоз кожи головы, лица, шеи, верхних конечностей, верхней половины туловища, видимых слизистых оболочек; - отечность мягких тканей этой же зоны, более заметную на лице и верхних конечностях; - расширенные и напряженные вены шеи и верхних конечностей; - усиление рисунка и расширение подкожных вен грудной стенки, иногда с формированием подобия caput Medusae; - повышенное давление в системе ВПВ при нормальном давлении в системе нижней полой вены. |
- компрессия дыхательных путей (19-21%) |
- одышка; - стридорозное дыхание, дыхательная недостаточность, ортопноэ; - рецидивирующие воспалительные заболевания легких. |
- сдавление пищевода - возвратного нерва - сердца |
- дисфагия (7%); - дисфония, дисфункция надгортанника (2%); - компрессия и дислокация сердца (3%). |
Синдром верхней полой вены (ВПВ) - самый частый вариант медиастинальной компрессии. Наиболее уязвимые для компрессии структуры верхнего отдела переднего средостения плечеголовные и верхняя полая вены (рис. 87).
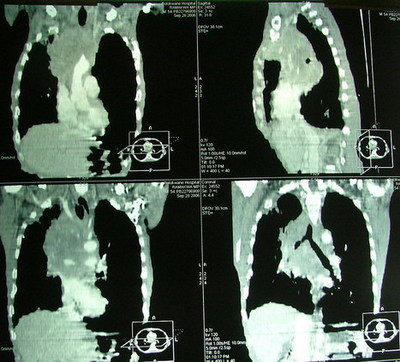
Рис. 87. Сдавление верхней полой вены опухолью средостения. Спиральный томограф с контрастированием.
Артериальные сосуды благодаря сравнительно высокому внутреннему давлению и более мощной стенке гораздо более устойчивы к сдавливанию извне, хотя у части больных наблюдается инвазия их стенки злокачественными опухолями.
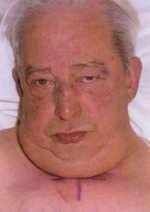
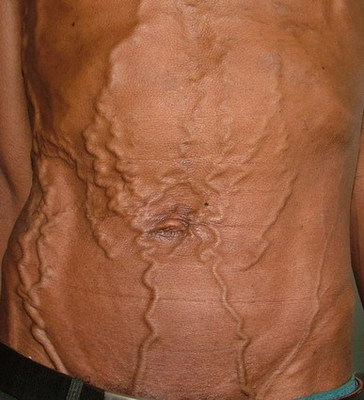
Симптомокомплекс, формирующийся в результате окклюзии ВПВ и ее притоков, включает (рис. 88) цианоз кожи головы, лица, шеи, верхних конечностей, верхней половины туловища; отечность мягких тканей этой же зоны, более заметную на лице и верхних конечностях; расширенные и напряженные вены шеи и верхних конечностей; усиление рисунка и расширение подкожных вен грудной стенки, иногда с формированием подобия caput Medusae; повышенное давление в системе верхней полой вены при нормальном давлении в системе нижней полой вены.
В начальной фазе развития синдрома верхней полой вены или в тех случаях, когда окклюзия сосудов развивается медленно и венозный отток успевает большей частью компенсироваться за счет коллатерального (через системы непарной, полунепарной и позвоночных вен), вышеупомянутые признаки могут отсутствовать, особенно в дневное время, когда пациент активен и пребывает в вертикальном положении. Однако при целенаправленном сборе анамнеза удается выяснить, что по утрам, после длительного пребывания в горизонтальном положении, у таких больных отмечаются преходящие отеки лица и верхних конечностей. Такие жалобы всегда должны настораживать в отношении синдрома медиастинальной компрессии, обусловленного образованием средостения, что имеет особенное значение, когда пациенту предстоит общая анестезия по какому бы то ни было поводу.
А |
Б |
Рис. 88. Вид больных с опухолью верхнего средостения. А отек и цианоз лица, заметна инъекция конъюнктивы; Б расширение подкожных вен при синдроме верхней полой вены.
Окклюзия и инвазия крупных вен нередко осложняется их тромбозом дистальнее уровня окклюзии или в месте инвазии. Если при этом окклюзия вены проксимальнее уровня тромбоза неполная, то это чревато тромбоэмболиями в системе легочных артерий, что представляет непосредственную угрозу жизни.
Компрессия дыхательных путей. Это осложнение является наиболее драматичным осложнением опухолей средостения, ставящее перед хирургом и анестезиологом-реаниматологом наиболее сложные тактические вопросы. Угроза компрессии дыхательных путей исходит в основном со стороны образований среднего и верхнего отдела переднего средостения (рис. 89). Однако описаны наблюдения сдавления трахеи образованиями заднего средостения.
Традиционная искусственная вентиляция в случае компрессии дыхательных путей часто оказывается неэффективной, а общая анестезия, необходимая для устранения компрессии дыхательных путей хирургическими методами, крайне рискованна. Именно это осложнение чаще всего ведет к неблагоприятным результатам хирургического лечения образований средостения.
Клинически компрессия трахеи проявляется стридорозным дыханием и дыхательной недостаточностью различной степени выраженности. Последняя зависит не только от степени окклюзии дыхательных путей, но и от фоновой патологии системы дыхания и сердечно-сосудистой системы, их компенсаторных возможностей. Ни наличие, ни выраженность одышки у таких больных не соответствуют степени компрессии, за исключением одного симптома ортопноэ, который, по-видимому, и следует считать главным клиническим ориентиром.
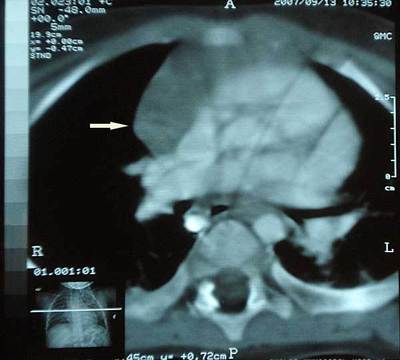
Рис. 89. Тимома сдавливает левый главный бронх.
Что касается исследования функции внешнего дыхания, то его результаты необходимо оценивать в комплексе с данными всех прочих исследований, начиная с физикальных. Так, критическое снижение показателей внешнего дыхания может наблюдаться и при умеренной (менее 50% просвета) компрессии трахеи за счет сдавливания главных бронхов или легкого (легких) в целом. Весьма важно оценить и степень влияния фоновой патологии.
Возможен редуцированный вариант синдрома компрессии дыхательных путей: окклюзия крупного бронха (например, долевого), не приводя к значительному нарушению внешнего дыхания, вызывает рецидивирующие воспалительные процессы в соответствующем отделе легкого за счет нарушения его вентиляции и дренажа.
Другие варианты компрессионного синдрома. Один из нередких клинических вариантов синдрома медиастинальной компрессии дисфагия вследствие сдавления пищевода. У ряда больных наблюдаются дисфония, дисфункция надгортанника за счет вовлечения возвратных гортанных нервов.
Описан стойкий пилороспазм, вызванный компрессией блуждающих нервов образованием верхнего отдела заднего средостения и потребовавший гастроэнтеростомии. В случае большого образования нижних отделов средостения возможна компрессия и
дислокация сердца; клинико-гемодинамическая картина в подобных случаях напоминает таковую при сдавливающем перикардите.
Прочие осложнения. Из редких осложнений описаны прорывы кистозных образований средостения в полости плевры, бронхи и легкое, кровотечения из кист в средостение и плевральную полость. Необходимо особо подчеркнуть, что, вопреки распространенному мнению, все вышеперечисленные осложнения, включая синдром медиастинальной компрессии и самый драматичный его вариант - компрессию дыхательных путей, отнюдь не являются привилегией злокачественных или инвазивных опухолей средостения, но неоднократно описаны при тератомах, кистах и других доброкачественных новообразованиях крупных размеров.