
- •Онкологические заболевания органов грудной клетки
- •1.1. Эпидемиология
- •1.2.2. Профессиональные вредности
- •1.3. Предраковые заболевания легких
- •1.4. Профилактика рака легкого
- •1.5. Классификация рака легкого
- •1.5.1. Клинико-анатомическая классификация
- •1.5.3. Международная классификация рака легкого по системе tnm
- •Международная классификация стадий рака легкого (1997 год)
- •1.6. Закономерности метастазирования рака легких
- •1.7. Диагностика рака легкого
- •1.7.1. Принципы диагностики рака легкого
- •1.7.3. Клиническая картина
- •I. Симптомы, вызванные внутриторакальным распространением опухоли
- •II. Симптомы, обусловленные внеторакальным распространением опухоли
- •III. Паранеопластические синдромы
- •1.7.4. Методы первичной диагностики рака легкого
- •I. Центральный рак легкого
- •III. Верхушечный рак Панкоста.
- •1.7.5. Скрытый рак легкого
- •1.7.6. Методы уточняющей диагностики рака легкого
- •1.7.7. Скрининг в диагностике рака легкого
- •1.8. Лечение рака легкого
- •1.8.1. Общие принципы лечения немелкоклеточного рака легкого
- •1.8.2. Хирургический метод
- •1.8.3. Лучевое лечение
- •1.8.4. Химиотерапия
- •1.8.5. Лечение мелкоклеточного рака
- •1.9. Симптоматическое лечение рака легкого
- •1.10. Результаты лечения и прогноз
- •1.11. Контрольные вопросы
- •1.12. Тестовые задания
- •Рекомендуемая литература
- •2.1. Эпидемиология рака пищевода
- •2.2. Анатомия средостения и пищевода
- •2.3. Этиология и патогенез рака пищевода
- •2.3.1. Предрасполагающие факторы этиопатогенеза
- •2.3.2. Предраковые заболевания
- •2.3.3. Аденокарциномные предраки
- •2.4. Классификация рака пищевода
- •2.4.1. Клиническая классификация
- •2.4.2. Международная классификация tnm
- •2.4.3. Японская классификация лимфоузлов
- •2.5. Диагностика рака пищевода
- •2.5.1. Клинические проявления рака пищевода
- •2.5.2. Дифференциальная диагностика заболевания
- •2.5.3. Эндоскопическая диагностика рака пищевода
- •2.5.4. Рентгенодиагностика рака пищевода
- •2.5.5. Дополнительные методы исследования
- •2.5.6. Скрининг в ранней диагностике рака пищевода
- •2.6. Лечение рака пищевода
- •2.6.1. Хирургическое лечение рака пищевода
- •2.6.1.1. Историческая справка хирургии рака пищевода
- •2.6.1.2. Противопоказания к оперативному лечению
- •2.6.1.3. Характеристика доступов в хирургии рака пищевода
- •2.6.1.4. Эндоскопическая хирургия рака пищевода
- •2.6.1.5. Лимфодиссекция при раке пищевода
- •2.6.1.6. Вопросы пластики пищевода
- •2.6.1.7. Прогноз хирургического лечения рака пищевода
- •2.6.1.8. Результаты хирургического лечения рака пищевода
- •2.6.2. Лучевая терапия рака пищевода
- •2.6.3. Химиотерапия рака пищевода
- •2.6.4. Комбинированное лечение рака пищевода
- •2.6.5. Паллиативное лечение рака пищевода
- •2.7. Контрольные вопросы
- •2.8. Тестовые задания
- •Рекомендуемая литература
- •3.1. Анатомия и физиология средостения
- •3.2. Классификация опухолей и кист средостения
- •3.3. Характеристика опухолей средостения
- •3.3.1. Опухоли тимуса
- •I. Органоспецифические опухоли вилочковой железы.
- •II. Органонеспецифические опухоли вилочковой железы.
- •3.3.2. Неврогенные опухоли средостения
- •I. Неврогенные опухоли из собственно нервной ткани.
- •II. Неврогенные опухоли из оболочек нервов.
- •3.3.3. Мезенхимальные опухоли средостения
- •I. Опухоли волокнистой соединительной ткани.
- •II. Опухоли жировой ткани.
- •III. Мезенхимальные опухоли из сосудов.
- •VI. Опухоли из гладкомышечной ткани.
- •V. Опухоли из нескольких тканей мезенхимальной природы.
- •3.3.4. Опухоли из лимфоретикулярной ткани
- •3.3.5. Опухоли из нескольких тканей, смещенных в средостение
- •3.4. Характеристика кист средостения
- •I. Врожденные кисты средостения.
- •II. По локализации:
- •3.5. Клиника опухолей средостения
- •3.5.1. Объективные признаки опухолевых образований средостения
- •3.5.2. Осложнения, вызываемые опухолями средостения
- •3.6. Диагностика опухолей средостения
- •3.6.1. Рентгенодиагностика
- •3.6.2. Компьютерная томография в диагностике опухолей средостения
- •3.6.3. Узи в диагностике опухолей средостения
- •3.6.4. Эндоскопическая и морфологическая диагностика опухолей средостения
- •3.6.5. Необходимый минимум обследования
- •3.6.6. Дифференциальная диагностика
- •3.7. Лечение опухолей средостения
- •3.7.1. Хирургическое лечение
- •3.7.2. Типы оперативных вмешательств
- •3.7.3. Выбор оперативного доступа
- •Основные принципы выбора оперативного доступа при новообразованиях средостения
- •3.7.4. Выбор объема операции
- •Основные принципы выбора объема операции при новообразованиях средостения
- •3.7.5. Особенности хирургической техники
- •3.7.6. Хирургическое лечение синдрома компрессии
- •3.7.7. Лечение злокачественных лимфом
- •3.8. Контрольные вопросы
- •3.10. Рекомендуемая литература
- •Ошибки в клинической онкологии: Руководство для врачей / Под ред. В.И.Чиссова, а.Х.Трахтенберга. – м.: Медицина, 2001. – 544с. Тестовые задания для самопроверки знаний Вариант I
- •Вариант II
- •Матрицы ответов к заданиям в тестовой форме для самопроверки знаний Модуль 1. Рак легкого
- •Модуль 2. Опухоли пищевода
- •Матрицы ответов к итоговым тестам Вариант 1.
- •Глоссарий
- •Интернет ресурсы
- •Онкологические заболевания органов грудной клетки
- •644043 Г. Омск, ул. Ленина, 12; тел. 23-05-98
II. Органонеспецифические опухоли вилочковой железы.
В области вилочковой железы может возникать большая группа новообразований, макроскопически сходных с тимомами, но гистогенетически не связанных с паренхимой этого органа. Такими новообразованиями прежде всего являются карциноидные опухоли, злокачественные лимфомы, семинома и гемангиоперицитома.
Отличить тимомы от этих опухолей макроскопически и на светооптическом уровне чрезвычайно сложно. Однако лечебная тактика при тимомах и других новообразованиях переднего средостения различна, в связи с чем вопросы дифференциальной диагностики приобретают принципиальное значение.
Нейроэндокринные опухоли вилочковой железы известны давно, ранее эти опухоли обозначались как «карциноиды вилочковой железы». Термин «нейроэндокринная опухоль» принят в 1994 году на международном симпозиуме по карциноидным опухолям и отражает связь между нейроном и полипептидпродуцирующими клетками.
Среди больных с нейроэндокринными опухолями вилочковой железы преобладают (95%) лица мужского пола, наиболее часто заболевание наблюдается у лиц молодого возраста.
В настоящее время на основании современных данных показана гистогенетическая связь нейроэндокринных опухолей вилочковой железы с особой популяцией клеток, располагающихся во всех зонах долек вилочковой железы. Особенно много их в медуллярной зоне. Эти клетки относятся к диффузной эндокринной системе (APUD-системе), они принимают участие в регуляции деятельности различных структур вилочковой железы и ее взаимодействия с другими органами и системами, а также, по некоторым данным, могут принимать участие в процессах дифференцировки Т-лимфоцитов.
Считается, что в 25-30% случаев при нейроэндокринных опухолях вилочковой железы обнаруживаются различные эндокринные нарушения, среди которых преобладает синдром Иценко-Кушинга. Описан ряд случаев сочетания карциноида вилочковой железы с множественными эндокринными нарушениями других локализаций: гиперпаратиредизмом, медуллярным раком щитовидной железы, синдромом Золлингера-Элиссона. Кроме того, клиническая картина карциноидов вилочковой железы может проявляться синдромом сдавления органов средостения. У больных с нейроэндокринными опухолями вилочковой железы отсутствуют характерные для тимом сопутствующие синдромы в виде аутоиммунных заболеваний, таких как генерализованная миастения и других.
1. Карциноид вилочковой железы. Медленно растущее новообразование, склонное к гематогенному метастазированию.
2. Злокачественные лимфомы. Это большая группа новообразований, исходящих из лимфоидной ткани. В вилочковой железе, которая фактически является центральным лимфоидным органом, также развиваются злокачественные лимфомы. Среди них выделяют лимфогранулематоз (болезнь Ходжкина) и лимфосаркомы (неходжкинские лимфомы).
В переднем средостении могут возникать все виды злокачественных лимфом. По данным разных авторов, они составляют 5,6-10% всех опухолей переднего средостения. При этом новообразование может первично поражать вилочковую железу или же, вначале, локализоваться в лимфатических узлах переднего средостения с последующим вовлечением ткани вилочковой железы. В связи с этим злокачественные лимфомы вилочковой железы подразделяют на первичные и вторичные.
Злокачественные лимфомы вилочковой железы наблюдаются одинаково часто у мужчин и женщин, возраст варьирует в широких пределах. Клиническая симптоматика злокачественных лимфом вилочковой железы неспецифична. Миастения или какие-либо другие сопутствующие синдромы отсутствуют. В начальном периоде заболевания опухоль может быть обнаружена случайно при рентгенологическом исследовании. В дальнейшем клиническая симптоматика у этих больных представлена синдромом сдавления органов средостения.
3. Опухоли мягких тканей. В вилочковой железе встречаются периваскулярные опухоли, опухоли фиброзной ткани и фиброгистиоцитарные опухоли.
К периваскулярным опухолям относится гемангиоперицитомы. Гемангиоперицитомы возникают преимущественно у лиц среднего и пожилого возраста, одинаково часто у мужчин и женщин. Клинически гемангиоперицитомы вилочковой железы протекают бессимптомно, реже проявляются синдромом сдавления, опухоль склонна к длительному течению, узел опухоли может достигать больших размеров.
Опухоли фиброзной ткани вилочковой железы составляют до 1% всех новообразований этого органа и представлены фибромой (доброкачественная) и фибросаркомой (злокачественная опухоль).
В вилочковой железе также встречаются тератомы, семиномы, хорионэпителиомы. По гистологической структуре они аналогичны подобным опухолям другой локализации.
К органонеспецифическим опухолям вилочковой железы относятся также некоторые кисты (тимолипомы, ангиофолликулярные лимфомы).
Кисты вилочковой железы могут локализоваться как в зоне ее обычного расположения, так и в других областях, там же, где и эктопированные тимомы (рис. 81). Размеры кист вариабельны, в отдельных случаях они достигают довольно крупных размеров (до 14-15 см в поперечнике). Однокамерные кисты встречаются редко. Как правило, это многокамерные образования с опалесцирующим жидким содержимым в просветах полостей. Стенка кист и перегородки представлены рыхловолокнистой соединительной тканью. Эпителиальная выстилка кистозных образований разнообразна. Это может быть многоядерный, однорядный цилиндрический, иногда реснитчатый эпителий, а также кубический или уплощенный.
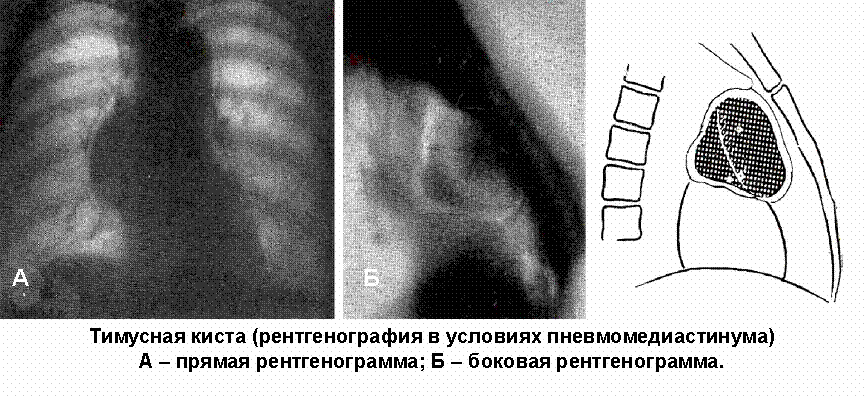
Рис. 81. Тимусная киста (рентгенография в условиях пневмомедиастинума). А - прямая; Б - боковая проекции.
По происхождению кисты тимуса делятся на:
1) врожденные, которые возникают из остатков тимофарингеального протока (располагаются по ходу внутриутробного смещения тимуса от угла нижней челюсти до грудины);
2) приобретенные, которые возникают в результате воспалительных процессов в вилочковой железе и развиваются при лимфогранулематозе с вовлечением тимуса.
Следует помнить, что кистозные новообразования вилочковой железы нередко сочетаются с поражением ее лимфогранулематозом.
4. Липомы вилочковой железы (тимолипомы) представляют собой крупные, бугристые, инкапсулированные образования диаметром до 10 см. в некоторых случаях они могут достигать очень больших размеров и массы (до 6 кг). Липому вилочковой железы очень трудно отличить от ложной гипертрофии органа при избыточном разрастании жировой ткани у лиц среднего и пожилого возраста.
5. Ангиофолликулярные лимфомы. Их природа окончательно не выяснена. Многие авторы считают, что это заболевание является реактивным гиперпластическим процессом лимфоидной ткани, причиной которого является травма, хронический воспалительный процесс (болезнь Кастельмана). Высказывается также мнение, согласно которому ангиофолликулярная лимфома является отражением иммунобиологических сдвигов.
6. Лимфофолликулярная лимфома. Чаще встречается у женщин, преимущественно молодого возраста. Клиническая симптоматика скудная, обусловлена в основном сдавлением соседних органов. Примерно у 8-10% больных наблюдается лихорадка, боли в суставах, лейкопения, тромбоцитопения, анемия, повышение СОЭ, гипергаммаглобулинемия и гипоальбуминемия. Сопутствующие синдромы, в частности генерализованная миастения, отсутствуют. Течение длительное, доброкачественное, прогноз при этом заболевании благоприятный.
При рентгенологическом исследовании опухоли тимуса типично локализуются за грудиной, в среднем отделе переднего средостения. Доброкачественная опухоль вилочковой железы на рентгенограмме представляет собой тень овоидной или грушевидной формы, контур слегка волнистый, четкий; ассиметричное положение, слева или справа от срединной линии. Злокачественные опухоли тимуса рентгенологически проявляются тенью с бугристыми, неровными краями, распространение двухстороннее.
