
Жалобы больного
Описывают коротко, собирают их по органам и системам, выделяя в конечном итоге основное и второстепенные жалобы.
при наличии болей необходимо по возможности установить: а) их точную локализацию и иррадиацию; б) время появления; в) стойкость, интенсивность и характер;
г) повторность и периодичность; д) связь болевых ощущений с физическим напряжением, травмой,
приёмом пищи, физиологическими отправлениями (актом мочеиспускания, дефекации);
е) сочетание болей с изжогой, рвотой, головокружением, потерей сознания, позывами к мочеиспусканию и др.;
ж) колебания температуры тела с момента возникновения заболевания и появления болей;
з) что предпринимает больной для снятия болей, какие лекарственные препараты принимает, приводит ли это к успокоению болей.
Анамнез заболевания
Производят анализ последовательности возникновения и взаимосвязи отдельных признаков заболевания и динамику заболевания в целом. Находят причины и факторы, которые содействуют развитию болезни. Интересуются о диагнозе, который был установлен ранее и о проведенном лечение на предыдущих этапах, его эффективности и лекарствах, которое не переносит больного. Изучение динамики заболевания включает информацию о состоянии здоровья и работоспособности больного до болезни, о длительности заболевания, особенностях начального периода и последовательностью развития проявлений заболевания. Важно выяснить, были ли периоды улучшения, или ухудшения состояния, с чем это было связано, в какие лечебные учреждения обращался больной. Врача должны интересовать не только факты из жизни больного, но и отношения больного к этим фактам. При механических повреждениях необходимо описать условия при которых случилась травма, ее механизм, место нанесения, когда, кем и которая была предоставлена помощь, каким транспортом и через какой срок был доставлен в хирургическое отделение. Налагался ли жгут и на какой срок. Использовались ли противостолбнячные средства, их дозы.
Если больной был оперирован, необходимо указать где, когда, и по поводу какого заболевания, ознакомиться с содержанием справки о хирургическом лечении. При поступлении больного с флегмоной, абсцессом, тендовагинитом, панарицием важно определять первичный источник внедрения инфекции, отметить когда заболел, ход заболевания, время появление признаков общей интоксикации организма (лихорадка, озноб, бред).
Анамнез жизни
Данный раздел дает более полное представление об особенностях организма, которые очень важны для индивидуализации терапии. Анамнез
181
жизни нужно собирать учитывая характер заболевания, лица больного, тяжести его состояния. Общими требованиями до анамнеза жизни должны быть полнота, системность и индивидуализация. В стационаре необходимо проводить подробный опрос, в поликлинике - только основные моменты, которые необходимы для диагноза и лечения. Описывают где родился, как развивался, как прошло детство и юношество. Как учился, когда начал работать и кем теперь работает. Социальные условия жизни (квартира, комната, кровать в общежитии, размер жилой площади, сухое и сырое помещение, теплое, холодно, светло или темное). Питание регулярное, нерегулярное. Если курит, то, с какого возраста и сколько сигарет в день. Употребление алкоголя, с какого времени, систематически, либо периодически, бывают ли злоупотребления.
С какого возраста начал работать, сколько времени и где. Работа днем, или ночью, в открытом, или закрытом помещении. Вредные условия на производстве: поднятие тяжестей, влажность, пыль, недостаточная вентиляция и другое.
Перенесенные повреждения, операции. Половая жизнь, с какого возраста. У женщин выясняют время появления менструаций, цикличность, регулярность, длительность цикла, обильные, мизерные, болезненные, или без боли. Беременность, роды, преждевременные роды, аборты. Сколько у наличии живых детей. Если дети умирали, то от чего.
Заболевание у родственников. Обращается внимание на туберкулез, сифилис, рак, тифы, психические заболевания, малярию, болезнь Боткина, ВИЧ-инфицирование.
Важным в этом разделе является описание экспертного анамнеза, вклющающего данные о длительности нахождения пациента на листке нетрудоспособности в течение календарного года в связи с данным, либо сопутствующим заболеванием.
Общий статус
Общее состояние больного, сознание, положение в постели, внешний вид, рост, вес, выражение лица, телосложение, цвет кожных покровов и видимых слизистых оболочек, состояние подкожной жировой клетчатки.
Традиционно обшсе состояние больного может быть определено как удовлетворительное, средней тяжести, тяжелое или крайне тяжелое.
Оценка складывается из данных, характеризующих сознание больного, его. двигательную активность, состояние сердечно-сосудистой и дыхательной систем. Проводимая оценка отчасти субъективна, но, в то же время, опыт врачей позволяет довольно четко придерживаться указанной градации. Объективные данные системы оценки общего состояния пациента
Существуют системы оценки тяжести состояния по баллам на основании главных клинико-дабораторных параметров (APACHE, APS. SAPS и др.),
Обследования лимфатических узлов, мышц, сосудов, костей и суставов, щитовидной железы, языка, зева. Обследования органов грудной полости, сердца, легких. Обследования брюшной полости, мочеполовой и нервной систем. Обследование конечностей.
182
Местный статус
Обзор, пальпация, перкуссия, аускультация, определение активных и пассивных движений, другие специальные исследовательские приемы, необходимые для изучения источника заболевания.
Наличие в истории болезни (Status localis) − отличительная черта хирургической истории болезни. Оценка status localis крайне важна, т.к. именно хирурги встречаются в своей работе с ранами, язвами, опухолями и другими патологическими состояниями с яркими локальными проявлениями.
При осмотре зоны патологических изменений нужно оценить характер патологического процесса (припухлость, язва, рана, выпячивание, новообразование, деформация), его локализацию, размеры, цвет кожного покрова в данной области и выраженность сосудистого рисунка. При нарушении целостности кожи (рана, язва) - характер краев, форму и глубину дефекта, вид и количество отделяемого. Следует внимательно изучить антропометрические показатели (длина и окружность конечности), объем активных движений. Необходимо подчеркнуть важность осмотра симметричных участков тела (обеих конечностей) для сравнения пораженной и интактной областей.
При пальпации необходимо определить болезненность, местную температуру, характер границы болезненного процесса со здоровыми тканями, исследовать пульсацию магистральных артерий и регионарные лимфатические узлы. Важно выяснить обьсм пассивных движений. При изучении образования дополнительно необходимо оценить его консистенцию (мягкоэластическая, плотноэластическая. каменистой плотности), подвижность по отношению к коже и подлежащим тканям, характер поверхности (гладкая, бугристая).
При перкуссии определяют характер перкуторного звука над образованием, патологическим очагом (притупление, тимпанит), выявляют специальные симптомы.
Аускулътация проводится для обнаружения сосудистых шумов в области образования и некоторых специальных симптомов (определение перистальтики кишечника, проведения сердечных тонов, ослабления дыхательных шумов, - шума плеска- и др.).
Все методы исследования направлены на то, чтобы поставить диагноз, то есть определить имеющееся у пациента заболевание.
Диагноз
После первичного осмотра больною врач должен поставить
предварительный диагноз.
Предварительный диагноз формулируйся на основании сбора жалоб, анамнеза заболевания и жизни, объективного исследования больного. Он должен логически вытекать из полученных при субъективном и объективном исследовании данных. В предварительном диагнозе вылелнютен основное заболевание, его осложнения, а также наиболее значимые сопутствующие заболевания. Устанавливаемый непосредственно при первичном осмотре больного, он во многой определяет эффективность дальнейшего
183
диагностического нроиесса и лечения. Именно предварительный диагноз определяет срочность и объем предпринимаемых диагностических и лечебных приемов.
Кроме предварительного, существуют еще клинический и дифференциальный диагноз.
Вспомогательные методы обследования
1.Лабораторные - обследование крови, мочи, мокроты, кала, желудочного сока, спинномозговой жидкости.
2.Инструментальные - рентгеноскопия и рентгенография, пункция и исследование пунктата, биопсия с последующим гистологическим исследованием - выполняются по показаниям. Эндоскопические, ультразвуковые, томографические, функциональные исследовательские приемы также проводятся по показаниям.
Клинический диагноз.
Этиология и патогенез заболевания Лечение: консервативное и оперативное
Показания к операции. Описание операции (протокол). Также описывают макроскопические изменения в удаленном из организма препарате, данные гистологического и бактериологического исследования.
Послеоперационный диагноз При несовпадении клинического диагноза с операционным,
необходимо объяснить причину несовпадения диагноза.
Дневник
Вдневнике фиксируют данные о состоянии больного, пульсе, артериальном кровяном давлении, дыхании, динамике патологического процесса. Отдельной графой записывают назначения, диету, режим. В дневник вносится запись о переливании крови, введенных трансфузионных средах. Детально описывают послеоперационный период, осложнения. Если больной умер, то в историю болезни вносят данные вскрытия.
Прогноз
Исходя из сведений, полученных при обследовании больного, его
лечения, необходимо показать влияние данного заболевания на его следствия и восстановления работоспособности.
Эпикриз
Краткое содержание лечебно-диагностического процесса на момент выписки больного из стационара с информацией о данных обследования и последующими трудовыми и реабилитационными рекомендациями.
Вопросы для самоконтроля:
1.Назовите виды жалоб больного.
2.Какие виды боли Вы знаете?
3.На чем основан метод перкуссии?
4.Что такое «Экспертный анамнез»?
5.Назовите основные разделы истории болезни хирургического больного.
184
6.Что следует описывать в разделе STATUS LOCALIS?
7.О чем свидетельствует симптом Щеткина – Блюмберга и как его определяют?
8.Какие разделы истории болезни необходимо отразить при написании «Предварительного диагноза».
9.Какие разделы истории болезни необходимо отразить при написании «Основного клинического диагноза».
10.Что отражает «Эпикриз» истории болезни?
185
15. Раны и принципы их лечения
Еще в древности при ранениях «целители» осущестляли удаление инородных тел (древесные, каменные, костные осколки, наконечники стрел, копий и др.); умели останавливать кровотечение: для этого применяли сдавление ран, тугие повязки, «закрутки»; раны заливали горячим маслом, присыпали древесной золой. В качестве своеобразного перевязочного материала использовали: сухой мох, листья. Для обезболивания применяли специально приготовленные: мак и коноплю. Существуют сведения о выполнении в этот период времени первых операций: трепанации черепа, ампутации пальцев рук, ног, конечностей, удалении камней из мочевого пузыря, кастрации. Примером служит обнаруженный скелет неандертальца, имеющий следы прижизненно заживших множественных переломов ребер и тяжелого ранения с повреждением бедренной кости.
Военные врачи, сопровождавшие войска в походе, лечили раны, переломы и другие травмы. На стенах гробниц древнего Египта сохранились изображения операций на конечностях. В одном из древнейших папирусов (который относят к 3000 г. до н. э. и приписывают врачу Имхотепу, впоследствии обожествленному) содержится описание хирургических операций.
Гиппократ различал: раны, заживавшие без нагноения, и раны, осложнявшиеся гнойным процессом. Причиной заражения он считал воздух. При перевязках рекомендовал соблюдать чистоту, использовал кипяченую дождевую воду и вино.
Корнелий Цельс впервые предложил накладывать лигатуру на кровоточащий сосуд.
Значительный вклад в развитие хирургии того времени внесли швейцарский врач и естествоиспытатель Парацельс (Теофраст Бомбаст фон Гогенгейм, 1493–1541) и французский хирург Амбруаз Паре (1517-1590).
Парацельс, участвуя во многих войнах, значительно усовершенствовал методы лечения ран, применял для этого вяжушие средства. Амбруаз Паре, также, будучи военным хирургом, предложил своеобразный кровоостанавливающий зажим, разработал технику ампутаций, выступил против обработки ран кипящим маслом.
Ф. фон Эсмарх (1823—1908 гг.) предложил кровоостанавливающий жгут, который накладывался на конечность как во время случайной раны, так и во время ампутации.
Борьбе с кровотечением были посвящены труды Н.И.Пирогова: разработал хирургическую анатомию сосудов, описал клинику и лечение вторичного кровотечения. Ему принадлежит идея создания маневренного коечного фонда на войне, внедрено обучение личного состава войск приемам само- и взаимопомощи, разработано учение о боевой травме. С целью облегчения страданий раненых Н.И.Пирогов первый в военно-полевых условиях применил при операциях эфирный наркоз.
186
Н.И.Пирогов первые в истории военной медицины в массовом масштабе (на войне) применял гипсовые повязки на конечности в качестве надежного средства транспортной и лечебной иммобилизации; заложил основы органосберегательного принципа лечения раненых. Метод резко ограничил показания к «первичным» ампутациям при огнестрельных переломах костей и ранениях суставов и др.
Д.Листер в 1865 г. разработал «антисептический метод» лечения ран с использованием раствора карболовой кислоты, который получил всеобщее признание и был весьма эффективен в военно-полевых условиях при лечении огнестрельных и колото-резаных ран.
Значительный вклад в развитие хирургии в России внесли работы проф.Н.В.Склифосовского (предложил выполнять операции в специально оборудованных помещениях – операционных, внедрил в хирургическую практику «антисептический метод» лечения ран и др.).
К.К.Райер (1846-1890) в русско-турецкую войну (1877-1878 гг.) на основе «антисептического метода» стал широко применять и пропагандировать активные хирургические вмешательства при лечении огнестрельных и колото-резаных ран, заключающиеся: в ее широком рассечении, удалении из нее инородных тел и костных отломков, заложив тем самым идею «первичной хирургической обработки ран» (ПХОР).
Тормозом к повсеместному признанию активных вмешательств при ранениях на передовых этапах (в условиях военно-полевой хирургии) была неправильная концепция Э.Бергмана о «первичной стерильности» огнестрельных пулевых ранений, которая доминировала в тот период времени и на длительное время задержала активную хирургическую тактику ПХО. Бурное развитие асептики в тот период еще больше укрепило консервативное направление лечения огнестрельных (пулевых) ран в военнополевой хирургии. Пулевые ранения в тот период времени доминировали и в 85% случаев заживали «под струпом» после консервативной терапии.
В1876 г. Ф. фон Эсмархом был разработан «индивидуальный перевязочный пакет, который стал «панацеей» и получил всеобщее признание в хирургической практике.
Врусско-японской войне (1904-1905 гг.) в военно-полевой хирургии господствовал консервативный метод Э.Бергмана, предполагавший хирургическую бездеятельность и лечения возникающих инфекционных осложнений ран с эвакуацией раненых «во что бы то ни стало» в тыл. Это способствовало распространению раневой госпитальной инфекции. По свидетельству очевидцев военно-полевые госпиталя буквально «тонули в потоках гноя» (К.М.Лисицын, Ю.Г.Шапошников, 1982).
В1901 г. Карл Ландштейнер открыл группы крови. В 1907 г. Я.Янский
разработал методику переливания крови.
В1916 г. русский хирург Н.Н.Петров, на основании многочисленных исследований, опроверг принцип Э.Бергмана о «стерильности» огнестрельных ран и их «консервативной терапии» и выдвинул тезис о «первичном» (в момент ранений) микробном их загрязнении.
187
В 1916 г. французские хирурги Годье и Лемер разработали методику «первичной хирургической обработки раны» (ПХОР), которая (наряду с рассечением ее и удалением инородных тел) включала: дополнительное иссечение мертвых тканей (некрэктомию), являющихся питательной средой для развития микробов; гемостаз в ране и дополнительную обработку ее антисептиками. Опыт хирургов показал, что (в зависимости от локализации и характера ранения) иссечь полностью мертвые ткани не представляется возможным, поэтому большинство огнестрельных ран после ПХОР оставляли открытыми и после полного очищения накладывали «вторичные швы».
Итак, Рана (vulnus) – это открытое повреждение тканей с механическим нарушением целостности кожи, слизистых оболочек или глубжележащих тканей и внутренних органов.
Признаки раны: 1. Боль. 2. Кровотечение. 3. Зияние.
Боль в момент ранения определяется повреждением рецепторов и нервных стволов, ее интенсивность зависит от локализации и вида раны, от состояния пострадавшего. Пульсирующая боль, появившаяся в области раны спустя некоторый промежуток времени после ранения характеризует присоединение инфекционного процесса в ране.
Кровотечение зависит от характера и диаметра поврежденного при ранении сосуда. Наиболее интенсивны и опасны кровотечения из полостей сердца и крупных артериальных и венозных стволов.
Зияние – расхождение краев раны, связанное с повреждением эластических волокон, более выражено в ране, расположенной перпендикулярно направлению эластических волокон кожи (лангеровских линий).
Классификация ран. Классификация ран проводится по множеству признаков.
1. По обстоятельствам нанесения раны:
1.Хирургические (операционные);
2.Случайные (травматические);
3.Боевые.
П. По характеру повреждения в зависимости от вида травмирующего агента:
1.Резаная (vulnus incisum);
2.Колотая (vulnus punctum);
3.Рваная (vulnus laceratum);
4.Рубленая (vulnus caesum);
5.Ушибленная (vulnus contusum);
6.Размозженная (vulnus conguassatum);
7.Укушенная (vulnus morsum);
8.Огнестрельная (vulnus sclopetarium) – пулевые и осколочные;
9.Отравленная (vulnus venenatum);
188
10.Ссадина (excoriatio);
11.Царапина (scarificatum);
12.Смешанная (vulnus mixtum).
Резаные раны (рис.1) наносятся острым предметом (стекло, нож, лезвие) и характеризуется небольшим количеством разрушенных клеток; окружающие ткани не повреждаются. Зияние позволяет осмотреть рану, поврежденные органы и создает хорошие условия для оттока жидкости.
Рис. 1. Общий вид резаной раны
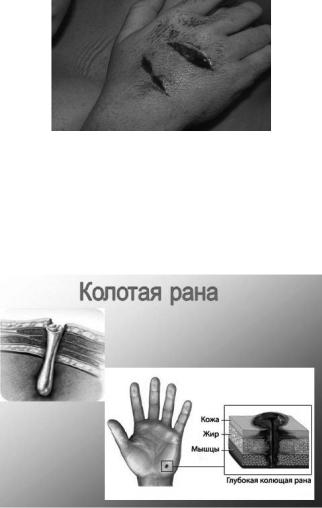
Колотые раны (рис.2) наносятся острым или тупым оружием (штык, игла, шило и др.). Анатомическая особенность этих ран – глубина при небольшом повреждении покровов (кожи или слизистой оболочки). При этих ранах всегда есть опасность повреждения важных органов, расположенных в глубине тканей, в полостях (сосуды, нервы, полые и паренхиматозные органы).
Рис. 2. Общий вид колотой раны
189

Рваные раны (рис.3) возникают, когда на кожу, слизистые или серозные оболочки действует сила, превышающая допустимую прочность тканей. Края таких ран неровные, разорваны, инфицированы.
Рис. 3. Общий вид рваной раны
Рубленые раны наносятся тяжелым острым предметом (сабля, топор и др.). Характеризуются глубоким повреждением тканей, широким зиянием, ушибами и сотрясением окружающих структур, что снижает их сопротивляемость и регенеративные способности.
Ушибленные и рваные раны являются результатом действия тупого предмета. Они отличаются большим количеством размятых, ушибленных, пропитанных кровью тканей с нарушением их кровоснабжения.
Укушенные раны (рис.5) характеризуются не только глубокими и обширными повреждениями, а и тяжелой инфицированностью.
Рис. 4. Общий вид ушитой резаной раны
Отравленные раны – раны, в которые попадает яд (укус змеи, скорпиона и др.).
190
