
не сгибают, чтобы использовать часть собственного веса. Компрессию производят быстрым энергичным движением, смещение грудной клетки при этом должно достигать 5 см. Период расслабления приблизительно равен периоду сжатия, а весь цикл должен составлять чуть меньше секунды. После 30 циклов делают 2 вдоха, затем начинают новую серию циклов компрессии грудной клетки. При этом техника сердечно-легочной реанимации должна обеспечить частоту компрессий: около 80 в мин.
Сердечно-легочная реанимация у детей до 10 лет предусматривает закрытый массаж сердца с частотой 100 сжатий в мин. Компрессия производится одной рукой, при этом оптимальное смещение грудной клетки по отношению к позвоночнику – 3-4 см.
Младенцам закрытый массаж сердца производят указательным и средним пальцем правой руки. Сердечно-легочная реанимация новорожденных должна обеспечивать частоту сокращений 120 ударов в мин.
Осложнения «первичной» сердечно-легочной реанимации
Наиболее типичные осложнения сердечно-легочной реанимации на этапе закрытого массажа сердца: переломы ребер, грудины, разрыв печени, травма сердца, травма легких обломками ребер.
Чаще всего повреждения происходят вследствие неправильного расположения рук реаниматора. Так, при слишком высоком расположении рук происходит перелом грудины, при смещении влево – перелом ребер и травма легких обломками, при смещении вправо возможен разрыв печени.
Профилактика осложнений сердечно-легочной реанимации включает наблюдение за соотношением силы компрессии и упругости грудной клетки, так чтобы воздействие не было чрезмерным.
Во время проведения СЛР необходим постоянный мониторинг состояния пострадавшего.
Основные критерии эффективности сердечно-легочной реанимации:
улучшение цвета кожи и видимых слизистых оболочек (уменьшение бледности и цианоза кожи, появление розовой окраски губ);
сужение зрачков;
восстановление реакции зрачков на свет;
пульсовая волна на магистральных, а затем и на периферических сосудах (можно ощутить слабую пульсовую волну на лучевой артерии на запястье);
артериальное давление 60-80 мм.рт.ст.;
появление дыхательных движений.
Если появилась отчетливая пульсация на артериях, то компрессию
грудной клетки прекращают, а искусственную вентиляцию легких продолжают до нормализации самостоятельного дыхания.
Наиболее распространенные причины отсутствия признаков эффективности сердечно-легочной реанимации:
больной расположен на мягкой поверхности;
неправильное положение рук при компрессии;
недостаточная компрессия грудной клетки (менее чем на 5 см);
171
неэффективная вентиляция легких (проверяется по экскурсиям грудной клетки и наличию пассивного выдоха);
«запоздалая» реанимация или перерыв более 5-10 сек.
При отсутствии признаков эффективности сердечно-легочной
реанимации проверяют правильность ее проведения, и продолжают спасательные мероприятия. Если, несмотря на все усилия, через 30 минут после начала реанимационных действий признаки восстановления кровообращения так и не появились, то спасательные мероприятия прекращают.
Момент прекращения первичной сердечно-легочной реанимации
фиксируют как момент смерти пациента.
 Рис.1. Вид расположения рук при проведении закрытой сердечно-оегочной реанимации
Рис.1. Вид расположения рук при проведении закрытой сердечно-оегочной реанимации
 Рис. 2. Прослушивание возможного самостоятельного дыхания у пациента
Рис. 2. Прослушивание возможного самостоятельного дыхания у пациента
 Рис. 3. Проведение закрытой СЛР. Момент выдоха врача по типу «Ротко рту» пациента.
Рис. 3. Проведение закрытой СЛР. Момент выдоха врача по типу «Ротко рту» пациента.
 Рис. 4. Момент проведения СЛР с помощью дефибрилятора.
Рис. 4. Момент проведения СЛР с помощью дефибрилятора.
172
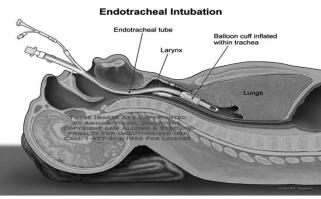 Рис.5. Отработка навыка интубации трахеи на муляже (интубационная трубка проведена в трахею).
Рис.5. Отработка навыка интубации трахеи на муляже (интубационная трубка проведена в трахею).
Вопросы для самоконтроля:
1.При каком АД развивается шоковая почка при переломе костей таза?
2.Какие показатели свидетельствуют об сгущение крови при ожоговом шоке вследствие большой потери жидкости?
3.Техника выполнения сердечно-легочную реанимации.
4.Какие наиболее типичные осложнения сердечно-легочной реанимации на этапе закрытого массажа сердца
5.Что свидетельствует об правильном выполнении реанимационных мероприятий?
6.Какое положение больного при проведении реанимационных мероприятий.
7.В каких случаях необходимо больному ввести раствор адреналина? В каком межреберьи слева от грудины нужно это делать?
8.В случаи выполнения реанимационных мероприятий двумя людьми, какое должно быть соотношение компрессий грудной клетки и дыхательных циклов?
9.До каких пор продолжают искусственную вентиляцию легких при пыволнении сердечно-легочной реанимации?
10.Когда фиксируется момент смерти пациента?
Список литературы:
1.2015 American Heart Association Guidelines for CPR and ECC
2.ERC Guidelines 2015
3.JRC 2015 Guidelines
4.Peter Josef Safar. – Jeanne Lenzer/ BMJ. 2003 Sep 13; 327(7415): 624
173
14. Обследование хирургического больного
Одним из основных методов исследования больного является диагностика заболевания.
С научной точки зрения, под диагностикой следует понимать - раздел медицинской науки, излагающий методы исследования для распознавания заболевания и состояния больного с целью назначения необходимого лечения и профилактических мер.
Впервозданном виде медицины простые и наглядные проявления болезней - переломы и ранения, рвота и понос, ощущение боли и жара - являлись основами диагностики. Распознавание заболеваний основывалось на простейших приёмах исследования, которые применялись без плана и методики и подробного изучения симптоматологии заболеваний.
Вдревнем Египте и Индии обращали внимание на температуру тела, использовали выслушивание и ощупывание, в Китае развилось учение о пульсе. Древнюю Грецию считают родоначальницей научной клинической медицины.
Диагностика Гиппократа основывалось на тщательном наблюдении у постели больного, путём сравнения со здоровым или предшествующим состоянием больного, иногда применяли воздействие на больного для определения реакций или симптомов. Гиппократ выслушивал хрипы и шум трения плевры; ощупывал печень и селезёнку, придавал значение оценке общего состояния больного. Он создал метод диагностического исследования мышления, охватывающий все проявления заболевания человека в его последовательном развитии. Распознавание заболевания основывалось на понимании целостности человеческого организма. Для диагностики применялись инструменты (зонд для исследования матки и др.). В состав диагноза входило определение стадии или периода заболевания, выяснение их происхождения.
В1758 г предложена термометрия, её клиническая оценка введена Траубе. 1761г. - Ауэрбрунгер изобрёл перкуссию. 1819 г. - изобретение стетоскопа и разработка метода аускультации Лаэннеком. Разработка методов систематического опроса - анамнеза (Мудров, Захарьин, Остроумов)
иметодической пальпации органов брюшной полости Образцовым
Русским врачом И.А.Кассирским выдвинуты классические правила дополнительного исследования пациента:
-никогда инструментальное исследование не должно быть опаснее болезни;
-если опасное исследование можно заменить менее опасным или совсем безопасным без ущерба для результативности, нужно сделать это;
-следует помнить о противопоказаниях к тем или иным опасным инструментальным исследованиям.
Обязательным разделом в процессе обучения и формирования врача является безукоризненное знание методики обследования хирургического больного и умение его проводить. Методика обеспечивает строгую
174
систематизацию, рациональное применение знаний и опыта при диагностике заболевания. Каждому студенту и молодому врачу необходимо усвоить и отработать на практике твердое правило - больного обследовать в строгой последовательности, не пропуская ни одного, казалось бы незначительного момента, поскольку этот момент может быть у конкретного больного важнейшим в диагностике, в выборе очередности и метода лечения.
Конечный итог лечения напрямую зависит от правильности и своевременности поставленного диагноза. Диагностический процесс состоит из нескольких этапов, среди которых базовым является первичное обследование больного. Оно обязательно абсолютно во всех случаях для врача любой специальности, хотя его объем может быть разным и зависит от целей, характера заболевания, состояния больного и др. Обсуждение всех данных, полученных при обследовании больного, дает право поставить предварительный диагноз.
Схема обследования предусматривает получение врачом следующих данных: субъективных (со слов больного) и объективных (данные, полученные самим врачом).
Субъективные данные включают в себя: паспортную часть, жалобы, анамнез.
ЖАЛОБЫ – этот раздел является ведущим в постановке диагноза. Выделяют основные и вспомогательные (второстепенные) жалобы.
Основные жалобы включают жалобы, которые непосредственно беспокоят пациента при осмотре врача. Основные жалобы указывают на основное заболевание больного.
Второстепенные жалобы – которые излагает больной, отвечая на вопрос врача: «Что вас ЕЩЕ беспокоит?». Второстепенные жалобы
свидетельствуют о наличии у больного сопутствующих заболеваний. Чаще всего основной жалобой является боль, о которой врач должен узнать как можно больше: локализация, время появления, причина, характер, интенсивность, продолжительность и др. Подробности необходимы для того, чтобы уже на этом этапе обследования можно было сделать определенные диагностические предположения. Болевые ощущения, которые почти всегда являются симптомами какого-то заболевания, можно сгруппировать.
А). Боли травматические. Для них характерно то, что их возникновение связано непосредственно с повреждением, а интенсивность зависит от силы травмы, локализации и площади. Пик болей отмечается в момент повреждения, интенсивность постепенно ослабевает.
Б). Боли ишемические. Они возникают обычно при нарушении питания мышечных органов. Так, загрудинные боли при стенокардии, боли в нижних конечностях (симптом «перемежающейся хромоты») - при облитерирующем эндартериите или атеросклерозе. Интенсивными болями сопровождаются также тромбоз или тромбоэмболия магистральных сосудов нижних конечностей. Многие заболевания органов брюшной полости сопровождаются болями, но особое место занимает состояние, трактуемое как «брюшная жаба», связанное с нарушением кровоснабжения кишечника.
175
При этом боли носят своеобразный характер: они постоянные, нарастающие, не купируются наркотиками, не меняют интенсивности при пальпации.
В клинике появляются симптомы кишечной непроходимости. Состояние может осложниться мезентериальным тромбозом с развитием инфарктов в кишечнике.
В). Боли спастические. Связаны со спазмом гладкой мускулатуры внутренних органов. В отличие от других видов болей они имеют волнообразное (приступообразное) течение, не меняют своей интенсивности при перемене положения тела. Их называют еще «коликами» (желудочная, желчная, кишечная и др.), при которых, как правило, больные ведут себя беспокойно в поисках вынужденного положения.
Г). Боли, связанные с перерастяжением стенок полых органов (желчного пузыря, мочевого пузыря, почечной лоханки) развиваются исподволь, постепенно нарастают и сразу проходят при опорожнении органа.
Д). Боли воспалительные наблюдаются всегда при развитии хирургической инфекции. Особенностью этих болей является появление их вначале только при прикосновении к месту развития процесса. Затем при увеличении инфильтрации боль усиливается, заставляет больного искать положения, которое бы максимально ограждало данную область от прикосновения. Боль постепенно нарастает, может приобретать пульсирующий характер (например, при панариции) и достигает пика вплоть до самостоятельного или хирургического вскрытия гнойника.
Анализ описанных болевых ощущений зачастую позволяет врачу сделать определенные диагностические предположения уже на этапе опроса больного.
АНАМНЕЗ – (Anamnesis - воспоминание. греч.) совокупность сведений (о больном, развитии заболевания, жизни больного), полученных при опросе самого больного и знающих его лиц, а также при изучении документации. Анамнез всегда строится по определенному плану.
Вначале собираются данные по истории развития заболевания (Anamnesis morbi). Подробно описываются детали появления основного заболевания, последовательность возникновения отдельных признаков и динамика болезни в целом. Важно знать – какова причина, были ли периоды улучшения и ухудшения, чем объяснялись, имели ли место обращения к врачу. Если речь идет о заболевании, занимающим длительный период времени, необходимо получить подробные данные обо всех эпизодах обострения. Это позволит выяснить: настоящее состояние пациента является ли самостоятельным заболеванием или обострением хронического (следствием его осложнения).
Изучение анамнеза жизни (Anamnesis vitae) дает представление об особенностях организма, характере физического и умственного развития, профессии, условиях труда и быта, перенесенных заболеваниях в хронологическом порядке (с особенностями течения). Имеют значение сведения о вредных привычках, аллергических реакциях, о здоровье прямых родственников (семейный анамнез). Все это может иметь прямое или
176

косвенное отношение к развитию патологического процесса у пациента. Важным является изучение экспертного анамнеза – причин и длительности нахождения пациента на лечении по листку
нетрудоспособности.
Полнота сведений субъективного характера зависит от умения врача установить контакт с больным, создать обстановку для дружеской беседы. Это возможно только при соблюдении деонтологических принципов; взаимопонимании и доверии между врачом и больным, охраняемых врачебной тайной.
Всегда следует иметь в виду, что сведений субъективного характера, даже тщательно собранных, для установления предварительного диагноза недостаточно. Это связано с тем, что во-первых, больной, иногда по разным причинам, преуменьшает свои страдания (диссимуляция), иногда преувеличивает (аггравация) или даже измышляет их (симуляция).
Во-вторых, больной не всегда предъявляет жалобы на тот процесс, который развивается не причиняя боль (начальные бессимптомные стадии опухоли). Поэтому, следующей неотъемлемой частью в процессе установления предварительного диагноза является объективное исследование пациента.
ОБЪЕКТИВНОЕ ИССЛЕДОВАНИЕ больного (Status presents objektivus). Проводится системно по определенной схеме методами, которыми обязан владеть врач любой специальности. Они просты в исполнении, доступны, полностью безвредны для больного, позволяют объективно судить об общем состоянии и состоянии отдельных внутренних органов.
Первый этап - общий осмотр. Он позволяет оценить походку, симметрию туловища. конституцию, упитанность, выражение лица, степень сознания, цвет кожи и склер, тип дыхания и т.д. Сведения, полученные при осмотре, сопоставленные с субъективными данными, уже могут стать материалом для размышлений и диагностических предположений (рис.2).
Рис. 1. Сбор анамнеза больной
177

Рис. 2. Общий осмотр.
Пальпация - метод, позволяющий при использовании осязания изучить физические свойства тканей и органов, топографические соотношения между ними, чувствительность. При пальпации можно установить местное изменение температуры, степень напряжения мышц, наличие какого-либо патологического образования и т.д. Метод можно использовать для обследования полости рта. прямой кишки, влагалища. Следует всегда помнить, что пальпация не должна доставлять больному неприятные или болезненные ощущения (рис. 3).
Рис.3. Пальпация.
Перкуссия (выстукивание). Метод основан на том. что изучаемые методом перкуссии органы и ткани при выстукивании дают звук, свойство которого связано с их структурой (плотность, напряжение, эластичность, содержание в них жидкости или воздуха). На основе разных по высоте и оттенку звуков перкуссией можно определить границы и форму органа, выявить опухоль, кисту, обнаружить газ в брюшной полости при прободении полого органа . свободную жидкость в животе (рис. 4).
178

. Рис. 4. Перкуссия
Аускультация - выслушивание самостоятельно возникающих в организме звуковых явлений. В обследовании хирургических больных аускультация информативна при выслушивании живота для оценки характера перистальтических шумов при кишечной непроходимости и подозрении на перитонит, на наличие систолического шума при аневризме брюшной аорты и т.д. Без аускультации диагностика заболеваний дыхательной и сердечно-сосудистой систем невозможна (рис.5).
Рис. 5. Аускультация.
179
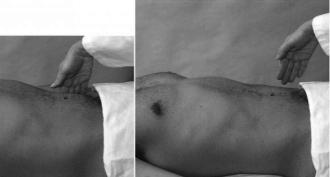
Рис. 6. Определение симптома Щеткина-Блюмберга.
При обследовании хирургического больного врач должен уделить внимание местному статусу. В разделе STATUS LOCALIS необходимо дать оценку локальным изменениям (рана, язва, опухоль и др. патологические состояния). Эта опенка строится на осмотре, пальпации, перкуссии и аускультации исследуемой области.
Все сведения, полученные врачом после первичного осмотра, позволяют поставить предварительный диагноз, который может быть вполне обоснованным, но чаще всего он является предположительным.
СХЕМА ИСТОРИИ БОЛЕЗНИ СТАЦИОНАРНОГО ХИРУРГИЧЕСКОГО БОЛЬНОГО
Паспортная часть
1.Фамилия, имя и отчество;
2.Пол;
3.Возраст;
4.Дата поступления;
5.Адрес;
6.Специальность и место работы;
7.Семейное положение;
8.Кем доставлен, или направлен;
9.Диагноз направившего учреждения;
10.Диагноз при поступлении в клинику;
11.Клинический диагноз (дата установления): основной, осложнения основного, сопутствующие заболевания;
12.Дата операции, название ее. Осложнение во время операции и после операции.
Примечание: диагноз, сопутствующие заболевания и осложнения пишут на русском, украинском и латинском языках.
180
