
- •03.03.2010 Г.
- •Содержание
- •1.1 Правила ведения жневника учета работы студента
- •2. Программа практики
- •2.1 Перечень рекомендуемых к освоению практических навыков:
- •2.2 Перечень рекомендуемых к наблюдению и участию в оказании неотложной помощи клинических ситуаций
- •2.3 Тематика практических занятий
- •Тема 1. Неотложная медицинская помощь при остром коронарном синдроме, нарушениях ритма и проводимости, острой левожелудочковой недостаточности, гипертонических кризах. Сердечно-легочная реанимация.
- •Тема 3. Острые отравления: диагностика, тактика. Комы: патогенез, дифференцированная терапия. Неотложная помощь психиатрическим больным.
- •Тема 4. Острая хирургическая и гинекологическая патология: дифференциальная диагностика, неотложная помощь. Тактико-терапевтическое и эвакуационно-транспортное обеспечение неотложных ситуаций.
- •3. Порядок проведения итогового зачета
- •4. Основные вопросы к зачету
- •5. Ведение больных в условиях скорой и неотложной помощи
- •Тромбоэмболия легочной артерии.
- •Показания к госпитализации
- •Нарушения сердечного ритма.
- •Гипертонический криз (гк).
- •Острый коронарный синдром.
- •Контрольные вопросы по теме
- •Астматический статус Определение
- •Этиология и патогенез
- •Клиническая картина ас
- •Классификация
- •I стадия.
- •II стадия.
- •III стадия.
- •Дифференциальная диагностика
- •Лечение
- •Показания к госпитализации
- •Инфекционно - токсический шок
- •Менингококковая инфекция (ми)
- •Пневмоторакс
- •Контрольные вопросы по теме
- •5.3 Острые отравления: диагностика, тактика. Комы: патогенез, дифференцированная терапия. Неотложная помощь психиатрическим больным.
- •Нарушение сознания. Кома
- •Объем экстренного обследования больного с нарушенным сознанием:
- •Анамнез:
- •Общее обследование:
- •Неврологическое обследование:
- •Лабораторные и инструментальные исследования:
- •Классификация ком в зависимости от вызывающих их причин
- •Шкала глубины коматозных состояний (Глазго-Питсбург)
- •Клиническая картина и диагностические критерии различных видов коматозных состояний
- •I. Гипогликемическая кома
- •II. Гипергликемическая, кетоацидотическая кома
- •III. Гипергликемическая, гиперосмолярная кома
- •IV. Гиперлактацидемическая
- •V. Цереброваскулярная кома
- •VI. Алкогольная кома
- •VII. Опиатная кома
- •VIII. Травматическая кома
- •IX. Гипертермическая (тепловой удар) кома
- •X. Гипокортикоидная (надпочечниковая) кома
- •XI. Эклампсическая кома
- •XII. Эпилептическая кома
- •XIII. Уремическая кома
- •XIV. Печеночная кома
- •Лечение ком
- •Недифференцированная терапия коматозных состояний
- •Особенности дифференцированной терапии коматозных состояний
- •1. Гипогликемическая кома.
- •5. Цереброваскулярная кома
- •10. Уремическая кома
- •11. Печеночная кома
- •Мероприятия, противопоказанные при коматозных состояниях
- •Показания к госпитализации
- •Ошибки догоспитального этапа
- •Общий алгоритм ведения больных с отравлениями
- •Особенности тактики при отравлениях различными веществами
- •Острый клещевой энцефалит
- •Неотложные состояния в психиатрии
- •Состояние отмены алкоголя Алкогольный абстинентный синдром
- •Состояние отмены алкоголя с делирием (неотложная помощь – см. Ниже)
- •Депрессия
- •Контрольные вопросы по теме
- •Наиболее частые причины острой абдоминальной боли
- •Дифференциальная диагностика острого аппендицита и гинекологической патологии
- •Острые гинекологические заболевания, требующие экстренной операции
- •Органоспецифические боли в брюшной полости (и.М. Менджерицкий, 1992; с исправлениями)
- •Наиболее вероятный диагноз в зависимости от локализации патологических симптомов при пальпации живота (р.Б. Тейлор, 1992)
- •Контрольные вопросы по теме
- •6. Организационные аспекты работы скорой медицинской помощи
- •6.1. Скорая медицинская помощь: особенности работы и структуры смп. Специфика еёорганизации.
- •6.2 Скорая медицинская помощь: основные принципы и особенности диагностики в условиях «скорой медицинской помощи».
- •1. Обоснование диагностического заключения. Структура диагноза.
- •2. Особенности сбора клинической информации в условиях смп
- •6.3 Правила логического построения (алгоритм) диагностического заключения и программы оказания экстренной помощи. Триединый принцип.
- •3. Оформление медицинской документации.
- •6.4. Тактика врача смп в алгоритмах действий:
- •Мероприятия, составляющие основу общей тактики выездных бригад (отвб) скорой медицинской помощи.
- •Экстренная госпитализация больных и пострадавших.
- •Ситуация "нетранспортабельность" - н.
- •V. Примерная форма заполнения выездной
- •7. Техника выполнения наиболее распространенных лечебно-диагностических манипуляций пункция и катетеризация подключичной вены
- •Заполнение «разовой» системы для в/в капельных инфузий
- •Оксигенотерапия
- •Искусственное дыхание
- •Массаж сердца непрямоЙ
- •Электроимпульсная терапия
- •Электрическая стимуляция сердца
- •Промывание желудка
- •Плевральная пункция
- •Пункция перикарда
- •Сердечно-легочная реанимация (слр).
- •Экстренное восстановление проходимости верхних дыхательных путей.
- •Искусственная вентиляция легких (ивл).
- •Основные правила проведения закрытого массажа сердца:
- •Электрическая дефибрилляция сердца
- •ТеРминальные состояния
- •Письмо по определению давности смерти
- •Сроки ответной реакции двуглавой мышцы плеча на механические
- •Оценочная шкала глубины комы (Глазго)
- •Приложения
- •22.Наименее подходящим препаратом для купирования отека легких при изолированном митральном стенозе является:
- •150.Кому отзванивается бригада смп по окончании вызова?
- •Ситуационная задача №2
- •1. Расшифруйте экг
Сердечно-легочная реанимация (слр).
Комплекс мер, который в течение многих лет называется сердечно-легочной реанимацией, а сегодня сердечно-легочной и церебральной реанимацией, направлен на восстановление всех функций организма больного или пострадавшего. Но в первую очередь он предусматривает обеспечение проходимости дыхательных путей, поддержание вентиляции легких и кровообращения, а также профилактику необратимых изменений со стороны центральной нервной системы. Необходимо регистрировать время остановки сердца и начала реанимационных мероприятий, что во многом определяет прогноз. Реанимация проводится в три этапа, последовательность которых сохраняется, в основном, при любом генезе клинической смерти.
Экстренное восстановление проходимости верхних дыхательных путей.
(проводится в горизонтальном положении больного на спине)
Оптимальные условия для проходимости дыхательных путей создаются при одновременном запрокидывании головы, предельном выдвижении нижней челюсти и раскрывании рта больного (тройной прием Сафара - Рис. 1).

Рис. 1. Схема дыхательных путей при положении больного, находящегося без сознания, на спине.
а – западение языка, б – выдвижение нижней челюсти поднимает язык и надгортанник.
Примечание. При черепно-мозговой травме и травме шейного отдела позвоночника тройной прием Сафара не производится, так как это может привести к смещению костных отломков и усилению повреждения мозга.
Причиной обтурации воздухоносных путей могут быть инородные тела (сгустки крови, слизь, зубные протезы и пр.). Их быстро убирают любыми подручными материалами: салфетка, платок на пальце), затрачивая на это минимальное количество времени. Голова больного должна быть повернута в сторону (опасность аспирации).
Восстановить проходимость верхних дыхательных путей проще с помощью использования различных воздуховодов. Наиболее целесообразно применять S-образный воздуховод. Для его введения рот больного раскрывают I и II пальцами левой руки, а трубку продвигают к корню языка так, чтобы ее отверстие "скользило" по небу. Необходимо следить, чтобы воздуховод не сместился во время транспортировки. При неэффективности перечисленных приемов, можно предполагать наличие обтурации воздухоносных путей в нижележащих отделах. В этих случаях требуются прямая лярингоскопия и активная аспирация с помощью вакуумных отсосов, за которой следует интубация трахеи. Эта манипуляция должна проводится умело и быстро (10 - 15 с), иначе она теряет всякий смысл.
Искусственная вентиляция легких (ивл).
ИВЛ необходима всегда, когда первый этап реанимации - восстановление проходимости дыхательных путей не привел к восстановлению самостоятельного дыхания. ИВЛ начинают тотчас после восстановления проходимости дыхательных путей, для чего оказывающий помощь вдувает воздух после глубокого вдоха в рот или нос пострадавшего. Лучше использовать метод "ото рта ко рту", так как узость носовых ходов создает повышенное сопротивление на вдохе, кроме того, они часто бывают забиты слизью и кровью. При вдувании воздуха в рот для создания герметичности ноздри пострадавшего должны быть зажаты пальцами или прижаты щекой оживляющего. Если грудная клетка расширяется, значит, вдох осуществлен правильно. Затем рот больного освобождается и происходит пассивный выдох (Рис. 2).
Р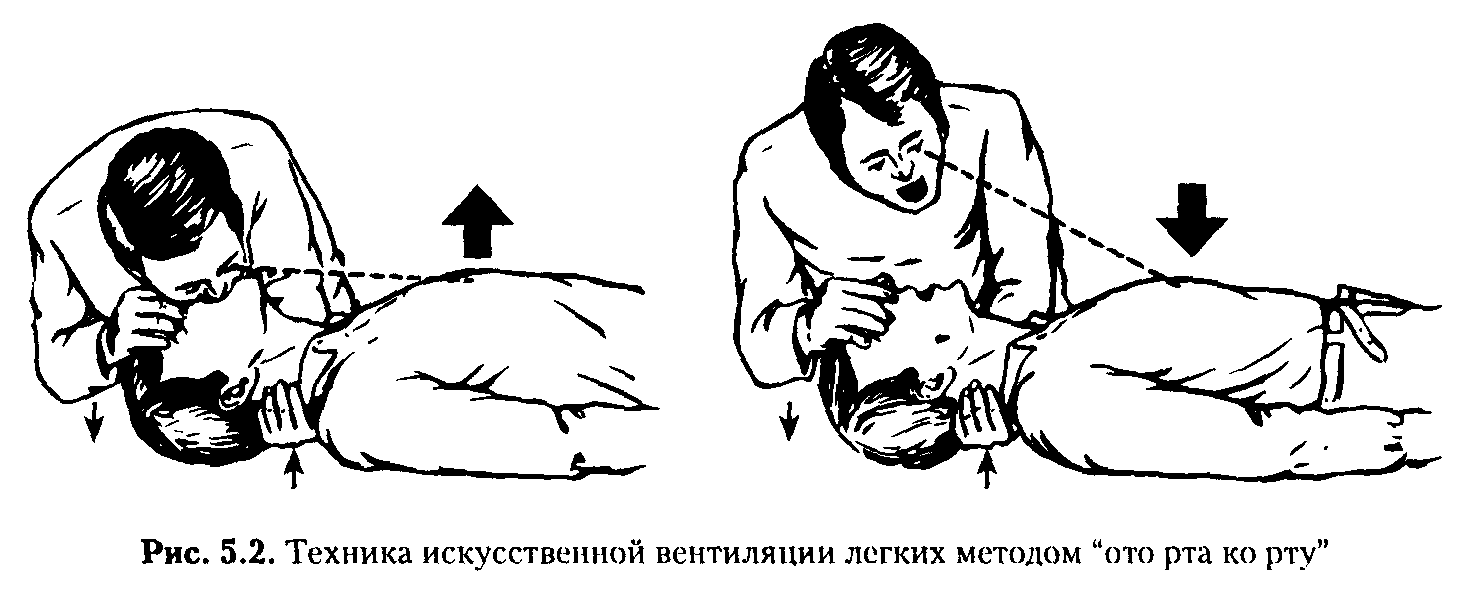 ис.
2. Техника искусственной вентиляции
легких методом «ото рта ко рту».
ис.
2. Техника искусственной вентиляции
легких методом «ото рта ко рту».
Интервалы между дыхательными циклами должны составлять 5 с - (12 циклов в 1 мин). Не следует стремиться вдыхать воздух чаще, важно обеспечить достаточный объем искусственного вдоха - примерно 0,7 - 1,0 л (для взрослого человека).
Главный критерий эффективности ИВЛ - расширение грудной клетки при вдувании воздуха и спадение ее при пассивном выдохе. Вздутие надчревной области, возникающее при ИВЛ, свидетельствует о попадании воздуха в желудок, что чревато возможностью регургитации желудочного содержимого. Правильное обеспечение проходимости дыхательных путей позволяет избежать этого осложнения.
Экспираторный метод ИВЛ высокоэффективен, несмотря на то, что в выдыхаемом реанимирующем воздухе содержится всего 15 - 17% кислорода и 2 - 4% углекислого газа. Неполноценность состава выдыхаемого воздуха компенсируется повышенными объемами: при объеме искусственного вдоха 1 л и частоте 12 в 1 мин. минутный объем дыхания составляет 12 л. в 1 мин., т. е. в среднем 150% от должной величины. Кроме того, начальная часть вдуваемого воздуха (примерно 3000 мл) поступает при выдохе из анатомического мертвого пространства легких человека, оказывающего помощь, и по своему составу близка к атмосферному воздуху.
Однако, длительная ИВЛ таким методом утомительна для оживляющего, поэтому целесообразно использовать простейшие инструменты и приспособления. Они позволяют исключить непосредственный контакт с дыхательными путями пострадавшего и повысит эффективность ИВЛ. Первое достигается с помощью S-образных воздуховодов или ротоносовой маски. При использовании маски важно следить за тем, чтобы она плотно прилегала к лицу пострадавшего (краевой обтуратор максимально раздут). Можно использовать маску и воздуховод одновременно.
При ИВЛ аппаратом частота дыханий составляет 12 - 15 в 1 мин, объем воздуха 0,5 - 1 л. При ИВЛ с помощью аппаратов также необходим контроль за проходимостью верхних дыхательных путей. Однако лучшим способом обеспечения проходимости дыхательных путей является интубация трахеи (см. Рис. 3 на следующей странице). Необходимо, чтобы каждый врач скорой помощи был готов к ее проведению.
МАССАЖ СЕРДЦА.
Существует два вида массажа: прямой (открытый) и непрямой (закрытый). Открытый массаж - это хирургическая операция, которая в условиях оказания скорой помощи на догоспитальном этапе сегодня не может быть рекомендована.
Закрытый массаж сердца (ЗМС), правильнее - массаж грудной клетки, является наиболее простым и быстрым способом экстренного искусственного поддержания кровообращения. Проводя ЗМС, мы осуществляем массаж всех органов грудной клетки и, прежде всего, легких, что облегчает приток крови к сердцу. Вдувание воздуха в легкие обеспечивает дополнительное внутрилёгочное давление, что также способствует притоку крови от легких к сердцу. К закрытому массажу следует приступать немедленно, как только поставлен диагноз острой остановки кровообращения, без выяснения ее причин и механизмов. Поэтому закрытый массаж сердца должен немедленно начинать тот, кто первым оказался вблизи умирающего и зафиксировал остановку кровообращения.
Примечание. В случаях неэффективности сердечных сокращений не следует дожидаться полной остановки сердца или же самостоятельного восстановления адекватной сердечной деятельности, а надо приступать к закрытому массажу сердца.
Р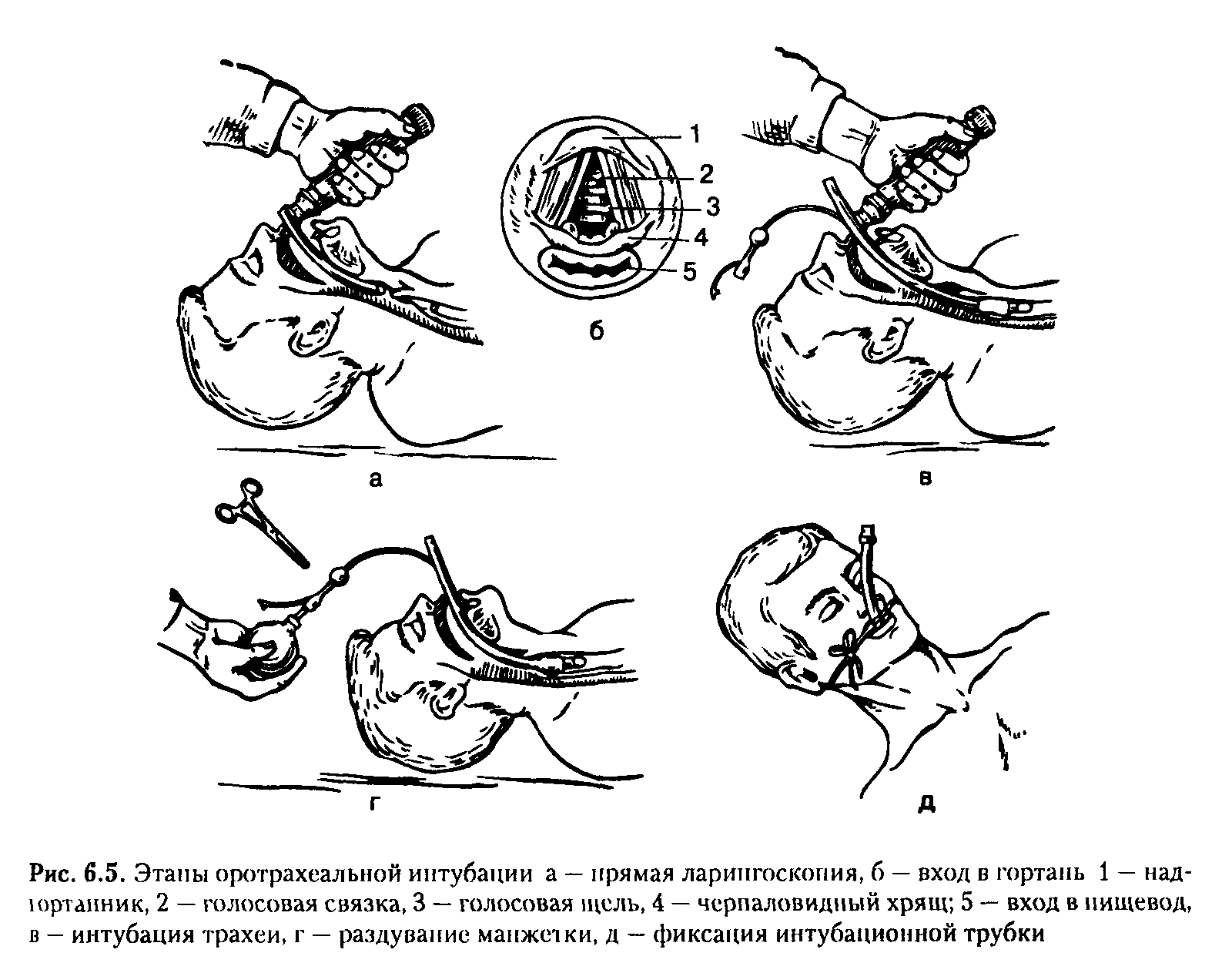 ис.
3. Этапы оротрахеальной интубации:
а –
прямая ларингоскопия,
б –
вход в гортань (1 – надгортанник, 2 -
голосовая связка, 3 - голосовая щель, 4
- черпаловидный хрящ, 5 – вход в пищевод),
в
– интубация трахеи, г
-
раздувание манжетки, д
– фиксация интубационной трубки.
ис.
3. Этапы оротрахеальной интубации:
а –
прямая ларингоскопия,
б –
вход в гортань (1 – надгортанник, 2 -
голосовая связка, 3 - голосовая щель, 4
- черпаловидный хрящ, 5 – вход в пищевод),
в
– интубация трахеи, г
-
раздувание манжетки, д
– фиксация интубационной трубки.
NB! Все время нужно следить за проходимостью верхних дыхательных путей!
