
- •03.03.2010 Г.
- •Содержание
- •1.1 Правила ведения жневника учета работы студента
- •2. Программа практики
- •2.1 Перечень рекомендуемых к освоению практических навыков:
- •2.2 Перечень рекомендуемых к наблюдению и участию в оказании неотложной помощи клинических ситуаций
- •2.3 Тематика практических занятий
- •Тема 1. Неотложная медицинская помощь при остром коронарном синдроме, нарушениях ритма и проводимости, острой левожелудочковой недостаточности, гипертонических кризах. Сердечно-легочная реанимация.
- •Тема 3. Острые отравления: диагностика, тактика. Комы: патогенез, дифференцированная терапия. Неотложная помощь психиатрическим больным.
- •Тема 4. Острая хирургическая и гинекологическая патология: дифференциальная диагностика, неотложная помощь. Тактико-терапевтическое и эвакуационно-транспортное обеспечение неотложных ситуаций.
- •3. Порядок проведения итогового зачета
- •4. Основные вопросы к зачету
- •5. Ведение больных в условиях скорой и неотложной помощи
- •Тромбоэмболия легочной артерии.
- •Показания к госпитализации
- •Нарушения сердечного ритма.
- •Гипертонический криз (гк).
- •Острый коронарный синдром.
- •Контрольные вопросы по теме
- •Астматический статус Определение
- •Этиология и патогенез
- •Клиническая картина ас
- •Классификация
- •I стадия.
- •II стадия.
- •III стадия.
- •Дифференциальная диагностика
- •Лечение
- •Показания к госпитализации
- •Инфекционно - токсический шок
- •Менингококковая инфекция (ми)
- •Пневмоторакс
- •Контрольные вопросы по теме
- •5.3 Острые отравления: диагностика, тактика. Комы: патогенез, дифференцированная терапия. Неотложная помощь психиатрическим больным.
- •Нарушение сознания. Кома
- •Объем экстренного обследования больного с нарушенным сознанием:
- •Анамнез:
- •Общее обследование:
- •Неврологическое обследование:
- •Лабораторные и инструментальные исследования:
- •Классификация ком в зависимости от вызывающих их причин
- •Шкала глубины коматозных состояний (Глазго-Питсбург)
- •Клиническая картина и диагностические критерии различных видов коматозных состояний
- •I. Гипогликемическая кома
- •II. Гипергликемическая, кетоацидотическая кома
- •III. Гипергликемическая, гиперосмолярная кома
- •IV. Гиперлактацидемическая
- •V. Цереброваскулярная кома
- •VI. Алкогольная кома
- •VII. Опиатная кома
- •VIII. Травматическая кома
- •IX. Гипертермическая (тепловой удар) кома
- •X. Гипокортикоидная (надпочечниковая) кома
- •XI. Эклампсическая кома
- •XII. Эпилептическая кома
- •XIII. Уремическая кома
- •XIV. Печеночная кома
- •Лечение ком
- •Недифференцированная терапия коматозных состояний
- •Особенности дифференцированной терапии коматозных состояний
- •1. Гипогликемическая кома.
- •5. Цереброваскулярная кома
- •10. Уремическая кома
- •11. Печеночная кома
- •Мероприятия, противопоказанные при коматозных состояниях
- •Показания к госпитализации
- •Ошибки догоспитального этапа
- •Общий алгоритм ведения больных с отравлениями
- •Особенности тактики при отравлениях различными веществами
- •Острый клещевой энцефалит
- •Неотложные состояния в психиатрии
- •Состояние отмены алкоголя Алкогольный абстинентный синдром
- •Состояние отмены алкоголя с делирием (неотложная помощь – см. Ниже)
- •Депрессия
- •Контрольные вопросы по теме
- •Наиболее частые причины острой абдоминальной боли
- •Дифференциальная диагностика острого аппендицита и гинекологической патологии
- •Острые гинекологические заболевания, требующие экстренной операции
- •Органоспецифические боли в брюшной полости (и.М. Менджерицкий, 1992; с исправлениями)
- •Наиболее вероятный диагноз в зависимости от локализации патологических симптомов при пальпации живота (р.Б. Тейлор, 1992)
- •Контрольные вопросы по теме
- •6. Организационные аспекты работы скорой медицинской помощи
- •6.1. Скорая медицинская помощь: особенности работы и структуры смп. Специфика еёорганизации.
- •6.2 Скорая медицинская помощь: основные принципы и особенности диагностики в условиях «скорой медицинской помощи».
- •1. Обоснование диагностического заключения. Структура диагноза.
- •2. Особенности сбора клинической информации в условиях смп
- •6.3 Правила логического построения (алгоритм) диагностического заключения и программы оказания экстренной помощи. Триединый принцип.
- •3. Оформление медицинской документации.
- •6.4. Тактика врача смп в алгоритмах действий:
- •Мероприятия, составляющие основу общей тактики выездных бригад (отвб) скорой медицинской помощи.
- •Экстренная госпитализация больных и пострадавших.
- •Ситуация "нетранспортабельность" - н.
- •V. Примерная форма заполнения выездной
- •7. Техника выполнения наиболее распространенных лечебно-диагностических манипуляций пункция и катетеризация подключичной вены
- •Заполнение «разовой» системы для в/в капельных инфузий
- •Оксигенотерапия
- •Искусственное дыхание
- •Массаж сердца непрямоЙ
- •Электроимпульсная терапия
- •Электрическая стимуляция сердца
- •Промывание желудка
- •Плевральная пункция
- •Пункция перикарда
- •Сердечно-легочная реанимация (слр).
- •Экстренное восстановление проходимости верхних дыхательных путей.
- •Искусственная вентиляция легких (ивл).
- •Основные правила проведения закрытого массажа сердца:
- •Электрическая дефибрилляция сердца
- •ТеРминальные состояния
- •Письмо по определению давности смерти
- •Сроки ответной реакции двуглавой мышцы плеча на механические
- •Оценочная шкала глубины комы (Глазго)
- •Приложения
- •22.Наименее подходящим препаратом для купирования отека легких при изолированном митральном стенозе является:
- •150.Кому отзванивается бригада смп по окончании вызова?
- •Ситуационная задача №2
- •1. Расшифруйте экг
Пункция перикарда
Показания: 1) эвакуация жидкости (экссудата, транссудата, крови) в лечебных и диагностических целях; 2) введение лекарственных веществ в полость перикарда.
Оснащение: игла или тонкий троакар длиной не менее 15 см. диаметром 1,2—1,5 мм; шприц емкостью 10—20 мл; иглы для проведения местной анестезии; раствор йода и спирта.
Техника проведения манипуляции сводится к следующему: за 20—30 минут до пункции больному подкожно вводят 1 мл 2% раствора промедола и 0,5 мл 0,1% раствора атропина (последний применяют для ликвидации возможных побочных действий наркотиков).
Пункция перикарда проводится натощак, под местной анестезией, в специальном помещении (в манипуляционной, процедурной, перевязочной, операционной). Больной находится в положении, сидя или лежа на кровати с приподнятым головным концом. Как при любой операции, соблюдается стерильность.
Существуют два способа доступа к полости перикарда: через диафрагму и через грудную стенку около грудины. В клинической практике чаще пользуются первым способом.
При пункции перикарда через диафрагму точка пункции располагается слева в углу, образованном хрящом XII ребра и мечевидным отростком, или у нижнего конца мечевидного отростка грудины (Рис. 2). Раствором новокаина производят местную анестезию кожи и подкожной клетчатки. Пункционную иглу располагают перпендикулярно к поверхности тела и вводят на глубину 1,5 см. Затем ее конец направляют круто вверх параллельно задней стенке грудины. Через 2—3 см ощущается прохождение (прокол) наружного листка перикарда.
О
Рис.
2. Точка пункции перикарда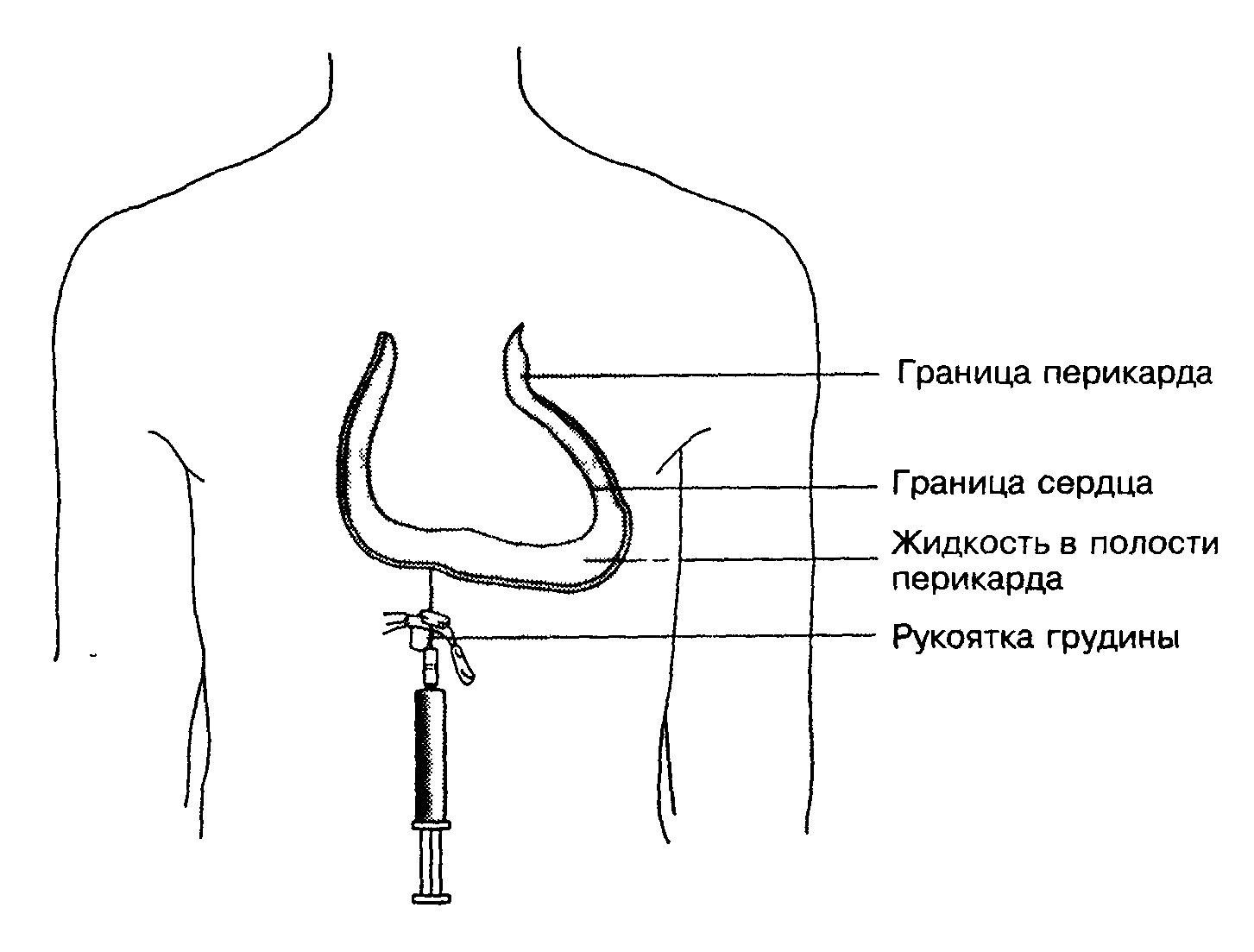 тсутствие
сопротивления дальнейшему прохождению
иглы указывает на нахождение ее в полости
перикарда. При потягивании поршня на
себя в шприц начинает поступать содержимое
полости перикарда. Возникающее ритмичное
сотрясение иглы указывает на соприкосновение
конца иглы с сердцем. В подобной ситуации
иглу можно слегка потянуть назад и
прижать ее конец к грудине, что достигается
более сильным вдавливанием наружного
конца иглы в сторону живота. Убедившись,
что конец иглы находится в полости
перикарда, удаляют имеющуюся жидкость.
тсутствие
сопротивления дальнейшему прохождению
иглы указывает на нахождение ее в полости
перикарда. При потягивании поршня на
себя в шприц начинает поступать содержимое
полости перикарда. Возникающее ритмичное
сотрясение иглы указывает на соприкосновение
конца иглы с сердцем. В подобной ситуации
иглу можно слегка потянуть назад и
прижать ее конец к грудине, что достигается
более сильным вдавливанием наружного
конца иглы в сторону живота. Убедившись,
что конец иглы находится в полости
перикарда, удаляют имеющуюся жидкость.
Данный метод пункции перикарда сравнительно безопасен и крайне редко вызывает осложнения. Иногда возникает опасность повреждения желудка, в связи с чем пункцию рекомендуется проводить натощак.
К пункции перикарда через грудную стенку около грудины прибегают лишь при затруднениях в пункции перикарда через диафрагму при воронкообразной деформации грудной клетки, значительном увеличении печени, в случае необходимости локальной пункции при осумкованном перикардите.
Точки пункции располагаются около края грудины, слева — в четвертом-шестом и справа — в четвертом-пятом межреберьях, а также на 2 см медиальнее левой границы абсолютной сердечной тупости. В первом случае после перпендикулярного к поверхности кожи прохождения иглой межреберного промежутка (1,5-2 см) ее наружный конец максимально наклоняют латерально и проводят иглу позади грудины на глубину 1-2 см, во избежание прокола плевры. При пункции около зоны абсолютной сердечной тупости иглу проводят косо вверх и медиально в направлении позвоночника через плевру.
Недостатками метода пункции перикарда через грудную стенку около грудины являются трудность полной эвакуации жидкости, невозможность применения метода при гнойном перикардите ввиду опасности инфицирования плевральной полости, возможность выхода иглы из полости перикарда по мере удаления жидкости.
Возможные осложнения: повреждение плевры и края легкого, что может провоцировать развитие пневмоторакса, плеврита, пневмонии, при глубоком продвижении иглы существует опасность ранения внутренних грудных артерий, повреждения миокарда, прокола камер сердца.
УСТАНОВКА ЗОНДА СЕНГСТЕЙКЕНА-БЛЕЙКМОРА
П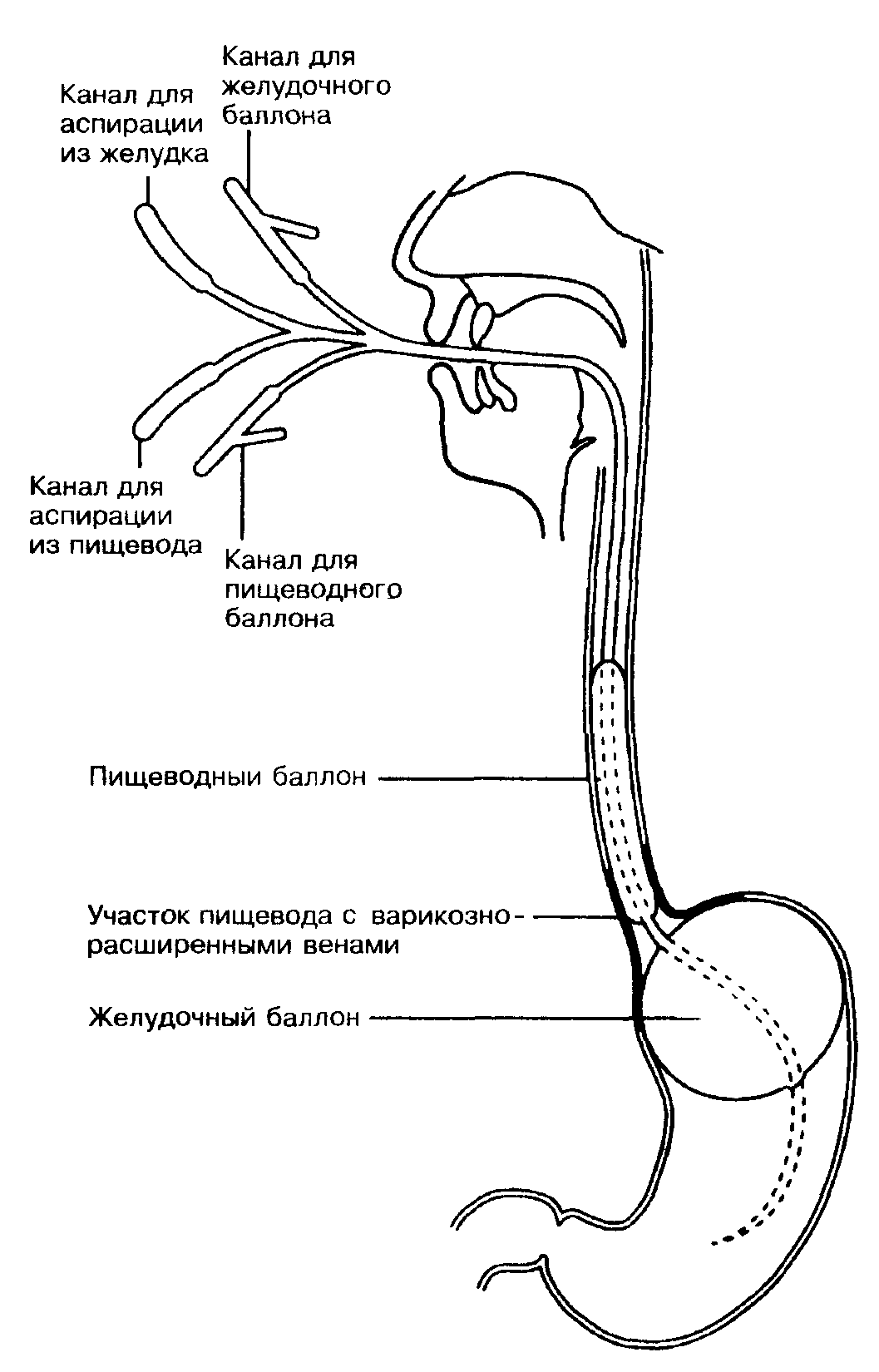 оказание.
оказание.
Невозможность контролировать кровотечение из варикозно расширенных вен пищевода, несмотря на вазопрессин и нитраты.
Установка зонда Сенгстейкена-Блейкмора редко необходима, зонд следует устанавливать только по поводу угрожающего жизни кровотечения. Если у вас нет опыта по установке этих зондов, то лучше лечить больного консервативно из-за риска аспирации, изъязвления слизистой оболочки и неправильного расположения зонда.
Тампонада баллоном — процедура. Спланируйте заранее инъекцию в варикозно расширенные вены или рассечение пищевода.
Специальное оборудование
1
Рис.
3. Установленный
четырехпросветный зонд Сенгстейкена-Блейкмора
для компресссии кровоточащих варикозно
расширенных
вен пищевода
Если есть время, храните зонд в морозильном отделении холодильника, чтобы снизить его гибкость для облегчения установки.
2. Ртутный сфигмоманометр (для раздувания баллона пищевода).
3. Рентгеноконтрастная среда, например 10 мл гастрографина и 300 мл воды или 5% декстрозы (для раздувания желудочного баллона). Изотонический раствор хлорида натрия не следует использовать из-за возможной опасности проглатывания в условиях.декомпенсации печени при разрыве баллона.
4. Шприц Жане с целью аспирации дренажа пищевода.
Методика
а) Подготовка
1. Просветы зонда не всегда помечены; если меток нет, сразу пометьте просветы пластырем.
2. Перед установкой зонда больного следует интубировать (для предотвращения смещения зонда в трахею или аспирации крови), если:
• уровень сознания значительно снижен или
• снижен или отсутствует рвотный рефлекс.
3. Обеспечьте седатацию. Во избежание риска травматичной установки зонда безопаснее интубировать и переводить на ИВЛ этих больных перед попыткой установки зонда.
б) Установка зонда
1. Выполните анестезию горла аэрозолем лигнокаина.
2. Смажьте конец зонда желе KY и проведите его сквозь промежуток между вашими указательным и средним пальцами, помещенными в заднюю часть ротоглотки. Это уменьшает возможность закручивания зонда. Попросите больного спокойно дышать ртом на протяжении всей процедуры. Вам вряд ли понадобится распорка для зубов.
3. На любой стадии процедуры у больного возможно немедленное самопроизвольное выталкивание зонда в результате диспноэ, которое возобновляется после эндотрахеальной интубации.
4. Ассистенты должны аспирировать кровь изо рта и из всех просветов зонда в то время, как вы его вводите.
5. Постоянно продвигайте зонд до тех пор, пока он не будет введен по рукоятку.
6. Заполните желудочный баллон контрастной смесью. Закройте пробкой или зажмите трубку. Если есть сопротивление надуванию, сдуйте баллон и проверьте положение трубки рентгеноскопически.
7. Мягко введите зонд обратно до тех пор, пока не почувствуете сопротивление.
8. Жесткой тракции желудочного баллона обычно бывает достаточно для остановки кровотечения, если оно происходит из варикозно расширенных вен в нескольких нижних сантиметрах пищевода. Если нет, надуйте пищеводный баллон:
• соедините просвет пищеводного баллона со сфигмоманометром с помощью трехходового крана (Рис. 4);
• раздуйте баллон до 40 мм рт.ст. и пережмите зонд;
• пищеводный баллон легко сдувается, поэтому следует примерно каждые 2 ч проверять давление.
9. Поместите губчатую прокладку (какие используются для поддержки эндотрахеальных трубок у больных на ИВЛ) у угла рта больного для предотвращения трения зондом.
10. Прикрепите зонд к щеке лейкопластырем. Фиксация грузами через конец кровати менее эффективна.
11. Пометьте зонд относительно зубов так, чтобы можно было легче определить движение.
П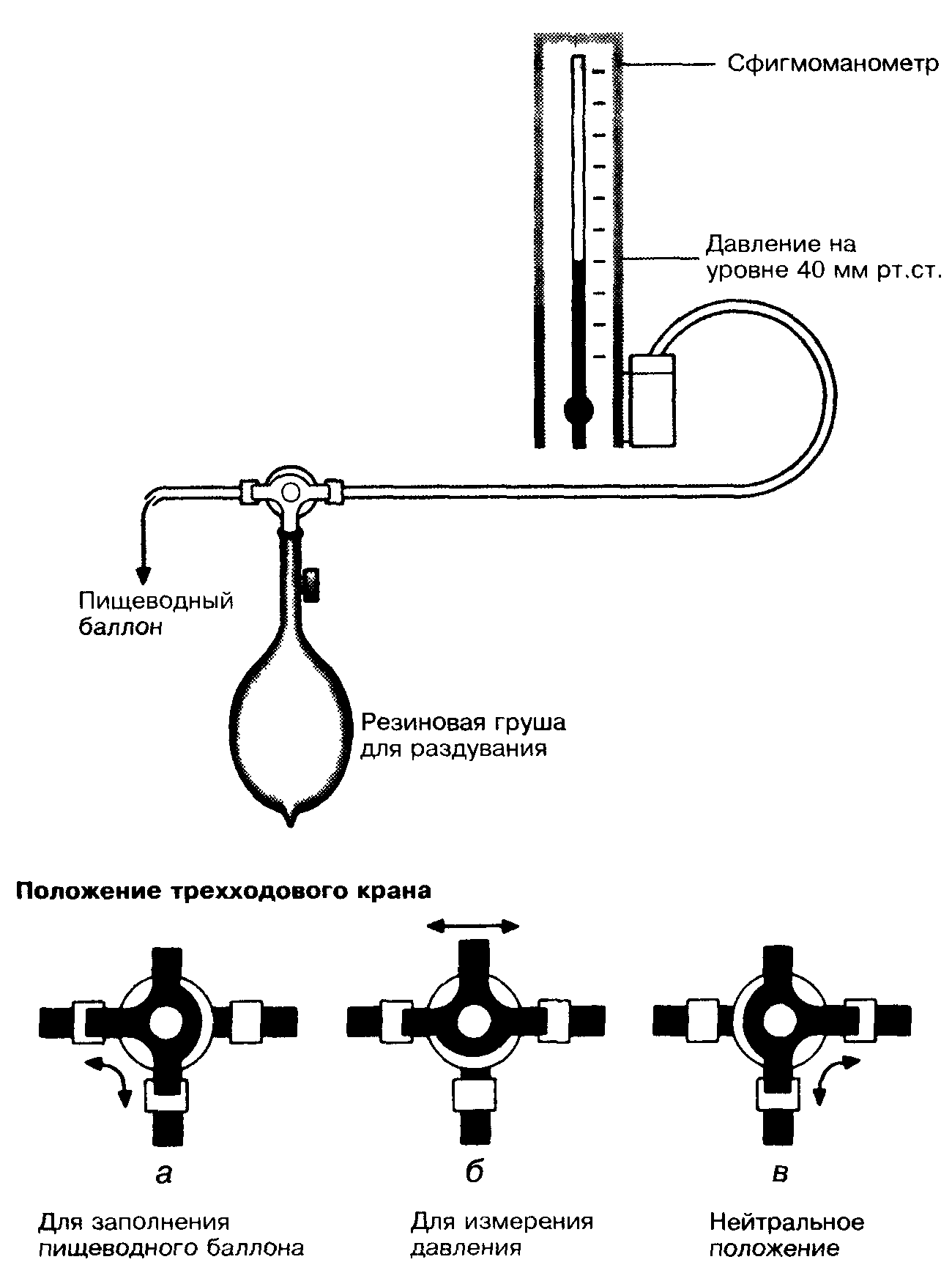 оследующая
терапия
оследующая
терапия
1. Сдувать пищеводный бал лон каждый час, как иногда рекомендуют, нет необходимости.
2. Продолжайте инфузии вазопрессина и нитратов.
3. Проведите рентгеноскопию грудной клетки, чтобы проверить положение зонда.
4. Если возможны инъекции в варикозно расширенные вены, то зонд следует удалить непосредственно перед инъекцией, что может быть сделано, как только у больного установится стабильная гемодинамика (обычно в пределах 12 часов).
5
Рис.
4. Метод
заполнения желудочного баллона и
измерения в нем давления.
6. Не оставляйте трубку дольше 24 ч из-за риска изъязвления слизистой оболочки пищевода.
7. Изменение места фиксации зонда к щеке через каждые 2 ч снижает риск изъязвления кожи, но его следует проводить тщательно из-за риска смещения зонда наружу.
Ошибки, которых следует избегать:
1. Плохая фиксация или смещение при движении больного.
2. Если перспективы терапии неясны, обратитесь за советом к хирургу (инъекции в варикозно расширенные вены, рассечение пищевода, шунтирование или эмболизация).
3. Использование воздуха вместо контрастного вещества позволяет легко сдуть баллон с последующим смещением зонда.
4. Аспирация крови или эндотрахеальное положение зонда. У вас должна быть постоянная готовность к выполнению интубации и проведению ИВЛ.
ВНЕЗАПНАЯ ОСТАНОВКА СЕРДЦА И МЕТОДЫ ВОССТАНОВЛЕНИЯ СЕРДЕЧНОЙ ДЕЯТЕЛЬНОСТИ.9
Внезапная смерть - это состояние, возникающее на фоне полного здоровья (истинного или кажущегося), которое может иметь кардиогенную или некардиогенную природу. Внезапная остановка сердца - это не только полная механическая остановка сердца, но и такой характер сердечной деятельности, при котором не обеспечивается минимально необходимый уровень кровообращения в организме, что требует проведения реанимационных мероприятий. Последнее понятие получило название электромеханической диссоциации, (ЭМД) суть которой состоит в отсутствии сокращений сердца при сохранении его электрической активности.
Остановка сердца кардиогенной природы может быть следствием ишемической болезни сердца и ее крайнего осложнения: инфаркта миокарда, а также возникать в результате тяжелого нарушения ритма и проводимости - желудочковой тахикардии, фибрилляции желудочков, полной атриовентрикулярной блокады, сопровождающейся Морганьи - Адамса - Стокса. Сюда же следует отнести повреждение миокарда, (как следствие ушиба или ранения) и тампонаду сердца.
К внесердечным причинам остановки сердца относятся поражения электрическим током, тяжелая аллергическая реакция (анафилактический шок), нарушения центральной регуляции кровообращения (инсульт, черепно-мозговая травма), тромбоэмболия легочной артерии, напряженный пневмоторакс, гипоксия, острые отравления, передозировка лекарственных средств, утопление, переохлаждение и некоторые другие причины.
Несмотря на многообразие причин, приводящих к прекращению кровообращения, его клинические проявления одинаковы у всех больных. Для внезапной остановки сердца характерны следующие признаки:
потеря сознания,
отсутствие пульса на крупных артериях (сонная и бедренная), отсутствие тонов сердца,
остановка дыхания или внезапное появление дыхания агонального типа,
расширение зрачков,
изменение цвета кожи (серый, с цианотичным оттенком).
Для констатации остановки сердца достаточно первых трех признаков. Время, затраченное на поиски пульса на крупной артерии должно быть минимальным. Наиболее доступно определение пульса на сонной артерии. Для этого II и III пальцы врач располагает на области гортани больного, а затем, без сильного надавливания, прощупывает ими боковую поверхность шеи. Если пульса нет, нельзя тратить время на выслушивание тонов сердца, изме-
рение артериального давления, снятие ЭКГ. Диагноз не должен вызывать сомнения. Расширение зрачков и изменение цвета кожи, не всегда служат абсолютным ориентиром. Расширение зрачков является признаком гипоксии коры головного мозга и появляется в относительно поздние сроки (через 30 - 60 с после прекращения кровообращения). На ширину зрачка оказывают влияние некоторые лекарственные средства: атропин расширяет, наркотические аналгетики - сужают. На цвет кожи влияют содержание гемоглобина (при массивной кровопотере - отсутствие цианоза), а также действие некоторых химических веществ (при отравлении угарным газом, цианидами - сохранение розовой окраски кожи).
Целесообразность ЭКГ-контроля не вызывает сомнения, однако он должен проводиться только на фоне мероприятий, направленных на восстановление сердечной деятельности, но ни в коем случае не задерживать их осуществления. ЭКГ позволяет выявить те процессы, которые предшествовали остановке сердца, - фибрилляцию, брадикардию и пр. Однако, о характере причин, приведших к прекращению кровообращения можно судить и по ряду клинических признаков.
Так, фибрилляция желудочков развивается внезапно. Прежде всего, исчезает пульсация на сонных артериях, затем пациент теряет сознание, возможно однократное сокращение скелетной мускулатуры, затем - остановка дыхания. Реанимационные мероприятия приводят к восстановлению кровообращения, а их прекращение, (если не восстановился нормальный ритм), к прогрессированию нарушений.
При тяжелой блокаде симптоматика развивается медленнее. Вначале появляются признаки нарушения сознания, затем двигательное возбуждение, судороги и остановка дыхания. Реанимационные мероприятия дают быстрый положительный эффект.
Электромеханическая диссоциация при массивной тромбоэмболии легочной артерии возникает внезапно, часто на фоне физического напряжения. Можно отметить следующую последовательность: прекращение дыхания, утрата сознания, отсутствие пульса на сонных артериях, набухание шейных вен, цианоз верхней половины тела. Реанимационные мероприятия могут быть эффективны.
Электромеханическая диссоциация при разрыве миокарда и тампонаде сердца также развивается внезапно, часто после тяжелого ангинозного приступа. Вначале исчезает пульсация на сонных артериях, затем утрата сознания и дыхания. Реанимационные мероприятия неэффективны. Быстро появляются гипостатические пятна в нижерасположенных частях тела, что свидетельствует о наступлении биологической смерти.
Электромеханическая диссоциация, возникающая под действием других причин, развивается на фоне соответствующей симптоматики, а эффективность реанимационных мероприятий зависит от своевременного их проведения и состояния организма больного.
Необходимо помнить, что в большинстве случаев смерти потенциально здоровых лиц средняя продолжительность переживания полного прекращения кровообращения составляет приблизительно 5 минут, после чего наступают необратимые изменения в ЦНС. Это время резко сокращается, если остановке кровообращения предшествовал период прогрессирования гипоксии или если у больного (пострадавшего) имелись какие-нибудь заболевания сердца, легких или других органов и систем. Поэтому, мероприятия при остановке сердца должны быть начаты немедленно, так как важно не только восстановить кровообращение и дыхание у пострадавшего, но и возвратить его к жизни, как полноценную личность.
