
2579
.pdfПатофизиология. Любые патофи- |
зовавшимися в кратере изъязвленной |
||||||||||||||||
зиологические процессы, вызываю- |
атеросклеротической |
бляшки, или |
|||||||||||||||
щие изъязвление и шероховатости ин- |
агрегатами фибрина. |
|
|
|
|
||||||||||||
тимы аорты или артерий, а также их |
Фрагментированные сегменты ате- |
||||||||||||||||
гемодинамически значимые стенозы |
росклеротической бляшки и холесте- |
||||||||||||||||
являются потенциально опасными в |
риновые эмболы могут возникать в |
||||||||||||||||
плане развития атероэмболизма. На- |
результате образования центрально- |
||||||||||||||||
иболее частой и классической при- |
го некроза |
в атеросклеротической |
|||||||||||||||
чиной этого процесса, несомненно, |
бляшке, |
внутрибляшечной гематомы |
|||||||||||||||
является атеросклероз. |
|
|
|
или язв на измененной интиме. |
|
||||||||||||
Значительная дегенерация интимы |
Если возникло изъязвление в цен- |
||||||||||||||||
аорты и артерий, распад атеро- |
тре атеросклеротической бляшки, то |
||||||||||||||||
склеротической бляшки могут явить- |
на ее поверхности нередко образу- |
||||||||||||||||
ся реальной |
причиной дистальной |
ются |
фибрин |
и |
организованные |
||||||||||||
эмболии ее фрагментами. Частыми |
тромбы. Турбулентный поток крови |
||||||||||||||||
причинами повторных эпизодов эм- |
способствует отрыву тромбов, в за- |
||||||||||||||||
болии |
могут |
явиться |
фибриновые |
висимости от диаметра которых ок- |
|||||||||||||
тромбы |
и |
холестериновые |
эмболы, |
клюзируются те или иные дисталь- |
|||||||||||||
формирующиеся |
на |
изъязвленном |
|||||||||||||||
ные артерии. |
|
|
|
|
|
||||||||||||
кратере |
сформировавшейся |
атеро- |
|
|
|
|
|
||||||||||
Следует подчеркнуть, что для дис- |
|||||||||||||||||
склеротической бляшки. |
|
|
|||||||||||||||
|
|
тальной эмболизации совсем не обя- |
|||||||||||||||
Процесс фрагментации атероскле- |
|||||||||||||||||
зательно наличие изъязвления в бляш- |
|||||||||||||||||
ротической |
бляшки, |
как |
правило, |
||||||||||||||
ке. Атеросклеротические |
бляшки |
с |
|||||||||||||||
вызывает два основных вида атеро- |
|||||||||||||||||
гладкой |
поверхностью, |
но значи- |
|||||||||||||||
эмболии. Один из них — макроате- |
|||||||||||||||||
тельно стенозирующие просвет аор- |
|||||||||||||||||
роэмболия |
фрагментами |
крупного |
|||||||||||||||
ты или |
артерии |
(гемодинамически |
|||||||||||||||
эмбола, |
окклюзирующего |
магист- |
|||||||||||||||
значимые), |
вследствие |
возникнове- |
|||||||||||||||
ральные сосуды с последующим раз- |
|||||||||||||||||
ния турбулентного потока крови так- |
|||||||||||||||||
витием ишемии того или иного орга- |
|||||||||||||||||
же могут являться фактором образо- |
|||||||||||||||||
на. Макроатероэмболию оторвавши- |
|||||||||||||||||
вания тромбов с развитием последу- |
|||||||||||||||||
мися сегментами |
атеросклеротичес- |
||||||||||||||||
ющей эмболизации. |
|
|
|
|
|||||||||||||
кой бляшки трудно дифференциро- |
|
|
|
|
|||||||||||||
Формирование артериальных тром- |
|||||||||||||||||
вать от типичной тромбоэмболии, ис- |
|||||||||||||||||
бов, являющихся причиной дисталь- |
|||||||||||||||||
точником которой чаще всего явля- |
|||||||||||||||||
ной эмболизации артерий, |
описыва- |
||||||||||||||||
ется левый желудочек. |
|
|
|
||||||||||||||
|
|
|
ют у пациентов и без атеросклероти- |
||||||||||||||
Макроатеромэболия |
может |
быть |
|||||||||||||||
ческого |
процесса |
с |
выраженной |
||||||||||||||
вызвана крупными фрагментами ате- |
|||||||||||||||||
гиперкоагуляцией, у больных на фо- |
|||||||||||||||||
росклеротической |
бляшки, |
локали- |
|||||||||||||||
не онкологических |
заболеваний, |
у |
|||||||||||||||
зующейся в аорте, или тромбами из |
|||||||||||||||||
молодых курящих женщин или у па- |
|||||||||||||||||
артериальных аневризм. В ряде слу- |
|||||||||||||||||
циенток, |
использующих |
оральные |
|||||||||||||||
чаев источником |
макроэмболии яв- |
||||||||||||||||
гормональные стероиды. |
|
|
|
||||||||||||||
ляются довольно крупные организо- |
|
|
|
||||||||||||||
В некоторых опубликованных ра- |
|||||||||||||||||
ванные |
тромбы, |
сформировавшиеся |
|||||||||||||||
ботах описывается развитие атероэм- |
|||||||||||||||||
на изъязвленных |
поверхностях ате- |
||||||||||||||||
болизма |
у |
молодых пациентов |
с |
||||||||||||||
росклеротических бляшек. |
|
|
|||||||||||||||
|
|
ВИЧ-инфекцией. |
|
|
|
|
|
||||||||||
Второй вид атероэмболии — мик- |
|
|
|
|
|
||||||||||||
Поражение аорты |
атеросклерозом |
||||||||||||||||
роатероэмболии — наиболее |
часто |
||||||||||||||||
обычно вызывает атероэмболию круп- |
|||||||||||||||||
встречается в клинической практике. |
|||||||||||||||||
ных артерий и их бифуркации. Часто- |
|||||||||||||||||
Окклюзирирующие сегменты |
могут |
||||||||||||||||
ту развития микроатероэмболий точ- |
|||||||||||||||||
быть представлены микроскопически- |
|||||||||||||||||
но установить довольно сложно, так |
|||||||||||||||||
ми фрагментами атеросклеротической |
|||||||||||||||||
как |
далеко |
не |
всегда |
развивается |
|||||||||||||
бляшки, |
холестериновыми |
кристал- |
|||||||||||||||
клиника эмболии. |
|
|
|
|
|||||||||||||
лами, небольшими тромбами, обра- |
|
|
|
|
|||||||||||||
|
|
|
|
|
|
|
|
|
|||||||||
650 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Классическим |
клиническим |
при- |
57 % больных с атероэмболизмом, |
||||||
знаком атероэмболизма нижних ко- |
ослаблена у 39 % пациентов и отсутс- |
||||||||
нечностей является внезапный ост- |
твует лишь в 4 % случаев. |
|
|||||||
рый болевой синдром в пальце, реже |
Важным |
аспектом объективного |
|||||||
в стопе, сопровождающийся полным |
обследования пациентов с атероэм- |
||||||||
или частичным цианозом кожи. По- |
болизмом является пальпация брюш- |
||||||||
раженный палец обычно резко бо- |
ной аорты, бедренных и подколен- |
||||||||
лезненный или онемевший, синюш- |
ных артерий с целью выявления их |
||||||||
ного цвета. У ряда больных возникает |
аневризм, которые могут являться |
||||||||
риск системного или множественно- |
причинами |
дистальных |
атероэм- |
||||||
го атероэмболизма, при этом паци- |
болий. |
|
|
|
|||||
енты не всегда предъявляют жалобы |
Выявление систолического шума в |
||||||||
на сильный болевой синдром. Следу- |
проекции аорты и артерий подтверж- |
||||||||
ет всегда помнить, что применяемые |
дает наличие их стенозирующего по- |
||||||||
инвазивные |
интраартериальные |
ле- |
ражения, которое может явиться по- |
||||||
чебные манипуляции или использова- |
тенциальным источником |
атероэм- |
|||||||
ние антикоагулянтов могут способс- |
болий. |
|
|
|
|||||
твовать рецидиву атероэмболизма. |
Дистальная атероэмболизация мо- |
||||||||
Объем поражения может быть раз- |
жет также встречаться у пациентов с |
||||||||
личным — от вовлечения одного |
явными |
периферическими |
сосудис- |
||||||
пальца до развития гангрены конеч- |
тыми заболеваниями при отсутствии |
||||||||
ности |
или |
множественных |
очагов |
дистальной пульсации. Так, напри- |
|||||
некроза кожи конечности. |
|
|
мер, у этих пациентов нормальное |
||||||
Возникновение миалгий наблюда- |
или несколько сниженное сегмен- |
||||||||
ется в случаях атероэмболий в мы- |
тарное артериальное давление на- |
||||||||
шечные артериальные ветви. При |
блюдается при гангрене пораженно- |
||||||||
этом кожные проявления могут от- |
го пальца. |
|
|
||||||
сутствовать. |
|
|
|
|
Наряду с характерными изменени- |
||||
Возможны |
багрово-синюшные |
ями пальцев аналогичные проявле- |
|||||||
кожные изменения, обычно сетью |
ния могут встречаться на коже меди- |
||||||||
окутывающие пораженную |
конеч- |
альной поверхности пятки, надко- |
|||||||
ность. |
При |
диссеминированном |
ленника и мошонки. |
|
|||||
атероэмболизме |
подобные |
измене- |
Несмотря на то что большинство |
||||||
ния могут встречаться и на теле |
случаев |
атероэмболизма возникает |
|||||||
больного. |
|
|
|
|
спонтанно, они могут наблюдаться |
||||
При |
проведении дифференциаль- |
при обширных травмах живота и |
|||||||
ной диагностики следует помнить, что |
грудной клетки, после реанимацион- |
||||||||
схожая |
клиническая картина может |
ных мероприятий, операций на аор- |
|||||||
наблюдаться при некоторых кожных |
те, ангиографии, сердечных катете- |
||||||||
заболеваниях, васкулитах, антифос- |
ризациях и при применении антико- |
||||||||
фолипидном синдроме, тромбоците - |
агулянтов. |
|
|
||||||
мии и ряде других заболеваний. |
|
Многие авторы описывают моди- |
|||||||
Fisher и соавт. (1960) описали син- |
фикации своих методик реконструк- |
||||||||
дром "мраморной кожи" у больных с |
тивных вмешательств при реконс- |
||||||||
атероэмболизмом. Следует учиты- |
трукции аорты с целью минимизации |
||||||||
вать, что подобная клиническая кар- |
атероэмболических осложнений. |
||||||||
тина может наблюдаться у пациентов |
Тромбозы сосудистых шунтов, вы- |
||||||||
с системной гипотензией, кожных |
званные |
атероэмболизмом, |
впервые |
||||||
заболеваниях и при патологических |
отметили Flinn и соавт. (1981) как в |
||||||||
состояниях другого генеза. |
|
|
непосредственном, так и в отда- |
||||||
При |
объективном обследовании, |
ленном послеоперационном периоде. |
|||||||
по данным Falanga и соавт. (1986), |
Авторы полагают, что тромбозы |
||||||||
дистальная пульсация сохранена у |
дистальных аллошунтов при отсутс- |
||||||||
|
|
|
|
|
|
|
|
|
653 |

Атеросклеротические |
бляшки |
шек чаще неровная. Кровоизлияние в |
||||
низкой плотности ("мягкие") имеют |
бляшку визуализируется в виде зоны |
|||||
эхоплотность, равную эхоплотности |
пониженной эхоплотности обычно с |
|||||
потока крови и, если не используется |
неровными контурами. |
Области |
||||
цветовой режим, обычно не видны. |
тромбоза также эхонегативны. Изъяз- |
|||||
Морфологически в состав "мягких" |
вленные атеросклеротические бляш- |
|||||
атеросклеротйческих бляшек входят |
ки, как правило, имеют неровную, с |
|||||
липиды, |
|
молодые |
соедини- |
"кратерообразным" углублением по- |
||
тельнотканные элементы и клетки |
верхность. |
|
||||
крови, т.е. "мягкая" атеросклероти- |
Отмечено, что быстрый (прибли- |
|||||
ческая бляшка — это бляшка, кото- |
зительно в течение 6—10 мес) переход |
|||||
рая появилась недавно, хотя при |
одних |
морфологических |
элементов |
|||
медленном |
течении атеросклероти- |
атеросклеротической бляшки в другие |
||||
ческого процесса она может суще- |
("мягкие"— фиброз-кальциноз) и, та- |
|||||
ствовать |
у |
пациента |
длительное |
ким образом, гетерогенность структу- |
||
время практически в неизмененном |
ры атеросклеротической бляшки, если |
|||||
виде. |
|
|
|
в ее составе представлены все три |
||
Плотные |
|
атеросклеротические |
морфологических элемента, характер- |
|||
бляшки имеют эхоплотность, соизме- |
ны для |
прогрессирующего течения |
||||
римую с эхоплотностью окружающих |
атеросклероза. Медленная транс- |
|||||
сосуд тканей (или выше ее), и пред- |
формация либо ее отсутствие харак- |
|||||
ставляют |
собой фиброзированные |
терны для медленно прогрессирую- |
||||
соединительнотканные элементы или |
щего атеросклероза. |
|
||||
соли кальция. Гомогенные плотные |
Отмечается зависимость структуры |
|||||
атеросклеротические бляшки обычно |
атеросклеротической бляшки от сте- |
|||||
имеют ровную поверхность, гетеро- |
пени стеноза: при малых стенозах ате- |
|||||
генные атеросклеротические бляшки |
росклеротическая бляшка чаще гомо- |
|||||
состоят из участков различной эхо- |
генная, при больших — гетерогенная. |
|||||
плотности — от эхонегативных, |
Кровоизлияния в атеросклероти- |
|||||
представляющих собой "мягкие" |
ческую |
бляшку чаще наблюдаются |
||||
компоненты, до эхопозитивных раз- |
при стенозе, превышающем 70 %, |
|||||
личной плотности, причем макси- |
большинство бляшек имеет гетеро- |
|||||
мальную плотность имеют соли каль- |
генную структуру и неровную повер- |
|||||
ция. Поверхность гетерогенных бля- |
хность (рис. 11.43; 11.44). |
|
||||
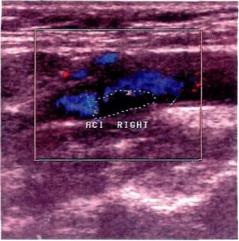
Рис. 11.44. Ультразвуковое дуплексное сканирование. Гетерогенная изъязвленная атеросклеротическая бляшка в устье правой внутренней сонной артерии.
655
