Г.А. Макарова. Спортивна медицина
.pdf
Глава 16. Неотложные состояния в практике спортивной медицины |
381 |
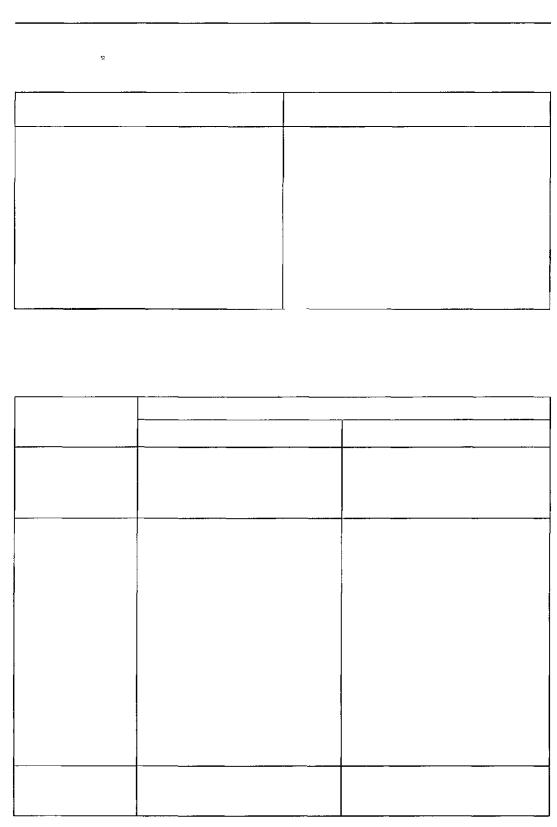
Рис.163.Восстановлениепроходимостидыхательныхпутей:
а,б,в-принципиальныеосновыобеспеченияпроходимости,б-положениеосиротоглотки,трахеи;г-меха- низмзакупоркитрахеи(западениеязыка,надгортанника);д,е-разгибаниеголовысцельювосстановления
проходимостидыхательныхпутей
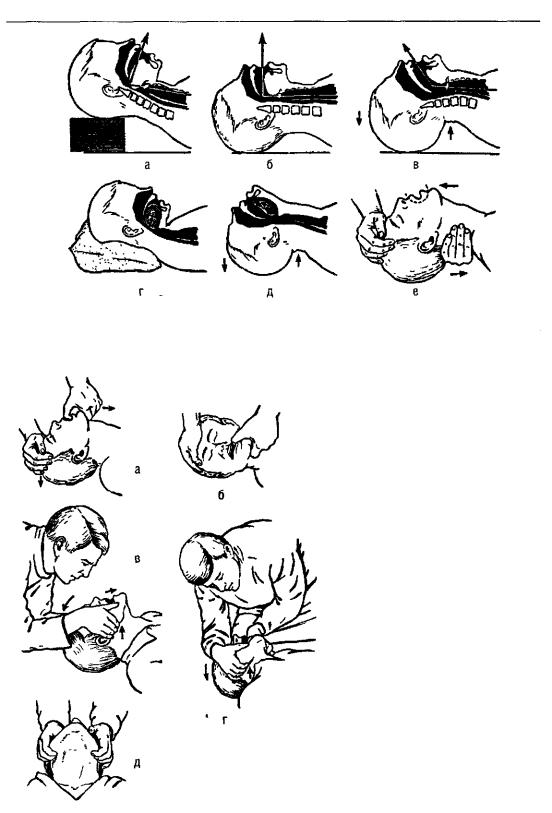
Рис.16А.Методыраскрытиярта- а-переднимзахватом,фиксироватьголо- вувположенииразгибания,ввестиIпалец в рот спереди, захватить им нижнюю челюсть ниже оснований передних зубов, II пальцем-заподбородочнуюобласть,фи- ксироватьIII-Vпальцами,оттеснитьниж- нюючелюстькнизу,сместитькпереди,открытьрот; б-боковымзахватомфиксироватьголову
в положенииразгибания; ввести I палец в рот сбоку между зубами и захватить им нижнюючелюстьизнутри,нижезубов,II-V пальцамификсироватьнижнюючелюсть, равномерно оттеснить ее кпереди, сместитькнизу; в,г-захватомветвейнижнейчелюсти,ос- нования кистей расположить на обеих ветвяхнижней челюсти;Iпальцы-вполо- женииупоравпереднихотделахчелюсти, II-Vпальцамификсироватьееветвиснизу; с упором на I пальцы оттеснить нижнюю челюстькнизу,сместитькпереди, д - положение пальцев на ветвях нижней челюсти(видснизу)
382 |
Спортивная медицина |
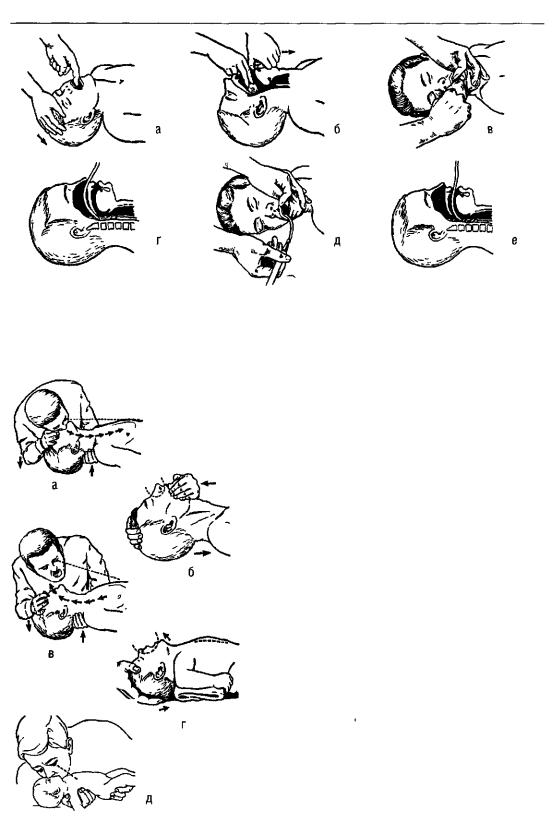
Рис. 165.Методы очисткиполостирта и глотки отинородных тел
а-с помощью II пальца, б - открытие рта, фиксация нижней челюсти передним захватом, удаление инородно го тела II, III пальцами другой руки, в - открытие рта, фиксация челюстей перекрещенными 1-11 пальцами, подбородка - ///, IV пальцами, очистка полости рта II, III пальцами другой руки, г,д,е- удаление жидкости из ро тоглотки с помощью катетера, введенного интраназально (г), интраорально (д) или с помощью отсоса (е)
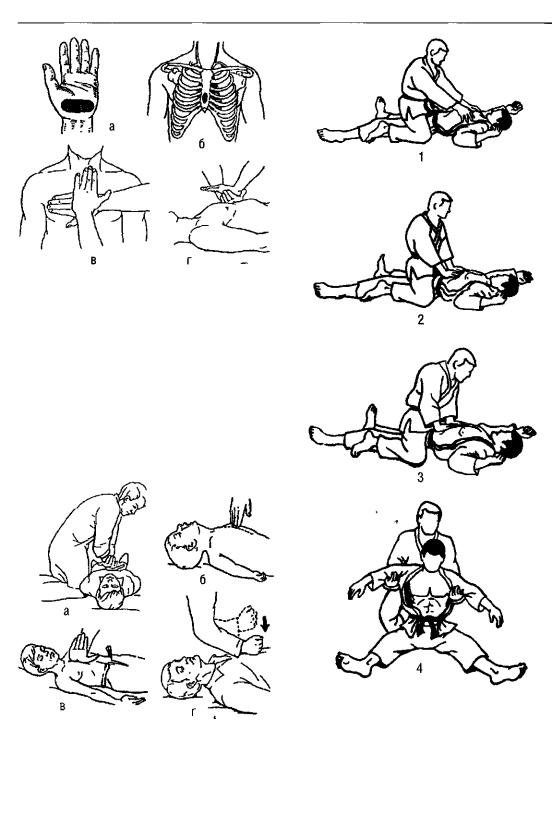
Рис. 16£. Способы проведения ИВЛ а - ИВЛ методом «рот ко рту» 1 - расположить рукуладонью
на лбу, другую - под шеей, перевести голову в положение разгибания, 2 - фиксировать голову в положении разгибания, герметично прижать губы ко рту пострадавшего, 1-11 пальцами зажать нос, осуществить форсированный выдох (вдох для пострадавшего), следить за подъемом передней стенки грудной клетки, 3 - освободить рот, поднять голову, следить за опусканием передней грудной стенки во время спонтанного выдоха, одновременно сделать достаточно глубокий вдох - готовиться к следующему циклу Частота вдохов- 10-12 в 1 мин, б - ИВЛ методом «рот к носу» - подготовительный период перевести голову в положение разгибания, фиксировать ее, другой рукой поднять, поджать нижнюю челюсть кверху, закрыть рот, фиксировать челюсти, I пальцем зажать, фиксироватьгубы,
в-ИВЛметодом «роткносу» взять нос пострадавшеговрот, фиксировать губы вокруг носа, осуществить форсированный выдох через нос (вдох для пострадавшего) - следить за подъемом передней грудной стенки в момент вдоха, освободить нос, открыть рот - следить за опусканием передней грудной стенки в момент выдоха, одновременно сделать достаточно глубокий вдох - готовиться к следующему циклу, г - ИВЛ методом «рот ко рту и к носу» - подготовительный
период перевести голову в положение разгибания, фиксироватьее,
д - ИВЛ методом «рот ко рту и к носу» рот и нос ребенка взять в рот, фиксировать губы на лице, осуществить небольшой несильный выдох (вдох для ребенка) - следить за подъемом передней грудной стенки в момент вдоха, освободить рот и нос - следить за опусканием передней грудной стенки, одновременно сделать небольшой вдох - готовиться к следующему циклу

3 8 4 |
|
Спортивная медицина |
|
инородного тела в голосовой щели реко- |
мическое состояние может развиться во |
||
мендуется применить прием Селлика: по- |
время соревнований по бегу на сверхдлин- |
||
верну 1ь бильншо набик и резки надавиiь |
ныедис1анции,многочасовыхшоссейных |
||
ладонью на поддиафрагмальную (подло- |
велогонок, лыжных гонок на сверхдлин- |
||
жечную) область. |
|
ные дистанции, марафонских заплывов и |
|
Выбор методики искусственной вен- |
т.д Начальные проявления гипогликеми- |
||
тиляции легких (ИВЛ) определяетсЯПро- |
ческого состояния - острое чувство голо- |
||
ходимостью соответствующего отдела |
да, ощущение усталости, беспокойство, |
||
верхних дыхательных путей. |
При сво- |
психическое раздражение, нарушение ре- |
|
бодной полости рта лучше применять ды- |
чи, возможны нелепые поступки (измене- |
||
хание «рот ко рту», закрыв пальцами нос |
ние направления движения, например от |
||
пострадавшего и делая форсированные |
финиша к старту). Если в этот момент не |
||
выдохи (в течение 1 с) со скоростью 12-14 |
обеспечить прием углеводов, развивается |
||
в мин. При спазме жевательной мускула- |
гипогликемический обморок: головокру- |
||
туры, повреждениях челюсти у больного |
жение, холодный пот, потеря сознания. |
||
следует проводить ИВЛ «рот к носу». |
При объективном обследовании кожные |
||
Непрямоймассажсердца, основанный |
покровы влажные, красные, тонус глаз- |
||
на опорожнении полостей сердца при его |
ных яблок повышен, зрачки расширены, |
||
ритмичном сдавливании между грудиной |
дрожь в теле, мышцы напряжены, тахи- |
||
и позвоночником, проводят компрессией |
кардия, АД снижено (однако систоличе- |
||
нижней трети грудины, ладони реанима- |
ское давление выше 70 мм рт. ст.). |
||
тора находятся одна на другой под пря- |
Неотложная помощь. При гипогли- |
||
мым углом, локти выпрямлены. Ритмич- |
кемическом состоянии немедленно вводят |
||
ность массажа около 100 в 1 мин. Соотно- |
внутривенно 40 мл 40% раствора глюко- |
||
шение вдох/компрессия грудины 2 : 15 |
зы; после возвращения сознания дают вы- |
||
(т.е. на два вдоха следует провести 15 сме- |
пить сладкий чай, а также 1 столовую лож- |
||
щений грудины и позвоночника), причем |
ку хлорида кальция или 3 таблетки глю- |
||
массаж на время вдоха (1с) можно либо |
коната кальция. |
||
прекратить, либо делать его непрерывно |
Гипогликемическая кома является |
||
независимо от вдоха. |
|
следующим этапом гипогликемии, разви- |
|
Реанимацию проводят: |
|
вающимся при отсутствии должной те- |
|
• до восстановления сердечного рит- |
рапии. |
||
ма (не обязательно синусового, так как |
В отличие от гипогликемического со- |
||
коррекцию аритмии можно |
провести |
стояния при гипогликемической коме |
|
позднее) и дыхания больного; |
|
кожные покровы бледные, появляется |
|
• до появления явных признаков био- |
аритмия, дрожь в теле переходит в судо- |
||
логической смерти (нарастающий цианоз |
роги. |
||
кожи и акроцианоз в сочетании с асисто- |
Неотложнаяпомощь идентичнатако- |
||
лией по ЭКГ и апноэ). |
|
вой при гипогликемическом состоянии. |
|
|
|
При отсутствии эффекта: |
|
16.3.Гипогликемическоесостояние. |
а) повторное внутривенное введение |
||
40-50 мл 40% раствора глюкозы и дли- |
|||
|
|
||
Гипогликемическаякома |
|
тельное капельное введение 5% раствора |
|
|
глюкозы; |
||
|
|
б) внутривенное введение 0,3-0,5 мл |
|
Гипогликемия - патологическое со- |
0,1% раствора адреналина; |
||
в) внутривенное струйное введение |
|||
стояние, обусловленное снижением со- |
30-60 мг Преднизолона или 75-200 мг |
||
держания глюкозы в крови. Гипоглике- |
гидрокортизона; |
||