
- •6.2.1.1. Основные виды повреждения цнс при чмт
- •6.3. Анестезиологическое обеспечение
- •6.3.1. Предоперационная оценка и премедикация
- •6.4. Мониторинг
- •6.5. Инфузионная терапия у пострадавших с чмт
- •6.6. Анестезия у пострадавших с сочетанной чмт
- •6.7. Детская травма
- •6.8. Черепно-мозговая травма и «уличные медикаменты»
- •6.9. Анестезия у пострадавших с последствиями чмт
- •6.10. Заключение
6.4. Мониторинг
Интраоперационный мониторинг у пострадавших с ЧМТ включает в себя обшие и специфические модальности (табл. 6—4). К общим относится мониторинг ЭКГ (предпочтительно в 3-х отведениях), АД непрямым методом, пульсовой оксиметрии, капнографии и температуры тела (ректально или эзофагеально). Эти параметры входят в стандарт мониторинга при любых хирургических вмешательствах, однако у пострадавших с ЧМТ они могут давать дополнительную информацию. Нарушения ЭКГ, как это уже отмечалось выше, часто наблюдаются у пострадавших с ЧМТ. Основной целью ЭКГ мониторинга у пострадавших с ЧМТ является диагностика остро развивающихся нарушений рит-
ма и проводимости сердца, угрожающих жизни, а так же острых системных реакций (например выраженная брадикардия резистентная к атропину).
Следует отметить, что во время проведения оперативных вмешательств у пострадавших с ЧМТ вероятность возникновения всех этих нарушений достаточно высока, что обусловлено как возможной декомпенсацией интракраниальной системы на фоне различных манипуляций (укладка больного, интубация трахеи, ИВЛ и др.), Так и аддитивным эффектом используемых анестетиков и адьювант-ных препаратов,
Неинвазивное измерение АД является крайне важным для пострадавших с ЧМТ. Несмотря на то, что современные анестезиологические мониторы позволяют достаточно точно определять АД неин-вазивно с минимальной дискретностью (I измерение в минуту), для пострадавших с тяжелой ЧМТ, сочетанной травмой, травматическими поражениями протекающими с выраженным масс-эффектом (а такие больные главным образом и подвергаются хирургическим вмешательствам) и выраженной внутричерепной гипертензией, которым проводится мониторинг ВЧД, более предпочтительным является использование мониторного измерения АД прямым методом. При наличии современных анестезиологических мониторов, специальных артериальных катетеров и системы постоянной малопоточной промывки артериальной линии физиологическим
Параметры мониторинга у пострадавших с ЧМТ
Таблица 6—4
|
№ |
Модальность мониторинга |
Задача мониторинга |
|
I. |
Общие модальности | |
|
1. |
ЭКГ (в 3-х отведениях) |
Диагностика нарушений ритма и проводимости, острых системных реакций. МАРС — объективная оценка тяжести травмы |
|
2. |
АД (непрямым методом) |
Контроль параметров системной и косвенно церебральной гемодинамики |
|
3. |
Пульсовая оксиметрия |
Контроль системной оксигенации и переферического кровотока |
|
4. |
Капнография |
Контроль эффективности ИВЛ, косвенный контроль центральной гемодинамики (СВ) |
|
5. |
Температура тела |
Контроль температурного баланса организма |
|
II. |
Специфические модальности | |
|
1. |
ВЧД и ЦПД |
Контроль ВЧД и ЦПД |
|
2. |
Югулярная и церебральная оксиметрия |
Мониторный контроль адекватности церебральной оксигенации |
|
3. |
Транскраниальная Допплерография |
Мониторный контроль ЛСК, диагностика и контроль эффекта терапии вазоспазма |
|
4. |
Биосенсорный метод |
Динамический контроль метаболических параметров мозга, медиаторов и др. |
|
5. |
Электрофизиологические методы (ЭЭГ, СС и АСВП) |
Контроль функции ЦНС у больных недоступных неврологическому контролю, объективизация сохранности/повреждения структур мозга, контроль глубины барбитуровой комы и др. |
141
Клиническое руководство по черепно-мозговой травме
раствором
с гепарином мониторинг АД прямым методом
не представляет каких-либо проблем и
опасности
для больного [17|.
Пульсовая оксиметрия и капнография — неин-вазивные методы мониторинга, позволяющие контролировать адекватность системной оксигенации и вентиляции (точность последнего существенно возрастает при исходном определении и динамическом контроле альвеоло-артериального градиента с помощью анализа газов крови). Зависимость EtCO2 от величины сердечного выброса позволяет при неизменных параметрах вентиляции косвенно оценивать в динамике величину этого важного показателя центральной гемодинамики [55].
Уровень метаболизма, в том числе и церебрального, в значительной степени зависит от температуры тела пациента. Это с одной стороны обуславливает важность мониторинга температуры тела у пострадавших с ЧМТ, с другой — является основой для применения лечебной гипотермии, проведение которой невозможно без мониторинга температуры [31; 41; 107; 116; 165].
К основным специфическим модальностям мониторинга у пострадавших с ЧМТ относятся: внутричерепное и церебральное перфузионное давление (ВЧД и ЦПД), контроль церебрального оксидатив-ного метаболизма с помощью различных оксимет-рических методик, транскраниальная Допплеро-графия и электрофизиологические методики.
Величина ВЧД является одним из ключевых параметров мониторинга у пострадавших с тяжелой ЧМТ без которого невозможно проведение адекватной терапии. Методические аспекты мониторинга ВЧД у пострадавших с ЧМТ в настоящее время разработаны достаточно полно и включают в себя специальный болт, эпидуральные датчики, тканевые и вентрикулярные катетеры. Относительно новой неинвазивной методикой является транстимпа-нический датчик. В целом все эти методы достаточно подробно освещены в ряде руководств по нейро-анестезии и нашем недавнем обзоре [1; 155; 183]. Получаемая с помощью этих методов информация позволяет судить о величине ВЧД — т.е. неком среднем давлении в герметичной полости черепа, которое бесспорно является важнейшей характеристикой интракраниальной системы у пострадавших с ЧМТ. При использовании определенных технических дополнений и нескольких датчиков (например эпидуральных, расположенных над различными полушариями или суб- и супратенториалъно) можно получить дополнительную информацию: 1. Характеристику вязко-эластических свойств мозга и степени истощения компенсаторных механизмов
интракраниальной системы в ответ на внутричерепную гипертензию. 2. Наличие и количественная характеристика межполушарных и аксиальных градиентов ВЧД. Последние показатели являются информативными предикторами такого осложнения как дислокация мозгового вещества и его вклинение. Показаниями для проведения мониторинга ВЧД у пострадавших с ЧМТ являются оценка по шкале комы Глазго (ШКГ) 8 и менее баллов, наличие на КТ признаков внутричерепной гипертензии (компримированные боковые желудочки мозга и охватывающая цистерна), а так же наличие очагового поражения мозга протекающего с выраженным масс-эффектом [67].
В целом мониторинг ВЧД, а при сочетании с инвазивным мониторингом АД, и ЦПД (ЦПД= ср. АД—ВЧД) является высоко информативной модальностью мониторинга у пострадавших с ЧМТ и в настоящее время рассматривается в качестве «золотого стандарта» [67]. Главным недостатком присущим методике является возможность развития интракраниальных инфекционных осложнений в связи с инвазивностью методики.
В рамках рассматриваемой проблемы анестезиологического обеспечения у пострадавших с ЧМТ следует отметить, что конечно анестезиолог не может самостоятельно установить эпидуральный датчик или вентрикулярный катетер непосредственно перед операцией для интраоперационного контроля ВЧД и ЦПД. Однако, если больному уже проводился мониторинг ВЧД в отделении интенсивной терапии, он обязан его продолжить в операционной, дополнив прямым измерением АД.
О кс и метрические методы — югулярная и транскраниальная (церебральная) оксиметрия. Эти методы вошли в клиническую практику относительно недавно — с конца 80-х, но в настоящее время уже накоплен достаточный клинический опыт их применения у пострадавших с ЧМТ, свидетельствующий о их высокой информативности.
Югулярная оксиметрия. Как и все оксимстричес-кие методы, метод югулярной оксиметрии основан на избирательном поглощении инфракрасного света биологическими хромофорами (молекулами металлопротеидов) доминирующим среди которых является гемоглобин. Различные спектры поглощения у восстановленного и окисленного НЬ позволяют определять в мониторном режиме насыщение гемоглобина кислородом. Снижение показателя SjvO2 крайне быстро развивается при гипоксии и ишемии, главным образом из-за увеличенной экстракции кислорода из протекающей крови. Для проведения мониторинга SjvO2 необходимы спе-
142
Анестезия у пострадавших с черепно-мозговой травмой
циальный
прибор или блок адаптированный к
анестезиологическому монитору и
специальный фиб-рооптический
катетер 4—5 F.
После обязательной предварительной
калибровки, катетер с помощью специального
интродюсера вводится чрезкожно в одну
из внутренних яремных вен. Обычно мы
используем
средне шейный доступ с последующим
проведением катетера в краниальном
направлении на
10— 12 см. Это позволяет размещать
дистальный (активный)
конец катетера в области луковицы
внутренней
яремной вены и тем самым минимизировать
возможность контаминации экстракраниальной
крови.
Как уже отмечалось выше, накопленный к настоящему времени клинический опыт югулярной оксиметрии у пострадавших с ЧМТ свидетельствует о высокой информативности метода. Sheinberg et al. [163] провели мониторинг SjvO2 в сочетании с комплексом других параметров для диагностики церебральной ишемии у 45 пострадавших с тяжелой ЧМТ (кома при поступлении). При обнаружении острого снижения значений мониторируемого показателя (<50%) авторы проводили дополнительные исследования для установления причины де-сатурации. В 60 эпизодах десатурации основными причинами были: внутричерепная гипертензия, гипокапния в результате ИВЛ (!), системная ги-поксемия и ее комбинация с гипокапнией, артериальная гипотензия и церебральный вазоспазм.
Schneider et al. [150] использовали мониторинг SjvO3 у 25 пострадавших с ЧМТ в коме для оптимизации угла подъема головного конца кровати (по-стуральное снижение ВЧД) и пришли к выводу, что метод является информативным для оценки эффекта и оптимизации мероприятий направленных на изменение параметров церебральной гемодинамики (снижение ВЧД, повышение ЦПД).
Cruz [46] при проведении мониторинга SjvO2 у 69 пострадавших с тяжелой ЧМТ выявил два варианта чисто церебральной (т.е. без нарушения системной оксигенации) реакции десатурации: острое непродолжительное снижение, корригируемое терапией и острое продолжительное снижение не поддающееся терапевтической коррекции. Именно второй вариант реакции, причем вне зависимости от уровня ВЧД, являлся прогностически неблагоприятным — снижение оценки по ШКГ, достоверное ухудшение неврологических исходов лечения.
Fortune et al. [57] в исследовании у 14 пострадавших с тяжелой ЧМТ (ШКГ менее 8 баллов) с успехом использовали мониторинг SjvO2 для оценки степени нарушения ауторегуляции МК в ответ на острое повышение АД. Близкие результаты были
получены Murr и Schurer [125] у 11 пострадавших с тяжелой ЧМТ (ШКГ от 3 до 7 баллов).
Gopinath et al. [60] определили прогностическую значимость эпизодов десатурации, выявляемых с помощью мониторинга SjvO2 у 116 пострадавших с тяжелой ЧМТ (снижение SjvO2 менее 50% в течение более чем 10 минут) и нашли, что она составляет 90% (!) для неблагоприятных неврологических исходов. Важно так же, что подавляющее большинство эпизодов десатурации были менее одного часа по продолжительности и следовательно могли быть диагностированы только с помощью мониторинга SjvO2.
Schneider ct al. [151] провели мониторинг SjvO2 у 54 нейрорсанимационных больных (тяжелая ЧМТ, САК) и установили, что основными причинами эпизодов десатурации (SjvO2 менее 50% и продолжительностью свыше 15 минут) были гипервентиляция (даже умеренная), снижение ЦПД и тяжелый вазоспазм. Важно отметить, что коррекция режима ИВЛ, инфузионная нагрузка и вазопрес-соры (повышение ЦПД) в большинстве наблюдений позволили повысить цифры SjvO2 до нормального интервала значений (60—90%). Следовательно, мониторинг SjvO2 у пострадавших с ЧМТ может служить основанием для проведения и контролем эффективности проводимой терапии.
Robertson et al. [140] осуществили мониторинг SjvO2 у 177 пострадавших с тяжелой ЧМТ. По их данным 50% эпизодов десатурации имели экстракраниальные причины, а в случаях интракраниальных причин доминировала внутричерепная гипертензия. Авторам удалось подтвердить наличие строгой корреляции между эпизодами десатурации и неблагоприятными неврологическими исходами. Интересно, что у 8 больных с внутри мозговыми травматическими гематомами эти авторы провели интраоперационныи мониторинг SjvO2 во время удаления гематомы. Удаление гематомы сопровождалось повышением значений SjvO2 с 47+10% до 63+5% . В последующем исследовании этих же авторов [62] проведенном у 25 больных с тяжелой ЧМТ, интраоперационныи мониторинг SjvO2 выявил низкие значения показателя (менее 50%) более чем у половины больных (63%), а у 5 пострадавших значения SjvO2 были экстремально низкими (менее 30%). Хирургическое удаление гематом и поддержание ЦПД на уровне более 80 мм рт.ст. позволило повысить значения показателя до безопасного уровня (65%).
Следовательно, анализ клинических сообщений убедительно свидетельствует о том, что метод югулярной оксиметрии открывает уникальные возможности в диагностике церебральной ишемии у по-
143
Клиническое руководство по черепно-мозговой травме
страдавших
с тяжелой ЧМТ
и,
соответственно, ее эффективной
целенаправленной коррекции. Как и
любому
другому методу, мониторингу SjvO2
присущи
определенные ограничения и недостатки.
Так, иногда
возможно получение
артефактных
значений показателя,
методика является инвазивной, срок
нахождения
фиброволоконного катетера в сосуде
ограничен,
но главной методической проблемой
является
правильность выбора стороны катетеризации
внутренней
яремной вены. Рекомендуемый некоторыми
авторами метод компрессионного
определения доминантной
внутренней яремной вены позволяет в
определенной
степени решить эту проблему.
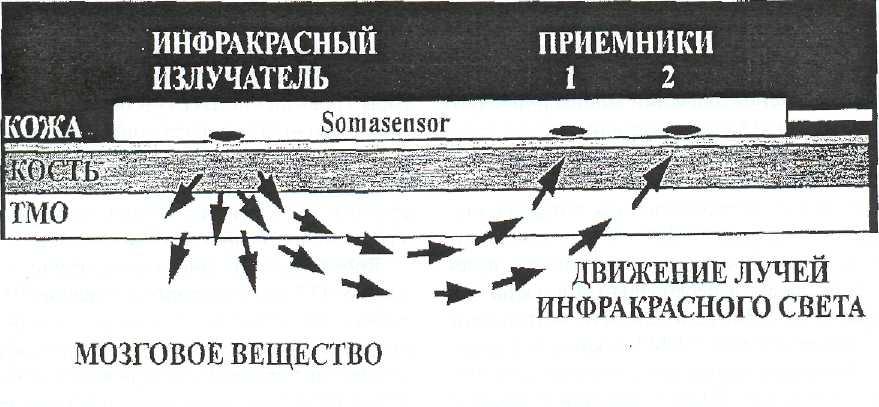
Церебральная оксиметрия. Этот метод несколько отличается технически от югулярной оксиметрии. Он позволяет неинвазивно оценивать в мониторном
режиме насыщение гемоглобина кислородом в венозной крови региона мозга расположенного под сенсором церебрального оксиметра (рис. 6—3). В отличие от метода югулярной оксиметрии, работ посвященных применению церебральной оксиметрии у пострадавших с ЧМТ в литературе существенно меньше. Holzschuh et al. [74] первыми использовали метод у 7 пострадавших с ЧМТ: у 4 больных с диффузным аксональным повреждением над всеми зонами мозга определялись равномерно пониженные значения (62,9+5,7% против 69,9+4,3% У добровольцев без патологии ЦНС), а у двух больных с большими субдуральными гематомами (толщиной более 3 см) над зоной локализации гематомы был отмечен характерный феномен высоких значений rSO2 более 95% .
Gopinath et al. [61; 141] использовали церебральную оксиметрию для ранней диагностики отсроченных посттравматических гематом, развившихся в период от 2-х до 72 часов после травмы. Как указывают авторы, это осложнение было диагностировано с помощью церебральной оксиметрии (по разнице абсорбции света над симметричными отделами мозга) у 27 пострадавших из 167 (16%). Причем диагностика с помощью оксиметрии опережала не только неврологическое ухудшение состояния больного, но и повышение ВЧД и даже изменения на КТ. Несмотря на хорошие результаты, нам представляется мало обоснованным применение метода церебральной оксиметрии для диагностики травматических полушарных гематом прежде всего из-за регионарности метода. Очевидно, что динамический неврологический контроль
состояния больного с проведением при необходимости контрольных КТ является более надежным методом диагностики такого осложнения как отсроченная гематома.
Lewis et al. [1031 опубликовали результаты параллельного исследования югулярной и церебральной оксиметрии у 10 пострадавших с тяжелой ЧМТ (оценка по ШКГ 8 баллов и менее). Авторы не отметили достоверной корреляции между результатами двух методик, причем 14 клинически значимых эпизодов десатурации, диагностированных с помощью югулярной оксиметрии, не отразились на данных церебральной оксиметрии. Эти результаты позволили авторам сделать заключение о том, что в существующем в настоящее время техническом варианте метод церебральной оксиметрии имеет ограниченное применение у пострадавших с ЧМТ.
144
Анестезия у пострадавших с черепно-мозговой травмой
Резюмируя
приведенную информацию можно признать,
что метод югулярной оксиметрии в целом
прошел определенное клиническое
тестирование у пострадавших с ЧМТ
и показал себя информативной
модальностью мониторинга не только в
отделении интенсивной терапии, но и в
операционной. О методе церебральной
оксиметрии этого сказать
нельзя и очевидно, что он требует
дальнейшей
клинической проверки. Кроме рассмотренных
выше
модальностей мониторинга церебрального
оксидативного
метаболизма у пострадавших с ЧМТ в
настоящее время разработаны и некоторые
другие,
которые однако, пока не прошли
достаточного клинического изучения.
Транскраниальная Допплерография является в настоящее время единственным прикроватным методом мониторинга некоторых показателей мозгового кровотока. В связи с развитием теории церебрального вазоспазма при травматическом САК [65; 100; 108; 109; 143; 176; 191; 192] роль ТКД как модальности мониторинга у пострадавших с ЧМТ существенно возросла. Кроме того ТКД-тесты позволяют выявить нарушение ауторегуляции МК в результате травмы, диагностировать вазоспазм и гиперемию. Как показали Czosnyka et al. [47] динамический анализ кривых локальной скорости кровотока в средней мозговой артерии, равно как и динамика ЦПД, коррелирует с оценкой по ШКГ и исходами лечения при ЧМТ. Указаний о интрао-перационном применении ТКД у пострадавших с ЧМТ в доступной литературе мы не нашли.
Биосенсорная технология — это новое интенсивно развивающееся направление в мониторинге тяжелых нейрореанимационных больных, в том числе и пациентов с ЧМТ. Используя микрокатетерную технику и специальные высокоточные технологии этот метод позволяет мониторировать в отдельных регионах мозга не только такие показатели как рН, рО2, рСО2, но и концентрацию основных метаболитов (глюкоза, лактат, АТФ, креатин) и даже отдельных нейромедиаторов (глютамат, аспартат). Метод в настоящее время проходит этап интенсивного клинического изучения. Однако, уже сейчас ясны недостатки методики: инвазивность и регион арность.
Применение электрофизиологических методов (ЭЭГ, в том числе с математическим анализом спектров мощности и когеррентности, вызванных потенциалов — соматосенсорных, стволовых акустических, зрительных) является предметом специального рассмотрения, выходящего за рамки настоящей главы. Следует отметить, что для интраоперационного мониторинга у пострадавших с ЧМТ электрофизиологические методики используются крайне редко. Оп-
ределенным исключением является мониторинг ЭЭГ при проведении лечебного барбитурового наркоза, который проводится в отделении интенсивной терапии. В этом случае индивидуальная скорость инфузии барбитуратов подбирается под контролем ЭЭГ (появление характерной картины burst suppression).
В целом, обобщая информацию по мониторингу у пострадавших с ЧМТ можно констатировать следующий феномен: несмотря на наличие значительного количества различных модальностей мониторинга, в том числе специфических, позволяющих оценить состояние мозга и интракраниальной системы в целом, в условиях операционной используется лишь их незначительная часть. Это обусловлено с одной стороны определенными финансовыми и временными затаратами, ургентностью большинства вмешательств выполняемых у пострадавших с ЧМТ, относительной простотой и непродолжительностью нейрохирургических вмешательств при ЧМТ, а так же тем фактом, что основные патофизиологические сдвиги в рамках травматической болезни мозга развиваются во время пребывания пациента с ЧМТ в отделении интенсивной терапии. Тем не менее, нам представляется, что применение в операционной у пострадавших с ЧМТ наряду с общими модальностями мониторинга ВЧД и ЦПД, югулярной и, возможно, церебральной оксиметрии является оправданным.
