
Клиническое руководство по черепно-мозговой травме
9
ОЧАГОВЫЕ УШИБЫ ГОЛОВНОГО МОЗГА
К ушибам головного мозга относят возникшие в результате травмы очаговые макроструктурные повреждения его вещества.
9.1. КЛАССИФИКАЦИЯ
По принятой в России единой клинической классификации ЧМТ [ 19] очаговые ушибы мозга разделяют на три степени по тяжести: I) легкие, 2) среднетя-желые и 3) тяжелые.
9.1.1. Ушиб головного мозга легкой степени
Патоморфологичееки ушиб легкой степени характеризуется сгруппированными точечными кровоизлияниями, ограниченными разрывами мелких пиальных сосудов и участками локального отека вещества мозга [9].
Ушиб мозга легкой степени встречается у 10— 15% пострадавших с ЧМТ. Характеризуется кратковременным выключением сознания после травмы (несколько секунд — несколько минут). По его восстановлении типичны жалобы на головную боль, головокружение, тошноту и др. Наблюдается ретро-, кон-, антероградная амнезия. Рвота, иногда повторная. Жизненно важные функции обычно без выраженных нарушений. Могут встречаться умеренные брадикардия или тахикардия, иногда — артериальная гипертензия. Дыхание, а также температура тела без существенных отклонений. Неврологическая симптоматика обычно мягкая (клонический нистагм, легкая анизокория, признаки пирамидной недостаточности, менингеальные симптомы); регрессирует в течение 2—3 недель [8, 16, 18, 21, 22, 28, 31, 34, 35, 38, 43, 45, 48, 54, 57, 60, 63, 71, 75, 76, 85, 92, 111, 113, 245).
Л.Б. Лихтерман, А.А. Потапов, СЮ. Касумова, Э.И. Гайтур
При ушибе мозга легкой степени возможны переломы костей свода черепа и незначительное су-барахноидальное кровоизлияние.
КТ в половине наблюдений выявляет в мозговом веществе ограниченную зону пониженной плотности (см. рис. 10—5, см. т. I, рис. 19—2А), близкую по томоденситометрическим показателям к отеку головного мозга (от 18 до 28 Н). При этом возможны, как показали и патоло го анатомические исследования, мелкие кровоизлияния. В другой половине наблюдений ушиб мозга легкой степени не сопровождается очевидными изменениями КТ картины, что может быть связано и с ограничениями используемой аппаратуры. Отек мозга при ушибе легкой степени бывает не только локальным, но и более распространенным. Он может проявляться умеренным объемным эффектом, вызывая сужение ликворных пространств. Изменения, обнаруживаясь в первые часы после травмы, обычно достигают максимума на третьи сутки и исчезают через 2 недели, не оставляя гнездных следов. Локальный отек при ушибе легкой степени может быть также изоплотным, и тогда диагноз основывается на объемном эффекте, а также результатах динамического КТ исследования [10, 15, 42, 58, 69, 95, 109, 140J.
МРТ (при использовании полей высокого напряжения) при ушибах мозга легкой степени выявляет ограниченные участки изменения сигналов, соответствующие локальному отеку.
9.1.2. Ушиб головного мозга средней степени
Патоморфологичееки ушиб мозга средней степени характеризуется мелкоочаговыми кровоизлияниями, очагами геморрагического размягчения или геморрагического пропитывания мозговой
230
Очаговые ушибы головного мозга
ткани
при сохранности конфигурации борозд
и извилин
[9].
Среднетяжелый ушиб мозга встречается у 8—10% пострадавших с ЧМТ. Характеризуется выключением сознания после травмы до нескольких десятков минут — нескольких часов. Выражены ретро-, кон- и антероградная амнезия. Головная боль, часто сильная, может наблюдаться рвота, порой многократная. Встречаются нарушения психики. Возможны преходящие расстройства жизненно важных функций: брадикардия или тахикардия, повышение артериального давления; тахипноэ без нарушения ритма дыхания и проходимости трахеоброн-хиального дерева; субфебрилитет. Часто выражены оболочечные признаки. Могут улавливаться отдельные стволовые симптомы, чаще всего нистагм. Отчетливо проявляется очаговая симптоматика (определяемая локализацией ушиба мозга): зрачковые и глазодвигательные нарушения, парезы конечностей, расстройства чувствительности, речи и т. д. Эти гнездные знаки постепенно (в течение 3—5 нед) сглаживаются, но могут держаться и длительно [8, 16, 18, 21, 22, 28, 31, 34, 35, 38, 43, 45, 48, 54, 57, 60, 63, 71, 75, 76, 85, 92, 111, 113, 245].
При ушибе головного мозга средней степени нередко наблюдаются переломы костей свода и основания черепа, а также значительное субарах-ноидальное кровоизлияние.
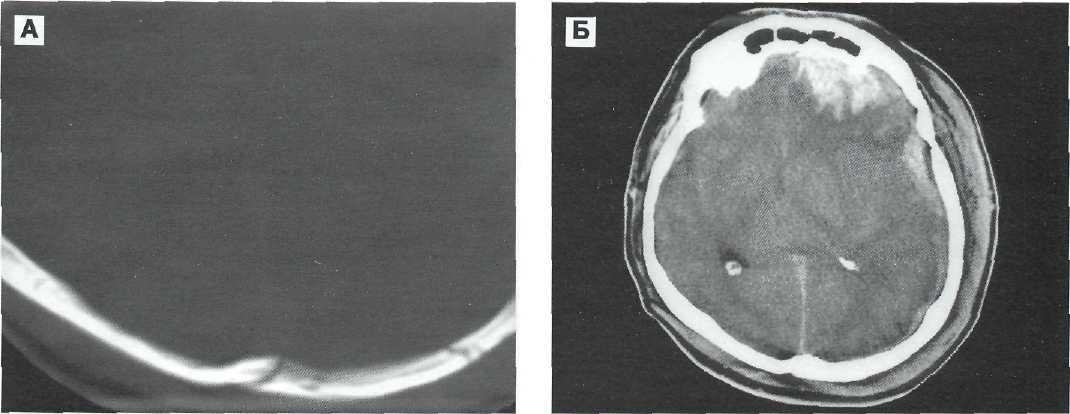
КТ в большинстве наблюдений выявляет очаговые изменения в виде некомпактно расположенных в зоне пониженной плотности высокоплотных включений (см. рис. 10—1, 9—11, 9—14), либо — умеренного гомогенного повышения плотности на небольшой площади (см. рис. 9—1, см. т. I, рис. 19— 5). Как показывают данные операций и вскрытий, указанные КТ-находки соответствуют небольшим кровоизлияниям в зоне ушиба или умеренному геморрагическому пропитыванию мозговой ткани без грубой ее деструкции. Динамическая КТ обнаруживает, что эти изменения подвергаются обратному развитию в процессе лечения. В части наблюдений при клинике ушиба мозга средней степени КТ выявляет очаги пониженной плотности — локальный отек, либо травматический субстрат убедительно не визуализируется [13, 17, 50, 62, 82, 96, 121, 148].
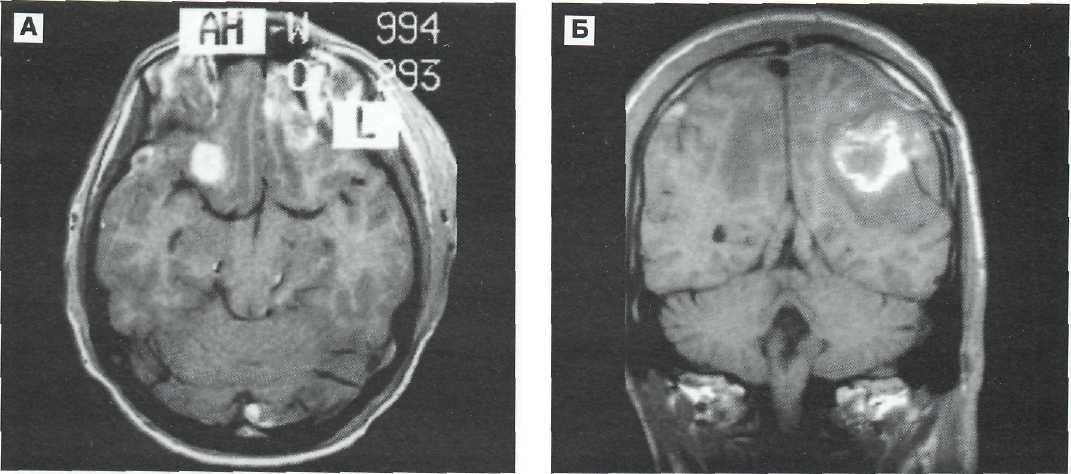
Ушибы мозга средней степени при МРТ выявляются в виде очаговых изменений гетерогенной или гомогенной структуры, что определяется особенностями кровоизлияний в зоне ушиба и их давностью, и отражают ситуацию геморрагического пропитывания мозговой ткани без грубой ее деструкции (см. рис. 9—10, 9—15, 9—16).
9.1.3. Ушиб головного мозга тяжелой степени
Патоморфологически ушиб мозга тяжелой степени характеризуется участками травматического разрушения мозговой ткани с образованием детрита, множественными геморрагиями (жидкая кровь и ее свертки) при утрате конфигурации борозд и извилин и разрыве связей с мягкими мозговыми оболочками [9].
Тяжелый ушиб мозга встречается у 5—7% пострадавших с ЧМТ. Характеризуется выключением сознания после травмвт продолжителвностью от нескольких часов до несколвких недель. Часто выражено двигателвнос возбуждение. Наблюдаются тяжелые угрожающие нарушения жизненно важных функций: брадикардия или тахикардия; артериальная гипертензия; нарушения частоты и ритма дыхания, которые могут сопровождаться нарушениями проходимости верхних дыхательных путей. Выражена гипертермия. Часто доминирует первично-стволовая неврологическая симптоматика (плавающие движения глазных яблок, парезы взора, тонический множественный нистагм, нарушения глотания, двусторонний мидриаз или миоз, дивергенция глаз по горизонтальной или вертикальной оси, меняющийся мышечный тонус, децеребрационная ригидность, угнетение или ирритация сухожильных рефлексов, рефлексов со слизистых и кожных покровов, двусторонние патологические стопные рефлексы и др.), которая в первые часы и дни после травмы затушевывает очаговые полушарные симптомы. Могут выявляться парезы конечностей (вплоть до параличей), подкорковые нарушения мышечного тонуса, рефлексы орального автоматизма и т.д. Иногда отмечаются генерализованные или фокальные судорожные припадки. Общемозговые и в особенности очаговые симптомы регрессируют медленно; часты грубые остаточные явления, прежде всего со стороны двигательной и психической сфер [8, 16, 18, 21, 22, 28, 31, 34, 35, 38, 43, 45, 48, 54, 57, 60, 63, 71, 75, 76, 85, 92, 111, 113, 245].
Ушиб головного мозга тяжелой степени обычно сопровождается переломами свода и основания черепа, а также массивным субарахноидальным кровоизлиянием.
При ушибах мозга тяжелой степени КТ часто выявляет очаговые изменения мозга в виде зоны неоднородного повышения плотности (см. рис. 9—12, 9—13). При локальной томоденситометрии в них определяется чередование участков, имеющих повышенную от 64 до 76 Н (плотность свежих сверт-
231
Клиническое руководство по черепно-мозговой травме
ков
крови) и пониженную плотность от 18 до
28 Н (плотность
отечной и/или размозженной ткани мозга).
Как показывают данные операции и
вскрытий,
КТ отражает такую ситуацию в зоне ушиба,
при
которой объем мозгового детрита
значительно превышает
количество излившейся крови. В наиболее
тяжелых случаях деструкция вещества
мозга распространяется
в глубину, достигая подкорковых
ядер и желудочковой системы [14,
39, 55, 67, 93,
107, 126, 151].
Почти в половине наблюдений ушиба мозга тяжелой степени КТ выявляет значительные по размерам очаги интенсивного гомогенного повышения плотности в пределах от 65 до 76 Н (см. рис. 25; см. т. I, рис. 2—4). Как показывают данные операций и вскрытий, томоденситометрические признаки таких ушибов указывают на наличие в зоне повреждения мозга смеси жидкой крови и ее свертков с детритом мозга, количество которого начинает уступать количеству излившейся крови. Для очагов размозжения характерна выраженность перифо-кального отека с формированием гиподенсивной дорожки к ближайшему отделу бокового желудочка, через которую осуществляется сброс жидкости с продуктами распада мозговой ткани и крови (см. рис. 9-12, 9-16).
Тяжелые ушибы мозга четко визуализирует МРТ, выявляя зоны гетерогенного изменения интенсивности сигналов (см. рис. 9—3, 9—12, см. т. I, рис. 20-13).
9.2. Механизмы образования и патоморфология
Первичные травматические деструкции и некрозы вешества мозга являются результатом воздействия на него повреждающей механической энергии или самого травмирующего агента в момент ЧМТ. Ушибы мозга развиваются в зоне удара или противо-удара, в области вдавленного перелома или внедрения костных отломков, вокруг раневого канала и т. д. (рис. 9-1, 9-2, 9-3, см. рис. 9—13, 9-14).
При микроскопическом исследовании первичные контузионные повреждения представляют собой очаги деструкции, некроза, геморрагического размягчения или геморрагического пропитывания вещества мозга. В них выделить: а) зону непосредственного тканевого разрушения: б) зону необратимых изменений; в) зону обратимых изменений.
Вторичные травматические (посттравматические) некрозы развиваются спустя некоторое время после травмы. Причиной их возникновения могут быть нарушения кровообращения, ликвородинамики,
а также воспалительные процессы. На свежих срезах нефиксированного мозга вторичные некрозы выделяются в виде ишемических и геморрагических очагов размягчения в белом веществе, являющихся как бы продолжением очага первичного травматического некроза
Одной из причин возникновения вторичных периконтузионных некрозов, является снижение мозгового кровотока в этой зоне. Так, Y. Katayama с соавт. [90], показали, что в центральной части очага контузии снижение кровотока до уровня ишемии наступает тотчас после нанесения травмы. В периконтузионной зоне кровоток вначале временно усиливается, а затем в течение 3 часов после травмы уменьшается до уровня ишемии. Через 6 часов после травмы тромбоз сосудов обнаруживается уже не только в очаге контузии, но и в периконтузионной зоне, что, в конечном счете, ведет к развитию вторичных некрозов.
Изучением морфологии ушибов мозга занимались как отечественные, так и зарубежные патологи. Первый пик исследований пришелся на период после Второй мировой войны [6, 25, 27, 29, 99, 1001.
Морфологическая характеристика очага ушиба мозга, в общем, не имеет особых отличий, зависящих от возраста пострадавшего. Исключение составляют только случаи тяжелой ЧМТ у новорожденных и в раннем детском возрасте [100]. В этой возрастной группе довольно часты разрывы белого вещества, особенно в лобной и височной долях.
Под ушибом мозга понимают очаг первичного повреждения (некроза) вещества мозга в сочетании с кровоизлиянием в эту зону. В очаге ушиба может преобладать кровоизлияние, в редких случаях первичный некроз может не сопровождаться кровоизлиянием [29, 100].
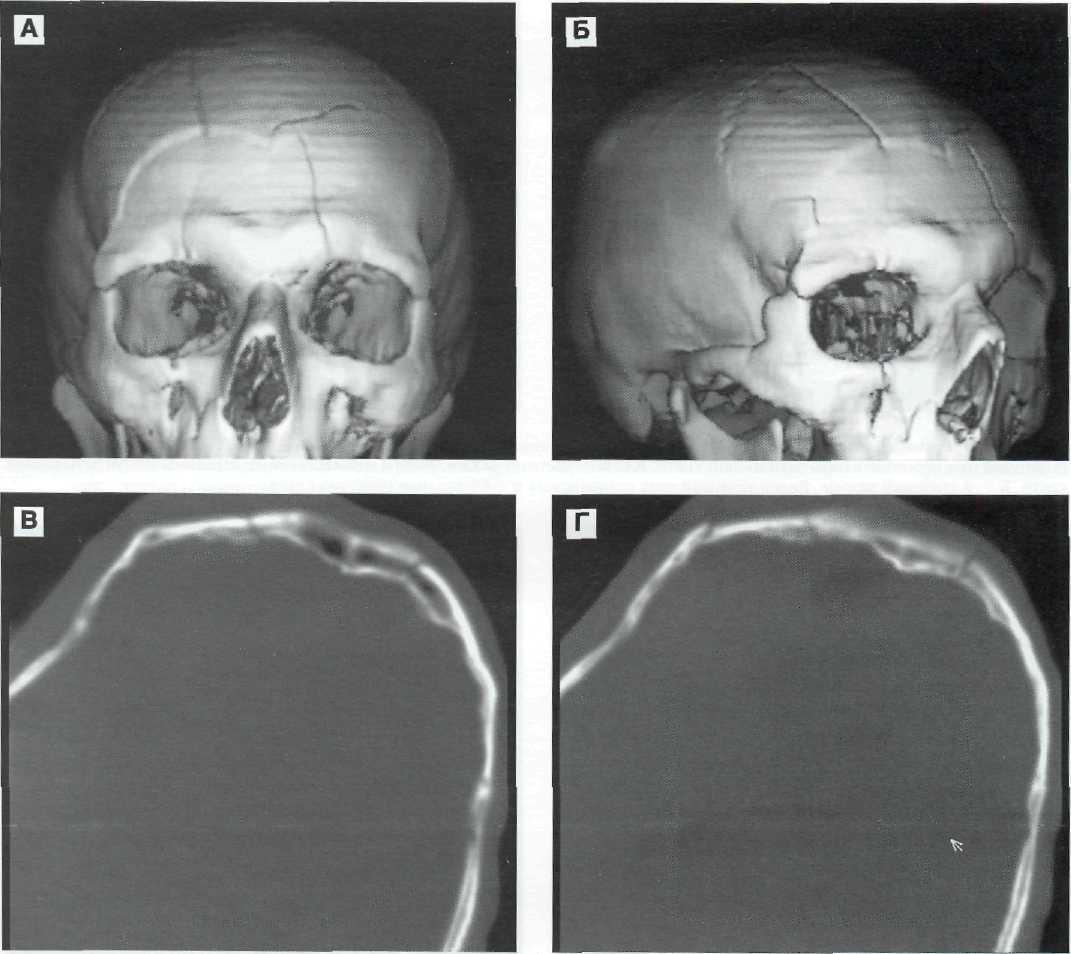
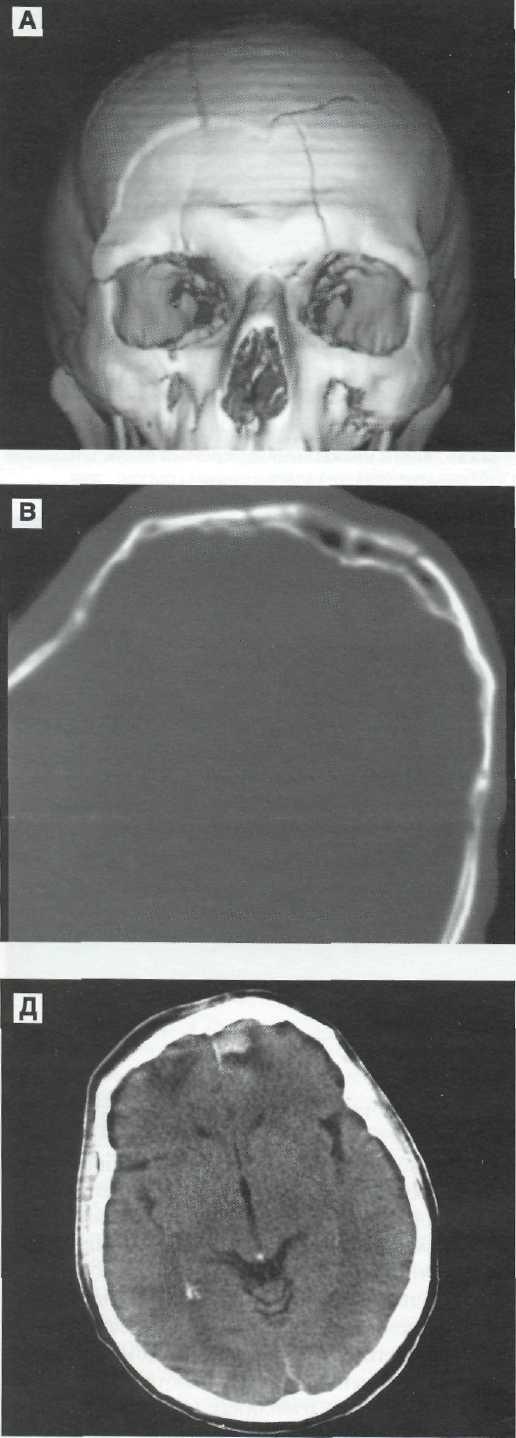
Наиболее типична локализация ушибов мозга при ЧМТ на выступающих поверхностях мозга, на вершине извилин, вплотную прилегающих к внутренней поверхности костей черепа [59]. Это — полюса и орбитальные поверхности лобных долей (см. рис. 9—1, 9—2), латеральная и нижняя поверхности височных долей и кора над и под сильвиеиой щелью (см. рис. 9—17), также характерна локализация ушибов мозга в конвекситальной коре (см. рис. 9—14). Ушибы теменной и затылочной долей и мозжечка, встречаются при переломах костей черепа (см. рис. 9—18, 9—19). На основании мозга, в области базальных субарахноидальных цистерн, ушибы мозга практически не встречаются. Значительно реже наблюдаются ушибы ствола мозга (см. рис. 9-20, 9-21).
232
Очаговые ушибы головного мозга
Ушиб мозга возникает как в результате непосредственного воздействия механической энергии в месте удара, так и в результате противоудара о противоположные стенки черепа или большой серповидный отросток, мозжечковый намет. Ушиб мозга может возникнуть как при переломе костей, так и неповрежденных костях черепа [6, 23, 99].
В зависимости от механизма травмы ушибы мозга принято разделять на несколько подтипов [77]: 1) ушиб мозга на месте перелома костей. Локализация очагов ушиба в таких случаях совпадает с участком перелома костей и может наблюдаться как при открытой, так и закрытой ЧМТ;
233
Клиническое руководство по черепно-мозговой травме
2) ушиб мозга на месте приложения силы удара (Coup contusion). Ушиб мозга возникает в случаях, когда сила внезапного и локального вдавления костей черепа превышает толерантность прилежащих отделов мозговых оболочек и вещества мозга.
Разрыв сосудов мягкой мозговой оболочки обычно является результатом сильного натяжения, которое возникает при быстром возвращении к своей нормальной конфигурации локально сдавленного эластичного участка кости. При превышении силы удара эластичности костей происходит перелом
костей черепа и ушиб прилежащего участка мозга;
ушиб мозга, расположенный в противопо ложной стороне от места приложения удара (contrecoup contusion). Классическим приме ром является ушиб полюсов лобных долей при падении на затылок;
ушибы мозга вследствие удара о край моз жечкового намета и большого затылочного отверстия, при вклинении в момент травмы. Повреждения обнаруживаются на парагип- покамповых извилинах и миндаликах моз жечка. Чаще наблюдаются при огнестрель-
234
Очаговые ушибы головного мозга
ных
ранениях, но могут встретиться и при
закрытой
черепно-мозговой травме;
5) скользящий или парасагиттальный ушиб мозга или ушиб Lindcnbcrg«a (по имени автора, впервые его описавшего). В этих случаях обнаруживаются билатеральные, но несколько асимметричные очаги ушиба в конвекси-тальной коре.
Очаги ушиба различны по своей форме, величине, локализации, численности.
Л.И. Смирнов [30] выделял следующие основные формы ушибов мозга:
крупные кортико-субкортикалъные очаги геморрагического размягчения с разрывами мягких мозговых оболочек;
пятна коркового геморрагического размяг чения при целости мягких мозговых оболо чек, захватывающие всю толщу коры;
геморрагическое размягчение толщи коры при сохранности молекулярного слоя;
внутрикорковые пластинчатые (слоистые) размягчения, локализующиеся в большин стве случаев в третьем-четвертом слоях коры;
очаги контузионного размягчения, ослож ненные надрывами твердой мозговой обо лочки и внедрением костных осколков в мозговое вещество.
Для объективизации оценки степени повреждения мозга в 1985 году J. Adams с соавт. [36] использовали так называемый контузионнътй индекс. Для этой цели измеряли глубину и ширину очага ушиба в различных участках мозга. При этом границы очага ушиба определялись микроскопически, т.к. неимбибированная кровью некротическая зона при макроскопическом изучении обычно бывает трудно различима. В результате проведенного исследования авторы показали, что:
а) ушибы мозга тяжелой степени чаще локализуются в лобной и височной долях, а также выше и ниже сильвиевой щели;
6) ушибы мозга тяжелой степени чаще являют ся результатом вдавленного перелома кос тей черепа;
в) независимо от того, приходился ли удар в лоб или затылок, ушиб мозга более тяжелой степени приходится на лобную долю;
г) при несоответствии клиники тяжелой ЧМТ макроскопически неизмененному мозгу (по данным КТ или аутопсии), проводили тща тельное микроскопическое исследование, позволявшее выявить ДАП.
В 1994 году G. Ryan с соавторами [ 124], разработали метод количественной оценки степени ушиба
мозга. Согласно предложенному протоколу, мозг после фиксации в формалине, разрезается на 116 секторов по предложенной схеме. Обнаруженные в каждом секторе макро- и микроскопические изменения фиксируются и наносятся на диаграммы, что позволяет детализировать информацию о распространенности повреждений в различных анатомических образованиях мозга и необходимо для изучения биомеханики ЧМТ.
Последовательные изменения очага ушиба подробно описаны в работах Л.И. Смирнова [30], R. Lind-berg [99, 100], Н.А. Сингур [29].
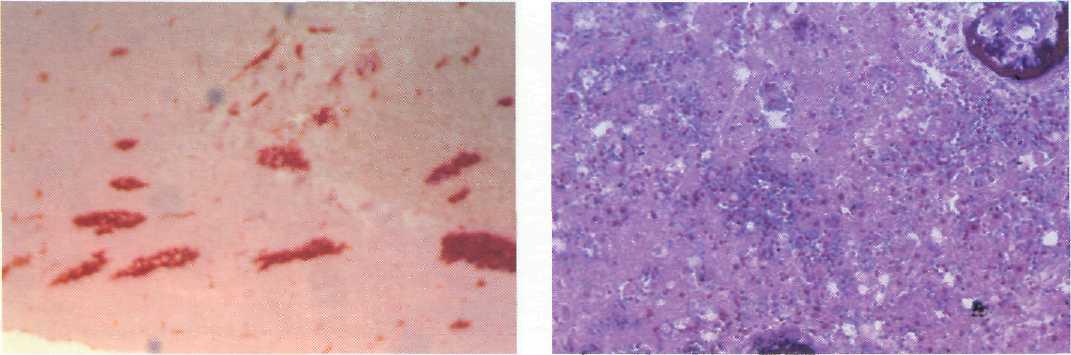
Очаг непосредственного разрушения ткани с кровоизлияниями окружен зоной необратимых и зоной обратимых изменений паренхимы мозга, являющейся источником тканевых реакций, обеспечивающих очищение очага и его организацию. В течение первых 3 сут зона ушиба представлена не-кротизированной тканью с кариорексисом, плазмолизом, очаговыми скоплениями лейкоцитов (рис. 9—4, 9—5). В это же время появляются первые зернистые шары-макрофаги. Активное врастание в зону некроза новообразованных сосудов (рис. 9—6) начинается через 6—7 сут. При этом важную роль в ангиогенезе и посттравматических процессах репарации играет повышенная экспрессия эндотели-ального фактора роста сосудов.
Гистологическое исследование мозга умерших в течение 48 часов после ЧМТ, позволяет проследить динамику изменений в перифокальной зоне ушиба мозга на светооптическом уровне. Эозино-филия нейронов проявляется через I час после травмы, постепенно нарастая в интенсивности окраски и в количестве эозинофильных нейронов. Инкрустация нейронов выявляется в интервале между 3 и 48 часами. Не только ушиб мозга средней, но даже легкой степени приводит к отсроченным изменениям цитоскелета аксонов в различных областях мозга. Набухание аксонов постепенно нарастает в течение всего периода наблюдения (1 — 48 часов). Инфильтрация сегментоядерньши лейкоцитами, появляющимися уже через 10 минут после травмы мозга постепенно усиливается на протяжении 48 часов (в неосложненных случаях).
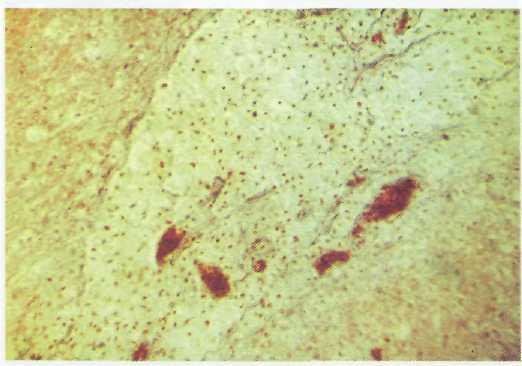
При ушибах мозга легкой степени организация некроза или кровоизлияния в коре начинается уже через 15 часов после травмы и может заканчиваться формированием очажка клеточного глиоза (рис. 9—7). Сращений твердой и мягкой мозговой оболочек над этими очагами обычно не бывает, но листки мягких мозговых оболочек срастаются.
При ограниченных субарахноидальных кровоизлияниях, не сопровождающихся нарушением цс-
235
Клиническое руководство по черепно-мозговой травме
риферии очага ушиба. Окраска гемотоксилин — эозином, ув.х ном, ув.х 200.
100.
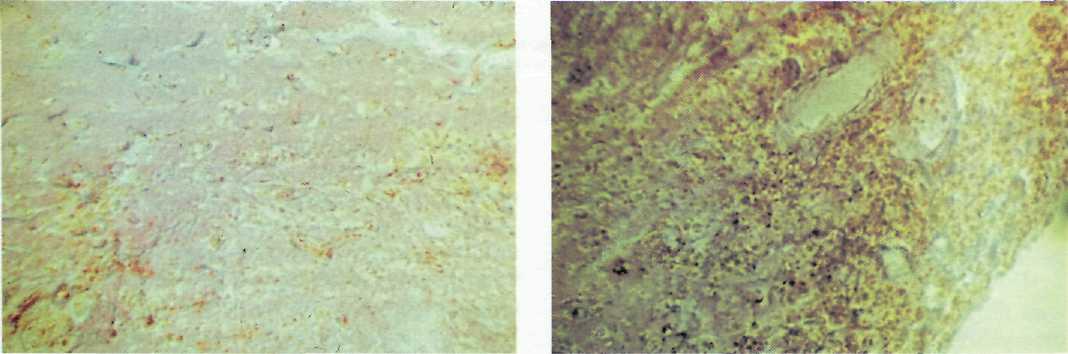
Рис. 9—9. Формирование пигментированного глиомезодермаль-ного рубца. Окраска гемотоксилин-эозином, ув.х 100.
236
Очаговые ушибы головного мозга
 лостности
лептоменингса, в течение первых 5—7 сут
происходит резорбция излившейся крови
макрофагами.
Кровоизлияние в поверхностные отделы
коры
приводит к очаговому разрушению концевых
ветвей
апикальных дендритов нейронов,
расположенных в глубоких слоях коры;
возможны некро-биотические изменения
ассоциативных и вставочных
нейронов П—IV
слоев коры, наиболее ранимых при
гипоксии, микроциркуляторных нарушениях.
лостности
лептоменингса, в течение первых 5—7 сут
происходит резорбция излившейся крови
макрофагами.
Кровоизлияние в поверхностные отделы
коры
приводит к очаговому разрушению концевых
ветвей
апикальных дендритов нейронов,
расположенных в глубоких слоях коры;
возможны некро-биотические изменения
ассоциативных и вставочных
нейронов П—IV
слоев коры, наиболее ранимых при
гипоксии, микроциркуляторных нарушениях.
На месте ушиба мозга средней степени через 3—4 месяца обнаруживается рыхло петлистая сеть аргирофильных волокон и интенсивное развитие глиальных волокон, плотное срастание с мягкой мозговой оболочкой, нередко врастание соединительно-тканных волокон из мягкой мозговой оболочки в мозговую ткань. Интенсивное развитие глиальных волокон и гипертрофированные астроциты обнаруживаются по периферии гли о мезодерм ал ь-ного рубца.
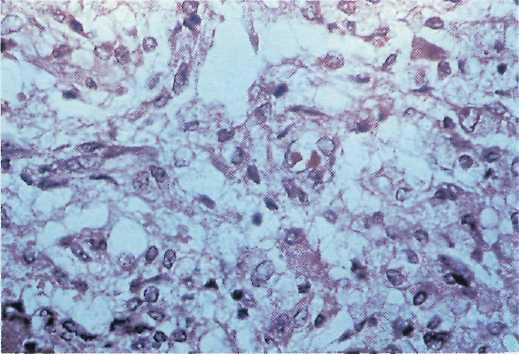
При ушибах мозга тяжелой степени соотношение мозгового детрита и количества излившейся крови значительно варьируют. На протяжении 3—4 суток после травмы могут возникать эрозивные кровоизлияния, обусловленные фибриноидными некрозами стенок сосудов. Процессы организации значительно замедляются. Через 2 нед центральная часть очага занята гомогенной массой полужидкого распада ткани (рис. 9—8) с группами кристаллов гс-матоидина; зернистые шары располагаются лишь по периферии. Через 4—6 недель новообразованные сосуды врастают только в периферические отделы очага. В течение 3—5 месяцев и до 1,5 лет после травмы на месте очага ушиба тяжелой степени формируются пористые, компактные, кистозные, часто пигментированные глиомезодермальные рубцы (рис. 9—9) и посттравматические кисты, содержащие ксантох-ромную жидкость. Мягкие мозговые оболочки обычно сращены с твердой мозговой оболочкой.
Конечным исходом обширных очагов разрушения мозговой ткани являются кисты, окруженные зоной аргирофильных и коллагеновых волокон, в свою очередь, окаймленную поясом волокнистого глиоза. В прилежащих участках коры через многие годы можно найти инкрустированные кальцием нейроны, а в белом веществе дистрофические изменения в виде спонгиозного его состояния и образования миелиновых шаров, что макроскопически выражается в атрофии ипсилатерального полушария, преимущественно белого вещества, и вент-рикуломегалии бокового желудочка. Нередко обнаруживаются так называемые старческие бляшки, содержащие бета-амилоид, аналогичные бляшкам в мозге пациентов с болезнью Алъцгсймера.
