
6 курс / Акушерство и гинекология / Книги / akusherstvo_uchebnoe_posobie
.pdf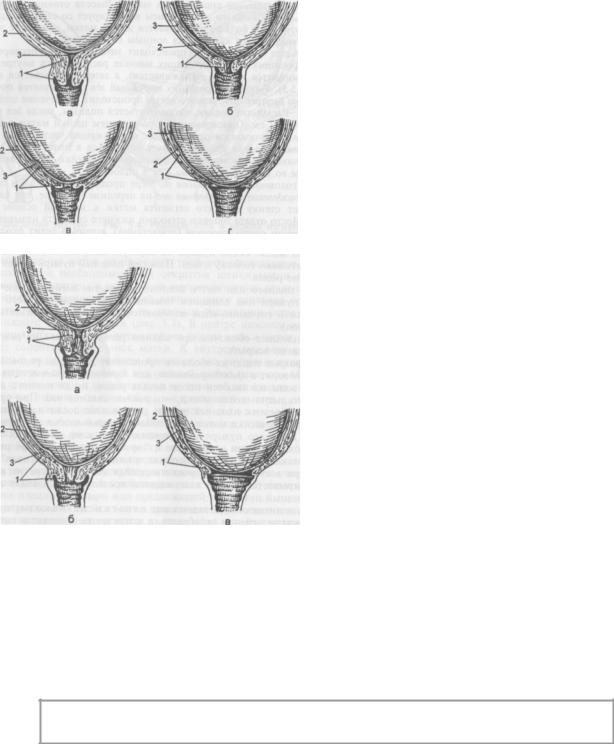
щей части плода через родовой канал. Головка плода начинает опускаться в полость таза с началом схваток, находясь к моменту полного раскрытия шейки чащевсегобольшимсегментомвовходевмалыйтазиливполоститаза.
Рис. Изменениявшейкематки припервыхродах:
а– шейкасохранена; б– началосглаживанияшейки;
в– шейкасглажена; г– полноеоткрытиешейкиматки;
1 – шейкаматки,
2 – перешеек,
3 – внутреннийзев.
Рис. Изменениявшейкематки
приповторныхродах:
а, б– одновременноесглаживание
ираскрытиешейки;
в– полноераскрытиешейкиматки;
1 – шейкаматки,
2 – перешеек,
3 – внутреннийзев.
Отхождениеоколоплодных воддолжнопроисходитьприблизкомкполному открытию шейки матки. Продолжительность первого периода родов у первородящих составляет в среднем 12-18 часов, а у повторнородящих в 2 раза меньше (6-9 часов). Периодом начала регулярных схваток до открытия шейки матки на 3-4см называют латентной фазой родов, от момента открытия шейки матки на 3-4см до окончания родов – активной фазой. В первом периоде родов акушерка должна наблюдать за общим состоянием роженицы, динамикой родов исердцебиениемплода.
Результаты наблюдения за течением родов, состоянием матери и плода за- носятсяврачомакушером-гинекологомвпартограмму.
Правильное заполнение и интерпретация партограммы способствует раннему выявлению отклонений течения родов, отклонений в состоянии матери или плода и помогает своевременно принять обоснованное решение относительно дальнейшей тактики ведения родов и определить объем необходимых вмешательств.
60
НаблюдениесостоянияроженицыиплодавI периодеродов
1.Оценка состояния плода. Сердцебиение плода в родах регистрируют путем периодической аускультации с помощью акушерского стетоскопа, ручного допплеровского анализатора; или (по показаниям) – путем электронного фетальногомониторинга(кардиотокография).
Для получения достоверных результатов периодической аускультации следует придерживаться следующей методики: роженица находится в положении на боку; аускультация начинается после окончания наиболее интенсивной фазысхватки; аускультациядлитсянеменее60 секунд.
Аускультация должна проводиться каждые 30 минут в течение латентной фазы и каждые 15 минут в течение активной фазы первого периода родов.
ВнормеЧССплода находится впределах 110-170 удароввминуту. Вслучаеизменения частоты сердечных сокращений плода, выходящие за пределы нормы, необходимоизменитьположениетелаженщины(следуетизбегатьположенияна спине) и провести повторную аускультацию после окончания наиболее интенсивнойфазыследующейсхватки, соблюдаявышеописаннуюметодику. Переход отпериодическойаускультациикэлектронномуфетальномумониторингу(КТГ) показан в следующих случаях: ЧСС плода сохраняется вне нормы после изменения положения тела женщины; базальная частота сердечных сокращений плода менее 110 или более 170 ударов в минуту; при периодической аускультациивыявляютсялюбыеэпизоды брадикардии, которыенеисчезаютпослеизменения положения женщины; начата родостимуляция окситоцином; излились околоплодныеводы, окрашенныемеконием.
Если произошел разрыв плодного пузыря (спонтанный или искусственный), обращаютвниманиенацветиколичествооколоплодныхвод.
2.Оценка общего состояния матери: измерение температуры тела – каждые 4 часа; определение параметров пульса каждые 2 часа; артериального давления– каждые2 часа; количествомочиопределяюткаждые4 часа.
Условияобеспечениянормальныхродов:
–индивидуальная родовая комната, которая должна быть максимально приближенакдомашнимусловиям;
–персональная психологическая поддержка роженицы мужем или избранным ею партнером, которые должны быть подготовлены к участию в родах;
–достижение взаимопонимания, психологическая поддержка роженицы медицинскимперсоналом;
–объяснение необходимости проведения каждой процедуры и манипуляциииполучениеразрешенияженщинынаихпроведение;
–поддержаниедоброжелательнойатмосферы;
–уважительное отношение к желаниям женщины, обеспечение конфиденциальности;
–поддержание чистоты роженицы и ее окружения: поощрение самостоятельнопринятьваннуилидушвовремяродов;
–перед каждым влагалищным акушерским исследованием наружные половыеорганыипромежностьроженицыобмываютчистойтеплойводой;
–обеспечение подвижности роженицы, поощрение ее к активному поведениювовремяродов;
–помощьввыбореположениетелавродах.
61

До излития околоплодных вод при прижатой или фиксированной головке и отсутствии необходимости аппаратного мониторинга родовой деятельности и сердечных тонов плода, роженица может занимать произвольное положение, свободно двигаться. При подвижной головке плода назначается постельный режим. Роженицадолжна лежатьнастороне затылкаплода(при первой позиции– на левом боку, при второй – на правом), что способствует вставлению головки. После вставления головки положение роженицы может быть произвольным. ВконцеI периоданаиболеефизиологическимявляетсяположениероженицына спинесприподнятымтуловищем, таккаконоспособствуетпродвижениюплода по родовому каналу, ибо продольная ось плода и ось родового канала в данном случаесовпадают.
Вродахнеобходимоследитьзаопорожнениеммочевогопузыря. Мочевой пузырь имеет общую иннервацию с нижним сегментом матки. В связи с этим переполнение мочевого пузыря приводит к нарушению функции нижнего сегмента матки и ослаблению родовой деятельности. Поэтому необходимо реко- мендоватьроженицемочитьсякаждые2–3 ч.
3. Оценка течения родовой деятельности. С целью оценки прогресси-
рования первого периода родов определяют скорость раскрытия шейки матки, частоту и продолжительность схваток, а также наличие продвижения головки плодавполостьтаза.
Скорость раскрытия шейки матки оценивается путем влагалищного акушерского исследования, проводимого каждые 4 часа. Дополнительное обследованиепроводятприналичииосложнений:
–спонтанныйразрывплодныхоболочек;
–патологическая частота сердцебиения плода (меньше 110 или больше 170 удароввминуту);
–выпадениепетельпуповины;
–подозрениенанеправильноепредлежание/вставлениеголовкиплода;
–слабостьродовойдеятельности;
–кровотечение(осмотрвусловияхоперационной).
Раскрытие шейки матки в латентной фазе. Латентная фаза длится до
8 часов. Нормальное течение родов в латентной фазе первого периода характеризуется постепенным сглаживанием и раскрытием шейки матки со скоростью, которая обеспечивает переход в активнуюфазу в любое время в течение 8 часов наблюдения. Раскрытие шейки матки 3 см и более свидетельствует о переходе в активнуюфазуI периодародов.
Если в течение 8 часов наблюдения периодические сокращения матки исчезают, или значительно замедляются, следует сделать вывод о ложных схватках. Вслучаеспонтанногопрекращенияматочныхсокращенийнетнеобходимости в проведении вагинального исследования, если другие показания к его проведениюотсутствуют.
Если через 8 часов наблюдения периодические сокращения матки продолжаются, а раскрытие шейки матки остается менее 3 см, следует оценить наличие структурныхизмененийшейкиматки.
При отсутствии структурных изменений шейки матки следует сделать выводвпользуложныхсхваток.
62

Если происходят структурные изменения шейки матки (размягчение, сглаживание, раскрытие), следует оценить степень зрелости шейки матки по шкале Бишопа(табл.):
–шейка матки "зрелая" (6 или более баллов) ‒ вывод в пользу замедленнойлатентнойфазыпервогопериодародов;
–шейка матки "незрелая" (5 или меньше баллов) ‒ тактика ведения должнасоответствоватьведениюложныхсхваток.
Таблица. Оценкастепени«зрелости» шейкиматкипошкалеБишопа
|
Параметры |
|
|
|
Баллы |
|
|
|
|
|
|
0 |
|
1 |
|
|
2 |
|
|
|
|
|
|
|
|
|
|||
|
Положениешейкиматки |
|
Смещенак |
|
Междупоясницей |
|
|
|
|
|
относительноведущей |
|
|
иведущейосью |
|
|
Поoситаза |
||
|
|
крестцу |
|
|
|
||||
|
оситаза |
|
|
таза |
|
|
|
|
|
|
|
|
|
|
|
|
|
||
|
Длинашейкиматки(см) |
|
≥2 |
1-2 |
|
|
≤1 |
||
|
Консистенцияшейкиматки |
|
Плотная |
|
Размягчена |
|
|
Мягкая |
|
|
Открытиенаружногозева |
|
Закрытый |
1 |
|
|
≥2 |
||
|
|
|
Подвижна |
|
|
|
|
Прижатаили |
|
|
Местонахождения |
|
|
Прижатаквходу |
|
|
фиксирована |
||
|
|
надвходом |
|
|
|
||||
|
предлежащейчастиплода |
|
|
вмалыйтаз |
|
|
вовходе |
||
|
|
вмалыйтаз |
|
|
|
||||
|
|
|
|
|
|
|
вмалыйтаз |
||
|
|
|
|
|
|
|
|
||
|
Примечания: 0-2 балла– "шейкаНЕзрелая"; |
|
|
|
|
|
|
||
|
3-5 баллов– "шейканедостаточнозрелая"; |
|
|
|
|
||||
|
≥-6 баллов– "шейказрелая". |
|
|
|
|
|
|
||
Раскрытие шейки матки в активной фазе. Нормальное течение родов в активной фазе I периода характеризуется раскрытием шейки матки со скоростью не менее 1 см/ч. Если скорость раскрытия шейки матки составляет менее 1 см/ч (график раскрытия шейки матки находится справа от линии внимания на партограмме), это указывает на "пролонгированную активную фазу", которая может бытьсвязанасослабостьюродовойдеятельностииликлиническиузкимтазом.
Скорость раскрытия шейки матки менее 1 см/ч при наличии целого плодногопузыряявляетсяабсолютнымпоказаниемкпроведениюамниотомии.
Оценка частоты и продолжительности схваток проводитсякаждыйчас в латентной фазе и каждые 30 мин. в активной фазе. Подсчитывают количество схваток за 10 мин. Полученные данные заносят в партограмму. Наличие 2 схваток за 10 мин. в латентной фазе и 3-5 схваток в течение 10 мин. в активной фазе считаютадекватнойродовойдеятельностью.
Продвижение головки плода определяют путем внешнего и внутреннего акушерскогоисследования. Результаты заносят впартограмму. Продвижение головки плода может не наблюдаться, пока шейка матки не раскроется примерно на7-8 см.
Обезболиваниеродовпроводитсяпосогласованиюсбеременной.
Помочь роженице преодолеть боль во время родов является задачей медицинскихработниковиприсутствующегопартнера.
63
Уменьшение болевого ощущения может быть достигнуто применением простыхнемедикаментозныхметодовобезболивания:
–максимальнаяпсихологическаяподдержкаиуспокоение;
–изменениеположениятела. Партнерупредлагаютмассироватьженщине спину; поглаживать низ живота; держать ее руку и протирать лицо влажной губкой между схватками; предлагают роженице придерживатьсяспециальнойтехникидыхания(глубокийвдохимедленныйвыдох);
–локальныенажатиянакрестцовуюобласть;
–двойное сжатие бедер: роженица стоит на руках и коленях, наклонившись вперед, партнер кладет руки на ягодичные мышцы длительно нажимаявсейладоньюподиагоналикцентрутазаженщины;
–коленные нажатия: роженица сидит ровно на стуле с разведенными коленями примерно 10 см, ступни плотно опираются напол, партнер заходит перед ней и размещает опорную часть ладони на верхний этаж большеберцовой кости, длительно нажимая на колени в сторону тазобедренныхсуставовженщины, наклоняясьвеесторону;
–гидротерапия: прием душа или погружения в воду с температурой 3637°C в активной фазе (при наличии возможности). Продолжительность пребывания в ванной или душе зависит от желания женщины, но необходимопостоянноподдерживатьтемпературуводывзаданныхпределах и проводить термометрию в роженицы. Гидротерапию проводят обязательноподнаблюдениеммедперсонала!
–массаж: техника массажа заключается в легком поглаживании живота, вибрации и разминания рук, ног и воротниковой зоны, сильные круговые движения, длительноенажатиенаразличные точки иобластьромба
Михаэлиса.
Требования, предъявляемыекмедикаментозномуобезболиваниюродов:
–обезболивающийэффект,
–отсутствиенегативноговлияниянаорганизмматерииплода,
–простотаидоступностьдлявсехродовспомогательныхучреждений.
Предупреждениебактериальныхивирусныхинфекций(включаяВИЧ):
–– Адекватная обработка рук медицинского персонала (гигиеническая или антисептическое в зависимости от манипуляции) согласно действующималгоритмам.
–Использование стерильных перчаток во время проведения внутреннего акушерского исследования, принятия родов и оперативных вмешательств(эпизиотомияит.д.).
–Использование медицинским персоналом для принятия родов чистого халата. По возможности оптимальным является использование одноразовогохалата, изготовленногоизводоотталкивающегоматериала.
–Использование средств для защиты лица медицинского персонала: маска, очкиилищиток.
–Мерыпредосторожностиприиспользованииострогоинструментария. В периоде изгнания все системы женского организма испытывают
максимальную нагрузку (сердечно-сосудистая, дыхательная, нервная, мышечная и др.). Во время продвижения плода по родовому каналу частые и продолжительные потуги приводят к снижению доставки кислорода, что предъявляет высокие требования к плоду. Поэтому наблюдение за рожени-
64

цей должно быть усилено. Необходимо следить за общим состоянием роженицы, окраской кожных покровов и видимых слизистых оболочек, частотой
ихарактером пульса, артериальным давлением.
Впериоде изгнания продолжается наблюдение за характером родовой деятельности: частотой, силойипродолжительностьюсхватокипотуг.
Рис. Положенияроженицывродах
65
Особоевниманиеобращаютнасостояниенижнегосегментаматки: нетли его перерастяжения и болезненности. Определяют высоту стояния пограничного(контракционного) кольца, напряжениекруглыхматочныхсвязок. Оценивают состояние наружных половых органов: не отекают ли они. Обращают внимание на характер выделений из влагалища. Окраска околоплодных вод меконием свидетельствует о гипоксии плода. Появление кровянистых выделений может указыватьнатравматизациюродовыхпутей.
Темп продвижения головки плода по родовому каналу определяют с помощью четвертого приема Леопольда–Левицкого и методом Пискачека, а в необходимыхслучаяхприбегаютквлагалищномуисследованию.
Различаютследующиеэтапыпрохожденияголовкиплодапородовомуканалу: головка плода прижата ко входу в малый таз, головка фиксирована малым сегментомвовходевтаз, головкафиксированабольшимсегментомвовходевтаз илиголовкавширокойчастиполостималоготаза, головкавузкойчастиполости малоготазаиголовканатазовомднеиливплоскостивыходаизмалоготаза.
4.Оценка состояния плода. Проводят контроль сердечной деятельности плода путем аускультации каждые 5 минут в раннюю фазу второго периода, и послекаждойпотугивактивнуюфазу.
5.Оценка общего состояния роженицы. Измерение артериального дав-
ления, подсчетпульса– каждые15 минут.
Для наблюдения за динамикой родовой деятельности применяются наружное акушерское исследование и влагалищное исследование. Применяются также мониторные устройства, записывающие одновременно с сокращениями матки сердечнуюдеятельностьплода. Наружноеакушерскоеисследованиевпериоде раскрытия должно проводиться многократно и систематически. Записи в историиродовдолжныпроизводитьсянережечемкаждые2 часа.
Силу и продолжительность схваток можно определять рукой, расположенной на области дна матки, а степень ее расслабления определяется пальпацией. Маткапослесхваткидолжнахорошорасслабиться.
Необходимо также определять положение, позицию, вид и предлежание плодаиотношениепредлежащейчастиковходувмалыйтаз.
Следует также убедиться, имеется ли клиническое соответствие между размерамиголовкиитаза(признакВастена).
Однако одним наружным наблюдением не всегда возможно получить полноепредставление, отечениеродов, поэтомунеобходимопроизводитьивлагалищноеисследование.
Влагалищное исследование в родах должно быть произведено при поступлениироженицыстационарисразужепослеотхождениявод.
Впервомпериодеродовнеобходимоследитьзафункцией мочевогопузыря и кишечника, так как их переполнение препятствует нормальному течению родов. Переполнение мочевого пузыря может возникнуть в связи с его атонией или врезультатеприжатияуретры ксимфизу головкой плода. Роженицепредлагают мочиться через каждые 2-3 часа, при отсутствии самостоятельного мочеиспусканияприбегаютккатетеризации. Еслипервыйпериодродовпродолжаетсябольше12 ч, ставяточистительнуюклизму.
66

НаблюдениеипомощьвоII периоде.
Послеполногораскрытияшейкиматкиначинаетсявторойпериодродов– период изгнания, который заканчивается рождением плода. Характерным для периода изгнания является появление потуг – синхронных с маткой рефлекторныхсокращениймышцбрюшногопресса, диафрагмыитазовогодна.
Оценкаразвитияродовойдеятельности. Оцениваютпродвижениеголовки по родовому каналу и родовую деятельность (частота и продолжительность маточныхсокращений).
Потуги должны начинаться при нахождении подлежащей части в узкой части плоскости малого таза, когда нижний полюс предлежащей части давит на мышцы тазового дна. Потуги повторяются через каждые 2-3 мин и длятся 5060 с. Продолжительность второго периода родов составляет 1 – ч у первородящихивдваразаменьше– уповторнородящих.
Акушерскаятактикадолжнасоответствоватьфазевторогопериодародов. Вовторомпериодеродовдолжнобытьособеннотщательноенаблюдение:
1) за состоянием роженицы; 2) за характером родовой деятельности; 3) за сердцебиением плода – сердцебиение должно выслушиваться после каждой потуги, необходимо также обращать внимание на ритм и звучность тонов сердца плода; 4) за продвижением предлежащей части – при физиологическом течени родов головканедолжнастоятьводнойплоскостиболее 2 ч; 5) захарактеромвыделенийизродовыхпутей.
Ранняя фаза второго периода родов начинается от полного раскрытия шейки матки и продолжается до появления спонтанных активных потуг (или до опусканияголовкинатазовоедно).
В раннюю фазу следует обеспечить подвижность роженицы, а именно привлечьеекактивномуповедениюисвободномухождению.
Вертикальное положение женщины и возможность свободно двигаться способствуют сохранению активной родовой деятельности и продвижениюголовкиплода.
В ранней фазе не следует заставлять роженицу тужиться, потому что это приводит к усталости роженицы, нарушению процесса внутреннего поворота головки плода, травме родовых путей и головки, нарушению состояния плода и лишниммедицинскимвмешательствам.
К приему родов надо быть готовым, как только головка начинает врезываться, т.е. втот момент, когда припоявлении потугиголовка появляетсявполовойщели, асокончаниемпотугиуходитвовлагалище.
Поздняя фаза второго периода родов начинается с момента опускания головки на тазовое дно и наличия спонтанных активных потуг. Предпочтительна техника «не регулируемых физиологических потуг», когда женщина самостоятельно делает несколько коротких спонтанных мощных усилий без задержки дыхания. Допустимая продолжительность второго периода родов: у первородящей– 2 часа; уповторнородящей– 1 час.
Дляприемаребенкавродильномзаленеобходимоиметь:
1)индивидуальный комплект стерильного белья (одеяло и 3 хлопчатобумажныепеленки), нагретыйдо40 °С;
2)индивидуальный стерильный комплект для первичной обработки новорожденного: 2 зажима Кохера, скобка Роговина, щипцы для ее наложения,
67

марлевая салфетка треугольной формы, пипетка, ватные шарики, лента длиной 60 см и шириной 1 см для антропометрии новорожденного, 2 клеенчатых браслета, катетерилибаллондляотсасыванияслизи.
Смоментаврезыванияголовкивседолжнобытьготовокприемуродов.
Во время врезывания головки ограничиваются наблюдением за состоянием роженицы, характером потуг и сердцебиением плода. К приему родов приступают во время прорезывания головки. Роженице оказывают ручное пособие, которое носит название «защита промежности» или «поддерживание промежности». Это пособие направлено на то, чтобы способствовать рождению головки наименьшим размером для данного вставления, не допустить нарушения внутричерепного кровообращения плода и травмы мягких родовых путей (промежности) матери. При оказании ручного пособия при головном предлежании всеманипуляциисовершаютсявопределеннойпоследовательности.
Принимающий роды врач (акушерка), как правило, стоит справа от роженицы.
Первый момент – воспрепятствование преждевременному разгибанию головки. Чем больше согнута головка плода при переднем виде затылочного предлежания, тем меньшей окружностью она прорезывается через половую щель. Следовательно, меньше растягивается промежность и меньше сдавливается тканями родового канала сама головка. Задерживая разгибание головки, принимающий роды врач(акушерка) способствует еепрорезыванию всогнутом состоянииокружностью, соответствующеймалому косомуразмеру(32 см). При несогнутой головке она могла бы прорезаться окружностью, соответствующей прямомуразмеру(34 см).
Для того, чтобы не дать головке разогнуться преждевременно, ладонь левойруки кладетсяналобковоесочленение, а4 пальцаэтойруки(плотноприжатыедругкдругу) располагаютсяплашмянаголовке, препятствуяееразгибанию вовремяпотугибыстромупродвижениюпородовомуканалу.
Второй момент – выведение головки из половой щели вне потуг. Цель этого момента – как можно бережнее вывести головку из половой щели, что возможновнепотуг, аненавысотеих.
Когда закончилась потуга, большим и указательным пальцами правой рукибережнорастягиваюттканивульварногокольцанадпрорезывающейсяголовкой. Головка постепенно выводится из половой щели. Во время следующей потуги вновь препятствуют преждевременному разгибанию головки (как описано впервоммоменте).
Чередованиепервогоивторогомоментовосуществляетсядотехпор, пока головка не приблизится к половой щели теменными буграми. Растяжение промежности и сдавливание головки быстро нарастают. Повышается опасность травмыпромежностиитравмированияголовкиплода.
С этого времени приступают к третьему моменту – уменьшению напряжения промежности. Цель его – сделать промежность более податливой прорезывающейся головке за счет тканей, «заимствованных» с соседних областей (ткани больших половых губ). Благодаря этому уменьшается сила давления
68

мягких тканей промежности на головку, что способствует бережному ее рождению. Крометого, повышаетсясопротивляемостьтканейпромежностинаразрыв из-заулучшениявнейкровообращения.
Правая рука кладется на промежность так, чтобы 4 пальца плотно прилегали к области левой большой половой губы, а большой палец – к области правой. Складка между большим и указательным пальцами располагается над ямкой преддверия влагалища. Ткани, расположенные кнаружи и вдоль больших половых губ, низводят книзу по направлению к промежности. Одновременно ладонь этой же руки бережно поддерживает промежность, придавливая ее к прорезывающейся головке. Поскольку напряжение промежности уменьшается, кровообращение в ней восстанавливается, а, следовательно, повышается сопротивляемостьтканейнаразрыв.
Левая рука располагается ладонной поверхностью на лобковом сочленении, а пальцы левой руки, сгибая головку в сторону промежности, сдерживают еестремительноепродвижение.
Четвертыймомент– регулированиепотуг. Этотмоментпособияосуществляется тогда, когда головка вставилась в половую щель теменными буграми. Угрозаразрывапромежностиичрезмерногосдавленияголовкимаксимальновозрастают. В это время необходимо умело регулировать потуги – выключать или ослаблятьих, когдаонинежелательны, ивызыватьихпринеобходимости.
Когдаголовкаустанавливаетсятеменнымибуграмивполовойщели, аподзатылочнаяямкафиксируетсяподнижнимкраемсимфиза, роженицепредлагают глубокоичастодышать: втакомсостоянииневозможнотужиться. Покапотугане будет полностью выключена или ослаблена, обеими руками задерживают продвижение головки. После окончания потуги осторожно освобождают теменные бугры, сводя с них правой рукой ткани вульварного кольца. Левая рука в это время медленно приподнимает головку плода вверх и разгибает ее. Если вэто время понадобится потуга, роженице предлагают потужиться, не ожидая схватки. Над промежностьюпоказываетсясначалалоб, затемличикоиподбородок.
Пятый момент – освобождение плечевого пояса и рождение туловища плода. После рождения головки необходимо дать возможность плечикам развернутьсясамостоятельно, приэтомпроверитьнетобвитияпуповинывокругшеи.
В случае тугого обвития, пуповину необходимо пересечь между 2-х зажимов, принетугом– ослабитьнатяжениепуповиныидождатьсяследующей потуги, неторопиться!
При удовлетворительном состоянии плода не следует пытаться родить плечики в течение той же потуги, во время которой родилась головка. Плечики могутбытьрожденывовремяследующейпотуги.
Применениеэпизиотомиинепроводятпринормальныхродах.
Показаниякэпизиотомии:
–осложненные вагинальные роды (при тазовом предлежании, дистоция плечиков, приналоженииакушерскихщипцов, вакуум-экстракции);
–дистрессплода;
–рубцовые изменения промежности, что является существенным препятствиемдлярожденияребенка.
69
