
ЭКГ детское
.pdfление наблюдается при физической нагрузке, сильных эмоциях, страхе, беспокойстве, при переходе из горизонтального положения в вертикальное, при кормлении в периоде новорожденности и грудном возрасте, при повышении температуры тела ребенка.
Часто служит проявлением вегетативной дистонии с преобладанием тонуса симпатической нервной системы. Может сопровождать инфекционно-воспалительный процесс, интоксикации, анемии тяжелой степени, тиреотоксикоз, миокардит, быть одним из симптомов сердечной недостаточности, сосудистого коллапса, шока. Синусовая тахикардия также наблюдается при приеме крепкого чая, кофе, алкоголя, при введении кортикостероидов, адреналина, атропина.
Субъективные симптомы отсутствуют или ощущается сердцебиение, чувство тяжести в области сердца. Синусовая тахикардия имеет постепенное начало и конец. Аускультативно выслушивается правильный частый сердечный ритм с усилением первого и ослаблением второго тона. При выраженной тахикардии диагностируется эмбриокардия, когда продолжительность систолы и диастолы одинаковая, при усиленном первом тоне, или маятникообразный ритм, при котором при близкой продолжительности систолы и диастолы выслушивается одинаковая сила первого и второго тона. Существовавшие ранее сердечные шумы при синусовой тахикардии могут ослабевать или совсем не выслушиваться.
Прогноз. Течение и прогноз синусовой тахикардии зависят от основного заболевания, симптомом которого она является. При вегетативно-сосудистых дистониях прогноз благоприятный.
СИНУСОВАЯ АРИТМИЯ
Синусоваяаритмиядиагностируетсявслучаепериодического возникновения учащения и урежения сердечного ритма. Синусовая аритмия возникает в результате неравномерного генерирования электрических импульсов возбуждения в синусовом узле.
Синусовая аритмия в детском возрасте бывает дыхательной и не связанной с дыханием. Дыхательная синусовая аритмия
61

у детей считается физиологическим явлением и присуща всем возрастным периодам, особенно выражена в пубертатном возрасте. Она обусловлена рефлекторными изменениями активности симпатического и парасимпатического отделов вегетативной нервной системы в связи с фазами дыхания через влияние на работу синусового узла.
Синусовая аритмия часто сочетается с синусовой брадикардией, реже с синусовой тахикардией.
ЭКГ-диагностика. Синусовая аритмия регистрируется в виде последовательного укорочения и удлинения интервалов R–R, когда разница между максимальным и минимальным значением этого интервала превышает 10% (рис. 37).
Форма и направление зубцов предсердного и желудочкового комплексов не изменяются при нормальном для данного возраста положении ЭОС. Длительность интервалов P–Q, Q–T непостоянна и зависит от продолжительности интервалов R–R. При замедлении ритма сердца интервалы P–Q и Q–T увеличиваются, при учащении ритма уменьшаются.
Гемодинамика. Дыхательная аритмия не сопровождается изменениями гемодинамики.
Клиническое значение. Дыхательная синусовая аритмия не имеет особого клинического значения и часто усиливается у детей при повышении температуры тела, в период реконвалесценции после инфекционных заболеваниях, повышении внутричерепного давления, при приеме препаратов наперстянки, морфина.
При синусовой дыхательной аритмии на вдохе выслушивается увеличение частоты сердечных сокращений, а на выдохе частота сердечных сокращений уменьшается. Сердечные тоны не изменяются по силе и звучности.
Рис. 37. Электрокардиограмма при синусовой аритмии
62
Дыхательная синусовая аритмия исчезает во время задержки дыхания, после физической нагрузки, при психическом напряжении, усиливается во время глубокого дыхания, в состоянии покоя и сна — «аритмия покоя».
Недыхательная синусовая аритмия у детей встречается при вегетативной дистонии, после физических усилий, а также может сопровождать органические поражения миокарда.
Субъективные симптомы отсутствуют, но иногда, при выраженной синусовой аритмии, могут наблюдаться ощущения сердцебиения, дискомфорт в области сердца. При аускультации сердца выслушивается постепенное укорочение и замедление частоты сердечных сокращений независимо от фаз дыхания. Сила и звучность сердечных тонов не изменяется. Аритмия не исчезает при задержке дыхания.
Прогноз при дыхательной синусовой аритмии благоприятный, при недыхательной синусовой аритмии зависит от природы основного заболевания.
ОТКАЗ СИНУСОВОГО УЗЛА
Отказ синусового узла — это внезапное прекращение сердечной деятельности с отсутствием сокращений предсердий и желудочков из-за неспособности синусового узла генерировать импульс для их сокращения.
ЭКГ-диагностика. На ЭКГ регистрируется появление длинных пауз без волны Р и комплекса QRST (полная асистолия сердца) (рис. 38). Длина интервалов Р–Р сильно колеблется. Продолжительность интервалов Р–Р больше суммы двух основных интервалов Р–Р. Длинная пауза может завершиться синусовым ритмом или сначала замещающими ритмами из атриовентрикулярного соединения или желудочков, а затем уже синусовым ритмом.
Гемодинамика. Длительное отсутствие сердечных сокращений приводит к уменьшению минутного объема кровообращения и падению артериального давления крови. Сниже-
63
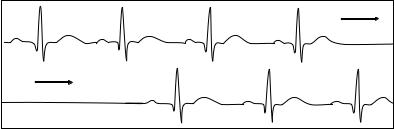
Рис. 38. Электрокардиограмма при отказе синусового узла
ние артериального давления вызывает уменьшение мозгового кровотока и появление клинических признаков синкопальных состояний.
Клиническое значение. Отказ синусового узла может наступить у детей с выраженной ваготонией или чрезмерной чувствительностью каротидного синуса. При этом отказ синусового узла часто сочетается с сильно выраженной дыхательной аритмией. Но преимущественно он возникает при заболеваниях сердца с вовлечением в патологический процесс предсердий (миокардит, кардиомиопатии), при интоксикации препаратами наперстянки, гипокалиемии, синдроме слабости синусового узла, во время или после операции на сердце. Он может появляться после купирования приступа эктопической тахикардии и после замещающего узлового ритма.
Клинически обнаруживаются продолжительные паузы с одновременным выпадением сердечных тонов, артериального пульса и пульсации яремной вены. Подобные выпадения могут сопровождаться головокружениями или обмороками.
В большинстве случаев во время отказа синусового узла появляется замещающий ритм из атриовентрикулярного соединения и миокарда желудочков, что клинически выражается брадикардией.
Прогноз при отказе синусового узла во многом зависит от основного заболевания. Продолжительная асистолия без включения эктопического замещающего ритма может привести к быстрому летальному исходу.
64
АКТИВНЫЕ ЭКТОПИЧЕСКИЕ НАРУШЕНИЯ РИТМА СЕРДЦА
Активные эктопические ритмы возникают в эктопическом очаге с патологически повышенной возбудимостью, что в конечном итоге ведет к преодолению и угнетению функции синусового узла.
Если эктопический очаг расположен в автономных центрах второго порядка, то желудочковый комплекс QRS не изменен.
В том случае, если эктопический очаг локализуется в центрах автоматизма третьего порядка, то желудочковый комплекс деформируется.
Активные эктопические нарушения ритма сердца делятся на экстрасистолию (предсердную, узловую, желудочковую), пароксизмальную и непароксизмальную тахикардию (предсердную, узловую, желудочковую), трепетание и мерцание предсердий и желудочков и парасистолы.
Экстрасистолия
Экстрасистолия — это опережающее во времени, преждевременное по отношению к основному ритму возбуждение и сокращение сердца или одного из его отделов (предсердий или желудочков), вызванное эктопическим импульсом, возникающим не из синусового узла.
Экстрасистолы нарушают регулярность основного ритма сердца из-за своего преждевременного появления и в результате постэкстрасистолической компенсаторной паузы.
При полной компенсаторной паузе сумма длительности предэкстрасистолического и постэкстрасистолического интервалов равна или несколько больше длительности двух сердечных циклов основного ритма. Полная компенсаторная пауза регистрируется после желудочковых экстрасистол.
Неполная компенсаторная пауза диагностируется в том случае, если сумма длительности пред- и послеэктопических интервалов меньше суммы двух интервалов основного ритма.
65
Неполная компенсаторная пауза регистрируется после суправентрикулярных экстрасистол.
Предэктопический интервал при экстрасистолах, исходящих из предсердий, измеряется от начала зубца Р основного ритма до начала зубца Р экстрасистолы.
При экстрасистолах, исходящих из желудочков и атриовентрикулярного соединения, предэктопический интервал измеряется от начала комплекса QRS основного сокращения до начала комплекса QRS экстрасистолы.
Механизм возникновения экстрасистол чаще связывают с механизмом «ри-энтри», реже с повышением активности следовых потенциалов, асинхронной реполяризацией миокардиальных клеток, усилением спонтанной диастолической деполяризации.
По времени возникновения, которое определяется по величине предэктопического интервала, экстрасистолы разделяются на поздние, ранние и сверхранние.
Поздние экстрасистолы регистрируются в середине диастолы предшествующего нормального сокращения, по времени соответствуя формированию зубца Р или интервала P–Q.
Ранние экстрасистолы наслаиваются на нисходящую часть зубца Т или отступают от окончания зубца Т предшествующего сокращения не более чем на 0,05".
Сверхранние экстрасистолы располагаются на вершине зубца Т, на его восходящей части или на конце сегмента ST предшествующего комплекса основного ритма.
При ранних экстрасистолах нередко возникают пароксизмы тахикардии или фибрилляции.
Различают экстрасистолы монотопные, политопные и вставочные.
Монотопные экстрасистолы исходят из одного эктопического очага. Они характеризуются равенством предэктопических интервалов и одинаковой формой зубцов желудочкового комплекса.
Политопные экстрасистолы имеют происхождение из разных частей проводящей системы. Они характеризуются различной длительностью предэктопического и послеэкстрасистоли-
66
ческого интервалов и изменчивостью формы желудочкового комплекса.
Вставочные экстрасистолы возникают при брадикардии и не нарушают регулярности основного ритма сердца. После вставочной экстрасистолы отсутствует компенсаторная пауза.
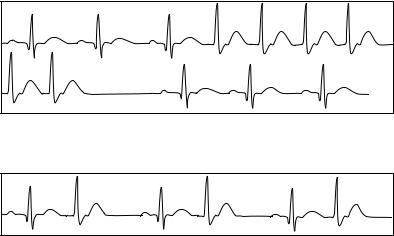
Экстрасистолы бывают одиночными или групповыми. В том случае, если регистрируется подряд 5 и более экстрасистол, то говорят уже о «залпе» эктопической тахикардии (рис. 39).
Аллоритмия возникает в том случае, когда экстрасистолический и основной комплексы чередуются в определенной, правильной последовательности.
При аллоритмии может диагностироваться бигеминия: на каждый комплекс основного ритма приходится экстрасистола (рис. 40).
При тригеминии на два основных комплекса приходится одна экстрасистола (рис. 41).
Квадригеминия характеризуется тремя основными комплексами и одной экстрасистолой (рис. 42).
Рис. 39. Электрокардиограмма при «залпе» эктопической тахикардии
Рис. 40. Электрокардиограмма при бигеминии
67
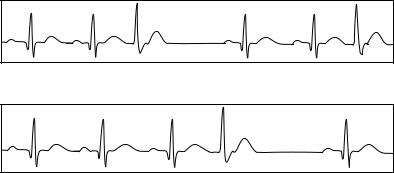
Рис. 41. Электрокардиограмма при тригеминии
Рис. 42. ЭКГ при квадригеминии
В зависимости от локализации экстрасистолы подразделяются на суправентрикулярные (синусовые, синусово-пред- сердные, предсердные, из атриовентрикулярного соединения) и желудочковые.
Клиническое значение. Экстрасистолия у детей является наиболее распространенным нарушением ритма сердца. По происхождению экстрасистолы можно подразделить на несколько групп.
1.Функциональные — у детей со здоровым сердцем с признаками вегетативной дистонии.
2.Органические — у детей с клапанными пороками сердца, сердечной недостаточностью, при воспалительных заболеваниях сердца, кардиомиопатиях.
3.Токсические — при интоксикации препаратами наперстянки, при передозировке адреналина, кофеина, при отравлении угарным газом.
4.Механические — возникают при катетеризации и операциях на сердце, травмах сердца, ангиокардиографии.
Основным нарушением гемодинамики при экстрасистолах является малый ударный объем при экстрасистолическом сокращении, который обусловлен недостаточным наполнением желудочков во время короткой предэкстрасистолической диастолы. Ощутимые нарушения гемодинамики возникают при очень ранних, частых и групповых экстрасистолах.
68
Клинические проявления экстрасистолий в определенной мере зависят от состояния нервной системы ребенка. При высоком пороге возбудимости центральной нервной системы больные могут не ощущать экстрасистол и их случайно обнаруживают при выслушивании сердца. Дети с низким порогом возбудимости центральной нервной системы чувствуют экстрасистолы в виде сильных и неприятных ощущений.
Дети дошкольного возраста редко могут выразить словами ощущения, вызванные экстрасистолой. Сама экстрасистола ощущается ребенком как тупой опережающий толчок. Наибольшие субъективные признаки дает послеэкстрасистолическая пауза в виде ощущения остановки сердца и первое сокращение сердца после экстрасистолы — в виде сильного толчка в области сердца. Кроме того, экстрасистолию могут сопровождать кардиалгия, головокружение, чувство дурноты, редко обморок, а также вегетативные и невротические расстройства в виде страха, возбужденности, бледности и потливости кожи, тошноты, недостатка воздуха, адинамии.
Аускультативно выслушивается опережающее по времени сердечное сокращение с измененным первым и вторым тоном сердца, продолжительной паузой после него, последующим усиленным первым тоном. Пальпаторно на лучевой артерии определяется небольшая преждевременная, слабого наполнения пульсовая волна, продолжительная пауза после нее и последующая, хорошего наполнения и напряжения пульсовая волна.
Для дифференциальной диагностики функциональных или органических экстрасистолий можно придерживаться следующих критериев:
для функциональных экстрасистол характерно появление у детей с невротическими и вегетативными симптомами, в состоянии покоя или после психоэмоционального напряжения; исчезновение после физической нагрузки; частое сочетание с брадикардией; экстрасистолы редкие и обычно вызывают сильные и неприятные субъективные ощущения у ребенка; экстрасистолы монотопные, прочно связанные с предшествующим желудочковым комплексом; протекают без изменений сократительной и
69

насосной функций сердца при ультразвуковом исследовании, а на рентгенограмме — размеров и формы сердца;
для органических экстрасистол характерно появление на фоне или после инфекционно-воспалительных заболеваний, клапанных пороков сердца, интоксикации, после физической нагрузки, в сочетании с тахикардией; экстрасистолы политопные, частые со склонностью к группированию; ребенком субъективно не ощущаются; имеется склонность к аллоритмии, экстрасистолический зубец R наслаивается на предшествующую волну Т; при ультразвуковом исследовании сердца имеется снижение насосной и сократительной функций миокарда желудочков, на рентгенограмме грудной клетки определяется изменение размеров и формы тени сердца. Регистрируется одновременное наличие желудочковых и наджелудочковых экстрасистол.
Синусово-предсердные экстрасистолы
Синусово-предсердные экстрасистолы возникают, если эктопический импульс формируется в месте, близко прилегающем к синусовому узлу.
ЭКГ-диагностика. Появляется преждевременный комплекс PQRST, у которого форма, продолжительность и высота предсердного и желудочкового комплексов не изменены и идентичны зубцам предшествующего сердечного цикла (рис. 43). Предэкстрасистолический интервал R–R укорочен. Компенсаторная пауза отсутствует.
Гемодинамика не нарушается.
Клиническое значение. У детей синусово-предсердные экстрасистолы встречаются редко и распознаются с трудом.
II
Рис. 43. Электрокардиограмма при синусово-предсердной экстрасистолии
70
