
ЭКГ детское
.pdf
II |
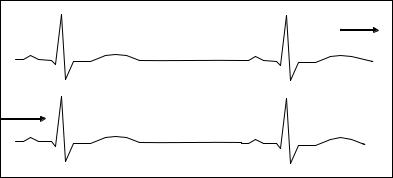
Рис. 73. Электрокардиограмма при миграции водителя ритма в пре- |
делах синусового узла и правого предсердия |
нием его амплитуды до изоэлектричной линии с колебаниями частоты ритма сердечных сокращений и продолжительности интервала Р–R (рис. 74). Это происходит вследствие того, что ритм сердца замедляется при перемещении источника возбуждения в атриовентрикулярный узел и ускоряется при его перемещении в синусовый узел.
При всех вариантах миграции водителя ритма желудочковые комплексы остаются недеформированными.
Гемодинамика. При миграции водителя ритма в пределах предсердий существенных изменений внутрисердечной и общей гемодинамики не наблюдается.
Клиническое значение. Феномен миграции водителя ритма может быть проявлением синдрома слабости синусового узла, интоксикации препаратами наперстянки, интоксикации, вызванной инфекционно-воспалительными заболеваниями, при пороках клапанов сердца или операции на сердце. Чаще всего является следствием ваготонии у клинически здоровых детей.
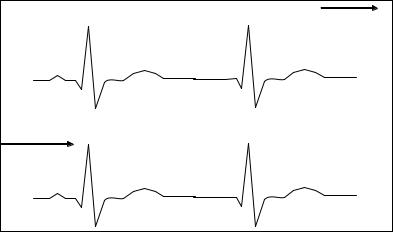
II |
Рис. 74. Электрокардиограмма при миграции водителя ритма между синусовым и атриовентрикулярным узлами
111
При миграции водителя ритма клинические признаки отсутствуют. У детей старшего возраста можно уловить умеренную аритмию, которая возникает при перемещении эктопического центра возбуждения к предсердиям и атриовентрикулярному узлу и обратно в синусовый узел. Без электрокардиографического исследования нельзя отличить феномен миграции водителя ритма от синусовой аритмии.
Прогноз зависит от основного заболевания сердца, вызвавшего феномен миграции водителя ритма.

ЭЛЕКТРОКАРДИОГРАММА ПРИ СОЧЕТАННЫХ НАРУШЕНИЯХ
ОБРАЗОВАНИЯ И ПРОВЕДЕНИЯ ИМПУЛЬСА
Среди сочетанных нарушений образования и проведения импульса или комбинированных аритмий различают несколько основных клинико-электрокардиографических синдромов: синдром слабости синусового узла, атриовентрикулярную диссоциацию, синдромы преждевременного возбуждения желудочков.
СИНДРОМ СЛАБОСТИ СИНУСОВОГО УЗЛА
Синдром слабости синусового узла у детей в настоящее время встречается довольно часто. Возникает в результате уменьшения количества или снижения функциональной активности пейсмекерных клеток в синусовом узле, обладающих спонтанной электрической активностью.
Гистологическое изучение ткани синусового узла показывает сосудистые, дистрофические и склеротические изменения в самом синусовом узле или в зоне миокарда, близкой к синусовому узлу.
ЭКГ-диагностика. Согласно классификации М.А. Школьниковой, в детском возрасте выделяют 4 электрокардиографических варианта синдрома слабости синусового узла.
При первом варианте этого синдрома обнаруживается снижение частоты сердечных сокращений ниже возрастной нормы при адекватном учащении ее при физической нагрузке в сочетании с замедлением атриовентрикулярной проводимости до
113
блокады I степени. При холтеровском мониторировании ЭКГ отмечаются паузы ритма до 1500 мс (рис. 75).
Для второго варианта синдрома слабости синусового узла у детей характерны синоатриальная блокада и выскальзывающие ритмы на ЭКГ покоя, неадекватное увеличение частоты сердечных сокращений при физической нагрузке, атриовентрикулярная диссоциация или атриовентрикулярная блокада II—III степени.
Третий вариант синдрома слабости синусового узла диагностируется при наличии чередования брадикардии и залпов суправентрикулярной тахикардии (синдром бради-тахикар- дии), атриовентрикулярной диссоциации или атриовентрикулярной блокады II—III степени с паузами ритма сердца при холтеровском мониторировании до 2000 мс.
Электрокардиографические особенности четвертого варианта синдрома слабости синусового узла включают ригидную синусовую брадикардию покоя, отсутствие адекватного учащения частоты сердечных сокращений при физической нагрузке, мерцание-трепетание предсердий, атриовентрикулярную блокаду различной степени, удлинение интервала QT, паузы ритма сердца при холтеровском мониторировании более 2000 мс.
Гемодинамика. При значительной брадикардии у детей могут наблюдаться нарушения гемодинамики.
II
Рис. 75. Электрокардиограмма при синдроме слабости синусового узла: синусовая брадикардия
114
Клиническое значение. У детей синдром слабости синусового узла регистрируется в любом возрасте и является чаще всего проявлением и последствием кардитов, пороков сердца, интоксикации препаратами наперстянки, наблюдается при кардиомиопатиях, недостаточности кровообращения. В ряде случаев синдром слабости синусового узла возникает без видимой патологии со стороны сердца.
Клинически при первом и втором вариантах синдрома слабости синусового узла специфических жалоб дети не предъявляют. У них диагностируются признаки вегетативно-сосудистой дистонии с преобладанием вагусных влияний. Это наиболее благоприятные варианты.
Третий и четвертый варианты этого синдрома могут сопровождаться головокружениями, различными синкопальными состояниями, обусловленными резким переходом брадикардии в тахикардию и обратно, или паузами асистолии продолжительностью в несколько секунд.
Прогноз при первом варианте синдрома слабости синусового узла в целом благоприятный, при втором варианте прогноз во многом зависит от основного поражения миокарда, степени угнетения функции синусового и атриовентрикулярного узлов. Третий и четвертый варианты синдрома могут осложняться аритмогенной дилатацией полостей сердца и развитием жизнеугрожаемых аритмий.
АТРИОВЕНТРИКУЛЯРНАЯ ДИССОЦИАЦИЯ
Атриовентрикулярная диссоциация представляет собой ритм, при котором предсердия и желудочки сокращаются независимо друг от друга под влиянием двух различных очагов возбуждения. При этом предсердия активируются из своего источника возбуждения, а желудочки из своего эктопического центра, поэтому между волнами Р и желудочковыми комплексами QRS нет никакой зависимости.
Атриовентрикулярная диссоциация возникает при условиях замедления или угнетения образования электрического
115
импульса возбуждения в синоатриальном узле или при замедлении синоатриальной проводимости, при существовании активного эктопического центра в атриовентрикулярном соединении или в желудочках, нарушении атриовентрикулярной проводимости, ретроградной блокады импульсов от желудочков к предсердиям.
ЭКГ-диагностика. На ЭКГ регистрируются положительные волны Р независимо от желудочкового комплекса QRS (рис. 76).
Замещающий ритм, контролирующий функционирование желудочков сердца, может исходить из атриовентрикулярного соединения. Тогда форма и ширина желудочкового комплекса не изменена.
Если контролирующий ритм исходит из области желудочков, то форма комплекса QRS изменена.
Волны Р отстоят от комплекса QRS на различных, меняющихся расстояниях; могут непосредственно соприкасаться с комплексами QRS или наслаиваться на них, реже наблюдаются непосредственно за желудочковыми комплексами. Наслоение на комплекс QRS волны Р приводит к его деформации.
II |
Рис. 76. Электрокардиограмма при атриовентрикулярной диссоци- |
ации |
116 |
Гемодинамика при атриовентрикулярной диссоциации зависит от основных нарушений ритма и проводимости, вызывающих это состояние, от характера заболевания сердца и частоты сердечных сокращений.
Клиническая значимость. Атриовентрикулярная диссоциация у детей регистрируется при кардитах, первичных и вторичных кардиомиопатиях, сердечной недостаточности, интоксикациях. Иногда может возникать у детей с анатомически здоровым сердцем и клиническими признаками исходной ваготонии.
Клиническая симптоматика при атриовентрикулярной диссоциации зависит от нарушений ритма сердца и проводимости, обуславливающих атриовентрикулярную диссоциацию, от характера основного заболевания сердца и частоты сокращений желудочков. Однако во всех случаях можно выделить переменную силу первого тона сердца с периодическим появлением усиленного первого тона, различия между частотой и ритмом пульсаций шейных вен и артериального пульса, колебания величин систолического артериального давления.
Прогноз атриовентрикулярной диссоциации зависит от основного нарушения ритма сердца и проводимости, от характера патологии сердца и частоты сокращений желудочков. У здоровых детей с исходной ваготонией прогноз хороший.
СИНДРОМЫ ПРЕЖДЕВРЕМЕННОГО ВОЗБУЖДЕНИЯ ЖЕЛУДОЧКОВ
Синдромы преждевременного возбуждения желудочков возникают вследствие более раннего возбуждения одного из участков желудочков.
Распространение импульса возбуждения происходит из синусового узла к желудочкам не только по обычным проводящим путям через атриовентрикулярное соединение, но частично через обходные добавочные проводящие пути, минуя атриовентрикулярный узел. Электрический импульс, прохо-
117
дящий через добавочные проводящие пути, активирует часть миокарда желудочка раньше, чем импульс, проходящий через атриовентрикулярный узел.
Добавочные проводящие пути (регистрируются только у части детей) являются остатками эмбриональной проводящей системы, которая по мере развития организма трансформируется в специализированную проводящую систему. В настоящее время хорошо изучены следующие аномальные коммуникации:
—предсердно-желудочковый пучок Кента, который соединяет миокард предсердий с миокардом одного из желудочков, минуя атриовентрикулярный узел;
—нодо-вентрикулярные волокна Махайма, проходящие из дистальной части атриовентрикулярного соединения в миокард желудочков или межжелудочковой перегородки;
—фасцикуло-вентрикулярные волокна Махайма—Лев, проходящие через общий ствол пучка Гиса или его левую ножку в миокард желудочков;
—межузловой пучок Джеймса, соединяющий миокард предсердий с нижней дистальной частью атриовентрикулярного узла или стволом пучка Гиса;
—волокна Брехенмахера, соединяющие предсердия с общим стволом пучка Гиса;
—короткие проводящие пути в самом атриовентрикулярном узле;
—желудочко-предсердные проводящие пути, проводящие электрические импульсы ретроградно.
Перечисленные добавочные проводящие пути обуславливают разнообразие электрокардиографических феноменов и клинических синдромов преждевременного возбуждения желудочков.
Преждевременное возбуждение желудочков относится к врожденной аномалии, которая передается как наследственный признак. Синдром преждевременного возбуждения желудочков у детей может проявиться в любом возрасте, в том числе в первые дни жизни, без видимых причин или после какого-либо заболевания.
118
Синдром Вольфа–Паркинсона–Уайта (синдром WPW)
При синдроме WPW синусовые импульсы активируют желудочки через дополнительные проводящие пути Кента, Махайма или Джеймса раньше, чем импульс из атриовентрикулярного узла. При этом синусовые импульсы поступают в желудочки по дополнительному проводящему пучку и по нормальному атриовентрикулярному пучку проведения. Через дополнительный путь импульс распространяется быстрее и достигает желудочков раньше импульса, проходящего через атриовентрикулярный узел. Этим обусловлена типичная электрокардиографическая картина данного синдрома.
ЭКГ-диагностика. На ЭКГ для синдрома Вольфа—Паркин- сона—Уайта характерны укорочение интервала P–Q до 0,11"
именее, неизмененные зубцы Р, уширение комплекса QRS до 0,10" и более, наличие ∆-волны на восходящей ветви зубца R, напоминающей зазубренность или ступеньку, дискордантное направление зубца Т и смещение сегмента SТ в сочетании с приступами пароксизмальной тахикардии. В том случае, если пароксизмы тахикардии отсутствуют, то говорят не о синдроме, а о феномене WPW.
Взависимости от участка миокарда, в котором возникает предвозбуждение, различают три основных типа синдрома
WPW.
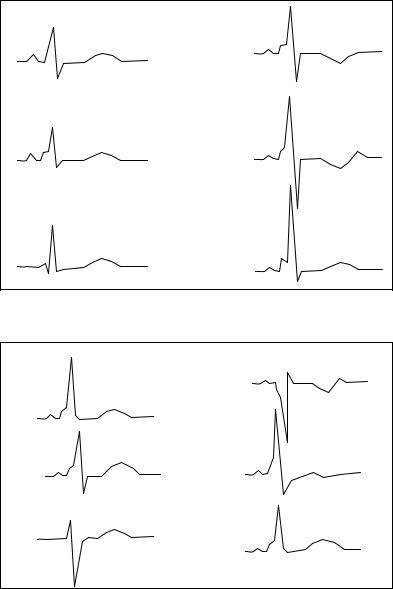
При типе А на ЭКГ (рис. 77) регистрируются ∆-волны во всех грудных, II, III и aVF отведениях. Желудочковые комплексы QRS в грудных отведениях направлены вверх. Электрическая ось сердца отклоняется вправо или вертикальна.
Для типа В на ЭКГ (рис. 78) характерно направление ком-
плекса QRS в правых грудных отведениях преимущественно вниз с отрицательной ∆-волной. Желудочковый комплекс QRS
и∆-волна в левых грудных отведениях положительные. Электрическая ось сердца отклонена влево или занимает горизонтальную позицию.
Тип А–В включает в себя ЭКГ-признаки обоих предыдущих типов, но признаки типа А проявляются наиболее отчетливо в
119
I |
V1 |
II |
V2 |
III |
V3 |
Рис. 77. Электрокардиограмма при синдроме WPW типа А
I
V1
II |
V3 |
III |
V6 |
Рис. 78. Электрокардиограмма при синдроме WPW типа В
120
