
ЭКГ детское
.pdf
I |
aVR |
V1 |
V4 |
II |
aVL |
V2 |
V5 |
III |
aVF |
V3 |
V6 |
Рис. 29. Электрокардиограмма при блокаде передней ветви левой ножки пучка Гиса
отхождение магистральных сосудов от правого желудочка). Блокада передней ветви может развиваться при хирургической коррекции тетрады Фалло.
Иногда не удается установить причину появления блокады передней ветви левой ножки. В этом случае говорят об идиопатическом характере блокады.
Клинически не проявляется.
Прогноз. Если отсутствуют органические изменения миокарда, то за ребенком с блокадой передней ветви левой ножки пучка Гиса целесообразно проводить динамический электрокардиографический контроль.
Блокада задней ветви левой ножки пучка Гиса
Блокада задней ветви левой ножки пучка Гиса у детей встречается нечасто и диагностировать ее по электрокардиограмме достаточно трудно.
При блокаде задней ветви левой ножки задне-нижние участки левого желудочка активируются с опозданием — импульсом, исходящим из передней ветви левой ножки пучка Гиса, поэ-
51
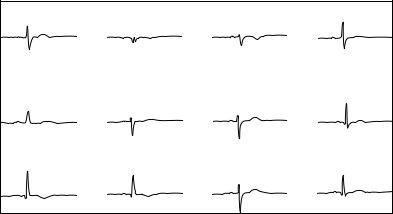
тому возникает резкое отклонение электрической оси сердца вправо.
ЭКГ-диагностика. Диагностические признаки на ЭКГ проявляются в отведениях от конечностей. Основным электрокардиографическим признаком этой блокады является резкое отклонение ЭОС вправо от +90 до +180 градусов (рис. 30). В отведениях II, III, aVF регистрируется высокий зубец R и желудочковый комплекс имеет вид qR или R, а в отведениях I, aVL наблюдается глубокий зубец S и желудочковый комплекс имеет вид rS.
При неполной блокаде задней ветви отклонение ЭОС вправо менее выражено и составляет от +90 до +120 градусов.
Гемодинамика. Состояние внутрисердечной и общей гемодинамики в основном зависит от функционального состояния миокарда желудочков.
Клиническое значение. Блокада задней левой ветви редко бывает изолированной. Наблюдается при миокардитах и кардиомиопатиях, идиопатическом кальцинозе проводниковой системы, а также после операций на сердце.
Клинически не проявляется.
I |
aVR |
V1 |
V4 |
II |
aVL |
V2 |
V5 |
III |
aVF |
V3 |
V6 |
Рис. 30. Электрокардиограмма при блокаде задней ветви левой ножки пучка Гиса
52
Прогноз. Блокада задней ветви может приводить к полной атриовентрикулярной блокаде. Целесообразно проводить регулярное электрокардиографическое обследование.
Блокада правой ножки и левой передней ветви пучка Гиса
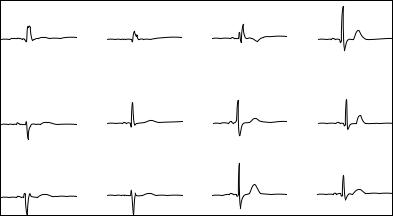
Относится к двухпучковым блокадам. Характеризуется сочетанием признаков блокады правой ножки с признаками блокады левой передней ветви пучка Гиса.
ЭКГ-диагностика. В правых прекордиальных отведениях (V1—V2) регистрируется уширенный до 0,11" и более желудочковый комплекс QRS типа rsR', RSR', RsR' (рис. 31). Время внутреннего отклонения увеличено до 0,035" и более. Зубец S в левых прекордиальных отведениях уширен. Отмечается выраженное отклонение ЭОС влево. Желудочковый комплекс в отведениях I и aVL типа qRs с широким зубцом S. В отведениях II, III, aVF желудочковый комплекс имеет форму типа rS с широким зубцом S.
Гемодинамика. Гемодинамические изменения зависят от функционального состояния миокарда.
I |
aVR |
V1 |
V4 |
II |
aVL |
V2 |
V5 |
III |
aVF |
V3 |
V6 |
Рис. 31. Электрокардиограмма при блокаде правой ножки и левой передней ветви пучка Гиса
53

Клиническое значение. В детском возрасте такой тип блокады встречается редко и свидетельствует о тяжелом поражении сердечной мышцы. Наблюдается при миокардитах, кардиомиопатиях и идиопатических дегенеративных процессах в проводящей системе сердца. Нередко переходит в полную атриовентрикулярную блокаду.
Клинически может сопровождаться головокружением, синкопальными состояниями, темными кругами под глазами. При внезапном переходе в полную атриовентрикулярную блокаду возникают приступы Морганьи—Эдемса—Стокса.
Прогноз. Фасцикулярные блокады имеют склонность к прогрессированию.
Блокада правой ножки и задней левой ветви пучка Гиса
ЭКГ-диагностика. При сочетании блокады правой ножки и левой задней ветви пучка Гиса в правых прекордиальных отведениях (V1—V2) появляется преимущественно направленный вверх, уширенный желудочковый комплекс QRS (рис. 32).
I |
aVR |
V1 |
V4 |
II |
aVL |
V2 |
V5 |
III |
aVF |
V3 |
V6 |
Рис. 32. Электрокардиограмма при блокаде правой ножки и задней левой ветви пучка Гиса
54
Электрическая ось сердца отклонена преимущественно вправо. В отведениях от конечностей I, aVL желудочковый комплекс QRS направлен преимущественно вниз и имеет форму rS с широким зубцом S. В отведениях II, III, aVF желудочковый комплекс направлен преимущественно вверх и имеет форму типа qR с уширенным и высокоамплитудным зубцом R.
Гемодинамика. Гемодинамические изменения зависят от основного заболевания сердца.
Клиническое значение. Сочетание блокады правой ножки и задней левой ветви пучка Гиса у детей встречается редко и свидетельствует о тяжелом поражении миокарда.
Прогноз. Сочетание блокады правой ножки и задней левой ветви пучка Гиса имеет наиболее неблагоприятное течение и прогноз.
Блокада периферических разветвлений проводящей системы
Блокада периферических разветвлений проводящей системы возникает в ограниченном участке миокарда желудочков в результате первичного поражения волокон Пуркинье или вторичного вовлечения их в патологический процесс из-за нарушений в сократительном миокарде.
ЭКГ-диагностика. Этот вид блокады проявляется зазубренностью или расщеплением элементов желудочкового комплекса QRS нормальной продолжительности, зарегистрированных одновременно в двух и более отведениях (рис. 33).
Гемодинамика. Блокады на уровне волокон Пуркинье не влияют на сократительную способность миокарда желудочков и не нарушают внутрисердечную и общую гемодинамику.
Клиническое значение. Блокада периферических разветвлений проводящей системы является результатом ограниченных по размеру изменений миокарда желудочков воспалительного, дегенеративного или рубцового характера и возникает после перенесенного миокардита, при гипертрофии желудочков, кардиомиопатиях, микрокровоизлияниях в сердечную мышцу.
55

I |
aVR |
V1 |
V4 |
II |
aVL |
V2 |
V5 |
III |
aVF |
V3 |
V6 |
Рис. 33. Электрокардиограмма при блокаде периферических разветвлений проводящей системы
Прогноз. Течение благоприятное. Как правило, со временем электрокардиографические проявления блокады периферических разветвлений проводящей системы уменьшаются.

ЭЛЕКТРОКАРДИОГРАММА ПРИ НАРУШЕНИЯХ РИТМА СЕРДЦА
Нарушения ритма сердца у детей могут быть врожденными или приобретенными, возникают в результате воспалительных, дистрофических, склеротических изменений в миокарде, а также в результате действия экстракардиальных факторов, чаще всего из-за нарушения регуляции сердца вегетативной нервной системой. В конечном итоге происходит нарушение гуморальной регуляции и обмена веществ в миокарде.
Аритмии возникают при психоэмоциональном и физическом напряжении, вегетативной дистонии, при наличии хронических очагов инфекции и их рефлекторных влияний, при заболеваниях сердца и сосудов, в том числе наследственного или врожденного характера. В большинстве случаев имеет место сочетанное воздействие нескольких факторов. У детей аритмии чаще всего наблюдаются без органических поражений сердца.
Имеются два основных механизма формирования аритмий:
•нарушение проводимости в виде микроблокады в определенном участке проводящей системы сердца, с возвратом волны возбуждения и повышенной его возбудимостью;
•спонтанная диастолическая деполяризация в отдельных участках проводящей системы сердца, которая способствует активации гетеротопных центров автоматизма.
Общепринятой классификации нарушений ритма сердца
удетей до настоящего времени не разработано.
57

СИНУСОВАЯ БРАДИКАРДИЯ
Синусовая брадикардия диагностируется при урежении синусового ритма менее нижней границы возрастной нормы: у детей до 1 года — при ЧСС менее 90 ударов в минуту, у детей от 1 до 3 лет — менее 100 ударов в минуту, в 4—9 лет — менее 60 в минуту и у детей 10—16 лет — менее 50 ударов в минуту.
Возникает как результат пониженного автоматизма клеток синусового узла.
ЭКГ-диагностика. На ЭКГ определяется удлинение интервалов R–R (рис. 34). Волна Р синусового происхождения
иимеет постоянную форму в каждом отведении. Интервалы P–R постоянные и нормальной продолжительности, но могут быть несколько удлинены. Синусовая брадикардия может сопровождаться синусовой аритмией.
Гемодинамика. При синусовой брадикардии гемодинамических нарушений не наблюдается. Из-за удлиненной диастолы кровенаполнение сердца увеличено, в результате чего возрастает ударный объем желудочков.
Клиническое значение. Синусовая брадикардия появляется при прямом воздействии на синусовый узел инфекции, интоксикации, гипоксемии, при развитии в нем очага воспаления
инекроза, а также может быть следствием повышенного тонуса блуждающего нерва или пониженного тонуса симпатической части вегетативной нервной системы.
Может встречаться как вариант нормы у детей, занимающихся спортом.
Как проявление заболевания синусовая брадикардия наблюдается при повышении внутричерепного давления (отек мозга, опухоли мозга, кровоизлияния в мозг), при микседеме,
Рис. 34. Электрокардиограмма при синусовой брадикардии
58
синдроме Меньера, почечных, желудочных и кишечных коликах, непроходимости кишечника, в стадии выздоровления при инфекционно-воспалительных заболеваниях, при приеме препаратов наперстянки, блокаторов адренорецепторов, транквилизаторов, введении лидокаина, прокаинамида, отравлении опиатами, грибами, при гиперкалиемии. Синусовая брадикардия сопровождает кардиомиопатии, дифтерийный миокардит.
Клинические субъективные симптомы часто отсутствуют, но у детей старшего возраста могут наблюдаться кардиальные боли в покое, головокружение, обмороки, диспноэ. Аускультативно выслушивается правильный ритм с низкой частотой сердечных сокращений, как правило, в сочетании с дыхательной аритмией. Сила сердечных тонов не изменяется. Частота сердечных сокращений совпадает с частотой пульса. Энергичные удары сердца при повышенном ударном объеме вызывают ощущение сердцебиения и тяжести в области сердца.
Прогноз. При синусовой брадикардии, вызванной изменениями вегетативного статуса, прогноз благоприятный.
СИНУСОВАЯ ТАХИКАРДИЯ
Синусовая тахикардия диагностируется при учащении ритма сердца в состоянии покоя выше максимального возрастного значения на 15% и более. У детей частота сердечных сокращений при синусовой тахикардии может достигать 180—200 в минуту.
Синусовая тахикардия возникает в результате повышения автоматизма клеток синусового узла.
ЭКГ-диагностика. На ЭКГ регистрируются короткие, равные или несколько отличающиеся друг от друга интервалы R–R и укороченные интервалы P–Q и Q–T. При умеренной синусовой тахикардии зубцы Р, Т и сегмент ST не изменены (рис. 35). Синусовая тахикардия может сопровождаться незначительной синусовой аритмией.
59

Рис. 35. Электрокардиограмма при умеренной синусовой тахикардии
При длительной или выраженной синусовой тахикардии могут появляться вторичные изменения, связанные с нарушением метаболизма миокарда из-за короткой диастолы, сниженного ударного выброса крови и недостаточного снабжения сердечной мышцы кровью. Тогда на ЭКГ диагностируются высокие, заостренные зубцы Р, низкая амплитуда зубца Т, смещение зубца Т от изолинии. При высокочастотной синусовой тахикардии зубцы Т и Р приближаются и могут сливаться (феномен Р на Т) (рис. 36).
Гемодинамика. При синусовой тахикардии укорачивается диастола и, несмотря на некоторое усиление коронарного кровотока, сердце ребенка потребляет больше кислорода и расходует больше энергии, чем при обычном ритме.
При длительно протекающей синусовой тахикардии в результате описанных патогенетических механизмов может возникать острая коронарная недостаточность. При заболеваниях миокарда синусовая тахикардия может быть причиной возникновения или усиления сердечной недостаточности.
Клиническое значение. Синусовая тахикардия — распространенная форма аритмии у детей и как физиологическое яв-
Рис. 36. Электрокардиограмма при выраженной синусовой тахикардии (феномен Р на Т)
60
