
ЭКГ детское
.pdfГемодинамика. При гипертрофии правого желудочка в стадии компенсации изменений общей гемодинамики не наблюдается.
Вфазе развития дистрофических изменений в гипертрофированном миокарде правого желудочка развивается хроническая сердечная недостаточность с застоем крови в большом круге кровообращения.
Клиническое значение. Гипертрофия правого желудочка развивается при врожденных пороках сердца с перегрузкой правых отделов (митральный стеноз, тетрада Фалло, дефект межпредсердной перегородки, транспозиция магистральных сосудов), хронических заболеваниях легких (бронхиальная астма, первичная легочная гипертензия), других заболеваниях, сопровождающихся длительной перегрузкой правого желудочка.
Ввыраженной стадии клинически проявляется расширением правой границы относительной тупости сердца.
Прогноз. Изменение клинической и электрокардиографической картины во многом зависит от течения основного заболевания, вызвавшего гипертрофию миокарда правого желудочка.
ГИПЕРТРОФИЯ ЛЕВОГО ЖЕЛУДОЧКА
Гипертрофия миокарда левого желудочка возникает у детей с затрудненным оттоком крови из полости левого желудочка или с его переполнением большим объемом крови.
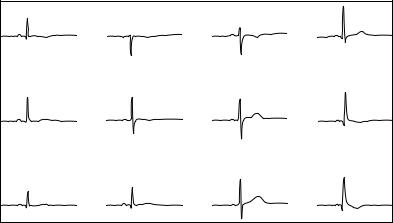
ЭКГ-диагностика. Гипертрофия левого желудочка сопровождается отклонением ЭОС влево менее +30 градусов у детей до 1 года и менее …–30 градусов у детей более старшего возраста (рис. 15).
В I отведении желудочковый комплекс имеет форму qR или qRs. Регистрируется высокоамплитудный зубец R в I, aVL отведениях, превышающий возрастные физиологические границы.
Определяются глубокие зубцы Q и высокоамплитудные зубцы R в отведениях V5—V6, глубокие зубцы S в V1—V2, пре-
31
I |
aVR |
V1 |
V4 |
II |
aVL |
V2 |
V5 |
III |
aVF |
V3 |
V6 |
Рис. 15. Электрокардиограмма при гипертрофии левого желудочка
вышающие максимальные физиологические значения. Переходная зона смещается вправо, время внутреннего отклонения превышает 0,03" в отведениях V5—V6, уменьшается соотношение зубцов R/S в отведении V1.
При присоединении дистрофических изменений в миокарде левого желудочка появляются изоэлектричный, инвертированный или заостренный высокоамплитудный зубец Т в отведениях V5—V6, дискордантное смещение сегмента ST в этих отведениях.
Гемодинамика. В стадии компенсации нарушений общей гемодинамики не выявляется.
При истощении компенсаторных механизмов и снижении систолической функции левого желудочка появляются признаки хронической сердечной недостаточности с застоем крови в сосудах малого круга кровообращения.
Клиническое значение. Гипертрофия миокарда левого желудочка встречается у детей при врожденных и приобретенных пороках сердца, артериальной гипертензии, идиопатическом гипертрофическом субаортальном стенозе, врожденных и приобретенных кардиомиопатиях, опухолях сердца. У детей-спорт-
32
сменов можно регистрировать так называемую физиологическую гипертрофию левого желудочка.
При присоединении дистрофических изменений выслушиваются приглушенные тоны сердца, перкуторно определяется расширение левой границы относительной тупости сердца. На рентгенограмме в прямой проекции определяется увеличение кардиоторакального индекса более 0,60 за счет расширения тени левого желудочка.
Точность определения гипертрофии миокарда левого желудочка на ЭКГ составляет около 50—70%. Параллельное применение ультразвукового исследования сердца повышает точность определения гипертрофии левого желудочка.
Прогноз. Течение гипертрофии миокарда левого желудочка зависит от основного заболевания, вызвавшего это состояние. При невозможности устранить причину гипертрофии с течением времени левожелудочковая сердечная недостаточность прогрессирует.
ГИПЕРТРОФИЯ ОБОИХ ЖЕЛУДОЧКОВ
Гипертрофия обоих желудочков возникает в результате длительной перегрузки давлением, объемом или действием этих факторов одновременно на миокард правого и левого желудочков. Как правило, степень воздействия патогенных факторов на правый и левый желудочки различна, поэтому и гипертрофия одного из желудочков выражена больше, чем другого.
ЭКГ-диагностика. Электрокардиографическая диагностика гипертрофии обоих желудочков трудна из-за того, что признаки гипертрофии одного из желудочков перекрывают признаки гипертрофии другого, которые могут совсем не выявляться. Как правило, при сочетанной гипертрофии преобладают признаки гипертрофии одного из желудочков сердца.
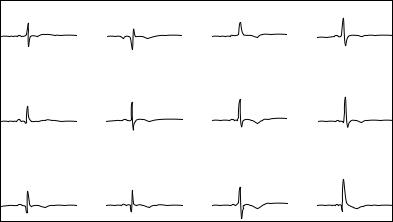
При гипертрофии обоих желудочков о гипертрофии левого желудочка свидетельствуют доминирующий зубец R V5 при высоком положительном зубце Т, увеличение амплитуды зубца q в отведениях V5—V6, отклонение ЭОС влево.
33
I |
aVR |
V1 |
V4 |
II |
aVL |
V2 |
V5 |
III |
aVF |
V3 |
V6 |
Рис. 16. Электрокардиограмма при гипертрофии обоих желудочков
При гипертрофии миокарда обоих желудочков на гипертрофию правого желудочка указывает преобладание зубца R или R' в отведении V1 (рис. 16).
Гемодинамика. Состояние центральной гемодинамики при гипертрофии обоих желудочков зависит от стадии развития патологического процесса в гипертрофированном миокарде.
Клиническое значение. Гипертрофия обоих желудочков наблюдается при врожденных и приобретенных пороках сердца, кардиомиопатиях и других заболеваниях.
В стадии дистрофических изменений миокарда аускультативно над областью сердца выслушиваются приглушенные или глухие тоны сердца, перкуторно определяется расширение границ относительной сердечной тупости больше влево. На рентгенограмме в прямой проекции наблюдается увеличение кардиоторакального индекса более 0,60.
Прогноз. Течение и прогноз гипертрофии миокарда обоих желудочков зависят от течения и возможности коррекции основного заболевания.

ЭЛЕКТРОКАРДИОГРАММА ПРИ НАРУШЕНИЯХ ПРОВОДИМОСТИ
Нарушения проводимости представляют собой аритмии, при которых имеет место задержка проведения электрического импульса в различных участках проводящей системы сердца.
Нарушения проводимости возникают в результате действия факторов, приводящих к замедлению или полному перерыву импульсов возбуждения.
Чаще всего блокады у детей возникают при отсутствии органического поражения сердца и являются следствием вегетативной дистонии с преобладанием ваготонии.
При нарушении проводимости импульса ниже деления пучка Гиса блокаду называют продольной. Если проведение импульса возбуждения нарушается выше места деления пучка Гиса, то такую блокаду называют поперечной.
СИНОАТРИАЛЬНАЯ БЛОКАДА
При синоатриальной блокаде замедляется или полностью прекращается проведение импульса возбуждения от синусового узла к предсердиям. Синоатриальная блокада может быть преходящей или постоянной.
ЭКГ-диагностика. Синоатриальная блокада I степени характеризуется замедлением образования электрического импульса в синусовом узле или замедлением его проведения к предсердиям.
На ЭКГ она не регистрируется.
Синоатриальная блокада II степени в первом варианте (Мобитц I) проявляется постепенным замедлением синоатриальной
35
проводимости в последующих сокращениях с внезапным полным прекращением проводимости и выпадением сокращения предсердий и желудочков.
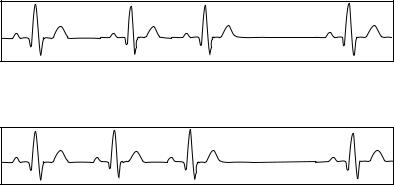
На ЭКГ регистрируется постепенное укорочение интервалов P–Р с внезапным появлением продолжительной паузы, связанной с выпадением предсердно-желудочкового комплекса PQRST (рис. 17). Компенсаторная пауза короче удвоенного интервала Р–Р или равна ему.
При втором варианте (Мобитц II) синоатриальной блокады II степени компенсаторная пауза равна сумме двух нормальных сокращений Р–Р (рис. 18).
При синоатриальной блокаде III степени все синусовые импульсы блокируются в синоатриальном соединении и не проводятся в предсердия. Возбуждение предсердий осуществляется из гетеротопных центров II или III порядка.
На поверхностной ЭКГ не распознается.
Гемодинамика. При синоаурикулярной блокаде гемодинамика зависит от характера основного заболевания и степени замедления сердечной деятельности. Значительное урежение желудочковых сокращений может приводить к снижению минутного объема кровообращения и артериального давления.
Рис. 17. Электрокардиограмма при синоатриальной блокаде II степени
(тип Мобитц I)
Рис. 18. Электрокардиограмма при синоатриальной блокаде II степени
(тип Мобитц II)
36
Клиническое значение. Синоатриальная блокада наблюдается при вегетативной дистонии с ваготонией, воспалительных или дегенеративных изменениях в синусовом узле и окружающей его ткани, в частности при миокардитах, острых и хронических воспалительных заболеваниях, врожденных и приобретенных пороках сердца, интоксикации препаратами наперстянки, при заболеваниях крови.
Субъективные ощущения больных определяются продолжительностью и частотой возникающих пауз. Из-за большого наполнения и более сильного сокращения сердца после паузы ребенок ощущает сердцебиение.
Ощущение остановки сердца возникает во время выпадения сердечного сокращения. Асистолия при синоатриальной блокаде III степени, длящаяся несколько секунд, вызывает гипоксию головного мозга и приступы синдрома Морганьи—Эдемса—Стокса.
При аускультации больного выслушиваются паузы в сердечной деятельности, а синоатриальная блокада 2:1 или 3:1 сопровождается брадикардией.
Прогноз при синоатриальной блокаде зависит от генеза основного заболевания, продолжительности и степени блокады. При продолжительной синоатриальной блокаде прогноз ухудшается.
ВНУТРИПРЕДСЕРДНАЯ БЛОКАДА
Внутрипредсердная блокада возникает при замедлении проведения синусового импульса возбуждения по волокнам проводящей системы от синусового узла к левому предсердию.
ЭКГ-диагностика. Электрокардиографические признаки внутрипредсердной блокады характеризуются уширением более 0,10" зубца Р, который может быть расщеплен или сниженной амплитуды (рис. 19).
В случае полной внутрипредсердной блокады регистрируется предсердная диссоциация, когда имеется независимое функционирование левого и правого предсердий. На ЭКГ предсердная диссоциация проявляется синусовым ритмом для правого предсердия и желудочков в сочетании с добавочным отри-
37
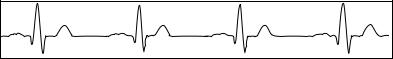
Рис. 19. Электрокардиограмма при внутрипредсердной блокаде
цательным зубцом Р, отражающим электрическое возбуждение левого предсердия.
Гемодинамика зависит от основного заболевания сердца, при котором возникла внутрипредсердная блокада.
Клиническое значение. Внутрипредсердная блокада может предрасполагать к другим нарушениям ритма сердца, таким как предсердная экстрасистолия и мерцательная аритмия.
Этот вариант блокады возникает при высокой нагрузке, перерастяжении или дистрофии мышцы предсердий вследствие врожденных или приобретенных, чаще всего митральных пороков сердца, миокардитов, интоксикации препаратами наперстянки, гиперили гипокалиемии, при нарушениях вегетативной иннервации.
Неполная внутрипредсердная блокада клинически не проявляется.
Прогноз зависит от основного заболевания, вызвавшего внутрипредсердную блокаду.
АТРИОВЕНТРИКУЛЯРНЫЕ БЛОКАДЫ
Атриовентрикулярные блокады связаны с замедлением или полным перерывом проведения импульса возбуждения от предсердий к желудочкам. Различают неполные и полные блокады.
Неполная атриовентрикулярная блокада I степени
ЭКГ-диагностика. Неполная атриовентрикулярная блокада I степени на ЭКГ характеризуется увеличением продолжитель-
38

Рис. 20. Электрокардиограмма при неполной атриовентрикулярной блокаде I степени
ности интервала P–Q более 0,15" у детей до 2 лет, более 0,16" — у детей от 3 до 10 лет и более 0,18" — у детей старше 10 лет. Все интервалы P–Q одинаковой продолжительности (рис. 20).
Удлинение интервала P–Q может достигать 0,5". В этом случае зубец Р наслаивается на зубец Т предшествующего комплекса.
Гемодинамика. Удлинение интервала P–R до 0,24" у детей не влияет на состояние внутрисердечной гемодинамики. Более значительное замедление атриовентрикулярной проводимости со временем может явиться причиной дилатации камер сердца.
Клиническое значение. Неполная атриовентрикулярная блокада I степени — самый частый вид нарушений проводимости в детском возрасте. Такая блокада появляется у детей с преобладанием ваготонии, при миокардитах, миокардиопатиях, миокардиодистрофиях, при наличии у ребенка хронической очаговой инфекции, при передозировке препаратов наперстянки, новокаинамида, индерала. Неполная атриовентрикулярная блокада I степени может иметь врожденный характер, регистрироваться на ЭКГ временно или постоянно, а также наблюдаться у внешне здоровых детей.
Клинически проявляется ослаблением первого тона сердца. При удлинении интервала P–R до 0,26" первый тон остается неизмененным.
Неполная атриовентрикулярная блокада II степени (тип Мобитц I)
ЭКГ-диагностика. При неполной атриовентрикулярной блокаде II степени (тип Мобитц I) у детей на ЭКГ регистриру-
39
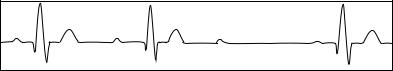
ется прогрессирующее удлинение интервалов P–Q от цикла к циклу с последующим выпадением через несколько сокращений комплекса QRS (рис. 21). В этом случае после очередного зубца Р отсутствует желудочковый комплекс QRS и регистрируется пауза, продолжительность которой меньше двух интервалов R–R предшествующих циклов. Время от времени наблюдается выпадение одного или нескольких желудочковых сокращений.
После выпадения сокращения желудочков проводимость по атриовентрикулярному узлу восстанавливается и на ЭКГ вновь регистрируется нормальный или несколько удлиненный интервал P–Q, после чего весь цикл повторяется снова.
Из-за блокады части предсердных импульсов число комплексов QRS меньше числа зубцов Р. Соотношение предсердных зубцов к желудочковым комплексам записывается в виде дроби, где в числителе указывается число предсердных сокращений, в знаменателе — число желудочковых сокращений (например 3:2, 4:3 и т.д.). Соотношение предсердных и желудочковых комплексов с течением времени может меняться.
Гемодинамика. Атриовентрикулярная блокада II степени (тип Мобитц I) не сопровождается серьезными нарушениями общей гемодинамики.
Клиническое значение. Такой вид блокад у детей встречается существенно реже, чем блокада I степени, и характерен для поражения проксимальных отделов проводящей системы сердца. Атриовентрикулярная блокада II степени не отличается стойкостью, чаще исчезает или переходит в полную атриовентрикулярную блокаду.
Рис. 21. Электрокардиограмма при атриовентрикулярной блокаде II степени (тип Мобитц I)
40
