
Формулировка диагноза
1. Системная красная волчанка, острое течение, степень активности III, эритема кожи лица в виде «бабочки», капилляриты на ногтевых фалангах, полиартрит , экссудативный плеврит, перикардит, гломерулонефрит, кахексия, алопеция.
2. Системная красная волчанка, подострое течение, степень активности II, эритема в виде «бабочки», полиартрит, правосторонний экссудативный плеврит, перикардит, мембранозно- пролиферативный гломерулонефрит. ХСН I ст, II ФК, ХБП I ст.
3. Системная красная волчанка, хроническое течение, степень активности I, дискоидные очаги в области лба, полиартралгии, интерстициальная пневмония.
Клиническая картина
Наиболее типичны случаи, когда заболевание начинается исподволь с общих проявлений в виде лихорадки с ознобами, связанными с повышением температуры тела, недомогания, быстрой утомляемости, болей в суставах, возможно с их припуханием, а также появления различных кожных высыпаний, чаще на лице по типу «бабочки». Больные могут не сразу обратиться к врачу, поскольку прием обезболивающих и противовоспалительных препаратов (аспирина, парацетамола) облегчает состояние пациента, а в некоторых случаях первые проявления СКВ могут самостоятельно исчезнуть на какой-то промежуток времени. Очередные обострения провоцируются инсоляцией или беременностью и появляются новые симптомы системной красной волчанки. В течение 5—10 лет развивается характерная клиническая картина болезни с вовлечением в патологический процесс многих органов.
В 20—30% случаев первым признаком СКВ является поражение почек, сопровождающееся повышением артериального давления. Если боли в суставах не предшествуют появлению изменений в моче, то такой пациент, как правило, попадает на прием к нефрологу. В большинстве случаев именно поражение почек и определяет в дальнейшем прогноз.
При остром начале СКВ больной способен указать не только день, но и время, когда заболел, высокая лихорадка, выраженный суставной синдром с припуханием многих суставов, общая слабость, головная боль — вот первые симптомы заболевания. Больные с быстро прогрессирующим течением СКВ могут погибнуть в ближайшие 1-2 года.
При объективном обследовании больных СКВ выявляются симптомы и синдромы, обусловленные активностью болезни (лихорадка, артриты, кардит и др.) или развитием необратимых изменений в органах и системах вследствие обострений болезни (почечная недостаточность, фиброз легких, органические изменения психического состояния и др.), а также связанные с побочными эффектами проводимой терапии (асептический некроз костей, вторичные инфекционные осложнения, ранний атеросклероз)
Наиболее характерные клинические проявления системной красной волчанки
|
Симптомы |
Частота, % |
|
Артрапгии |
95 |
|
Лихорадка |
90 |
|
Артриты |
90 |
|
Слабость |
81 |
|
Поражение кожи |
74 |
|
Анемия |
71 |
|
Поражение почек |
50 |
|
Плеврит |
45 |
|
Эритема на лице «бабочка» |
42 |
|
Фотосенсибилизация |
30 |
|
Выпадение волос |
27 |
|
Феномен Рейно |
17 |
|
Потери сознания |
15 |
|
Язвочки на губах и слизистой носа |
12 |
Общие признаки СКВ
В 90% случаев пациенты жалуются на общую слабость. Артралгии и миалгии часто сочетаются с недомоганием и быстрой утомляемостью. Реже наблюдается лихорадка и потеря массы тела, однако эти признаки заболевания являются неблагоприятными и отражают активность СКВ.
Поражение слизистых оболочек и кожи
Язвочки на слизистых оболочках являются нередким признаком СКВ и наблюдаются примерно у 30% больных. Их преимущественной локализацией является красная кайма губ и слизистые оболочки носовых ходов. Язвочки, как правило, безболезненны и редко выявляются самими больными. Однако они могут осложняться развитием вторичной инфекции, в том числе кандидозной.
Вторым по частоте проявлением СКВ является поражение кожи. Типичными являются эритематозные высыпания (покраснение), несколько возвышающиеся над неизмененными участками кожи, со стертым контуром и симметричным расположением в виде «бабочки», которая затрагивает спинку носа и скуловые дуги, однако может распространяться на лоб и подбородок Данные изменения могут быть постоянными или преходящими, появляющимися в периоды обострения заболевания и исчезающими во время ремиссии.
У 25% больных СКВ проявляется дискоидными кожными изменениями, характеризующимися сыпью в виде пузырьков в области шеи и верхней половины туловища, после разрешения которой остаются мелкие рубчики. Провоцирующим фактором любых кожных поражений при СКВ может являться инсоляция.
Иногда, преимущественно на коже нижних конечностей, наблюдаются геморрагические мелкоточечные высыпания размером с булавочную головку, которые могут быть обусловлены либо тромбоцитопенией, либо геморрагическим васкулитом.
В некоторых случаях, особенно при вторичном антифосфолипидном синдроме, отмечается сетчатое ливедо (мраморный рисунок кожи в области конечностей и туловища) .
Возможно выпадение волос в период обострения заболевания, которое может носить как распространенный характер, так и гнездный. Требуется несколько месяцев для того, чтобы они отросли вновь. В некоторых случаях волосы на голове начинают ломаться на расстоянии 1—3 см от поверхности кожи в лобной и височной областях по линии роста волос.

Рисунок. А. Высыпания на скулах. В. Подострая кожная форма красной волчанки. С. Дискоидные очаги.
У каждого третьего больного СКВ наблюдается феномен Рейно, для которого характерны изменения цвета кожи кистей или стоп (побеление и/или цианоз) не постоянного, а приступообразного характера. Типичным является двух- или трехфазный характер нарушений кровотока, когда вслед за побелением и/или цианозом пальцев развивается гиперемия. Трофические расстройства кожи пальцев возникают постепенно, причем, как правило, ограничиваются кончиками пальцев.
Поражение опорно-двигательного аппарата
Приблизительно 90% пациентов с СКВ имеют суставной синдром в виде артралгий или артритов. Наиболее часто больные предъявляют жалобы на боли в мелких суставах кистей и стоп (межфаланговые, пястно-фаланговые), однако могут поражаться средние (лучезапястные) и крупные суставы (коленные, голеностопные). В отличие от ревматоидного артрита поражение суставов при СКВ не носит явно эрозивный характер, а следовательно, не развивается их деформация. Пораженные суставы могут припухать с явлениями гиперемии кожи. Артриты могут сопровождаться вовлечением в патологический процесс периартикулярных мягких тканей, прежде всего связок. Однако артрит обычно бывает нестойкий и со временем исчезает. Это может приводить к развитию артропатии Жаку, особенностью которой является формирование подвывихов, что напоминает деформации.
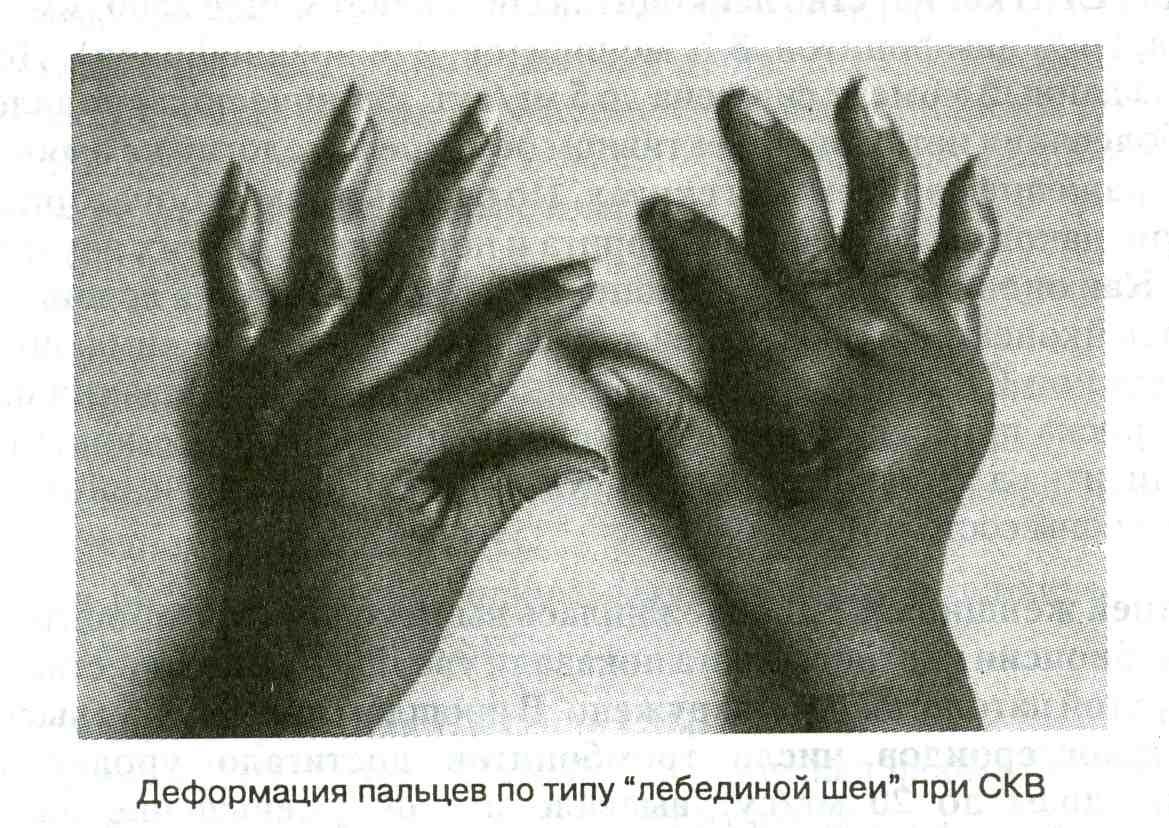
Рисунок. Деформация пальцев по типу «лебединой шеи» при СКВ.
В ряде случаев развиваются интенсивные боли в тазобедренных суставах, что, как правило, обусловлено развитием асептического некроза головок бедренных костей.
Часто у больных СКВ наблюдаются боли в мышцах, усиливающиеся при надавливании на них. В дальнейшем развивается мышечная слабость и атрофия. Реже во время очередного обострения может развиваться миозит. Боли в мышцах могут также быть обусловлены миопатией, индуцированной ГКС. Явный миозит сопровождается повышением в крови таких ферментов, как креатинкиназа, лактатдегидрогеназа или альдолаза.
Серозиты
Плеврит, перикардит, асептический перитонит могут иметь место у каждого второго пациента с СКВ. Причем количество выпота в серозные полости обычно бывает незначительным. Однако в некоторых случаях возможны экссудативные серозиты с большим количеством выпота и развитием таких осложнений, как тампонада сердца, дыхательная и сердечная недостаточность.
Поражение сердечно-сосудистой системы
Часто встречающимися признаками поражения сердечно-сосудистой системы при СКВ являются кардиалгии, сердцебиение, аритмии, одышка при физической нагрузке и даже в покое. Указанные симптомы могут быть обусловлены экссудативным перикардитом или миокардитом, что в дальнейшем может привести к нарастающей сердечной недостаточности. По данным различных авторов, частота развития перикардита может достигать 30% (по результатам аутопсий), однако, как правило, перикардит протекает бессимптомно и редко приводит к таким тяжелым осложнениям, как тампонада сердца.
Миокардиты развиваются примерно в 25% случаев и часто сочетаются с перикардитом. Основными признаками миокардита являются: расширение границ сердца, глухость тонов, тахиаритмия, изменение сегмента SТ—Т и повышение МВ- фракции креатинкиназы.
При СКВ в патологический процесс может также вовлекаться эндокард, особенностью поражения которого является развитие асептического эндокардита Либмана—Сакса, протекающего с утолщением пристеночного эндокарда в области атриовентрикулярного кольца. Чаще в патологический процесс вовлекаются митральный и аортальный клапаны. Указанные патоморфологические изменения обычно обнаруживаются при
аутопсии.
При вторичном антифосфолипидном синдроме описаны случаи тромботического вальвулита и тромбоза камер сердца. Коронарит при активной СКВ может привести к развитию инфаркта миокарда с типичными для стенокардии ангинозными приступами.
У женщин с СКВ в пременопаузальном периоде высок риск развития атеросклероза (6—10%). Механизм формирования атеросклероза при СКВ сложен и обусловлен отложением депозитов иммунных комплексов в стенке сосудов. Дополнительное влияние на формирование атеросклероза может оказывать длительная терапия ГКС за счет гиперлипидемии и гипертриглицеридемии. Причем тяжесть атеросклероза зависит от длительности заболевания и кумулятивной дозы глюкокортикоидов.
Поражение легких
Можно выделить следующие клинические варианты: плеврит, волчаночный пневмонит, хронический диффузный интерстициальный фиброз легких, легочная гипертензия, эмболия сосудов легких и легочное кровотечение.
Плеврит встречается значительно чаще, чем все остальные легочные проявления СКВ. Больные предъявляют жалобы на сильную, острую, постоянную боль в грудной клетке, усиливающуюся при дыхании, одышку, сухой кашель. При наличии жалоб на рентгенограммах легких удается обнаружить жидкость в плевральной полости. В ряде случаев при наличии подобных жалоб могут выявляться очаги уплотнения легочной ткани, что свидетельствует о развитии либо пневмонии, либо альвеолита, причиной которого является легочный васкулит. В последнем случае возрастает риск развития вторичной инфекции в легких в виде пневмонии, абсцесса легких или эмпиемы плевры.
Хронический диффузный интерстициальный фиброз легких — относительно редкий для СКВ вариант поражения легких. Следует исключать другие причины, которые могли привести к его развитию. Если у больных с СКВ формируется легочная гипертензия, то она плохо поддается коррекции и, как правило, прогрессирует, приводя к смерти. Антифосфолипидный синдром может быть причиной тромбоэмболии ветвей легочной артерии. Высокий риск тромбоэмболии наблюдается при снижении содержания протеина S (собственный антикоагулянт) и длительном пребывании в постели. При полиорганной недостаточности может развиваться легочное кровотечение.
Поражение желудочно-кишечного тракта
К специфическим поражениям желудочно-кишечного тракта можно отнести асептический перитонит, васкулит мезентериальных сосудов, панкреатит, аутоиммунный гепатит. Возможно развитие токсического лекарственного гепатита на фоне приема аспирина, других нестероидных противовоспалительных препаратов, гидроксихлорохина, азатиоприна и др Несмотря на то что аутоиммунный гепатит называют «люпоидным», он встречается у больных СКВ не чаще, чем в общей популяции. Прогрессирование аутоим-муного гепатита в цирроз наблюдается крайне редко.
Поражение почек по типу гломерулонефрита наблюдается у 25—50% больных в дебюте заболевания, а в целом встречается в 60% случаев. В его генезе лежит иммунокомплексныи механизм, характеризующийся отложением на базальной мембране почек иммунных депозитов, содержащих антитела к ДНК. Наличие антител к ДНК в сыворотке крови и гипокомплементемия могут являться предвестником клинических проявлений почечной патологии. Вместе с тем известен ряд факторов риска прогрессирования волчаночного нефрита, которые можно разделить на две группы: модифицируемые и немодифицируемые
Факторы, ассоциируемые с повышенным риском хронической болезнью почек у больных СКВ
|
Немодифицируемые |
Модифицируемые |
|
Мужской пол
|
Применение преднизолона в виде монотерапии при пролиферативных формах гломерулонефрита |
|
Негроидная раса |
Уровень креатинина >1,2-2,0 мг/дл |
|
Возрас < 24 лет |
Нефротический синдром |
|
Количество полулуний в биоптате > 50% |
Артериальная гипертензия |
|
Индекс хронизации >1 |
Гематокрит <20% |
|
|
Низкая приверженность к лечению пациента |
Волчаночный нефрит часто протекает бессимптомно, формируется лишь изолированный мочевой синдром (умеренная протеинурия, цилиндрурия, эритроцитурия, лейкоцитурия). В таких случаях требуется постоянный контроль анализов крови (клиренс креатинина) и мочи (суточная потеря белка, селективность протеинурии).
При прогрессировании заболевания может развиваться нефротический синдром, который представляет собой симптомокомплекс, сочетающий гиперпротеинурию (как правило, суточная потеря белка составляет более 3 г/сут), гипопротеинемию, гиперхолестеринемию и отечный синдром. Нефротический синдром требует проведения дополнительной терапии, направленной на коррекцию белкового и липидного обменов. В клинической картине волчаночного нефрита может преобладать артериальная гипертензия.
Для прогнозирования течения волчаночного нефрита также требуется выяснение его морфологического варианта. В настоящее время принята классификация ВОЗ гломерулонефрита при СКВ, которая основывается на данных световой, электронной микроскопии и иммунофлюоресцентном исследовании биоптатов почек .
Мезангиальный вариант гломерулонефрита обычно протекает относительно благоприятно, ХПН формируется через 7 и более лет, не требует цитостатической терапии.
При диффузном мембранозно-пролиферативном гломерулонефрите на первый план выходят такие проявления нефритического синдрома, как распространенный отечный синдром, артериальная гипертензия, эритроцитурия, что в дальнейшем приводит к развитию почечной недостаточности.
Нефротический синдром при отсутствии артериальной гипертензии, выраженных изменений в мочевом осадке и гипокомплементемии, как правило, обусловлен наличием мембранозного нефрита. При быстро прогрессирующем варианте гломерулонефрита без лечения больные погибают в течение 6—12 месяцев от начала первых клинических проявлений СКВ.
Морфологические типы (или классы) волчаночного гломерулонефрита
(классификация ВОЗ)
|
Типы |
Характеристика |
Типичные клинико-лабораторные проявления |
|
1 тип — нормальные клубочки |
Отсутствие изменений в клубочках при световой микроскопии |
отсутствуют
|
|
II тип — мезангиальный нефрит |
II А Отсутствие изменений по данным световой микроскопии ,но отложение иммунных комплексов в мезангиуме по данным иммунофлюоресцентной и электронной микроскопии
II Б Иммунные депозиты в мезангиуме в сочетании с пролиферацией мезангиума и/или склеротическими изменениями по данным световой микроскопии |
отсутствуют
протеинурия <1г/сут,эритроциты 5-15 в поле зрения
|
|
III тип — очаговый пролиферативный гломерулонефрит |
Повреждения клубочков в виде некроза и/или склерозирования |
протеинурия <2 г/сут,эритроциты 5-15 в поле зрения |
|
IV тип — диффузный пролиферативный гломерулонефрит |
Без сегментарных поражений Повреждения в виде некрозов Повреждения в виде склерозирования |
протеинурия >2 г/сут,эритроциты >20 в поле зрения,артериальная гипертензия
|
|
V тип — диффузный мембранозный гломерулонефрит
|
Мембранозный гломерулонефрит Ассоциированный с мезангиальным Ассоциированный с фокально сегментарным или пролиферативным гломерулонефритом Ассоциированный с диффузным гломерулонефритом |
протеинурия >3,5 г/сут,гематурия отсутствует |
|
VI —хронический гломерулосклероз |
Хронический склероз без признаков воспаления и иммунных депозитов |
артериальная гипертензия;почечная недостаточность
|
Развитие волчаночного нефрита является плохим прогностическим признаком заболевания. Так, 5-летняя выживаемость при поражении почек составляет 85%, а 10-летняя — 65%.
Поражение центральной нервной системы
Заболевание может сопровождаться нейропсихическими нарушениями примерно в 50% случаев, которые включают как острые, так и хронические расстройства и характеризуются общемозговой и очаговой симптоматикой. Нарушения ЦНС при СКВ настолько разнообразны, что охватывают едва ли не полный спектр неврологических расстройств( упорные головные боли, приступы мигрени, нарушение сна, астения, прогрессирующее снижение памяти, психоэмоциональная неустойчивость). В некоторых случаях заболевание может дебютировать типичными эпилептическими припадками с потерей сознания, прикусыванием языка и судорогами. Судорожные приступы осложняют течение СКВ примерно в 25% случаев. Генерализованные расстройства ЦНС проявляются органическими мозговыми синдромами, психозами (в том числе шизофреноподобными нарушениями) и мозговой комой. Следует иметь в виду, что летальность при этих осложнениях СКВ сравнима с таковой при поражении почек.
Для СКВ характерна мигрень. Приступы головных болей разнообразны по выраженности, продолжительности, частоте возникновения.
Гематологические изменения
Анемия хронического воспаления — наиболее часто встречающееся гематологическое осложнение при обострении СКВ. Генез анемического синдрома при СКВ сложный. Во-первых, нарушается продукция эритроцитов в костном мозге вследствие системного воспалительного процесса. Во-вторых, снижается выработка эритропоэтина почками. Также необходимо учитывать миелосупрессивный эффект, вызванный применением цитостатических препаратов (циклофосфана и азатиоприна). Гемолитическая анемия с положительной пробой Кумбса и ретикулоцитозом является характерным проявлением СКВ, но диагностируется примерно в 10% случаев.
Аутоиммунная тромбоцитопеническая пурпура является одним из проявлений СКВ и может наблюдаться на любой стадии заболевания. Тромбо-цитопения также может быть одним из проявлений антифосфолипидного синдрома.
Лейкопения с лимфопенией — один их лабораторных признаков СКВ, причем, если лейкопения не обусловлена побочным действием цитостатических препаратов, то риск вторичных инфекционных осложнений не велик.
У больных СКВ выявляются нарушения костномозгового кроветворения, проявляющиеся снижением содержания полихроматофильных нормоцитов и увеличением содержания моноцитов и плазматических клеток в миелограмме.
Вторичный антифосфолипидный синдром
Этот синдром определяется предрасположенностью к тромботическим осложнениям и наличием антител против отрицательно заряженных фосфолипидов, таких как волчаночный антикоагулянт и антикардиолипиновые антитела. Антитела к фосфолипидам при СКВ обнаруживаются примерно у каждого второго пациента. Наиболее часто антифосфолипидный синдром наблюдается у пациентов с высоким титром IgG антикардиолипиновых антител или волчаночного антикоагулянта. Однако титр антител может значительно колебаться на протяжении болезни. Клиническими проявлениями АФС являются повторные артериальные и венозные тромбозы, тромбоцитопения и самопроизвольные выкидыши. Наличие хотя бы одного доказанного эпизода артериального или венозного тромбоза требует назначения непрямых антикоагулянтов.
