
Pase4ko-pii
.pdfКонтрольніпитання
1.Правила і методика проведення опитування хворого.
2.Методика опитування паспортних відомостей хворого і заповнення паспортної частини амбулаторної карти і медичної карти стаціонарного хворого.
3.Методика опитування основних скарг хворого і їх деталізація.
4.Методика розпитування історії теперішньої проблеми (історії захворювання).
5.Методика опитування відомостей про історію життя хворого.
6.Правила і послідовність загального огляду хворого.
7.Методика проведення огляду частин тіла обстежуваного.
8.Методика проведення пальпації шкіри, підшкірної клітковини, лімфатичних вузлів, грудної клітки, ділянки серця.
9.Методика пальпації пульсу і його характеристика.
10.Поверхнева і глибока пальпація органів черевної порожнини.
11.Методика визначення наявності асциту.
12.Методика проведення порівняльної перкусії легень.
13.Топографічна перкусія: визначення меж серцевої тупості, визначення печінкової тупості.
14.Методика аускультації легень.
15.Основні і побічні дихальні шуми.
16.Методика і послідовність аускультації легень.
17.Серцеві тони. Шуми серця.
18.Методика обстеження дихальної системи (огляд , пальпація, перкусія, аускультація ).
19.Методика обстеження серцево-судинної системи (огляд, пальпація, перкусія, аускультація).
20.Методика обстеження органів травлення (огляд, пальпація, перкусія, аускультація).
21.Аналіз даних розпитування і об’єктивного обстеження із встановленням проблем пацієнта.
22.Встановлення сестринського діагнозу і заповнення листа сестринської оцінки стану хворого.
23.Лабораторні методи дослідження: підготовка пацієнта, оформлення направлень, правила забору матеріалів для дослідження, транспортування його до лабораторії.
24.Експрес-методи лабораторних досліджень і їх виконання медичною сестрою.
25.Рентгенологічні методи дослідження різних органів і систем, їх значення у діагностиці захворювань.
26.Ендоскопічні методи дослідження.
27.Ультразвукові методи дослідження.
28.Радіоізотопні методи дослідження.
29.Методи функціональної діагностики.
9 1
ІІІ. СПЕЦІАЛЬНА ЧАСТИНА
3.1. ЗАХВОРЮВАННЯ ОРГАНІВ ДИХАННЯ
3.1.1. Короткі анатомо-фізіологічні дані
Органи дихання це: легені і дихальні шляхи, плевральні порожнини, діафрагма і грудна клітка з її кістково–хрящово–м’язовим скелетом.
Легені – парний орган, що з’єднується із зовнішнім середовищем через дихальні шляхи: верхні (носові ходи, носоглотка, гортань, трахея) і нижні (бронхи і бронхіоли).
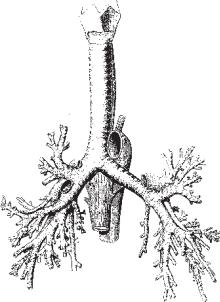
Починаючись спереду ніздрями, носові ходи відкриваються у носоглотку хоанами (отворами). Глотка сполучає порожнину носа з гортанню, а ротову порожнину з стравоходом. Гортань має вигляд лійкоподібної трубки і складається з надгортанника, голосових зв’язок і підзв’язкового простору. Трахея є продовженням гортані у вигляді трубки. Зсередини носові ходи, глотка і гортань вистелені слизовою оболонкою. На рівні ІV грудного хребця трахея ділиться на два бронхи. Правий бронх ширший і розміщений ближче до осі трахеї, ніж лівий, тому при аспірації стороннє тіло чи кров частіше надходить у правий бронх. Кожен бронх розгалужується і переходить у легені. Подібність розгалужених дихальних шляхів до дерева дало підставу
|
називати їх бронхіальним деревом (рис. 3.1). |
|
Зсередини поверхня трахеї і бронхів вис- |
|
телена циліндричним епітелієм, а у нижніх |
|
відділах війчастим епітелієм. |
|
Обидві легені мають форму зрізано- |
|
го конуса. Місце входження в легеню |
|
бронха, бронхіальної артерії і нервових |
|
волокон, виходу з легень вен та лімфа- |
|
тичних судин називають воротами ле- |
|
гень. Усе це об’єднання називають коре- |
|
нем легень. Останні сполучають легені із |
|
середостінням, що є до певної міри точ- |
|
кою опори при дихальних рухах легень, |
|
які розтягуються при вдихові присисною |
|
дією грудної клітки, і спадаються при |
|
видиху в напрямі до кореня, завдяки ела- |
|
стичності тканини легень. |
|
Права легеня поділяється на три част- |
|
ки (верхню, середню і нижню), а ліва – на |
Рис. 3.1. Трахея і бронхи. |
дві (верхню і нижню), з яких верхня вклю- |
9 2
чає язичкову частку. Детальніше клініко-анатомічне вивчення будови бронхіального дерева дозволило виділити бронхолегеневі сегменти: легенева паренхіма з сегментарним бронхом і його розгалуженнями. Сегмент має форму піраміди з вершиною в корені легень і основою на поверхні легень, через вершину сегмента в нього проникає бронхо-нервово-судинний пучок, який дає в ньому кінцеві розгалуження. Між сегментом проходять міжсегментарні вени. Легеневий сегмент вважають клініко-морфологічною одиницею легеневої тканини. У межах бронхолегеневого сегменту найчастіше виявляється ураження при деяких захворюваннях (пухлина, абсцес легень) і це має визначальне значення для хірургічного лікування.
Функціональною одиницею легеневої тканини є ацинус (гроно), у якому відбувається газообмін. Ацинус складається із групи альвеол (15-20) і респіраторних бронхіол. Альвеоли утворені клітинами альвеолярного епітелію, розміщеними в один шар, а також клітинами, що виділяють поверхневоактивну речовину, яка запобігає спадінню альвеол (сурфактант). Кожна альвеола густо обплетена сіткою капілярів. Через тонку стінку альвеол і ендотелій капілярів здійснюється газообмін між альвеолярним повітрям і постійно протікаючою по капілярах легень кров’ю: кисень переходить у кров, а вуглекислота в альвеольне повітря (зовнішнє дихання). Газообмін між кров’ю і тканинами – це внутрішнє дихання.
Легені забезпечуються подвійною кровоносною системою – кров’ю для спеціальної дихальної функції (надходить з малого кола через легеневі артерії) і кров’ю для живлення самого органа (надходить з великого кола кровообігу через бронхіальні артерії); судини частково анастомозуються, що має значення для розвантаження кровообігу при гіпертензії в малому колі кровообігу.
Регуляція дихання здійснюється дихальним центром, який розміщений у довгастому мозкові. Природним подразником дихального центру є вуглекислота. У здорової дорослої людини частота дихання становить 16-20 за 1 хв. Розрізняють дві фази в процесі дихання: вдих і видих. Під час вдиху міжреберні м’язи піднімають ребра, а діафрагма рухається донизу, що збільшує об’єм грудної клітки. Легені при цьому розширюються, в них знижується тиск і повітря засмоктується через бронхіальне дерево в легені.
Релаксація діафрагми і міжреберних м’язів веде до повернення грудної клітки до попереднього об’єму. Внутрішньолегеневий тиск зростає і стає вищим від атмосферного. Повітря з легень виходить назовні – відбувається видих.
Дихання може змінюватися і при дії гуморальних впливів (при зміні хімічного складу крові чи її температури). Дихання стає частішим і глибшим при надлишку вуглекислоти в крові, при зміщенні кислотнолужної рівноваги у кислу сторону, при підвищенні температури.
Подразнення блукаючого нерва веде до звуження просвіту бронхів з розширенням альвеол і виділенням слизу, а подразнення симпатичного нерва спричиняє розширення бронхів.
9 3
Плевра – це серозна оболонка, що оточує кожну легеню і поширюється у міжчасткові щілини (називається вісцеральною). Плевра, що вистелює грудну клітку, діафрагму і середостіння, називається парієтальною. Відповідно розрізняють реберну, діафрагмальну і медіастинальну (з боку середостіння) плевру. Плевра багата на нервові закінчення і ураження її супроводжується відчуттям болю. Плевральна порожнина – це капілярна щілина між парієтальним і вісцеральним листками плеври.
Вентиляція легень залежить від функціонування діафрагми і грудних дихальних м’язів.
Крім дихальної функції легені беруть участь і в обміні жирів, в процесах терморегуляції. Важливими є очисна і гемокоагуляційна функції легенів.
3.1.2. Ознакиураженнядихальноїсистеми
На захворювання органів дихання вказують такі ознаки: задишка, кашель, біль в грудній клітці, підвищення температури, поява синюшного забарвлення шкіри.
Задишка – зміна частоти, ритму глибини дихання, що супроводжується суб’єктивним відчуттям нестачі повітря (стиснення в грудях, неможливість глибоко вдихнути чи звільнити грудну клітку від повітря при видихові).
Розрізняють суб’єктивну і об’єктивну задишки.
Якщо про задишку можна довідатись лише із скарг хворого, то це суб’єктивна задишка. При виявленні зміни частоти, ритму дихання, коли в диханні беруть участь додаткові м’язи, виявляється синюшнє забарвлення шкіри і слизових (ціаноз) – це об’єктивна задишка.
Найчастіше виявляється одночасно суб’єктивна і об’єктивна задишка. Суб’єктивною може бути задишка у невропатів, при істерії. Об’єктивною
– у хворих з емфіземою, облітерацією плеври.
Залежно від того, яка фаза дихання порушена, розрізняють: інспіраторну (утруднений вдих) експіраторну – (утруднений видих), змішану (утруднені обидві фази) задишки.
Інспіраторна задишка проявляється відчуттям утруднення чи перешкодами вдихові. Вона спостерігається при набряку голосових зв’язок, при здавленні трахеї чи гортані пухлиною, при попаданні сторонніх тіл, при паралічі дихальних м’язів. При сильному звуженні трахеї вдих здійснюється з шумом – це стридорозне дихання.
Експіраторна задишка – це відчуття утрудненого видиху. Типовою є така задишка при спазмі дрібних бронхів, що має місце при бронхіальній астмі. Іноді задишка виникає раптово. Напади задишки можуть бути легкими, ледь відчутними, у інших випадках напад задишки може бути вкрай тяжким і супроводиться відчуттям неможливості вдихнути чи видихнути повітря. Така задишка називається ядухою. Вона може бути при бронхіолітах, фібриноїдному бронхіті, бронхіальній астмі. Виражена задишка може бути проявом раптового розвитку легеневої недостатності при спонтанному пнев-
9 4
мотораксі, зливній пневмонії, випітному плевриті. При хронічних захворюваннях легень з часом у походженні задишки має значення легенево-серцева недостатність. Характерно, що легеневі хворі навіть при різкій задишці не надають переваги сидячому чи напівлежачому положенню. Задишка з вимушеним сидячим положенням більш властива хворим на серце.
У хворих можуть виникати особливі види задишки, які названі за іменами авторів, що їх уперше описали: дихання Куссмауля, дихання Чейн – Стокса, дихання Біота. Дуже сповільнене і глибоке дихання з голосними шумами називають диханням Куссмауля. Воно може виявлятися при діабетичній комі.
Чейн-Стоксівське дихання – через декілька дихальних рухів наступає пауза до 1 хвилини, під час якої хворий не дихає. Після паузи виникає рідке поверхневе дихання, яке з кожним рухом стає глибшим і частішим, досягає максимуму і знову стає рідким та поверхневим до виникнення наступної паузи. Періоди дихання змінюються періодами апное. Іноді під час апное хворий втрачає свідомість. Пояснюють це порушенням мозкового кровообігу, в тому числі в ділянці дихального центру (крововиливи в мозок, тяжка гіпертензія, пухлини головного мозку, отруєння морфієм).
Біотівське дихання – рівномірні дихальні рухи час від часу перериваються паузами від декількох до 30 секунд. Паузи ці можуть виникати через рівні або різні проміжки часу. Найчастіше вияляється при менінгітах, в стані агонії.
Ціаноз супроводить задишку при захворюванні органів дихання, коли порушується вентиляція альвеолярного повітря (при стенозі трахеї) або коли венозна кров проходить ділянки легень не артеріалізуючись (при пневмонії). Такий ціаноз характеризується недостатнім насиченням киснем артеріальної крові у малому колі кровообігу, що визначає розлитий характер ціанозу (центральний або тотальний ціаноз). При цьому шкіра набуває синюшного забарвлення з сірим відтінком („чавунний ціаноз”).
Кашель – це реакція на скупчення в трахеї, гортані і бронхах слизу, або при попаданні в них стороннього тіла, яка полягає у форсованому видихові, що здійснюється спочатку при закритій голосовій щілині. Не всі ділянки слизової дихальних шляхів є місцем виникнення кашлю. Розрізняють так звані кашльові зони, подразнення яких викликає кашель: слизова оболонка міжчерпалоподібного простору в гортані, біфуркація трахеї, місця розгалуження бронхів. Кашльовою зоною є поверхня плевральних листків. Кашльовий рефлекс контролюється корою, тому може бути викликаний або затриманий зусиллям волі. Кашель сприяє видаленню бронхіального секрету, що підтримує мукоциліарний кліренс. Інакше можна сказати, що кашель – це „сторожовий пес”, що сприяє очищенню бронхів.
Кашльовий стимул веде до глибокого вдиху, голосові зв’язки змикаються, діафрагма розслаблюється, підвищується тонус дихальної мускулатури. Все це веде до зростання внутрішньогрудного тиску. З відкриттям
9 5
голосових зв’язок повітряний потік з великою швидкістю проходить через звужений просвіток трахеї і голосову щілину. Різниця між внутрішньогрудним і атмосферним тиском веде до виникнення кашльового звуку.
Кашель можуть викликати запальні процеси, а також хімічні, механічні і термічні фактори. Причинами кашлю можуть бути: трахеїт, бронхіт, пневмонія, плеврит, сторонні тіла, бронхіальна астма, рак легень.
Розрізняють постійний і періодичний кашель. Постійний: при хронічних бронхітах, трахеїтах, ларингітах, при застої в легенях хворих на серце. Періодичний: при підвищеній чутливості до холоду (при виході на вулицю), вранці у курців і алкоголіків, при емфіземі легень. У хворих з порожнинами легень або бронхоектазами кашель виникає в такому положенні, коли вміст порожнини виливається в просвіт бронха, частіше вранці.
Періодичний нападоподібний кашель виникає при коклюші. Одноразовий напад кашлю буває при попаданні стороннього тіла в дихальні шляхи.
При тривалому нападі кашлю набухають шийні вени, обличчя набрякле, ціанотичне. Це зумовлене утрудненням відтоку крові з порожнистих вен у праве передсердя внаслідок підвищення внутрішньогрудного тиску. При нападах кашлю можуть виникати крововиливи в кон’юнктиву, шкіру і слизові оболонки внаслідок розриву венозних капілярів. Сильний кашель може супроводжуватись блюванням внаслідок поширення подразнення на блювальний центр.
При набуханні голосових зв’язок кашель має лаючий відтінок. При руйнуванні голосових зв’язок (при туберкульозі, сифілісі) або при паралічі їх м’язів, що веде до недостатнього замикання голосової щілини, кашель стає беззвучним. Такий же кашель може бути у ослаблених хворих. При наявності великих каверн кашель має глухий відтінок.
Легке покашлювання, коли кількість виділюваного секрету невелика, може бути при ларингіті, фарингіті, в початкових стадіях туберкульозу легень.
„Нічний” кашель спостерігається внаслідок здавлювання збільшеними лімфовузлами біфуркації трахеї (при туберкульозі, лімфогранулематозі, пухлинах середостіння).
Нападоподібний кашель може вести до розриву емфізематозної були, може супроводжуватись синкональними станами, які пов’язують з погіршенням притоку крові до правих відділів серця.
Кашель при бронхіальній астмі виникає в продромальному періоді астматичного нападу після контакту з алергеном, а також в кінці нападу, супроводжується виділенням в’язкого склоподібного „перлинного” мокротиння.
Нападоподібний кашель, що супроводжується задишкою, може бути зумовлений запальним чи пухлинним процесом, в середостінні об’єднується в медіастильний синдром. Рання ознака його порушення дихання: виникає задишка, кашель стає коклюшеподібним, супроводжується ціанозом, іноді блюванням. Виникає стридорозне дихання з різко вираженою інспіра-
9 6
торною задишкою. Виникають ознаки стиснення верхньої порожнистої вени, легеневих вен, симптоми стиснення поворотного нерва із змінами голосу, афонією, стиснення блукаючого нерва з брадикардією, екстрасистолією; стиснення діафрагмального нерва з розвитком гикавки, паралічу діафрагми.
Кашель, що триває більше трьох тижнів і не піддається традиційній терапії, змушує провести поглиблене бронхолегеневе дослідження.
Якщо при кашлі не виділяється мокротиння, то такий кашель називають сухим, на відміну від вологого кашлю, що супроводжується виділенням мокротиння.
Сухий кашель буває при плевритах, бронхітах, в початковій стадії запалення легень.
Іноді при вологому кашлі мокротиння не виділяється: у ослаблених хворих, у дітей, що не вміють відкашлювати. Якщо кашель вологий, то слід вияснити скільки мокротиння виділяється одноразово, протягом доби, у якому положенні краще відходить мокротиння, його колір і запах.
Наявність „іржавого” мокротиння є ознакою крупозної пневмонії. Одноразове відходження гнійного мокротиння з неприємним запахом у великій кількості (500 мл і більше) є ознакою прориву абсцесу в просвіт бронха.
При бронхоектазах вранці мокротиння відходить „повним ротом”, густе; його відходження збільшується в різних положеннях хворого.
Кровохаркання – поява крові в мокротинні у вигляді прожилок або рівномірних домішок. Може бути при бронхіті, грипозному запаленні легень, туберкульозі, пухлині легень. Є важливою діагностичною ознакою при тромбоемболії легеневої артерії.
Відхаркування великої кількості крові і наявність домішок крові при кожному виділенні мокротиння свідчить про легеневу кровотечу.
Кровохаркання і легенева кровотеча можуть залежати від різних причин: арозії судин (пухлина, каверна, бронхоектаз), розриву судинної стінки (артеріовенозні аневризми, легенева форма, телеангіектазії), виливом крові в альвеоли з бронхіальних артерій (інфаркт легень), легеневими васкулітами.
Кровохаркання і легеневу кровотечу слід відрізняти від стравохідної і шлунково-кишкової кровотечі. Обстеження хворого повинно починатися з огляду порожнини рота і носоглотки, що дозволяє виявити джерело несправжнього кровохаркання, зумовленого гінгівітом, стоматитом, абсцесом мигдаликів, геморагічним діатезом. При істерії хворі можуть висмоктувати кров з ясен, симулюючи кровохаркання. В таких випадках кров перемішана з великою кількістю слини.
Масивна нагла кровотеча може вести до асфіксії (при прориві аневризми аорти, роз’їданні великих судин).
Відмінними ознаками легеневої кровотечі є відсутність блювання, яск- раво-червоний колір крові, піниста кров при цьому не згортається.
При блюванні кров темна, згустками, перемішана з харчовими рештками, реакція її кисла.
9 7
Біль в грудній клітці виникає:
-внаслідок патологічного процесу в грудній стінці;
-при патологічному процесі в органах дихання;
-при захворюваннях серця і аорти;
-внаслідок іррадіації в грудну клітку болю з хребта, з органів черевної порожнини;
-при захворюваннях стравоходу.
До І групи відносять „поверхневий” біль при пошкодженні шкіри: бешиха, оперізуючий лишай, травма ребер, міозити, міжреберні невралгії.
При запаленні м’язів біль незначно підсилюється на висоті вдиху і різко підсилюється при пальпації м’язів і при нахилі в здоровий бік.
При міжреберній невралгії біль постійний, локалізується при нахилі в хворий бік, виявляється три особливо болючі точки, що відповідають місцю близького підходу гілок до поверхні грудної клітки: біля хребта, на рівні середньої підпахвової лінії і біля груднини.
При захворюваннях ребер чи груднини біль локалізований, не залежить від дихання і рухів. Пальпаторно місцево можна виявити припухлість, горбистість, крепітацію. При переломі ребер, коли біль різко підсилються при кашлі і рухах вдається пальпувати місце перелому, іноді виявити крепітацію відламків.
При деяких гематологічних захворюваннях хворий скаржиться на біль в груднині (стерналгія), яка виявляється частіше при постукуванні кістки.
До ІІ групи відноситься біль, пов’язаний з ураженням плеври, коли подразнюються чутливі закінчення парієтального листка плеври. Біль підсилюється на висоті вдиху при цьому може виникати кашель (зазвичай сухий). Біль підсилюється при кашлі, пчиханні, сміхові.
Біль може бути викликаний переходом патологічного процесу з паренхіми легень на вісцеральну плевру (при запаленні, пухлині, інфаркті легень), при відкладанні фібрину на листках плеври, обсіменінні плеври пухлинними клітинами, геморагічних висипаннях в товщу плеври (геморагічний васкуліт, передозування гепарину), висиханні плевральних листків (зневоднення організму при блюванні, проносах, тепловому ударі), травмі, піддіафрагмальному абсцесі і панкреатиті.
При сухому плевриті такий біль виявляється упродовж всієї хвороби, зникнення болю може бути ознакою нагромадження рідини в плевральній порожнині, що супроводжується обмеженням дихальних рухів на боці ураження. Біль може турбувати хворого ще тривалий час після перенесеного плевриту, внаслідок утворення злук, в яких нервові закінчення подразнюються при глибокому вдихові, кашлі, зміні погоди (зниженні атмосферного тиску).
При діафрагмальному плевриті біль віддає в плечово-надключичну ямку і відповідну половину шиї, може викликати напруження м’язів передньої черевної стінки.
9 8
При пневмотораксі інтенсивний біль на обмеженій ділянці, що супроводиться різкою задишкою (внаслідок виключення з дихання стиснутої легені), сухий кашель, блідість шкіри, слабість, зниження артеріального тиску. Тривалий інтенсивний біль на обмеженій ділянці при мезотеліомі плеври.
Короткочасний біль в різних ділянках грудної клітки, частіше в підребер’ях, що виникає при бігові, стрибках, швидкій ході пов’язаний з судомним скороченням діафрагми.
Біль кісткового походження може виникати:
-при травмі;
-запальних захворюваннях (остеомієліт ребер і груднини: місцева припухлість, гіперемія іноді флуктуація, різка болючість при пальпації ребер, можливе утворення синців, підвищується температура, є ознаки інтоксикації; туберкульоз ребер з в’ялим перебігом, утворенням холодного абсцесу і нориці; актиномікоз – твердий грубий інфільтрат, нориці, гній на шкірі);
-диспластичних і пухлинних процесах (доброякісні хондроми ребер з хрящем, мієлома, нейросаркома, метастатичні процеси з легень, молочної залози, пухлиноподібні процеси – хондроматоз, кісткові кісти, псевдопухлини реберних хрящів зліва (ІІІ і IV ребер – синдром Тітце);
-дистрофічних процесах: остеопороз, остеомаляція – при ендокринних
захворюваннях і як ускладнення кортикостероїдної терапії. Біль суглобового походження:
1)артритний (травматичний, хвороба Бехтерєва з ураженням суглобів хребців і міжреберних зв’язок, інфекційно-метастатичного походження);
2)артрози (найчастіше деформуючий остеоартроз хребта);
3)пухлини суглобів.
Біль м’язового походження є ознакою міозиту (гострі інфекції: грип, гонорея, черевний тиф, сифіліс; хвороби обміну – цукровий діабет, подагра; м’язова перевтома, травма). При цьому виявляється припухлість, ущільнення, болючість ураженого м’яза при рухах і пальпації.
Підвищення температури тіла при захворюваннях органів дихання найчастіше залежить від дії бактеріальних токсинів, які надходять з легень при інфекційному запаленні. Тривала постійна лихоманка є ознакою пневмонії, гнійних процесів в легенях, колагенозів. Лихоманка може супроводжуватись ознобом з наступною підвищеною пітливістю (при туберкульозі легенів і лімфогранулематозі).
3.1.3. Спеціальніметодидослідження
Особливості розпитування. Умови праці і побуту можуть стати факторами ризику, або прямою причиною виникнення легеневих захворювань. Важливим фактором є професія хворого, бо виділяють цілі групи захворювань органів дихання (силікози, антракози) пов’язані з роботою в умовах запиленого повітря. Таке ж значення має робота на відкритому повітрі, на протя-
9 9
гах. Працівники шкіряного і хутрового промислів можуть хворіти на бронхіальну астму. Слід уточнити можливі контакти з туберкульозними хворими, відомості про куріння, зловживання алкоголем.
Одним із проявів ВІЛ-інфекції є повторні запалення легень. Тому обов’язковим є опитування факторів ризику: перенесених оперативних втручань, переливань крові, проживання в епідеміологічно небезпечних регіонах, невпорядковане статеве життя, проживання у великих індустріальних центрах.
Вік хворого заслуговує уваги, бо в кожній віковій групі виявляються частіше ті чи інші захворювання. Так, незважаючи на „омолодження” злоякісних пухлин, які нерідко діагностуються у осіб 20-40 років, рак легень частіше спостерігається у осіб середнього (40-50) і похилого віку. Доброякісні пухлини частіше виникають у віці 25-45 років. Саркоїдоз, лімфогранулематоз, туберкульоз частіше у хворих 40 років.
Стать. Хвороби органів дихання частіше зустрічаються у чоловіків. Огляд. Наявність висипань на крилах носа і губах (herpes) може бути ознакою вірусної інфекції або запалення легень. При пневмонії, тяжкому ексудативному плевриті, бронхоектатичній хворобі можна виявити ціаноз губ, а іноді і загальний ціаноз. Хронічні захворювання органів дихання можуть супроводжуватись загальним ціанозом, який має сірий відтінок (чавунний ціаноз) і залежить від порушень обміну кисню в легенях. Видима задишка (постійна чи періодична) може допомогти при побудові діагностичної гіпотези. Іноді задишка супроводжується вимушеним положенням
(з фіксацією плечового пояса у хворих на бронхіальну астму). Звертають увагу на форму кінцевих фаланг кистей і стоп у вигляді
“барабанних паличок” і нігтів як “годинникових скелець”. Оглядаючи хворого, звертають увагу на форму грудної клітки.
Огляд грудної клітки. Оцінюють форму грудної клітки, розміщення ключиць, лопаток над- і підключичних ямок. Грудна клітка може мати нормальну або патологічну форму.
Нормальні форми Нормостенічна грудна клітка нагадує зрізаний конус. Визначається
як пропорційна, не виглядає ні плоскою, ні циліндричною. Співвідношення між передньозаднім і поперечним діаметром дорівнює 0,65 – 0,75. Надчеревний кут наближається до 90°. Міжреберні проміжки помітні, але нерізко виражені. Над- і підключичні ямки слабовиражені. Плечі стоять приблизно під прямим кутом до шиї. Лопатки при опущених руках щільно прилягають до спини, ость і кут їх контрастуються нерізко.
Астенічна грудна клітка виглядає плоскою і часто вузькою. Співвідношення діаметрів менше 0,65. Кут між реберними дугами гострий. Ребра спрямовані круто вниз, міжреберні проміжки широкі і добре виражені, над- і підключичні ямки різко виражені, лопатки виступають від спини. Плечі опущені під тупим кутом.
Відмінності визначаються не тільки будовою скелета, але і слабким розвитком м’язів плечового пояса і міжреберних.
1 0 0
