
Гінекологічна патологія
.pdf
В. М. Запорожан М. Р. Цегельський
Г²НЕКОЛОГ²ЧНА
ПАТОЛОГ²Я
АТЛАС
ОДЕСЬКИЙ
МЕДУНІВЕРСИТЕТ

Â.М. Запорожан
Ì.Р. Цегельський
Г²НЕКОЛОГ²ЧНА
ПАТОЛОГ²Я
АТЛАС
Допущено М³н³стерством охорони здоров’я Укра¿ни як навчальний пос³бник для студент³в вищих медичних навчальних заклад³в III–IV р³вн³в акредитац³¿
Одеса Одеськиймедуніверситет
2002
ББК 57.1я6 УДК 618.1(084.4)
Автори: В. М. Запорожан, М. Р. Цегельський
Рецензенти: чл.-кор. НАН і АМН України д-р мед. наук, проф. кафедри акушерства та гінекології № 1
Національного медичного університету ім. О. О. Богомольця Г. К. Степанківська
зав. кафедри акушерства та гінекології № 1 Національного медичного університету ім. О. О. Богомольця
д-р мед. наук, проф., президент Асоціації акушерів-гінекологів України Б. М. Венцковський
Запорожан В. М., Цегельський М. Р.
Гінекологічна патологія: Атлас: Навч. посібник. — Одеса: Одес. держ. мед.
ун-т, 2002. — 308 с. ISBN 966-7733-23-8
У навчальному посібнику систематизовано патогенетичні, клінічні, імуноцито- хімічні та гістологічні відомості з гінекологічної патології. Видання ілюстроване понад 400 кольоровими макро- і мікрофотографіями. Згідно з сучасними класи- фікаціями ВООЗ і світових гінекологічних товариств подано найбільш розпов- сюджені захворювання жіночого генітального тракту: вульви, піхви, шийки та тіла матки, маткових труб й очеревини малого таза, яєчників і хоріона.
Атлас містить результати багаторічного досвіду авторів з гінекологічної па- тології і може бути корисним для гінекологів, патогістологів, патофізіологів, іму- ногістохіміків, викладачів та студентів вищих медичних навчальних закладів III–IV рівнів акредитації.
Табл. 41. Іл. 451. Бібліогр.: 17 назв.
ББК 57.1я6
ISBN 966-7733-23-8 |
© В. М. Запорожан, М. Р. Цегельський, 2002 |
СПИСОК УМОВНИХ СКОРОЧЕНЬ
AIS |
— аденокарцинома in situ |
AP |
— лужна фосфатаза |
СА-125 |
— пухлинний антиген, який викорис- |
|
товується для моніторингу раку |
|
яєчників (coelomic antigen) |
СЕA |
— карциноембріональний антиген |
|
(cancer embryonic antigen) |
CIN |
— цервікальна інтраепітеліальна |
|
неоплазія |
СК |
— цитокератин |
FIGO |
— Міжнародне товариство акушерів- |
|
гінекологів |
G— гістопатологічна градація (ступінь диференціювання) пухлини
GFAP — гліальний фібрилярний кислий протеїн
GOG — група гінекологічних онкологів
(Gynecologic Oncology Group)
HGSIL — плоскоклітинне інтраепітеліальне ураження високого ступеня ризику
(high grade squamous intraepithelial lesion)
5-НІАА— 5-гідроксиіндолецитинова кислота
HSV |
— вірус простого герпесу (herpes |
|
simplex virus) |
IL |
— інтерлейкін |
LGSIL |
— плоскоклітинне інтраепітеліальне |
|
ураження низького ступеня ризику |
|
(low grade squamous intraepithelial |
|
lesion) |
NSE |
— нейронспецифічна енолаза |
р53 |
— білок-антионкоген |
PLAP |
— плацентарна лужна фосфатаза |
PP |
— плацентарний протеїн |
pRB |
— ретинобластомний антиген |
TNF-α |
— фактор некрозу пухлини |
TNМ |
— система класифікації пухлин |
|
(Tumor, Node, Metastasis) |
VAC |
— вінкристин, адріаміцин D, цикло- |
|
фосфамід |
VaIN |
— вагінальна інтраепітеліальна нео- |
|
плазія |
VВР |
— вінбластин, блеоміцин, цисплатин |
VIN |
— інтраепітеліальна неоплазія вульви |
АКТГ |
— адренокортикотропний гормон |
АФП |
— α -фетопротеїн |
ВІЛ |
— вірус імунодефіциту людини |
ВМС |
— внутрішньоматкова спіраль |
ВООЗ |
— Всесвітня організація охорони |
|
здоров’я |
ВПЛ |
— вірус папіломи людини |
ГАІР-АН — гіперандрогенія, інсулінорезис- |
|
|
тентність, акантоз |
ГнРГ |
— гонадотропін-рилізинг-гормон |
ГР |
— гормон росту |
ДВК |
— дисемінована внутрішньосудинна |
|
коагуляція |
ДГЕА |
— дегідроепіандростерон |
ДГЕАС |
— дегідроепіандростерон сульфат |
ДГТ |
— дегідротестостерон |
ДЕС |
— діетилстильбестрол |
ДНК |
— дезоксирибонуклеїнова кислота |
ЕМА |
— епітеліальний мембранний антиген |
ІФР-1 |
— інсуліноподібний фактор росту-1 |
КОК |
— комбіновані оральні контрацептиви |
ЛГ |
— лютеїнізуючий гормон, лютропін |
ЛДГ |
— лактатдегідрогеназа |
ПЛР |
— полімеразна ланцюгова реакція |
РНК |
— рибонуклеїнова кислота |
СПКЯ |
— синдром полікістозних яєчників |
ТТГ |
— тиреотропний гормон, тиротропін |
ФСГ |
— фолікулостимулювальний гормон, |
|
фолітропін |
ХГ |
— хоріонічний гонадотропін |

Гінекологічна патологія
ВСТУП
Взаємозв’язок між клінічною, гістологічною та імуноцитохімічною патоло- гією є надзвичайно важливим у будь-якій галузі медицини. Гістологічну патоло- гію слід вважати фундаментальною основною дисципліною, що уможливлює діагностику захворювань різних органів, передусім пухлин, та визначає спосо- би їх лікування. Гістопатологічні дослідження є необхідним лабораторним за- безпеченням у клінічній практиці, а їх невірна інтерпретація може призводити до непередбачених ускладнень.
Усвідомлюючи важливість гістопатологічної діагностики в гінекологічній практиці, автори пропонують українському лікарю свій науковий доробок — атлас з гінекологічної патології. Слід розуміти, що атлас є не медичним підруч- ником, а навчальним посібником, в якому автори присвятили більше уваги візу- альним зображенням, а текст супроводжується мікрофотографіями, які до пев- ної міри пояснюють суть патологічних змін. Видання містить понад 400 кольо- рових мікрофотографій і чорно-білих ілюстрацій, зібраних авторами протягом довголітньої гінекологічної практики. У цій праці застосовано гістопатологіч- ну термінологію, на якій грунтується класифікація пухлинних і непухлинних за- хворювань, ухвалену Міжнародною асоціацією гінекологічних патологів і Все- світньою організацією охорони здоров’я. Автори переконані, що, незважаючи на швидкий розвиток аудіо-, відео- та комп’ютерних технологій, зорове сприй- няття є важливим чинником у навчанні. Тому книга залишається багатим дже- релом інформації для студентів, лікарів під час післядипломного вдосконалення та лікарів-клініцистів, бо вона поєднує силу слова й візуального зображення.
До видання атласу «Гінекологічна патологія» значною мірою причетні: Григорій Малиновський, Говел, Мічиган, США; меценат української меди-
цини, спонсорував виготовлення гістопатологічних мікрофотографій.
Павло Джуль, доктор медичних наук, професор-емерит Вейнського універ- ситету, Детройт, Мічиган, США; консультував у галузі української медичної термінології.
Наталія Рожковська, доктор медичних наук, професор Одеського держав- ного медичного університету.
Автори висловлюють їм щиру подяку за внесок в оформлення і видання цього навчального посібника.
Академік АМН України, доктор медичних наук, професор
Валерій Запорожан,
ректор Одеського державного медичного університету, завідувач кафедри акушерства і гінекології № 1, Одеса, Україна
Доктор медичних наук, професор
Михайло Цегельський,
координатор навчальної програми; відділ акушерства і гінекології Нью-Йоркського медичного коледжу, Нью-Йорк, США
4

1. Вульва
Розділ 1. ВУЛЬВА
Ембріологія
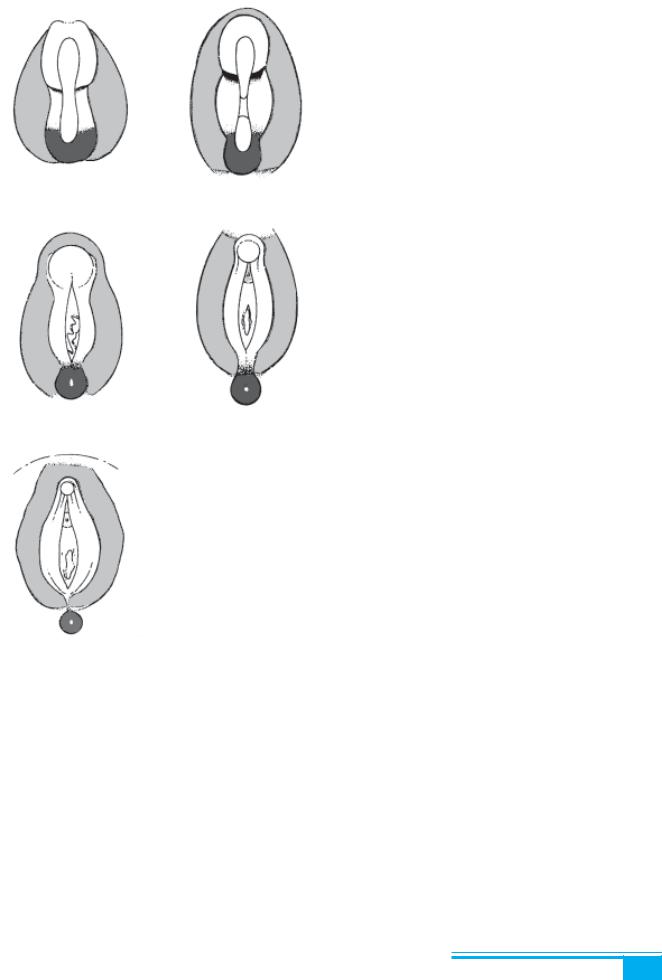
Зовнішні геніталії розвиваються на 4-му тижні гес- тації з трьох виступів ембріональної ектодерми: гені- тального горбка, урогенітальних складок і геніталь- них підвищень. Після проходження стадії недиферен- ційованої гонади протягом перших двох місяців емб- ріональногорозвиткупочинаєтьсястатевадиференціа- ція, яка повністю завершується до 12 тижнів гестації (рис. 1.1). У плода генетичної жіночої статі з геніталь- них горбків формується клітор, з урогенітальних скла- док — малі статеві губи. Генітальні підвищення утво- рюють великі статеві губи, лобок і задню спайку.
Великі присінкові (бартолінові) залози, еквіва- лентні цибулино-сечівниковим (куперівським) залозам у чоловіків, розвиваються з ендодерми урогенітально- го синуса. Ендодермальне походження мають і інші структури присінка піхви (ділянки між кільцем дівочої перетинки і малими статевими губами, обмеженої зад- ньоюспайкою): сечівник (уретра), парауретральні(ске- нові) залози і піхва. З’єднання ектодерми й ендодерми відбувається з вільного краю малих статевих губ. Ча- стина сечівника може мати мезодермальне походжен- ня (з мезонефральних проток) і, отже, відповідати на дію естрогенних гормонів. Сполучна тканина і гладкі м’язи сечівника розвиваються з мезодерми.
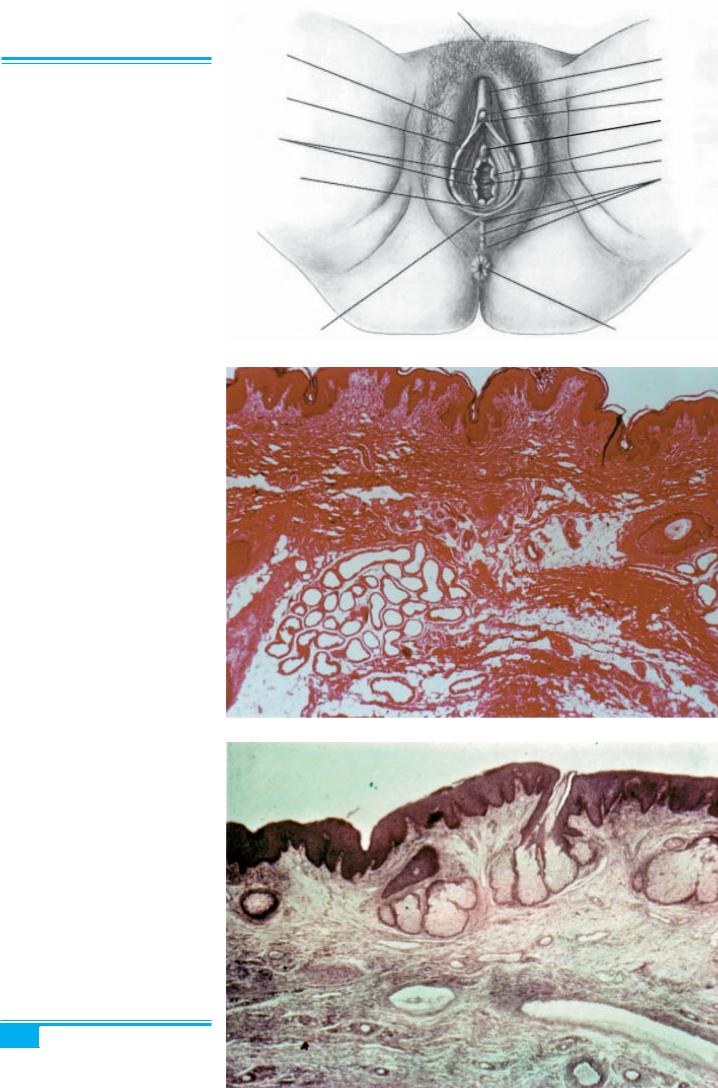
Анатомія та гістологія
До зовнішніх жіночих статевих органів, або вуль- ви(pudendum), належать: лобкове підвищення, великі і малі статеві губи, дівоча перетинка, клітор, присінок піхви, зовнішній отвір сечівника, вивідні протоки ве- ликихприсінкових (бартолінових) імалихприсінкових (скенових) залоз (рис. 1.2).
Лобкове підвищення — округле підвищення зверху та спереду від лобкового симфізу, найнижча ділянка передньої черевної стінки, яка після пубертатного пе- ріоду вкривається лобковим волоссям. Генетичні та расові відмінності впливають на варіабельність нор- мального лобкового оволосіння: приблизно одна з чо- тирьох жінок у нормі має ромбоподібну лінію росту волосся, близьку до чоловічого типу.
Великі статеві (соромітні) губи — це дві по-
здовжні складки шкіри з розвиненою підшкірною жи- ровою та фіброзною тканиною. Кожна статева губа має довжину 7–8 см і ширину 2–3 см; їх розмір зале- жить від кількості підлеглої жирової тканини. Великі статеві губи містять деяку кількість гладких м’язових волокон і вкриті пігментним епідермісом. Великі ста- теві губи, з’єднуючись, зверху утворюють передню
спайку і знизу — задню спайку статевих губ. Великі статеві губи не розвиваються повністю до початку ста- тевої активності й атрофуються після менопаузи.
Шкіра вульви вкрита багатошаровим плоским епі- телієм (рис. 1.3). На зовнішній поверхні великих ста- тевих губ дерма містить волосяні фолікули (рис. 1.4) і три типи залоз: апокринні (рис. 1.5), голокринні (сальні) і мерокринні, або еккринні (потові) (рис. 1.6). Верхівка апокринних залоз частково руйнується під час секреції. Цей тип залоз є специфічним для вульви, періанальної ділянки, грудної залози. Апокринні зало- зи складаються з великих клітин з еозинофільною ци- топлазмою. Циклічна секреція апокринних залоз вуль- ви бере початок від менархе.
Малі статеві (соромітні) губи, сходячись, зверху роздвоюються на дві ніжки, які утворюють крайню плоть і вуздечку клітора, знизу поступово зливаються з внутрішньою поверхнею великих статевих губ, ут- ворюючи невелику поперечну перетинку — вуздечку статевих губ (фуршет). Малі статеві губи вкриті пігментним епідермісом, якийнемаєгранулярного ша- ру і волосяних фолікулів. Протягом репродуктивного періоду життя жінки малі статеві губи дуже варіюють за розмірами. У дівчаток і жінок у постменопаузі малі статеві губи є менш виразними.
Строма малих статевих губ містить невелику кіль- кість апокринних залоз, багата на кровоносні судини, еластичні волокна, сальні залози і позбавлена жиро- вої тканини та потових залоз. Вивідні протоки саль- них залоз відкриваються безпосередньо на поверхню шкіри.
Дівоча перетинка — тонка, звичайно перфорована мембрана, яка закриває нижній отвір піхви. Вона ут- ворена сполучною тканиною з численними еластични- ми волокнами і тонкостінними судинами і вкрита не- зроговілим плоским епітелієм (слизоваоболонка). Між нижнім краєм дівочої перетинки та вуздечкою стате- вих губ (фуршетом) міститься човноподібна ямка при- сінка піхви.
Клітор — коротке циліндричне еректильне тіло, яке розміщується в передньому куті статевої щілини між малими статевими губами. Довжина його в нормі дорівнює 1,5–2 см, величина головки клітора — мен- ше 1 см. Малі статеві губи охоплюють клітор, утво- рюючи зверху передню шкірочку — крайню плоть клітора, а знизу — вуздечку клітора.
Клітор складається з двох кавернозних тіл і вкри- тийкератинізованою слизовоюоболонкою. Навідміну від чоловічого статевого члена, в ньому відсутнє пе- черисте тіло (corpus spongiosum). Дві інші еректильні структури — цибулини присінка — локалізуються ла- терально від малих статевих губ, по обидва боки піхви
— між шкірою і m. bulbospongiosus.
5
|
|
|
|
Гінекологічна патологія |
|
|
|
|
|
|
|
|
|
|
стінкою піхви. Їх вивідні протоки відкриваються по |
||
1 |
|
1 |
обидва боки дівочої перетинки у присінку піхви. Вер- |
||
|
хівки бартолінових залоз складаються з циліндрично- |
||||
|
|
|
го (кубоїдального) епітелію, що продукує прозорий |
||
|
|
|
слизовий секрет. Протоки бартолінових залоз вимо- |
||
|
|
|
щені перехідним епітелієм, а вивідні отвори — незро- |
||
|
|
2 |
говілим плоским епітелієм, аналогічним такому у |
||
2 |
|
піхві. |
|||
|
|
||||
3 |
|
3 |
Скенові (парауретральні, або малі присінкові) за- |
||
|
|
|
лози — утворюють сітку залозистих каналів, розміще- |
||
|
|
|
них латерально і дозаду від уретри. Їх кількість і ло- |
||
|
|
|
калізація дуже варіюють, але дві парауретральні за- |
||
а |
|
б |
лози завжди наявні. Залози утворюються з циліндрич- |
||
|
ного епітелію, що містить острівці мукоїдних клітин. |
||||
|
|
|
|||
|
|
|
Ці залози є гомологічними передміхуровій залозі (про- |
||
|
|
|
статі). Протоки скенових залоз вкриті плоским епі- |
||
|
|
|
телієм. |
||
|
|
|
Кровопостачання зовнішніх статевих органів |
||
|
|
|
здійснюється за рахунок поверхневої промежинної ар- |
||
|
|
|
терії та її гілок, що походять від внутрішньої сороміт- |
||
|
|
|
ної артерії. Численні, добре розвинуті вени прямують |
||
|
|
|
до внутрішньої соромітної вени таv. saphenae. Лімфа- |
||
|
|
|
тичний дренаж здійснюється в поверхневі та глибокі |
||
|
|
|
пахвинні й зовнішні клубові лімфатичні вузли. |
||
|
|
|
Нервипоходятьвідпромежинної гілкивнутрішньо- |
||
|
|
|
го соромітного нерва. Чутлива іннервація вульви є |
||
|
|
|
добре розвиненою. |
||
в |
|
г |
Рання діагностика аномалій жіночого репродук- |
||
|
тивного тракту має велике значення для пацієнтки та |
||||
|
|
|
її родини, щоб скласти оптимальний план лікування і, |
||
|
|
|
можливо, провести ранню реконструктивну хірургіч- |
||
|
|
|
ну корекцію. Запізніла діагностика може мати катаст- |
||
|
|
|
рофічні наслідки у разі життєво небезпечних станів |
||
|
|
|
(гормонально активні пухлини) або суттєво погіршу- |
||
|
|
|
вати прогноз репродуктивної функції (при криптоме- |
||
|
|
|
нореї). |
||
|
|
Рис. 1.1. Розвиток зо- |
Природжені вади розвитку вульви є рідкісними. |
||
|
внішніх статевих органів |
Тотальна аплазія вульви трапляється виключно рідко |
|||
|
(вульви): |
й описана лише у нежиттєздатних плодів у асоціації з |
|||
|
|
а — 3 тижні; б — 4 тижні; |
екстрофією сечового міхура та іншими вадами розвит- |
||
|
в — 7 тижнів; г — 9 тижнів; |
ку. Гіпоплазіявульви є більш частою. В цьому разі ви- |
|||
|
д — 12 тижнів вагітності; |
являється недорозвинення великих і малих статевих |
|||
|
1 |
— генітальний горбок; |
|||
|
губ, клітора, лобка. Гіпоплазія вульви може бути ви- |
||||
|
2 — урогенітальні складки; |
||||
|
ражена в різному ступені. |
||||
д |
3 — генітальні підвищення |
||||
Повнадуплікація вульви є рідкісною аномалією, яка |
|||||
|
|
||||
|
|
|
|||
Присінок піхви є найнижчою частиною ембріональ- |
поєднується з дуплікацією кишкового і сечового трак- |
||||
тів й може бути або не бути пов’язана з порушенням |
|||||
ного урогенітального синуса — щілиною між малими |
злиття мюллерових проток під час формування |
||||
статевими губами, обмеженою клітором зверху і фур- |
внутрішніх статевих органів. Яєчники звичайно зали- |
||||
шетом знизу. Він вистелений багатошаровим плоским |
шаютьсяінтактними. Якщовиявлено природжені вади |
||||
епітелієм. В ділянці присінка піхви відкриваються |
розвитку статевих органів, пацієнтці слід провести |
||||
шість отворів: піхви, сечівника, парні протоки барто- |
рентгенологічне дослідження з метою виключення су- |
||||
лінових і скенових залоз. |
|
|
провідних аномалій шлунково-кишкового та сечово- |
||
Сечівник (уретра) має довжину 3,5–5 см. Слизова |
го трактів, враховуючи їхнє спільне ендодермальне по- |
||||
оболонкапроксимальних 2/3 сечівника вистелена стра- |
ходження. |
||||
тифікованим перехідним епітелієм, а дистальної 1/3 і |
Тотальна атрезія, або відсутність вульварного |
||||
зовнішнього отвору — багатошаровим плоским епі- |
кільця, є виключно рідкісною. Часткова атрезія харак- |
||||
телієм. |
|
|
теризується стенозом присінка піхви внаслідок частко- |
||
Бартолінові (великі присінкові, вульвовагінальні) |
вогозлиття статевихгуб. Природжена гіпертрофія ста- |
||||
залози — дві залози трубчасто-альвеолярного типу, |
тевих губ може бути частковою або тотальною. На- |
||||
розміром з горошину, еквівалентні цибулино-сечівни- |
бута гіпертрофія малих статевих губ розвивається |
||||
ковим, або куперівським, залозам у чоловіків. Вони |
внаслідок мастурбації. |
||||
розміщуютьсяпідфасцією(приблизнона4 і8 годумов- |
Аплазія клітора є рідкісною. Гіпертрофія клітора |
||||
ного циферблата) між малими статевими губами і |
може розвинутись у відповідь на гормональну стиму- |
||||
6
1. Вульва
Рис. 1.2. Анатомія зовнішніх ста- тевих органів (вульви):
1 — лобок; 2 — крайня плоть клітора; 3 — клітор; 4 — вуздечка клітора; 5 — отвір сечівника; 6 — пе- редня стінка піхви; 7 — отвір піхви; 8 — промежина; 9 — анус; 10 — вуз- дечка статевих губ (фуршет); 11 — човноподібна ямка; 12 — сосочки діво- чої перетинки; 13 — малі статеві губи; 14 — великі статеві губи
Рис. 1.3. Шкіра вульви
Рис. 1.4. Волосяний фолікул
|
1 |
14 |
2 |
|
3 |
13 |
4 |
|
5 |
12 |
6 |
|
7 |
11 |
8 |
10 |
9 |
7

ляцію (вірилізуюча пухлина; тривала терапія андроге- нами або прогестероном) або бути наслідком чолові- чого псевдогермафродитизму. В останньому випадку аномалію коригують шляхом часткової резекції кліто- ра.
При ановульварній атрезії внаслідок відсутності ректовагінальної перетинки отвір прямої кишки відкривається у вульву. При гіпертрофії та адгезіях крайньої плоті клітора може утворюватися псевдо- фімоз.
Дивертикулочеревини увиглядіеластичного мішка в тканині верхньої частини великої статевої губи може призводити до утворення гідроцеле (пахвинної кісти) у пахвинному каналі. Гідроцеле може бути персистую- чим або транзиторним, залежно від наявності сполу- чення зчеревною порожниною.
Аплазія отвору уретри є виключно рідкісною і зу- стрічається лише у нежиттєздатних плодів з численни- ми природженими вадами. Часткова аплазія може спричинити стеноз отвору уретри. Аплазія бартоліно- вих залоз також трапляється дуже рідко.
Гінекологічна патологія
Рис. 1.5. Апокринні залози
Захворювання вульви
Непухлинні ураження
Інфекційні захворювання шкіри (сифіліс, пахвинна гранульома, венерична лімфопатія тощо) можуть ура- жати і вульву.
Сифіліс— це хронічне, системне інфекційне захво- рювання, яке передається статевим шляхом і спричи- нюється анаеробною спірохетою — блідою трепоне-
мою (Treponema pallidum).
Клініка і діагностика. Інкубаційний період триває від кількох днів до кількох місяців і завершується по- явою в місці інокуляції блідої трепонеми — безболіс- ногощільногоутвореннядіаметром1–2 см(одногоабо кількох) із заглибиною або виразкою в центрі й підня- тими краями, тобто твердого шанкру (первинний сифіліс) (рис. 1.7). Типовим місцем локалізації твер- дого шанкру є статеві губи, задня спайка або присінок піхви, але він також може первинно виникати у піхві або на шийці матки. Твердий шанкр може супрово- джуватися розвитком безболісного пахвинного лімфа- деніту. Діагноз підтверджується при мікроскопічному
Рис. 1.6. Еккринні залози
8
