
Гінекологічна патологія
.pdf
2. Піхва
верхневих шарах вагінального епітелію. Зростає міто- тична активність клітин, порушується їх дозрівання, спостерігаються аномальні мітотичні фігури. Ступінь VaIN (І, II або III) визначається за рівнем дозрівання клітин вагінального епітелію. Гістопатологічна карти- на VaIN III (карциномиin situ) представлена усім спек- тром порушення дозрівання епітелію: незрілі клітини, втрата полярності, порушення ядерно-цитоплазматич- ного співвідношення, атипові мітози (рис. 2.17).
Лікування і прогноз. У 20–78 % випадків після біопсії захворювання підлягає спонтанній ремісії. В ба- гатьох випадках є ефективним місцеве хірургічне ліку- вання — резекція, хемохірургія (5-фторурацил), елект- рохірургія, лазерна вапоризація. У 3–10 % жінок після локального лікування може спостерігатися конверсія в інвазивнийплоскоклітинний ракпіхви. Інколивиникає необхідність часткової або тотальної вагінектомії.
Інвазивний рак
Первинний рак піхви трапляється рідко (2–3 % ви- падків), переважно на 50–60-му році життя. Співвідно-
шення частоти раку піхви і раку шийки матки стано- вить 1:50. Більшість випадків вагінальних новоутво- рень є метастазами раку шийки матки, ендометрія, рідше — раку яєчників або ректосигмоїдного раку. Найчастіше ракова пухлина піхви локалізується на задній стінці та в задньому склепінні піхви. У 90 % па- цієнток розвивається плоскоклітинний зроговілий рак, патогенетичні механізми якого такі ж, як при раку вульви і шийки матки. Менш частими є аденокарци- нома, що виникає із залишків гартнерових ходів, ме- ланома піхви, метастатичні пухлини (табл. 2.1).
Класифікація раків піхви за системою TNM відпо- відає класифікації FIGO.
Плоскоклітинний рак
Факторами ризику захворювання є ВПЛ-інфекція, радіотерапія, хронічні запальні процеси, використан- ня вагінальних песаріїв. Трансформація VaIN в інва- зивний плоскоклітинний рак може тривати близько 20 років. Майже 50 % пацієнток з раком піхви в анам- незі мали гістеректомію з приводу доброякісних за-
КЛАСИФІКАЦІЯ РАКІВ ПІХВИ ЗА СИСТЕМОЮ TNM І FIGO
TNMFIGO-
категорії |
стадії |
|
|
|
|
|
|
|
Т |
|
|
Первинна пухлина |
|
|
|
|
|
Тх |
|
|
Не досить даних для оцінки первинної пухлини |
|
|
|
||
Т0 |
|
|
Первинна пухлина не визначається |
|
|
|
|
|
Tis |
|
0 |
Карциномаin situ (преінвазивний, інтраепітеліальний рак) |
|
|
|||
Т1 |
|
I |
Пухлина обмежена стінками піхви |
|
|
|
|
|
Т2 |
|
II |
Пухлина захоплює паравагінальні тканини, але не розповсюджується на стінку таза |
|||||
|
|
IIА |
Розповсюдження лише на паравагінальні підслизові шари |
|
|
|||
|
|
ІІB |
Розповсюдження на параметрії |
|
|
|
|
|
Т3 |
|
III |
Пухлина розповсюджується на стінку таза |
|
|
|
|
|
Т4 |
|
IVA |
Пухлина захоплює слизовий шар сечового міхура або прямої кишки і (або) розповсю- |
|||||
|
|
|
джується за межі таза |
|
|
|
|
|
М1 |
|
IVB |
Віддалені метастази |
|
|
|
|
|
N |
регіонарні лімфатичні вузли |
менше 6 лімфатичних вузлів, після тазової лімфаденек- |
||||||
Nх |
Не досить даних для оцінки регіонарних |
томії — не менше 10 лімфатичних вузлів |
|
|||||
|
|
лімфатичних вузлів |
|
|
|
|
|
|
N0 |
Немає ознак ураження регіонарних лімфа- |
|
G Гістопатологічна градація |
|
||||
|
|
тичних вузлів |
Gx Ступінь диференціації не може бути визначе- |
|||||
N1 |
Наявніметастазиврегіонарнихлімфатичних |
|
ний |
|
|
|
||
|
|
вузлах |
|
Gl |
Високий ступінь диференціації |
|
||
|
|
|
|
G2 |
Середній ступінь диференціації |
|
||
М |
Віддалені метастази |
G3 |
Низький ступінь диференціації |
|
||||
Мх |
Не досить даних для визначення віддалених |
G4 |
Недиференційована пухлина |
|
||||
|
|
метастазів |
|
|
|
|
|
|
М0 |
Віддалені метастази не визначаються |
|
|
Групування за стадіями |
|
|||
М1 |
Наявні віддалені метастази |
Стадія 0 |
Tis |
N0 |
M0 |
|||
|
|
|
|
Стадія I |
Т1 |
N0 |
M0 |
|
|
pTNM Патоморфологічна класифікація |
Стадія II |
Т2 |
N0 |
M0 |
|||
Категорії рТ, pN і рМ відповідають категоріям Т, |
Стадія III |
Т1 |
N1 |
M0 |
||||
N та М. |
|
|
|
|
Т2 |
Nl |
M0 |
|
|
|
|
|
|
|
Т3 |
N0, N1 |
M0 |
pN0 Матеріал для гістологічного дослідження |
СтадіяIVA |
Т4 |
Будь-яке N |
M0 |
||||
після пахвинної лімфаденектомії повинен включати не |
Стадія IVB |
Будь-яке Т |
Будь-яке N |
M1 |
||||
59

|
|
|
|
|
Гінекологічна патологія |
|
|
|
|
|
|
|
|
|
|
|
Таблиця 2.1 |
Найчастіші варіанти первинного раку піхви |
|||||
|
|
|
|
|
|
Пухлинний тип |
|
|
Вік хворих, роки |
|
Клінічні кореляції |
|
|
|
|
|
|
Пухлина ендодермального синуса (аденокарци- |
|
|
< 2 |
|
Виключно рідкісний, часто |
нома) |
|
|
|
|
фатальний, секретує AФП |
Ембріональна рабдоміосаркома |
|
|
< 8 |
|
Агресивний перебіг |
Світлоклітинна аденокарцинома |
|
|
> 14 |
|
ДЕС-асоційований |
Меланома |
|
|
> 50 |
|
Дуже рідкісний, агресивний |
Плоскоклітинний рак |
|
|
> 50 |
|
Найбільш частий |
|
|
|
|
|
|
хворювань або плоскоклітинного раку шийки матки. |
|
виразки сіруватого кольору зі щільними піднятими |
|||
Частота. Плоскоклітинний рак становить близь- |
краями або папілярних розростань на ніжці або |
||||
ко 90 % усіх випадків раку піхви і близько 1 % усіх |
інфільтрованій широкій основі (рис. 2.19). Рак піхви |
||||
гінекологічних малігнізацій. Він спостерігається у |
розповсюджується на сечовий міхур, вульву, пряму |
||||
жінок пізнього репродуктивного і постменопаузально- |
кишку і матку; метастазує лімфогенним шляхом: регіо- |
||||
го періоду (середній вік 58–64 роки), але в 10 % ви- |
нарними для верхніх 2/3 піхви є тазові лімфовузли (як |
||||
падків пухлина розвивається у жінок віком до 40 |
при раку шийки матки); нижньої 1/3 — пахвинні та |
||||
років. |
|
стегнові лімфатичні вузли (як при раку вульви) (рис. |
|||
Клініка і діагностика. Типові симптоми інвазивно- |
2.20). |
|
|
||
го раку піхви включають вагінальні кровотечі (кон- |
Гістопатологічне дослідження: плоскоклітинний |
||||
тактні, «безпричинні») або збільшення піхвових виді- |
рак піхви подібний до аналогічного раку шийки мат- |
||||
лень, появу «сторонніх мас» у піхві, дизурію. Можуть |
ки і може бути незроговілим або зроговілим. Спосте- |
||||
виявлятись аномальні результати цитологічного дослі- |
рігається значнагетерогенність клітинзаформою, роз- |
||||
дження вагінальних мазків. Болі з’являються на пізній |
мірами, ступенем дозрівання (рис. 2.21). Межі клітин |
||||
стадії хвороби внаслідок стиснення нервових стов- |
звичайно є чіткими, але можуть бути невиразними. |
||||
бурів таза (рис. 2.18). |
|
Клітини можуть бути овальної або полігональної фор- |
|||
Первинною локалізацією раку часто є верхня тре- |
ми, з еозинофільною цитоплазмою. Ядра варіюють від |
||||
тина піхви, нерідко задня або передня стінка. Рак може |
відносно уніформних доплеоморфних, звеликими зер- |
||||
розвиватися в місці пролежнів від песарія чи після- |
намихроматину, аномальнимимітотичнимифігурами. |
||||
операційних або посттравматичних рубців піхви. |
|
Спостерігаються компактні маси або гнізда неоплас- |
|||
Макроскопічне дослідження: рак піхви має вигляд |
тичних клітин плоского епітелію, часто з осередками |
||||
а |
б |
|
|
|
|
в |
г |
Рис. 2.18. Стадії раку піхви:
а — стадія І; б — стадія ІІ; в — ста- дія ІІІ; г — стадія IV
60
2. Піхва
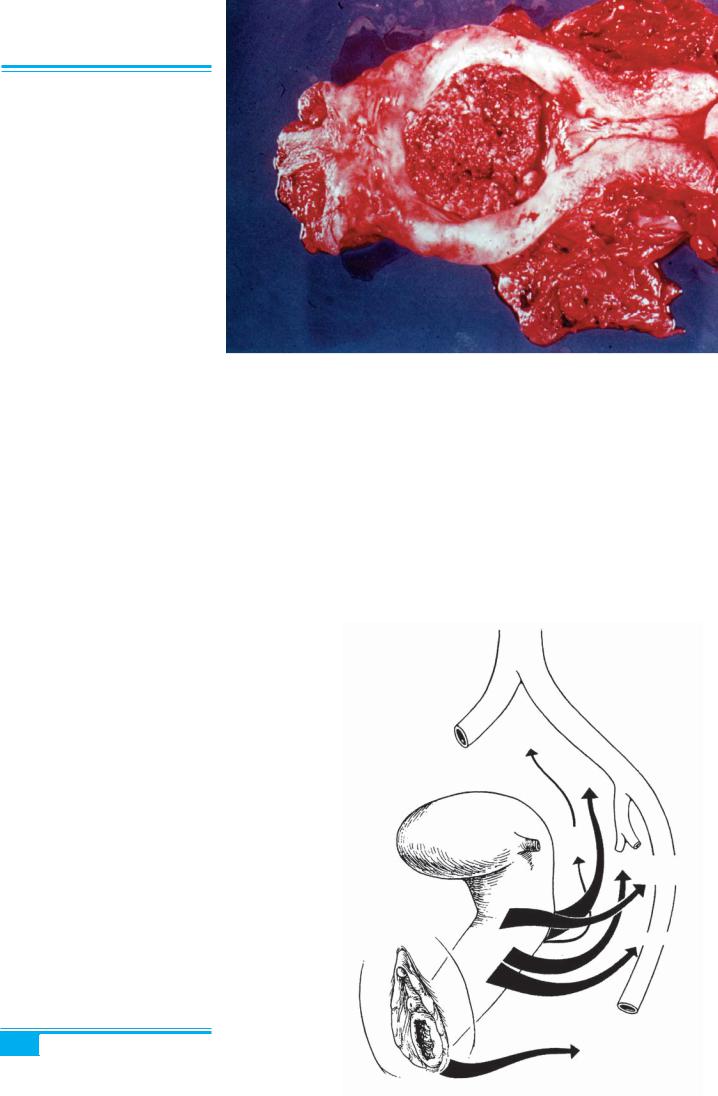
Рис. 2.19. Плоскоклітинний папі- лярний рак верхньої 1/3 піхви
центральної кератинізації і некрозів. Це зроговілий великоклітинний високодиференційований рак з утво- ренням «перлів» (рис. 2.22). Інвазія характеризується наявністю в субепітеліальній стромі пухлинних клітин, оточенихлімфоцитами іплазматичними клітинами.
Меншчастимиєверукозний, бородавчастийтасар- коматоїдний типи плоскоклітинного раку піхви.
Диференційний діагноз проводять з розповсюдже- ною стадією раку шийки матки, метастатичною пух- линою.
Лікування раку піхви залежить від розміру, стадії та локалізації пухлини. Використовують поєднано- променеве лікування (телегаматерапія з внутрішньо- порожнинним введенням радіоактивних препаратів). Лікувальні можливості обмежує локалізація пухлини між сечовим міхуром спереду і прямою кишкою ззаду. Хірургічне лікування полягає в радикальній гістерек- томіїзбілатеральноюсальпінгоофоректомією, вагінек- томії та тазовій лімфаденектомії.
Прогноз залежить від стадії хвороби. П’ятирічне виживання хворих після променевої терапії становить 94 % для I стадії, 80 % — для II стадії, 50 % — для III стадії і 0 % — для IV стадії. Сприятливими прогнос- тичними ознаками також є низький ступінь злоякіс- ності, маленький розмір клітин, відсутність лімфатич- ної інвазії.
Світлоклітинна аденокарцинома
Більшістьзвідомихвипадківсвітлоклітинної адено- карциноми піхви пов’язані з експозицією ДЕС in utero тавагінальнимаденозом(мюллеровепоходження).
Частота. Рідкісна пухлина (частота менше ніж 1:1000 жінок при експозиції ДЕСin utero до 20 тижнів
Рис. 2.20. Лімфатичний дренаж піхви:
1 — стегново-пахвинні; 2 — зовнішні клубові; 3 — міжклубові; 4 — внутрішні клубові; 5 — анальні; 6 — за- гальні клубові; 7 — пресакральні лімфатичні вузли
гестації; описано близько 500 таких випадків). При ек- спозиції ДЕСin utero пухлина розвивається в молодо- му віці (7–40 років, середній вік хворих — 19 років), в інших випадках — після менопаузи.
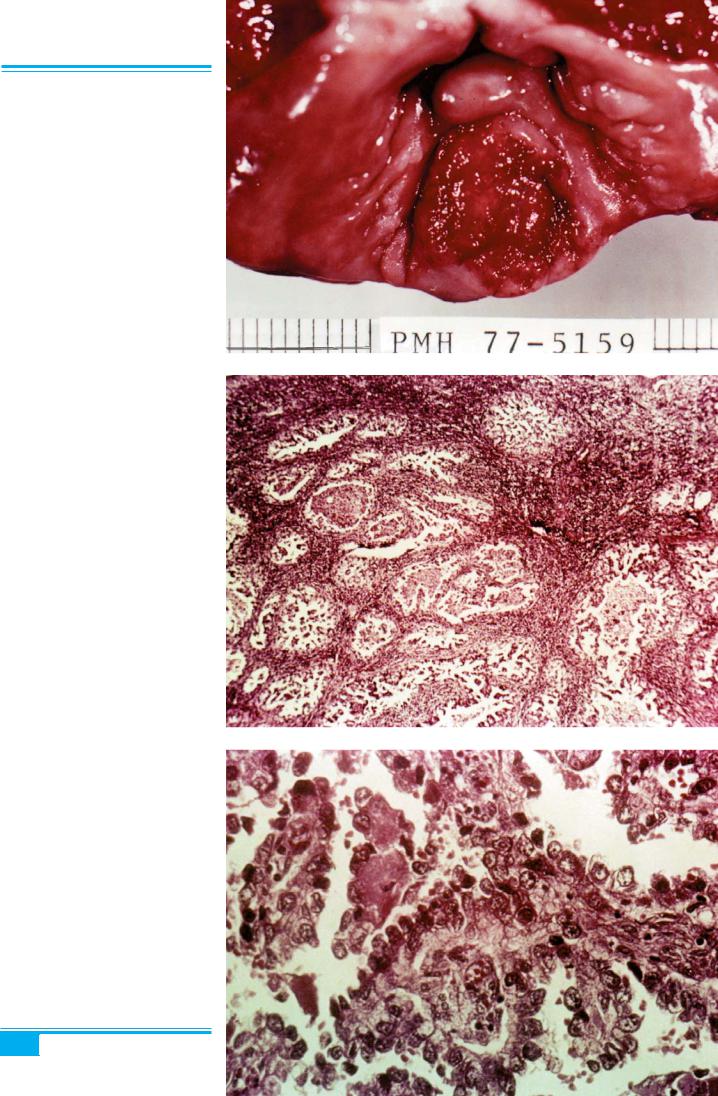
Клініка і діагностика. Жінки звичайно скаржаться на вагінальні виділення і кровотечі. В 20 % випадків захворювання є безсимптомним. Пухлина поліпоїдна або плоска з інфільтрацією підлеглих тканин, вираз- ками (рис. 2.23). Світлоклітинна аденокарцинома у 60 % випадків має типову локалізацію на передній стінці верхньої 1/3 піхви (рис. 2.24) або на шийці мат- ки (40 % випадків).
Гістопатологічне дослідження: ДЕС-залежні пух-
линиідентичні світлоклітинним аденокарциномам яєч- ника або ендометрія. При мікроскопічному дослі- дженні пухлина має вигляд смуг світлих клітин із
7
6
5
4
3
2
61 |
1 |
|
Гінекологічна патологія
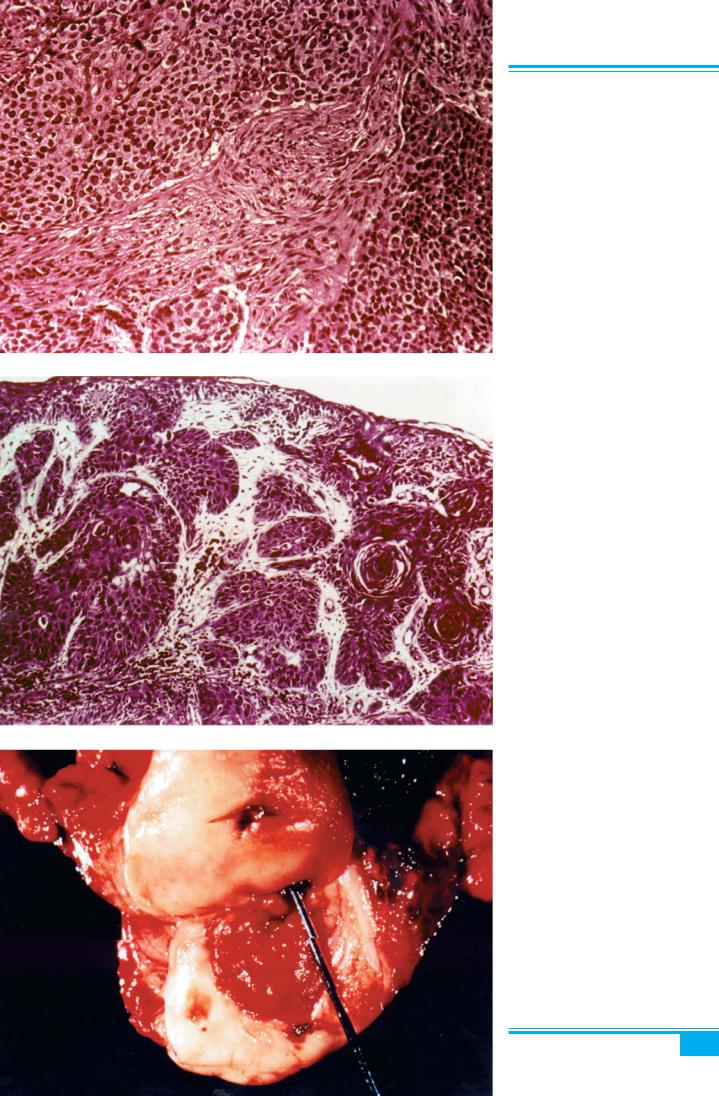
Рис. 2.21. Плоскоклітинний не- зроговілий рак піхви (великоклі- тинний)
Рис. 2.22. Плоскоклітинний зрого- вілий рак піхви з утворенням «перлів» (великоклітинний)
Рис. 2.23. Світлоклітинна адено- карцинома піхви
62
2. Піхва
Рис. 2.24. Світлоклітинна адено- карцинома піхви. Червона «пляма» на стінці піхви
Рис. 2.25. Світлоклітинна аденокар- цинома піхви. Залозоподібні просто- ри з сосочковими виступами в їх про- світі
Рис. 2.26. Світлоклітинна адено- карцинома піхви. Капілярні струк- тури, вкриті цвяхоподібними та світ- лими клітинами
63
світлою цитоплазмою внаслідок розчинення клітинно- го глікогену і виразним ядром, рідше — трубочок або кіст, вкритих циліндричними, плоскими або цвяхопо- дібними клітинами з цибулиноподібними ядрами, схо- жими на епітелій мюллерових каналів, і нагадує мезо-
нефрому (рис. 2.25, 2.26).
Диференційний діагноз проводять із мікрозалозис- тою гіперплазією та феноменом Аріас-Стелли, які мо- жуть спостерігатися при вагінальному аденозі.
Лікування полягає в променевій терапії або ради- кальній гістеректомії з білатеральною аднексектомією, вагінектомією та тазовою лімфаденектомією.
Прогноз. Близько15 % пухлинуI стадіїімайже40 % пухлин у II стадії розповсюджуються в лімфатичні вуз- ли. Приблизно в 1/3 випадків спостерігаються екстра- абдомінальні рецидиви. П’ятирічне виживання стано- вить близько 90 % для І стадії і майже 100 % — для маленьких безсимптомних пухлин. ДЕС-залежні пух- лини мають кращий прогноз, ніж ДЕС-незалежні, не- зважаючи на їх розмір та стадію. Сприятливими про- гностичними ознаками при світлоклітинній аденокар- циномі піхви є: початкова стадія, старший вік хворих, трубчасто-кістозна структура пухлини, маленький діа- метр пухлини, неглибока інвазія, відсутність мета- стазів у регіонарні лімфатичні вузли, асоціація з екс- позицією ДЕСin utero.
Ембріональна рабдоміосаркома
Ембріональна рабдоміосаркома (sarcoma botrioides) має стромальне походження з поліпотент- них мезенхімних клітин і виникає у власній пластинці
(lamina propria) піхви.
Частота. Ембріональна рабдоміосаркома є рідкісною пухлиною, але найбільш частим типом раку піхви у новонароджених і дітей. Понад 90 % хворих
— діти до 5 років (середній вік 1,8 року), хоча опи- сані випадки пухлини у молодих пацієнток і в жінок у постменопаузі.
Гінекологічна патологія
Рис. 2.27. Ембріональна рабдо-
міосаркома (sarcoma botrioides).
Гроноподібні пухлинні маси
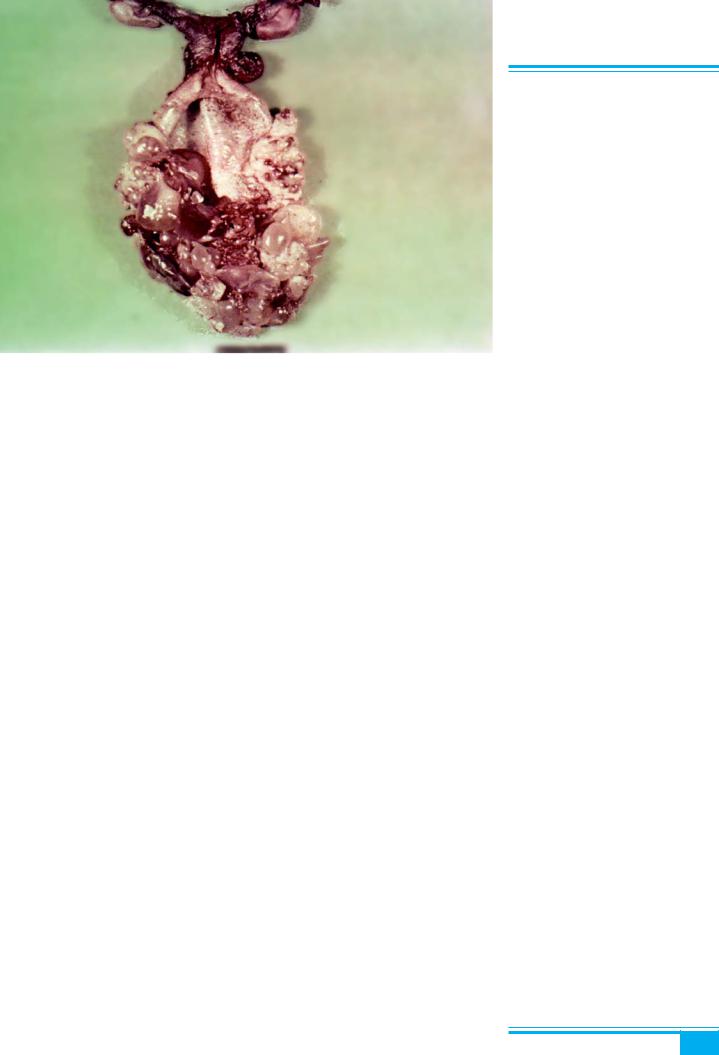
Клініка і діагностика. Пухлина проявляється вагі- нальною кровотечею або наявністю сторонніх мас вуз- луватого, сосочкового або поліпоподібного типу, які можуть нагадувати виноградне гроно і нерідко дося- гають входу у піхву (рис. 2.27).
Гістопатологічне дослідження: при мікроскопічно-
мудослідженні виявляється щільнаклітинна зона(кам- біальний рівеньNicholson) зпримітивних дрібних плео- морфних клітин із численними мітозами, які інвазують плоский епітелій. Трапляються ремінцеподібці еози- нофільні рабдоміобласти (рис. 2.28), які утворюють поперечні смужки (рис. 2.29). За камбіальним рівнем розміщується більш розсіяна едематозна строма, вякій трапляються аналогічні дрібні клітини і рабдоміобла- сти. Можуть виявлятися маленькі острівці з гіалінової хрящової тканини.
Диференційний діагнозпроводять з фіброепітеліаль- ним поліпом, що має атипові клітини, і рабдоміомою. Остання не має камбіального рівня і маленьких міто- тично активних клітин, характерних для рабдо- міосаркоми.
Лікування комбіноване: хірургічне з ад’ювантною хіміотерапією та радіаційною терапією.
Прогноз. Пухлина може інвазувати суміжні струк- тури і метастазувати врегіонарні лімфатичні вузли або гематогенним шляхом (дистантні метастази). Триріч- не виживання хворих після комбінованої терапії ста-
новить 78–95 %.
Інші типи первинних злоякісних пухлин, що трап- ляються дуже рідко, — це фібросаркома або лейо- міосаркома(уражуютьсяпередняібоковістінкипіхви), меланома (передня стінка і нижня третина піхви — вульвовагінальна меланома), пухлина ендодермально- го синуса (може симулювати ембріональну рабдоміо- саркому).
Вториннізлоякісніпухлинипіхвиможутьбутипред- ставлені метастазами раку шийки матки, ендометрія, прямої кишки, сечового міхура і хоріокарциноми.
64
2. Піхва
Рис. 2.28. Ембріональна рабдо-
міосаркома(sarcoma botrioides). Круг-
лі і ремінцеподібні рабдоміобласти з еозинофільною цитоплазмою
Рис. 2.29. Ембріональна рабдо-
міосаркома (sarcoma botrioides).
Поперечні смуги рабдоміобластів
65

Гінекологічна патологія
Розділ 3. ШИЙКА МАТКИ
Ембріологія
Шийка матки має мезодермальне походження і ут- ворюється внаслідок злиття середньої частини мюлле- рових проток. З прилеглої мезенхіми походять строма і м’язові волокна. Багатошаровий плоский і цилінд- ричний епітелій утворюються з епітелію первинного маткового каналу, який розвивається з урогенітально- го синуса.
Залозистий епітелій стає муцинпродукуючим внас- лідок метаплазії з первинного кубоїдального епітелію мюллерових проток. Протягом пізнього фетального і неонатального періодів з’єднання між двома типами епітелію розміщується на ектоцервіксі; цей ектропіон може утворюватися завдяки материнській гормо- нальній стимуляції. Прямі залози поверхневого епіте- лію з часом втягуються в шийкову строму і розгалу- жуються в ній.
Природжені аномаліїрозвиткушийкиматкизвичай- но поєднуються з вадами розвитку матки. Це подвійна шийка матки, додаткова шийка матки, гіпоплазія і ап- лазіяшийкиматки. Гребенеподібна шийкаматкиможе виявлятись у дівчат при експозиції ДЕС in utero і бути причиною неплідності або звичних викиднів.
Анатомія та гістологія
Шийка матки є нижньою вузькою частиною матки. Форма шийки матки може варіювати від циліндричної доконічної. Вонахарактеризуєтьсяфіброзно-м’язовою структурою з переважанням фіброзної тканини на відміну від м’язового тіла матки. Середня довжина шийки матки становить близько 3 см; її верхній діа- метр дорівнює 3 см, нижній — 2,5–3 см. Шийка матки має також передню (допереду від зовнішнього зіва) і задню губу. Піхва в косому напрямку приєднується до шийки поблизу її середини і розділяє її на верхню, над- піхвову частину і нижню — піхвову (portio vaginalis). Надпіхвова частина шийки матки ззаду вкрита очере- виною і оточена пухкою жировою сполучною ткани- ною спереду і з обох боків (параметрії).
Канал шийки матки (цервікальний канал, ендоцер- вікальний канал) єфузиформним знайбільшим діамет- ром в його середині. Довжина цервікального каналу дорівнює 2,5–3 см, ширина — 7–8 мм. Довжина церві- кального каналу залежить від особливостей гормо- нального статусу, кількості пологів. Цервікальний ка- нал відкривається в піхву зовнішнім зівом шийки мат- ки і продовжується в порожнину матки за внутрішнім зівом. У жінок, які не народжували, зовнішній зів ма- ленький, маєокруглуформу; після вагінальних пологів
він стає щілино- або зіркоподібним внаслідок травма- тизації шийки матки.
Слизова оболонка цервікального каналу у жінок, які не народжували, зібрана в поздовжні пальмо- подібні складки (plicae palmatae), які розгалужують- ся в косому напрямку знизу догори (arbor vitae), до верхньої порції шийки. Ці складки зникають після ва- гінальних пологів.
Кровопостачання шийки матки здійснюється за ра- хунокматковоїтавагінальної артерій, щопоходятьвід внутрішньої клубової артерії (a. hypogastrica). Іннер- вація відбувається матковим сплетенням, яке має чут- ливі нервові волокна. Лімфа з поверхневої і глибокої строми шийки матки відтікає в клубові, гіпогаст- ральні, затульні та сакральні лімфатичні вузли.
Цервікальний канал і підлеглі залозисті структури (ендоцервікс) вистелені одним шаром циліндричного епітелію. Цей спеціалізований епітелій секретує му- цин, який полегшує транспорт сперматозоонів. Екто- цервікс (або екзоцервікс) вкритий багатошаровим плоским епітелієм.
Плоский незроговілий епітелій ектоцервіксу скла-
дається з базального, парабазального, проміжного і поверхневого шарів. Поверхневий шар ідентичний та- кому в слизовій оболонці піхви.
Базальний шар контактує з базальною мембраною і містить резервні клітини. Клітини розміщені перпенди- кулярнодобазальноїпластинкиіінколидемонструють мітотичніфігури(це«репродуктивніклітини» епітелію). Базальні клітини містять ферменти фосфорилазу і амі- ло-1,6-глюкозидазу, необхідні для синтезу глікогену.
Парабазальний шар складається з кількох рядів па- рабазальних клітин і відрізняється найбільш швидкою клітинною проліферацією.
Проміжний шар представлений рядами клітин зі світлою цитоплазмою, які містять глікоген і можуть утворювати міжклітинні містки.
Поверхневий шар містить великі клітини з пікно- тичними ядрами і еозинофільною цитоплазмою завдя- ки наявності мікроволокон кератину. Імуногістохіміч- ними методами дослідження виявлено 19 різних типів цитокератину.
Циліндричний епітелій ендоцервіксуутворений ви-
сокими муцинпродукуючими клітинами з витягнутим базально розміщеним ядром, серед яких можуть трап- лятися війчасті клітини. Під шаромциліндричного епі- теліюрозміщуютьсярезервніклітини. Слизоваоболон- ка пенетрує строму, в якій утворює розгалужені зало- зи, вистелені циліндричним епітелієм зі світлою цито- плазмоюібазальнорозміщенимядром.
Строма шийки матки щільна, складається з пучків веретеноподібних сполучнотканинних клітин, колаге- нових, еластичних волокон, мукополісахаридів і по- одиноких гладких м’язових волокон. Останні є більш
66
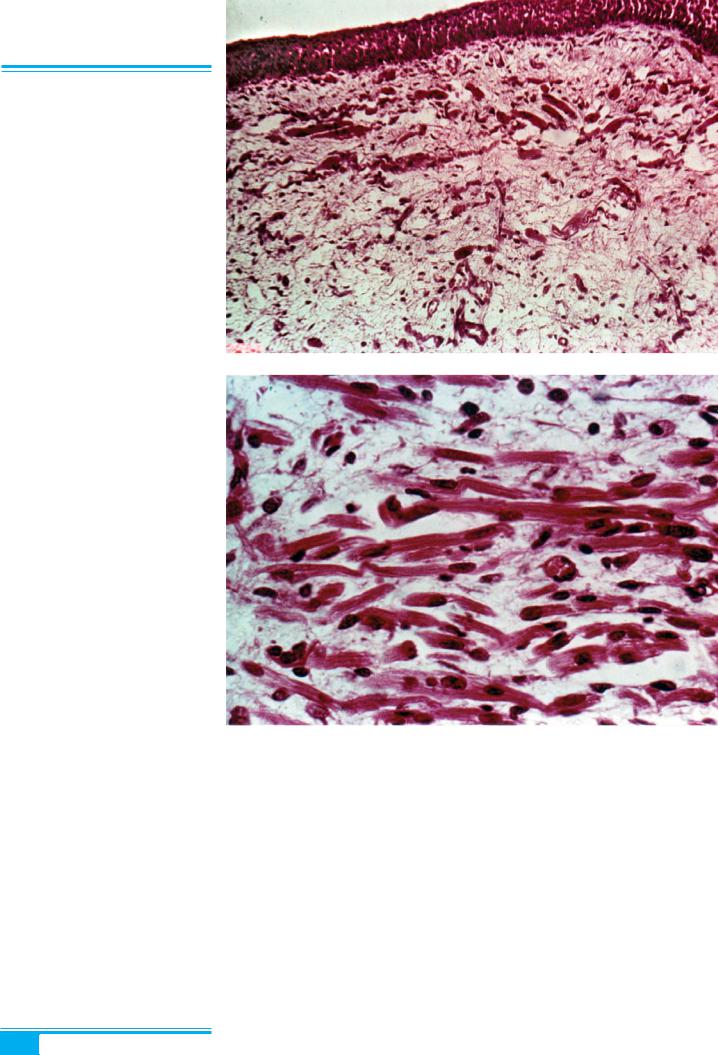
3. Шийка матки
розвинутимиуверхній(дистальній) частинішийкимат- ки, де вони становлять близько 15 % стромальних еле- ментів. Може траплятися вузька субепітеліальна міксоїдна зона. На відміну від ендометріальної стро- ми, строма шийки матки не зазнає циклічних гістоло- гічних змін.
З’єднання двох типів епітелію в нормі розміщуєть- ся на рівні зовнішнього зіва й утворюється шляхом прямого контакту або, частіше, внаслідок трансфор-
мації, чи метаплазії плоского епітелію, так зване плос-
коклітинно-циліндричне з’єднання (рис. 3.1, 3.2). У зонітрансформаціїмістятьсяклітиниЛангерганса, роз- кидані серед плоского епітелію. Ці клітини мають ве- зикулярні ядра, оточені світлою цитоплазмою. На- явність цих клітин підтверджена імуногістохімічними методами дослідження з використанням моноклональ- них антитіл до протеїну S-100. Клітини Лангерганса є похідними кісткового мозку, беруть участь у місцевих імунних реакціях. Це «представники» лімфоїдної тка-
нини слизових оболонок. Їх активність збільшується під час патологічних станів: інфікування папіломаві- русом (ВПЛ), розвитку цервікальної інтраепітеліаль- ної неоплазії (CIN).
Залежно від періоду життя жінки, можливі різні ва- ріантиплоскоклітинно-циліндричного з’єднання. Про- тягом періоду статевої активності ендоцервікальний епітелій має тенденцію поширюватися за межу зовні- шнього зіва шийки матки (ектопія, або ектропіон). До початку пубертатного періоду або після виключен- ня функції яєчників у постменопаузі залозистий епі- телій виштовхується плоским епітелієм ектоцервіксу назад в цервікальний канал (ентропіон). Клінічне значення цього явища полягає в тому, що в жінок у постменопаузі інтраепітеліальний та інвазивний плос- коклітинний рак шийки матки може розвинутися в ен- доцервіксі.
Плоский епітелій слизової оболонки шийки матки зазнає гормональних змін, схожих на ті, що відбува-
Рис. 3.1. З’єднання плоского і ци- ліндричного епітелію шийки матки. Плоский епітелій складається з базаль- ного шару, кількох шарів парабазаль- них, проміжних клітин і поверхневих плоских клітин. Циліндричний епі- телій з високими, муцинсекретуючими клітинами
Рис. 3.2. Зона трансформації ший- ки матки. Перехідний епітелій в ділянці зовнішнього зіва шийки мат- ки розміщується між багатошаровим плоским епітелієм ліворуч і цилінд- ричним епітелієм праворуч
67

ються в епітелії піхви, і підлягає циклічній кератині- зації під дією естрогенів. Він містить глікоген (особ- ливо клітини проміжного шару — навікулярні, або човноподібні). Цикл дозрівання плоских клітин епіте- лію триває близько 4 днів.
Порівняно з ендоцервіксом, циклічні зміни в ци- ліндричному епітелії є частковими, незважаючи на спільне (мюллерове) походження слизової оболонки шийки матки із слизовою оболонкою піхви й ендомет- рія. Так, протягом фолікулінової фази циклу шийкові залозисекретуютьряснийлужнийсекрет, щополегшує пенетрацію сперматозоонів; після овуляції слиз крис- талізується, стає густим, зазнає кислої реакції, що ви- кликає їх іммобілізацію.
У поодиноких випадках у шийці матки можуть траплятися атипові ектодермальні і мезодермальні структури: волосяні фолікули, потові та сальні зало- зи.
Залишки дистальних кінців мезонефральних проток
устромі шийки матки можуть виявлятися в 1 % ви- падків. Вони складаються з маленьких трубочок або кіст, вкритих кубоїдальним або сплощеним епітелієм, і локалізуються в бокових стінках шийки. Мезонеф- ральнийепітелійнеміститьмуцинутаглікогену. Вліте- ратурі описано випадки розвитку аденокарциноми шийки матки з залишків мезонефральних проток.
Шийкаматкипідчасвагітності зазнаєпевних гісто- логічних змін. В екзоцервіксі спостерігається стовщен- ня епітелію, клітинні аномалії в базальному шарі подібні до диспластичних. Ці зміни звичайно регресу- ють після завершення вагітності, але такі пацієнтки потребують ретельного обстеження.
Вендоцервіксі вагітних жінок відзначається зало- зиста гіперплазія: зростає кількість залоз аденоматоз- ного типу та їх секреторна активність. Інші зміни епі- телію ендоцервіксу включають плоскоклітинну і му- коїдну метаплазію. Може спостерігатись Аріас-Стел- лиреакціяклітинзгіперхроматичними ядрамиівідсут- ністю мітозів.
Гестаційні зміни в стромі шийки матки полягають
узростанні її васкуляризації (розвиток маленьких ар- терій), набряку, лейкоцитарній інфільтрації (у 50 % ви- падків), децидуальній реакції (у 10 % пацієнток). Під час мікроскопічного дослідження децидуальні клітини
євеликими, з рясною, багатою на глікоген цитоплаз-
Гінекологічна патологія
мою, круглими ядрами та виразними ядерцями. При виникненні дегенеративних змін клітини набувають нерівних контурів, їх ядра стають гіперхромними. Такі зміни звичайно регресують після вагітності.
Плоскоклітинна метаплазія — заміщення муцин-
секретуючого залозистого епітелію ендоцервіксу бага- тошаровим плоским епітелієм.
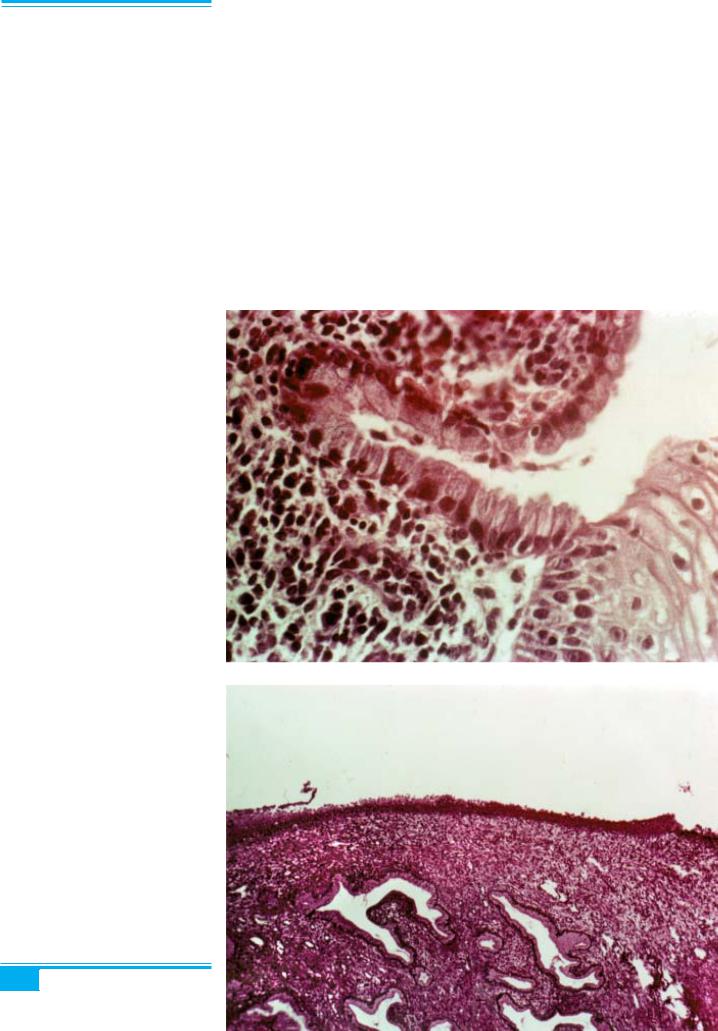
Плоскоклітинна метаплазія відбувається в зоні плоскоклітинно-циліндричного з’єднання шийки мат- ки у жінок репродуктивного віку внаслідок впливу кислого вагінального секрету на залозистий епітелій шийки матки. Плоскоклітинна метаплазія характери- зується проліферацією і метаплазією резервних або індиферентнихклітин, щорозміщуютьсяпідциліндрич- ним епітелієм (рис. 3.3). Клітини нижньої частини епі- телію починають накопичувати цитоплазму і втрача- ють циліндричну форму, тимчасом як поверхневі ци- ліндричні клітини піднімаються вище і заміщуються.
Клінічне значення цієї перехідної зони (Т-зони) по- лягає в тому, що саме на цьому рівні може розвива- тись інвазивний плоскоклітинний рак шийки матки. Гістологічними ознаками плоскоклітинної метаплазії є поверхневе розміщення клітин, наявність «гнізд» клітин з гладкими контурами, що складаються з замі- щених ендоцервікальних залоз, розм’якшення ядра, відсутність стромальної відповіді, наявність резиду- альних муцинозних епітеліальних клітин, відсутність ознак дисплазії в прилеглому плоскому епітелії.
Захворювання шийки матки
Запальні захворювання
Гострий цервіцит може розвиватись як первинне ураження або як вторинна реакція на хімічні подраз- ники або сторонні тіла. Найчастіше збудниками гост-
рого цервіциту є Neisseria gonorrhoeae, Trichomonas vaginalis, Chlamydia trachomatis і Candida albicans.
Гострий цервіцит клінічно проявляється виразною еритемою шийки матки ігнійними виділеннями. Може
Рис. 3.3. Плоскоклітинна метапла- зія епітелію шийки матки. В зоні ен- доцервіксу резервні клітини мають риси незрілого плоского епітелію і ви- стилають не лише поверхню епітелію, а й просвіт деяких залоз. Гіперплазія резервних клітин навколо глибоких залоз
68
