
Гінекологічна патологія
.pdf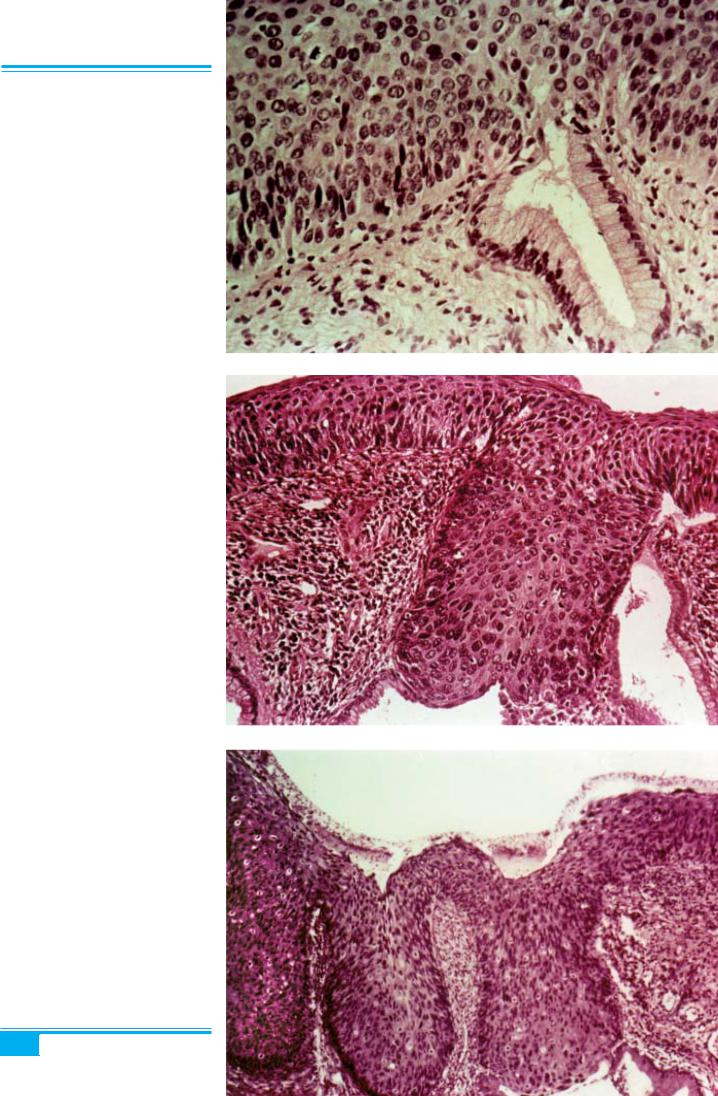
3. Шийка матки
Рис. 3.24. Великоклітинна карцино- ма in situ шийки матки
Рис. 3.25. Карцинома in situ ший- ки матки з ураженням ендоцервікаль- них залоз. Неопластичні зміни не до- сягають шийки залоз
Рис. 3.26. Карцинома in situ шийки матки з ураженням ендоцервікальних залоз. Неопластичні зміни розповсю- джуються на шийку залоз
79

ним при койлоцитарній атипії), більш-менш однаково й акуратно розподілений ядерний хроматин. Ядра уні- формні і дещо витягнуті, розміщуються центрально, всередині чітко окресленого світлого сяйва. Інколи трапляються ядерні фігури; мітози рідкісні або не спо- стерігаються. Відсутність двоядерних і багатоядерних клітин свідчить на користь постменопаузальної плос- коклітинної атипії (проти койлоцитарної атипії), а на- явність двох або більше двоядерних клітин є вагомим доказом на користь останньої.
При інтраепітеліальному плоскоклітинному ура- женні високого ризику, асоційованому зранньою інва- зією, часто наявні значне розповсюдження в плоскому епітелії і глибоке втягнення залоз, мембранні некрози та інтраепітеліальне плоскоклітинне дозрівання (ве- ликі зроговілі клітини, утворення кератинових «пер- лів»). Інші прогностичні риси — це численні мітози й апоптозні тільця, перигландулярний концентричний фіброз і запалення, тяжкий ядерний плеоморфізм, чіткі ядерця, скупчення хроматину і виявлення веретенопо- дібних клітин у правому куті базальної мембрани.
Інтраепітеліальні плоскоклітинні ураження високо- го ризику асоційовані з розвитком більшості випадків інвазивного плоскоклітинного раку шийки матки. Але ризик прогресії є дуже індивідуальним. Так, частота спонтанної регресії для CIN I дорівнює 60 %, персис- тенції — 30 %, прогресування у CIN III — 10 %, про- гресування до інвазивного раку — 1 %. Більшість до- слідників схиляються до думки, що прогресування LGSIL до інвазивного раку спостерігається при синх- ронній наявності недіагностованих HGSIL або відбу- вається розвиток ракуde novo.
CIN II може регресувати у 40 % випадків, персис- тувати — в 40 %, прогресування в CIN III може спос- терігатися в 20 % випадків і 5 % — прогресує до інва- зивного раку. Для CIN III регресія відмічена більш як
у30 % жінок, персистенція — менш ніж у 56 % хво- рих. Частота розповсюдження CIN III до інвазивного раку, за даними різних авторів, коливається від 12 до 70 % випадків.
Вважають, щосереднійчасдляпрогресуванняCIN I
уCIN II і CIN III становить відповідно 5,8 і 3,1 року, а для прогресування CIN III в інвазивний рак — 10 років.
Лікування CIN може полягати у кріохірургії, елек- трокаутеризації, лазерній вапоризації або конізації шийки матки після встановлення гістопатологічного діагнозу. Можливі випадки рецидиву інтраепітелі- альної цервікальної неоплазії або карциноми після консервативної абляції або після гістеректомії, хоча деякі з них можуть розвиватись як нові захворюван- ня. Ризик рецидивів після лікування CIN зростає при нерадикальній резекції ураження («позитивні краї»). Усі пацієнтки з пролікованою дисплазією шийки мат- ки потребують тривалого диспансерного спостеріган- ня.
Рак шийки матки посідає третє за частотою місце після раку ендометрія і яєчників. У США щорічно ви- являють 12 400 нових випадків захворювання, причо- му 4600 жінок щороку вмирають від раку шийки мат- ки. Від 85 до 90 % випадків раку шийки матки стано- вить плоскоклітинний рак, 10–15 % — аденокарцино-
ма (табл. 3.2).
Гінекологічна патологія
Класифікація інвазивного раку шийки матки відповідає класифікації FIGO.
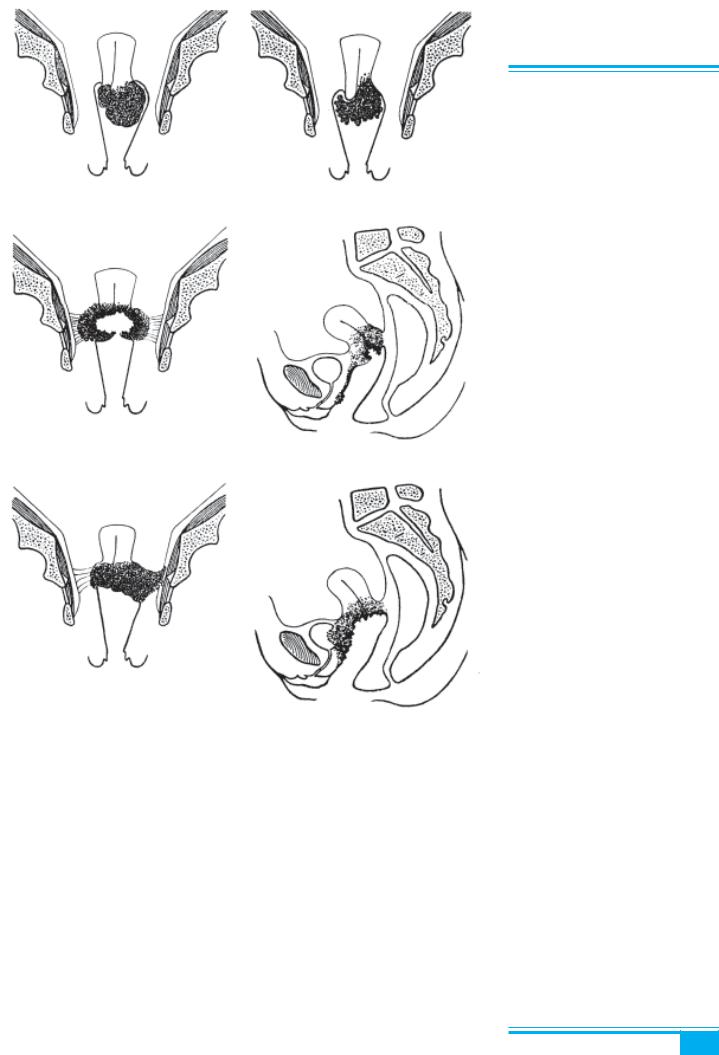
Розрізняють кілька клінічних стадій раку шийки матки (рис. 3.27).
Ранній інвазивний плоскоклітинний ракшийки мат-
ки належить до інвазивного плоскоклітинного раку (мікроінвазивний плоскоклітинний рак, стадія ІА).
Глибину інвазії визначають від базальної мембрани епітелію, зякого походить пухлина. Більшість фахівців користуютьсякритеріямимікроінвазії, запропоновани- ми FIGO, — інвазія на глибину не більше ніж 5 мм від базальноїмембрани(рис. 3.28). Втягненнясудин(лімфа- тичнихабовенозних), закласифікацієюFIGO, невпли- ває на стадію, але повинно враховуватися. Товариство гінекологічнихонкологіввизначаємікроінвазіюякура- ження, яке пенетрує цервікальну строму на глибину 3 мм або менше нижче основи епітелію і не розповсю- джуєтьсяналімфоваскулярнийпростір.
Мікроінвазивна карцинома становить 5 % випадків HGSIL. Середній вік пацієнток дорівнює 45 рокам. Клінічні риси мікроінвазивного раку шийки матки подібні до таких у пацієнток із CIN. Більш ніж 90 % випадків мікроінвазивного раку походить із зони трансформації, решта розвивається з нативного плос- кого епітелію ектоцервіксу. Діагноз базується на да- них прицільної біопсії.
Гістопатологічне дослідження: рання стромальна інвазія звичайно починається з одного або більше «язиків», які прориваються крізь базальну мембрану поверхневого або залозистого епітелію, втягнутого в розповсюджену інтраепітеліальну неоплазію, звичай- но з екстенсивним ураженням залоз (рис. 3.29, 3.30). Великі пухлини інколи утворюють солідні маси; чис- ленні широкі «гнізда» відокремлені від строми. Ура- ження можебутимультифокальним. Інвазивні «язики» або «гнізда» клітин звичайно є більш диференційова- ними, ніж прилеглі тканини інтраепітеліального ура- ження, зряснішоюеозинофільноюцитоплазмою, і, вде- яких випадках, міжклітинними містками або кератин- ізацією. Майже завжди відмічається стромальна реак- ція на інвазію: набряк, фіброз, хронічна запальна інфільтрація і, інколи, гранулематозна відповідь на кератин.
ЛікуванняхворихзістадієюIА1 (безрозповсюджен- нявлімфоваскулярнийпростір) полягаєвконізаціїший- ки матки. При розповсюдженні пухлини в лімфоваску- лярний простір лікування є індивідуалізованим; у де- якихцентрахпроводятьлікування якпристадіїIА2.
Таблиця 3.2
Гістологічні типи раку шийки матки
Плоскоклітинний |
Адено- |
||
рак |
карцинома |
||
|
|
|
|
Великоклітинний (зро- |
Аденоїдна базальна карци- |
||
говілий або незрого- |
нома |
||
вілий) |
Аденокістозна карцинома |
||
Дрібноклітинний |
|||
Нейроендокринні пухлини |
|||
Верукозний |
|||
Змішані карциноми |
|||
Аденосквамозна кар- |
|||
Метастатичні аденокарци- |
|||
цинома |
номи |
||
|
|
|
|
|
|
|
|
80

3. Шийка матки
КЛАСИФІКАЦІЯ РАКУ ШИЙКИ МАТКИ ЗА СИСТЕМОЮ TNM І FIGO
TNMFIGO-
категорії стадії
ТПервинна пухлина
Тx |
|
Не досить даних для оцінки первинної пухлини |
Т0 |
|
Первинна пухлина не визначається |
Tis |
Стадія 0 |
Карцинома in situ (преінвазивний, інтраепітеліальний рак) |
Т1 |
Стадія I |
Пухлина обмежена шийкою матки (розповсюдження на тіло матки не враховується) |
Т1а |
ІA |
Інвазивний рак, який діагностується тільки мікроскопічно (стромальна інвазія глиби- |
|
|
ною не більше 5 мм і шириною не більше 7 мм). Усі клінічно видимі зміни, навіть при |
|
|
поверхневій інвазії, належать до T1b (стадія ІВ за FIGO) |
Т1а1 |
ІA1 |
Інвазія строми не більше, ніж на 3 мм углиб і горизонтальне розповсюдження |
|
|
не більше ніж на 7 мм |
Т1а2 |
IA2 |
Інвазія строми понад 3 мм, але не більше ніж на 5 мм углиб і горизонтальне |
|
|
розповсюдження не більше ніж на 7 мм |
T1b |
ІB |
Клінічно видиме ураження шийки матки або мікроскопічне ураження більше ніж при |
|
|
стадії Т1а2 (стадія IА2 за FIGO) |
Т1b1 |
IB1 |
Пухлина≤ 4 cм |
T1b2 |
IB2 |
Пухлина >4 cм |
Т2 |
Стадія II |
Пухлина розповсюджується за межі матки, але не проростає в стінку таза. Пухлина |
|
|
втягує піхву, але не її нижню третину |
Т2а |
IIA |
Без інвазії параметрія |
Т2b |
ІІB |
3 інвазією параметрія |
Т3 |
СтадіяIII |
Пухлина розповсюджується на стінку таза і (або) на нижню третину піхви і (або) |
|
|
призводить до гідронефрозу, або нефункціонуючої нирки |
Т3а |
IIIА |
Пухлина не розповсюджується на стінку таза, але уражає нижню третину піхви |
Т3b |
IIIB |
Пухлина розповсюджується на стінку таза (при ректальному дослідженні не виявля- |
|
|
ється вільного простору між пухлиною і стінкою таза) і (або) призводить до гідронеф- |
|
|
розу або нефункціонуючої нирки |
Т4 |
Стадія IV |
Пухлина розповсюджується за межі таза або клінічно уражає слизовий шар сечового |
|
|
міхура або прямої кишки |
Т4 |
IVA |
Пухлина проростає в суміжні органи: слизовий шар сечового міхура або прямої |
кишки і |
|
(або) розповсюджується за межі малого таза |
М1 |
IVB |
Віддалені метастази |
N регіонарні лімфатичні вузли
Nx Не досить даних для оцінки стану регіонарних лімфатичних вузлів N0 Немає ознак ураження регіонарних
лімфатичних вузлів
N1 Наявні метастази в регіонарних лімфатичних вузлах
М віддалені метастази
Mx Не досить даних для визначення віддалених метастазів
М0 Віддалені метастази не визначаються М1 Наявні віддалені метастази
pTNM Патоморфологічна класифікація
Категорії рТ, pN та рМ відповідають категоріям Т, N і М.
pN0 Матеріал для гістологічного дослідження після тазової лімфаденектомії повинен містити не мен- ше 10 лімфатичних вузлів
G Гістопатологічна градація
Gx Ступінь диференціації не може бути визначений
G1 Високий ступінь диференціації
G2 Середній ступінь диференціації
G3 Низький ступінь диференціації
G4 Недиференційована пухлина
|
Групування за стадіями |
|
|
Стадія 0 |
Tis |
N0 |
M0 |
Стадія ІА |
Т1а |
N0 |
M0 |
Стадія ІА1 |
Т1а1 |
N0 |
M0 |
Стадія 1А2 |
Т1а2 |
N0 |
M0 |
Стадія ІВ |
T1b |
N0 |
M0 |
Стадія ІВ1 |
T1b1 |
N0 |
M0 |
Стадія ІВ2 |
Tlb2 |
N0 |
M0 |
Стадія IІА |
Т2а |
N0 |
M0 |
Стадія IIВ |
T2b |
N0 |
M0 |
Стадія IIIА |
Т3а |
N0 |
M0 |
Стадія IIIВ |
Т1 |
N1 |
M0 |
|
Т2 |
N1 |
M0 |
|
Т3а |
N1 |
M0 |
|
Т3b |
Будь-яке N |
M0 |
СтадіяIVА |
Т4 |
Будь-яке N |
M0 |
Стадія IVВ |
Будь-яке Т |
Будь-яке N |
M1 |
81
а |
б |
в |
г |
д |
е |
Метастази в регіонарні лімфатичні вузли при стадії IА2 можливі у 8 % випадків. Рецидиви розвиваються у 4–6 % пацієнток. Лімфоваскулярна інвазія зменшує 5-річне виживання хворих з 98 до 89 %.
Лікування пацієнток зі стадією IА2 плоскоклітин- ного раку шийки матки полягає у радикальній гістер- ектомії з тазовою лімфаденектомією. Пацієнткам з не- реалізованою репродуктивною функцією можливо ви- конання конізації шийки матки у межах здорових тканин і тазової лімфаденектомії (зокрема, лапароско- пічним доступом).
Прогноз. Інвазія лімфоваскулярного простору не впливає на стадію, але її слід враховувати при визна- ченні плану лікування і прогнозу. Частота лімфовас- кулярного розповсюдження пухлини становить 4,4 % при глибині інвазії 1 мм і зростає до 19,7 % при інвазії від 3 до 5 мм.
«Забруднення» країв біопсійного матеріалу при ко-
Гінекологічна патологія
Рис. 3.27. Клінічні стадії раку ший- ки матки:
а — стадія ІВ (вузлове ураження шийки матки); б — стадія ІІА; в — стадія ІІВ (двобічне ураження пара- метріїв); г — стадія ІІІА (субмукозне ураження піхви); д — стадія ІІІВ (роз- повсюдження на стінку таза); е — ста- дія IVА (розповсюдження на сечовий міхур)
нізації шийки матки збільшує ризик розвитку інвазив- ного раку до 70 %, тимчасом як при «чистих» краях біоптату цей ризик не перевищує 5 %.
Ризик метастазів у регіонарні лімфатичні вузли (па- раметральні, затульні, загальні, внутрішні і зовнішні клубові, пресакральні та сакральні) при стадії ІА1 ста- новить лише 1,7 %, рецидиви можливі у 1 % жінок; вмирають від захворювання 0,2–0,5 % жінок.
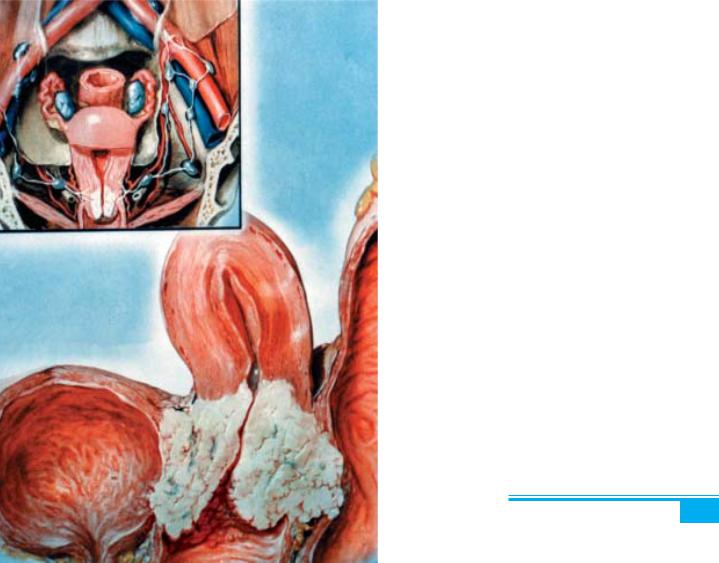
Інвазивний плоскоклітинний рак шийки матки.
Фактори ризику інвазивного плоскоклітинного раку шийки матки аналогічні таким для інтраепітеліальних неопластичних уражень (субтипи ВПЛ виявлені в усіх або майже в усіх випадках інвазивної карциноми).
Частота. Інвазивний плоскоклітинний рак шийки матки становить понад 85 % випадків інвазивної цер- вікальної карциноми. Середній вік пацієнток дорівнює 55 років, тобто майже на 20 років більше, ніж при
82
3. Шийка матки
|
5 |
|
1 |
6 |
|
|
||
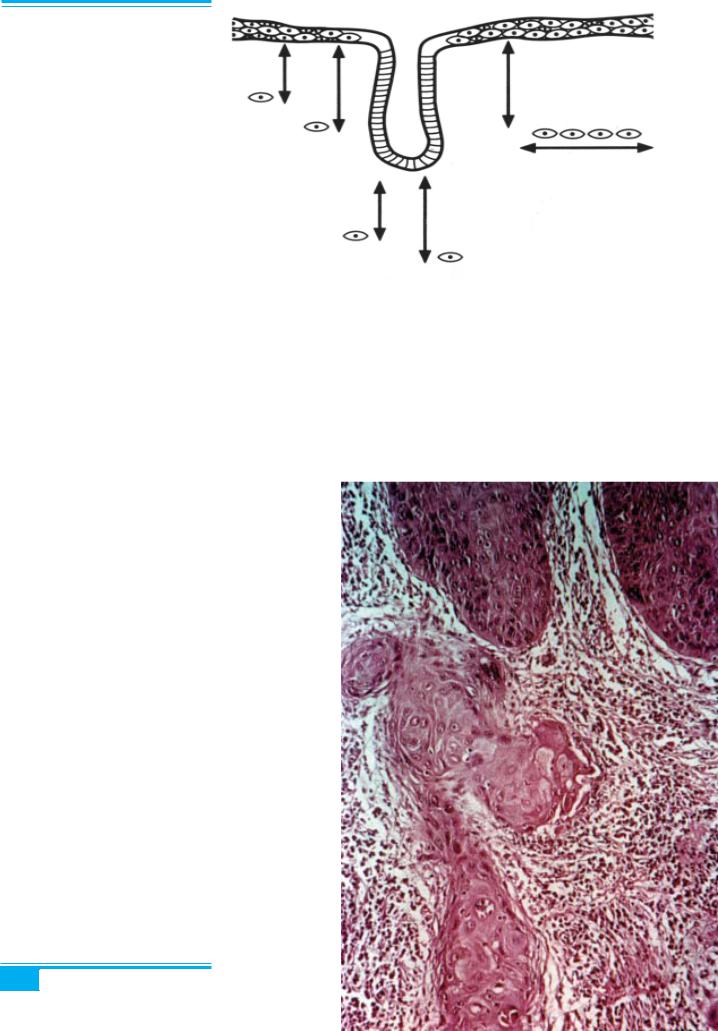
Рис. 3.28. Концепції мікроінвазив- |
3 |
|
ного раку шийки матки: |
||
|
||
1, 2 — Товариство гінекологічних |
|
|
онкологів (SGO): 3 мм від основи |
|
|
плоского або залозистого епітелію; |
|
|
3, 4 — FIGO стадія ІА1: мінімаль- |
|
|
на мікроскопічно доведена інвазія |
|
|
строми; |
|
|
5, 6 — FIGO стадія ІА2: інвазія не |
2 |
|
більше 5 мм вглиб від основи плоско- |
||
|
||
го або залозистого епітелію і не біль- |
4 |
|
ше 7 мм — ушир |
||
|
||
інтраепітеліальних плоскоклітинних ураженнях висо- |
лімфатичні вузли (рис. 3.36). Бочкоподібного вигляду |
|
кого ризику. Але близько 30 % випадків інвазивного |
шийка матки може набувати внаслідок дифузного ен- |
|
плоскоклітинного раку виявляються у жінок віком до |
дофітного росту пухлини (див. рис. 3.33). Локальне |
|
35 років. На відміну від CIN, частота інвазивного |
розповсюдження на тіло матки, параметрії, піхву ви- |
|
раку шийки матки в розвинутих країнах світу різко |
являється під час дослідження видаленого макропре- |
|
зменшилась протягом останніх 30 років завдяки впро- |
парату. |
|
вадженню скринінгових діагностичних програм (що- |
Гістопатологічне дослідження: найбільш частими |
|
річне обов’язкове цитологічне дослідження цервікаль- |
типами плоскоклітинного інвазивного раку шийки |
|
них мазків за Папаніколау). В країнах, де немає скри- |
матки є великоклітинний зроговілий (кератинізуючий) |
|
нінгових оздоровчих програм, рак шийки матки про- |
і незроговілий (некератинізуючий), але вони не мають |
|
довжує залишатися найбільш частим фатальним гіне- |
прогностичних відмінностей. Інколи плоскоклітинна |
|
кологічним захворюванням. В Україні в 90-ті рр. ми- |
|
|
нулого століття частота захворюваності становила |
|
|
17–18 випадків, у США — 8,9 на 100 000 населення. |
|
|
Клініка і діагностика. Маленькі пухлини звичайно |
|
|
є безсимптомними і виявляються за даними цитологіч- |
|
|
ного дослідження і (або) кольпоскопії. Симптомні пух- |
|
|
лини проявляються безболісними, повторними, часто |
|
|
посткоїтальними вагінальними кровотечами. При за- |
|
|
давнених стадіях хвороби спостерігаються болі, вагі- |
|
|
нальні виділення і кровотечі («симптоми смерті»), а та- |
|
|
кож ознаки ураження суміжних органів або лімфатич- |
|
|
них вузлів. Пухлина звичайно виявляється під час гіне- |
|
|
кологічного обстеження. Діагноз підтверджується да- |
|
|
ними біопсії. Сироватковий рівень антигену плоско- |
|
|
клітинної карциноми підвищений у60 % пацієнток, не- |
|
|
рідко є показником метастатичного ураження і може |
|
|
бути використаний в якості критерію ефективності |
|
|
лікування. Раковий ембріональний антиген (СЕА) і |
|
|
СА-125 також корелюють зі стадією пухлини, але є |
|
|
меншспецифічними. |
|
|
Маленькі пухлини звичайно локалізуються в зоні |
|
|
трансформації шийки матки. Вони можуть бути екзо- |
|
|
фітними (поліпоїдними або папілярними, рис. 3.31, |
|
|
3.32), ендофітними (рис. 3.33), виразковими (рис. 3.34) |
|
|
інфільтративними (рис. 3.35). Великі пухлини можуть |
|
|
розповсюджуватися на сечовий міхур, пряму кишку і |
|
|
Рис. 3.29. Карцинома in situ ший- |
|
|
ки матки з фокусом мікроінвазії. Гли- |
|
|
бина пенетрації пухлини в строму не |
|
|
перевищує 5 мм |
|
83
Гінекологічна патологія
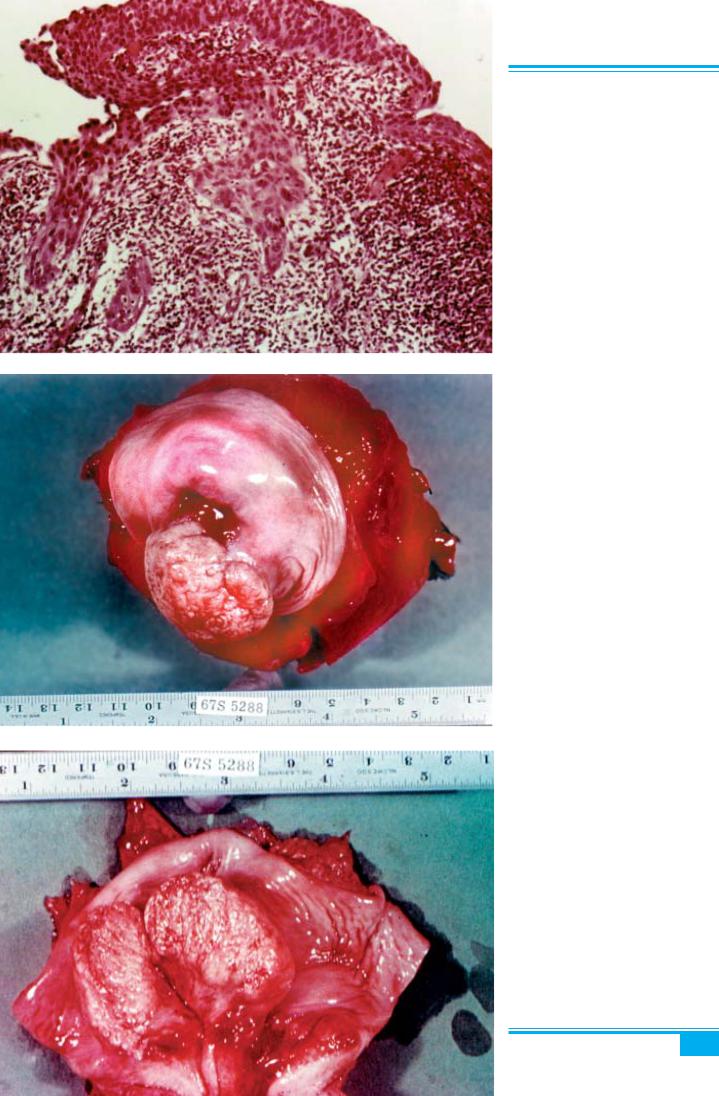
Рис. 3.30. Мікроінвазивний рак шийки матки. «Язики» інфільтратив- ного клітинного росту. Інтенсивна лімфоцитарна автоімунна реакція
Рис. 3.31. Екзофітний рак шийки матки
Рис. 3.32. Екзофітний рак шийки матки. На поверхні розрізу макро- препарату помітна інфільтрація при- леглих тканин
84

3. Шийка матки
Рис. 3.33. Ендофітний рак шийки матки: бочкоподібна шийка
Рис. 3.34. Виразковий рак шийки матки
Рис. 3.35. Інфільтративний рак шийки матки. Пухлина інвазує тіло матки і сечовий міхур
85
|
|
Гінекологічна патологія |
|
|
|
|
|
карцинома має домінуючий компонент дрібних клітин |
Зроговілий плоскоклітинний рак з виразними ВПЛ |
||
(дрібкоклітинний рак). |
рисами належить до бородавчастої плоскоклітинної |
||
Незроговілий плоскоклітинний рак характеризуєть- |
карциноми. Рідкісним високодиференційованим варі- |
||
ся відсутністю «перлів», хоча деякі клітини можуть |
антом зроговілого раку є верукозна карцинома. |
||
мати ознаки кератинізації. Ракові клітини є переваж- |
Диференційний діагнозпроводять з інтраепітеліаль- |
||
но великими, але значно варіюють за розміром і фор- |
нимиураженнямивисокогоступеняризику(лишечаст- |
||
мою. Вони звичайно зібрані у «гнізда», мають нечіткі |
кове заміщення залоз), світлоклітинною аденокарци- |
||
клітинні межі, круглі або овальні ядра з великозерни- |
номою (наявність цвяхоподібних клітин, значна кіль- |
||
стим хроматином і високий мітотичний індекс (рис. |
кість залозистих і папілярних структур), дрібноклітин- |
||
3.37). |
ною недиференційованою карциномою. В останньому |
||
Зроговілий плоскоклітинний рак містить кератинові |
випадкунакористьдрібноклітинного плоскоклітинно- |
||
«перли». Ознаки кератинізації переважно мають ве- |
го раку свідчить старший вік хворих, зв’язок з CIN |
||
ликі аномальні епітеліальні клітини з високим ступе- |
(62 % проти 0 %), імунореактивність до цитокератину |
||
нем плеоморфізму. Пухлинні клітини, зібрані у |
і негативність до нейроендокринних маркерів (62 % |
||
«гнізда» або широкі смуги, мають більш нерівні кон- |
проти 0 %), відсутність реактивності до ДНК ВПЛ 18 |
||
тури, ніж при зроговілому раку, еозинофільну цито- |
(64 % проти 40 %). |
||
плазму, ядрарізних розмірів, чіткі клітинні межі. Міто- |
Лікування інвазивного плоскоклітинного раку |
||
тичних фігур менше, ніж при незроговілому раку (рис. |
шийки матки стадії IА2, ІВ і IIА полягає у радикальній |
||
3.38). |
гістеректомії з білатеральною аднексектомією і тазо- |
||
Більшість пухлин, які належать до дрібноклітинно- |
вою лімфаденектомією (за Вертгаймом). У стадіях ІВ |
||
го раку, раніше класифікували як дрібноклітинний не- |
і ІІА проводять доопераційну внутрішньопорожнинну |
||
диференційований (нейроендокринний) рак. Дрібно- |
променеву терапію, хіміопроменеву терапію. За наяв- |
||
клітинний плоскоклітинний рак шийки матки характе- |
ності метастазів у лімфатичних вузлах або інвазії по- |
||
ризується наявністю зчеплених «гнізд» переважно |
над 5 мм показано післяопераційне дистанційне опро- |
||
дрібних відносно уніформних базофільних клітин з |
мінення. У IIВ і III стадіях проводиться поєднане про- |
||
ріденькою цитоплазмою, маленькими овальними або |
меневе лікування, яке може бути доповнено клубовою |
||
круглими ядрамиівисокимядерно-цитоплазматичним |
лімфаденектомією. У IV стадії виконується паліатив- |
||
співвідношенням (рис. 3.39). Клітини звичайно не ма- |
не лікування (дистанційне опромінення). |
||
ють ознак індивідуальної кератинізації й утворення |
Прогноз. Прогностичне значення мають клінічна |
||
«перлів»; оточеніряснимлімфоцитарнимінфільтратом. |
стадія; розмір і глибина пухлини, інвазія в лімфовас- |
||
|
кулярний простір, ураження параметріїв, стан тазових |
||
|
лімфатичних вузлів і ДНК-плоїдність пухлини. За ре- |
||
|
зультатами останніх досліджень, прогноз для дрібно- |
||
|
клітинного раку шийки матки не відрізняється від |
||
|
інших типів інвазивних плоскоклітинних карцином. |
||
|
Найважливішим прогностичним фактором є стадія |
||
|
хвороби. Так, 5-річне виживання для пацієнток з I ста- |
||
ЛІМФОГЕННЕ |
дією дорівнює 90–95 %, із II — 50–70 %, із III — близь- |
||
РОЗПОВСЮ- |
ко 30 % і з IV — менше 20 %. |
||
ДЖЕННЯ |
|||
При розмірі пухлини до 1 см і глибині до 5 мм |
|||
|
|||
|
5-річне виживання хворих становить 93 %, а при |
||
|
розмірі більше 3 см і глибині понад 10 мм — 60 %. |
||
|
Інвазія в лімфоваскулярний простір спостерігаєть- |
||
|
ся при стадії IВ у 50–70 % хворих, 5-річне виживання |
||
|
хворих у цих випадках становить 62 % (за відсутності |
||
|
інвазії в лімфоваскулярний простір — 85 %). |
||
|
Залучення у процес параметріїв є несприятливою |
||
|
прогностичноюознакоюнезалежновідураженнярегіо- |
||
|
нарних лімфовузлів. |
||
|
Ризик ураження лімфовузлів зростає з глибиною |
||
|
інвазії: близько 15 % при розмірі пухлини від 5,1 до |
||
|
10 мм і 25 % — від 10,1 до 15 мм. За відсутності ура- |
||
|
ження лімфовузлів 5-річне виживання дорівнює 77– |
||
РАК ШИЙКИ МАТКИ З ПРЯМИМ |
89 %, при ураженні 1–2 лімфовузлів — 55–70 %, |
||
більше двох — 39 %. Ураження парааортальних |
|||
РОЗПОВСЮДЖЕННЯМ НА СТІНКУ |
|||
ПІХВИ, СЕЧОВИЙ МІХУР І ПРЯМУ |
лімфатичних вузлів асоційовано з поганим прогнозом |
||
КИШКУ |
|||
|
і утворенням віддалених метастазів. |
||
Рис. 3.36. Інвазивний рак шийки матки з розповсю- дженням на стінку піхви, сечовий міхур і пряму кишку; лімфогенна дисемінація
86

3. Шийка матки
Рис. 3.37. Плоскоклітинний вели- коклітинний незроговілий рак шийки матки. Ізольовані кератинізовані клі- тини, відсутність кератинових «пер- лів». Клітини варіюють за розмірами; мітотичний індекс помірно підвище- ний
Рис. 3.38. Плоскоклітинний вели- коклітинний зроговілий рак шийки матки з утворенням «перлів». Домі- нують великі кератинізовані клітини з високим ступенем плеоморфізму; мітотичний індекс невисокий
Рис. 3.39. Плоскоклітинний дріб- ноклітинний рак шийки матки. Пере- важають уніформні маленькі базо- фільні епітеліальні клітини з високим ядерно-цитоплазматичним співвідно- шенням
87

Незалежним прогностичним фактором є плоїдність пухлини: ДНК-індекс 1,7 або менше — індикатор не- сприятливого прогнозу.
Рідкісні типи інвазивного плоскоклітинного раку шийки матки включають папілярну сквамозну карци- ному, папілярну перехідно-клітинну карциному, плос- коклітинно-перехідно-клітинну карциному, псевдосар- коматозний плоскоклітинний ракілімфоепітеліомопо- дібну карциному.
Аденокарцинома in situ (AIS), предиктор інвазив- ної аденокарциноми, становить лише 10 % ендоцерві- кальних аденокарцином, що, можливо, пов’язано з не- достатньою діагностикою. Аденокарциномаin situ, як і інвазивна аденокарцинома, асоційована з високою частотоювиявлення ВПЛ-антигенів (типи16, 18). Вона може передувати розвиткові інвазивної аденокарцино- ми і має схожі гістологічні риси.
Середній вік хворих — четвертий десяток життя (на 10–15 років менше, ніж при інвазивній аденокарци- номі). У 20 % пацієнток в анамнезі є CIN.
Захворювання звичайно є безсимптомним. Кольпо- скопічна картина може нагадувати таку при CIN. По- передній діагноз грунтується на даних цитологічного дослідження цервікальних мазків (диспластичні зало- зисті клітини, диспластичні плоскі клітини).
Частіше AIS виникає в зоні трансформації і є муль- тифокальною в 15 % випадків. Уражені залози часто перемішані з нормальними залозами; розподілення і конфігурація уражених залоз не відрізняються від та- ких у нормі. Епітелій зберігає циліндричну форму. Уражені залози відрізняються нерівним контуром, де- які можуть бути вивернутими. Характерною ознакою є відсутність стромальної інфільтрації. Спостерігають- ся втрата полярності клітин, інколи — нашарування циліндричних клітин змалігнізуючими ядерними риса- ми, тобто псевдостратифікація або стратифікація (рис. 3.40). Злоякісні клітини локально переміщують нор- мальнийендоцервікальний епітелій, інколиутворюють внутрішні решетоподібні або солідні структури, лінію інтрагландулярних чи поверхневих сосочків. Ураже- нийепітелійєтемнішим, ніжнормальний, ічітковідок- ремлюється від нього.
Ядра клітин збільшені, гіперхромні, орієнтовані
Гінекологічна патологія
перпендикулярно до просвіту залози, з великозернис- тимхроматиномівиразнимиядерцями. Спостерігають- ся численні нормальні й аномальні мітози, апоптозні тільця(переважновклітинах, розміщенихпоблизупро- світу залози). Цитоплазма уражених клітин є імуноре- активною до СЕА.
Найчастіше спостерігаються такі варіанти адено- карциноми in situ:
1)типовий ендоцервікальний тип (уражені клітини мають помірну кількість цитоплазми поблизу просвіту залозизрізнимвмістоммуцину);
2)інтестинальний тип (багаті на муцин келихо- подібні та інші клітини);
3)ендометріоїдний тип (відсутність клітинного му- цину).
До рідкісних варіантів аденокарциноми in situ на- лежатьвійчастааденокарцинома, аденосквамозна кар- цинома in situ, ендоцервікальна залозиста дисплазія.
Аденокарциномаin situ можеспівіснувати зплоско- клітинною CIN у 50–95 % випадків, а також з мікроін- вазивноюабоінвазивноюплоскоклітинною, аденосква- мозноюабоаденокарциномою. Ранняінвазивнакарци- нома може розвиватися в 10–45 % випадків.
Диференційний діагноз проводять з ендоцервікаль- ною залозистою гіперплазією, непухлинними залозис- тими ураженнями (трубна і трубно-ендометріоїдна ме- таплазія, реактивна атипія, Аріас-Стелли реакція, післяпроменева атипія, артефакт після електрокауте- ризації тощо).
Лікування аденокарциномиin situ полягає в гістер- ектомії або конізації шийки матки у межах здорових тканин.
Мікроінвазивна аденокарцинома (або рання інва-
зивна аденокарцинома) характеризується глибиною інвазії менше 5 мм від основи поверхні епітелію або об’ємом пухлини менше 500 мм3.
Середній вік хворих становить 39–44 роки — мен- ше, ніж у пацієнток з інвазивною аденокарциномою, але більше, ніж при аденокарциномі in situ.
Клініка і діагностика. Пухлина може бути безсимп- томною або проявлятися посткоїтальними кровотеча- ми. Кольпоскопічні та цитологічні дані ідентичні та- ким при аденокарциноміin situ.
Рис. 3.40. Аденокарцинома шийки матки in situ. Циліндричні клітини ви- стилають залози, відсутня стромаль- на інфільтрація. Ядра клітин розши- рені та гіперхромні, з численними мі- тозами. Псевдостратифікація цилінд- ричного епітелію
88
