
Гінекологічна патологія
.pdf
4. Тіло матки. Ендометрій
|
Таблиця 4.9 |
|
Фактори ризику раку ендометрія |
||
|
|
|
Збільшення ризику |
Зменшення ризику |
|
|
|
|
Стимуляціяестрогенами |
Овуляція |
|
Постменопаузальна замісна естрогенна терапія (в4– |
Терапія прогестинами |
|
8 разів) |
Комбіновані оральні контрацептиви |
|
Менопауза після 52 років |
||
Менопауза до 49 років |
||
Ожиріння (в 3–10 разів) |
||
Нормальна маса тіла |
||
Відсутність пологів в анамнезі (в 2–3 рази) |
||
|
||
Цукровий діабет (в 2,8 разу) |
|
|
Фемінізуючі пухлини яєчників |
|
|
Синдром полікістозних яєчників |
|
|
Терапія тамоксифеном раку молочної залози (понад |
|
|
2 роки) |
|
|
|
|
|
ретворюється на естрон, що призводить до збільшення екстрагонадної продукції естрогенів. Жінки, що не на- роджували, мають удвічі більший ризик розвитку раку ендометрія порівняно з тими, що народили 1 дитину і втричібільший— порівнянозжінками, щомають5 або більше дітей (табл. 4.9).
Частота й епідеміологія. Рак ендометрія є най-
більш частою злоякісною пухлиною жіночого гені- тального тракту: він діагностується в 1,3 разу часті- ше, ніж рак яєчників і вдвічі частіше, ніж рак шийки матки. Щорічно у США виявляється 36 100 нових ви- падків захворювання (у кожної з 50 жінок) і 6500 жінок щорічно вмирають від раку тіла матки. В Ук- раїні частота раку ендометрія становить 20–22 випад- ки на 100 000 населення (четверте місце у структурі онкологічної захворюваності).
Серед усіх типів раку ендометрія найчастішим є ен- дометріоїдний рак (аденокарцинома), що виявляється у 80 % випадків. Середній вік хворих дорівнює 57 ро- ків (50–65 років), проте 5 % хворих становлять жінки віком до 40 років.
Найрозповсюдженішим гістологічним типом раку ендометрія є аденокарцинома.
Стадіювання раку ендометрія базується на класи-
фікаціях FIGO (рис. 4.43) і TNM.
Клініка і діагностика. Безсимптомний рак ендомет- рія діагностується рідко. Найбільш частими скаргами хворих є аномальні маткові кровотечі (переважно в жінок у постменопаузі). Другим за частотою симпто- мом є лімфорея — рідкі водяві маткові виділення, які можуть чергуватися з кровотечами. Болі з’являються переважно на пізніх стадіях хвороби. Проростання пухлини в стінку сечового міхура призводить до по- яви симптомів циститу. Розвиток піометри супрово- джується гіпертермічним синдромом.
Діагноз базується на даних анамнезу, клінічних ме- тодів обстеження (збільшення розмірів матки спосте- рігається вже при ІІ–IV стадіях хвороби), даних соно- графії (нерівний контур, гіперехогенні включення, поліпоподібніструктури, збільшеннятовщиниендомет- рія понад 5 мм у жінок у постменопаузі), гістероскопії. У пацієнток з І стадією раку фізикальні методи дослі- дження не виявляють змін, інколи можливі сукроваті виділення з цервікального каналу, особливо після
Гістологічна класифікація первинного раку ендометрія
Типова ендометріоїдна аденокарцинома
Аденокарцинома зплоскоклітинними елементами (стара назва — «аденоакантома», «аденосквамоз- на карцинома»)
Серозна (серозна папілярна) аденокарцинома Світлоклітинна аденокарцинома Секреторна аденокарцинома Муцинозна аденокарцинома Плоскоклітинна карцинома
IIIC
IA
IIIA
IC
IB
IIA |
IIB |
IIIB
Рис. 4.43. Хірургічне стадіювання раку ендометрія (відповідно до класифікації FIGO)
119

Гінекологічна патологія
КЛАСИФІКАЦІЯ РАКІВ ЕНДОМЕТРІЯ ЗА СИСТЕМОЮ TNM І FIGO
TNM- |
FIGO- |
|
категорії |
стадії |
|
Т |
|
Первинна пухлина |
Тx |
|
Не досить даних для оцінки первинної пухлини |
Т0 |
|
Первинна пухлина не визначається |
Tis |
0 |
Карцинома in situ (преінвазивна карцинома, атипова гіперплазія з тяжкою клітинною |
|
|
атипією) |
Т1 |
І |
Пухлина обмежена тілом матки |
Т1а |
ІA |
Пухлина обмежена ендометрієм |
T1b |
ІB |
Інвазія менше ніж 1/2 міометрія |
T1c |
ІC |
Інвазія більше ніж 1/2 міометрія |
Т2 |
II |
Пухлина уражає тіло і шийку матки |
Т2а |
IIA |
Ураження лише ендоцервікальних залоз |
Т2b |
ІІB |
Інвазія в строму шийки матки |
Т3 |
III |
Пухлина розповсюджена за межі матки, але не виходить за межі таза |
і (або) N1 |
|
|
Т3а |
IIIA |
Пухлина проростає в серозний шар матки і/або в придатки; виявлення ракових клітин |
|
|
в асцитичній рідині чи перитонеальних змивах |
Т3b |
ІІІB |
Метастази в піхві |
N1 |
IIIC |
Метастази в тазові і/або в парааортальні лімфатичні вузли |
Т4 |
IV |
Пухлина розповсюджується за межі таза або проростає слизовий шар сечового міхура |
|
|
чи прямої кишки |
|
ІVA |
Пухлина інвазує слизовий шар сечового міхура і/або товстої кишки |
М1 |
IVB |
Віддалені метастази, включаючи інтраабдомінальні і/або пахвинні лімфатичні вузли |
N Регіонарні лімфатичні вузли |
G Гістопатологічна градація |
|
|||
Nx |
Не досить даних для оцінки стану |
G1 5 % або менше не плоскоклітинних і не мору- |
|||
|
регіонарних лімфатичних вузлів |
лярнихзразківсолідних клітинних угруповань |
|||
N0 |
Немає ознак ураження регіонарних |
G2 5–50 % не плоскоклітинних і не морулярних |
|||
|
лімфатичних вузлів |
зразків солідних клітинних угруповань |
|||
N1 |
Наявні метастази в регіонарних |
G3 понад 50 % не плоскоклітинних і не моруляр- |
|||
|
лімфатичних вузлах |
них зразків солідних клітинних угруповань |
|||
М Віддалені метастази |
|
|
|
|
|
Mx |
Не досить даних для визначення |
|
Групування за стадіями |
|
|
|
віддалених метастазів |
Стадія 0 |
Tis |
N0 |
М0 |
М0 |
Віддалені метастази не визначаються |
Стадія ІА |
Т1а |
N0 |
М0 |
М1 |
Наявні віддалені метастази |
Стадія ІВ |
T1b |
N0 |
М0 |
|
|
Стадія ІС |
T1c |
N0 |
М0 |
pTNM Патоморфологічна класифікація |
Стадія IIА |
Т2а |
N0 |
М0 |
|
Категорії рТ, pN та рМ відповідають категоріям |
Стадія IIВ |
T2b |
N0 |
М0 |
|
Т, N та М |
|
Стадія ІІІА |
Т3а |
N0 |
М0 |
pN0 Матеріал для гістологічного дослідження |
Стадія IIIВ |
Т3b |
N0 |
М0 |
|
після тазової лімфаденектомії повинен містити не мен- |
Стадія IIIС |
Т1 |
Nl |
М0 |
|
ше 10 лімфатичних вузлів |
|
Т2 |
Nl |
М0 |
|
|
|
|
Т3а, b |
Nl |
М0 |
|
|
СтадіяIVA |
Т4 |
Будь-яке N |
М0 |
|
|
Стадія IVB |
Будь-яке Т |
Будь-яке N |
М1 |
пальпації матки. При ураженні цервікального каналу виявляютьсязбільшенняшийкиматки, інфільтраціяпа- раметріїв, обмеження рухливості шийки матки. На- явність тазових метастазів (краще виявляються при ректальному дослідженні) або розповсюдження пухли- ни на піхву свідчить про задавнену стадію захворю-
вання. Остаточний діагноз визначається за результа- тами гістологічного дослідження ендометрія після біопсії або фракційного діагностичного вишкрібання матки.
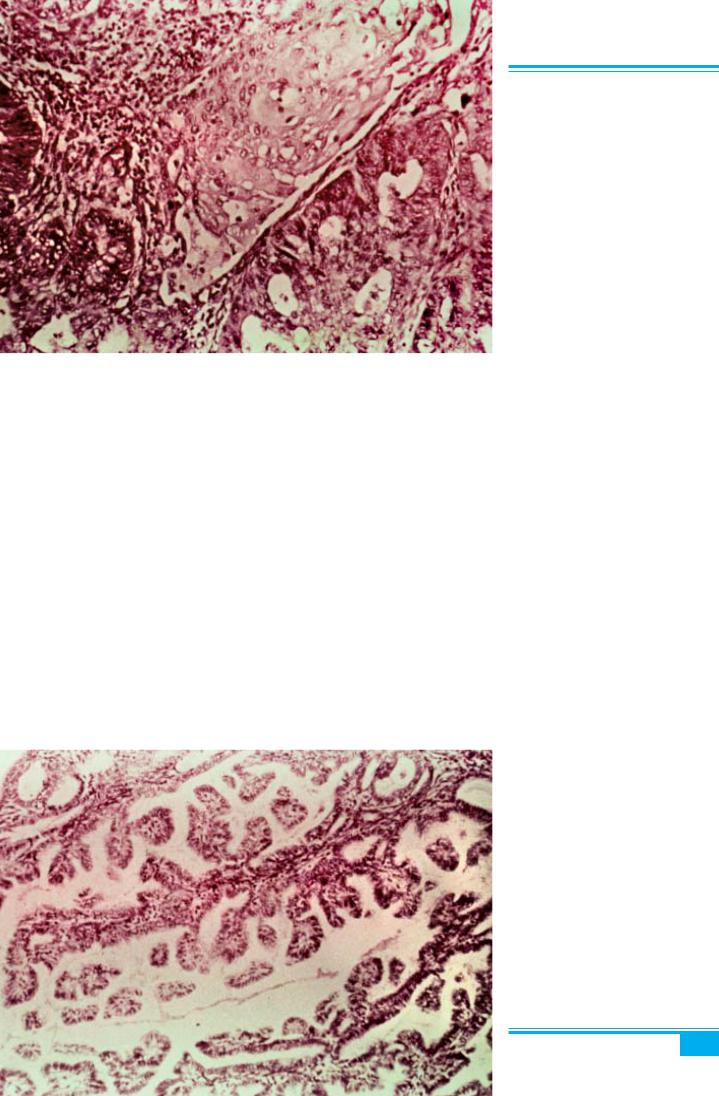
Макроскопічне дослідження: пухлина відрізняєть-
ся значною варіабельністю. Первинна аденокарцино-
120
4. Тіло матки. Ендометрій
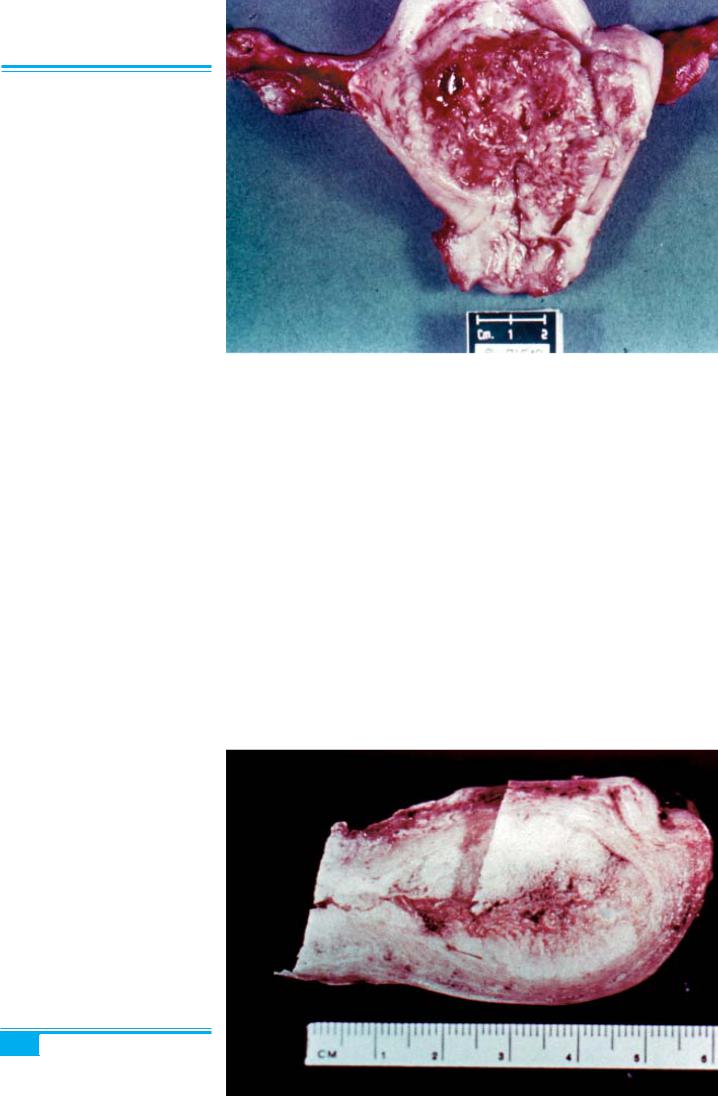
Рис. 4.44. Рак ендометрія (адено- карцинома)
ма може бути локальною, мультифокальною, дифуз- ною, виразковою, плоскою, вузлуватою, папілярною, солідною з осередками некрозів та геморагій. Пухли- на може розповсюджуватися на шийку матки, міомет- рій і очеревину. Екзофітні пухлини трапляються часті- ше, ніж ендофітні. Екзофітна пухлина звичайно росте на широкій основі, інколи у вигляді поліпа й нагадує цвітну капусту, що виповнює порожнину матки. Ендо- фітна пухлина схожа на виразку зі щільною основою.
Пухлина розповсюджується внаслідок проростан- ня нею стінки матки, розростання по всій порожнині матки до цервікального каналу і склепінь піхви. Гли- бина інвазії в міометрій є найважливішою діагностич- ною і прогностичною ознакою. Аденокарцинома в 2/3 випадків під час діагностики є розповсюдженою на більшу частину поверхні ендометрія (рис. 4.44). Ура- жений ендометрій сірий, крихкий на вигляд (рис. 4.45)
ізвичайно чітко відокремлений від нормальної ткани- ни. У деяких випадках при макроскопії ендометрій має звичайний вигляд (рис. 4.46).
Основний шлях метастазування раку ендометрія — лімфатичний (рис. 4.47). Регіонарними є навколомат- кові, крижові, затульні, клубові (загальні, внутрішні
ізовнішні) лімфовузли.
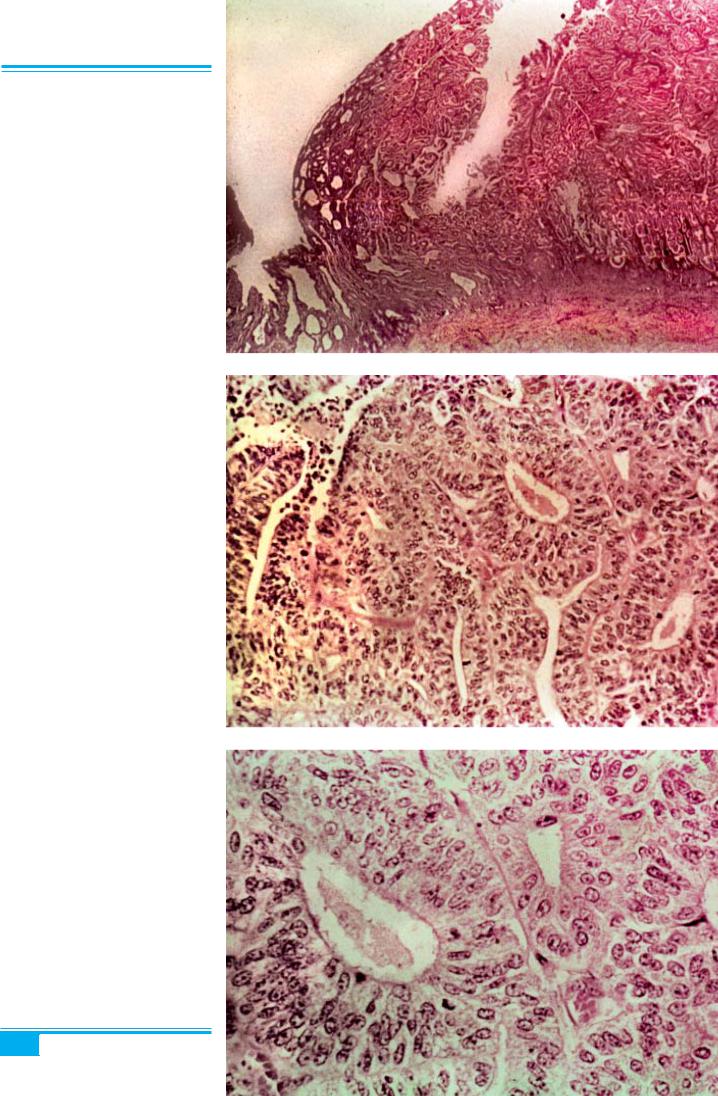
Гістопатологічне дослідження. При мікроскопічно-
му дослідженні ендометрій виглядає товстим, інвазія в міометрій часто є обмеженою (рис. 4.48). Загальними гістопатологічнимирисамиаденокарциномиендометрія є збільшення кількості залоз, їх скупчення («спина до спини») зутвореннямміжзалозистихмістківімайжепов- ною відсутністю строми. Може спостерігатися нагро- мадженняклітинусмугиімасинеправильноїформи.
Злоякісніклітинихарактеризуютьсяеозинофільною цитоплазмою, ядерними аномаліями (гіперхроматизм, плеоморфізм, ніжний або грубий хроматин, виразні ядерця), наявністю мітозів, часто аномальних. У про- світі залоз можна помітити ядерний детрит і клітини «гострого запалення».
Диференційний діагноз між атиповою гіперплазією і аденокарциномою ендометрія є складним і дуже су- перечливим. Вважають, що інвазивність (отже, і агре- сивність) пухлини визначається характером стромаль- ної відповіді на ураження залоз. Якщо пухлина інва- зує строму, розвивається десмопластична реакція. Ця стромальна відповідь, як і визначення кількості залоз, складності їхньої структури, виразності некрозів між залозами, дає додаткові можливості для виявлення справжніх злоякісних уражень.
Рис. 4.45. Аденокарцинома ендо- метрія. Сіра, крихка пухлинна ткани- на
121
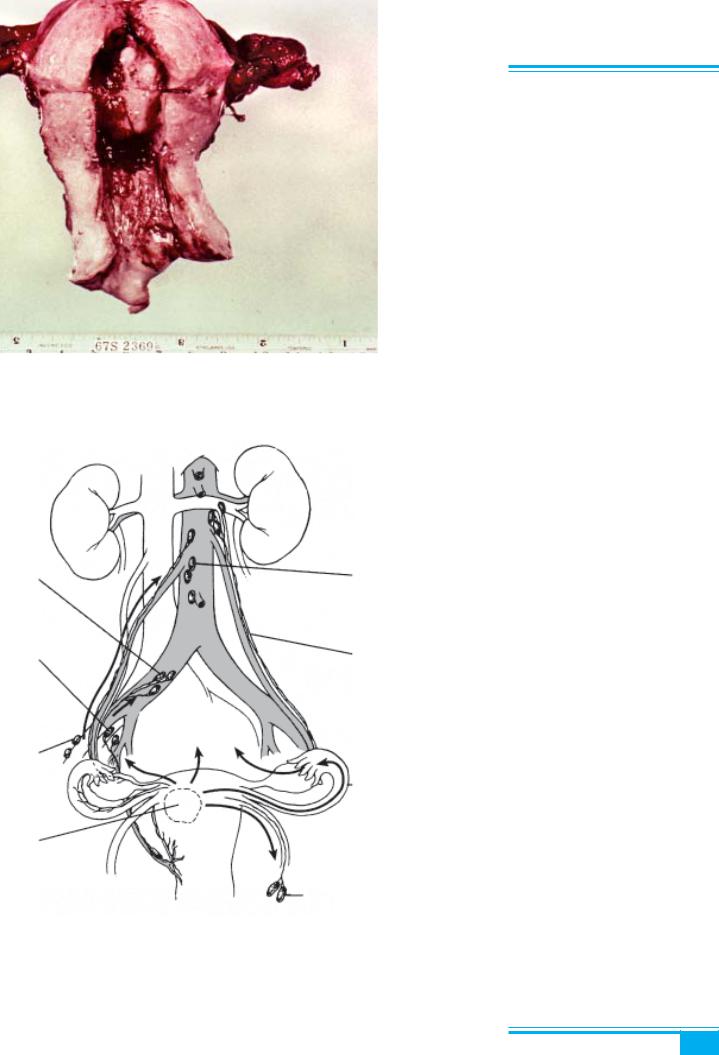
Рис. 4.46. Аденокарцинома ендометрія. В ендометрії немає макроскопічних змін
4 |
5 |
3 |
6 |
|
9
2
7
1
8
Рис. 4.47. Розповсюдження раку ендометрія:
1 — пухлина; 2 — зовнішні клубові лімфовузли; 3 — внутрішні клубові лімфовузли; 4 — загальні клубові лімфовузли; 5 — парааортальні лімфовузли; 6 — лійко- тазова зв’язка; 7 — транстубарне розповсюдження в че- ревну порожнину; 8 — пахвинні лімфовузли; 9 — інтра- абдомінальне розповсюдження
Гінекологічна патологія
Ендометріоїдна аденокарцинома нерідко розви-
вається на фоні гіперплазії ендометрія або внаслідок естрогенної стимуляції. Пухлина складається з труб- частих залоз, вистелених стратифікованим або псевдо- стратифікованим епітелієм.
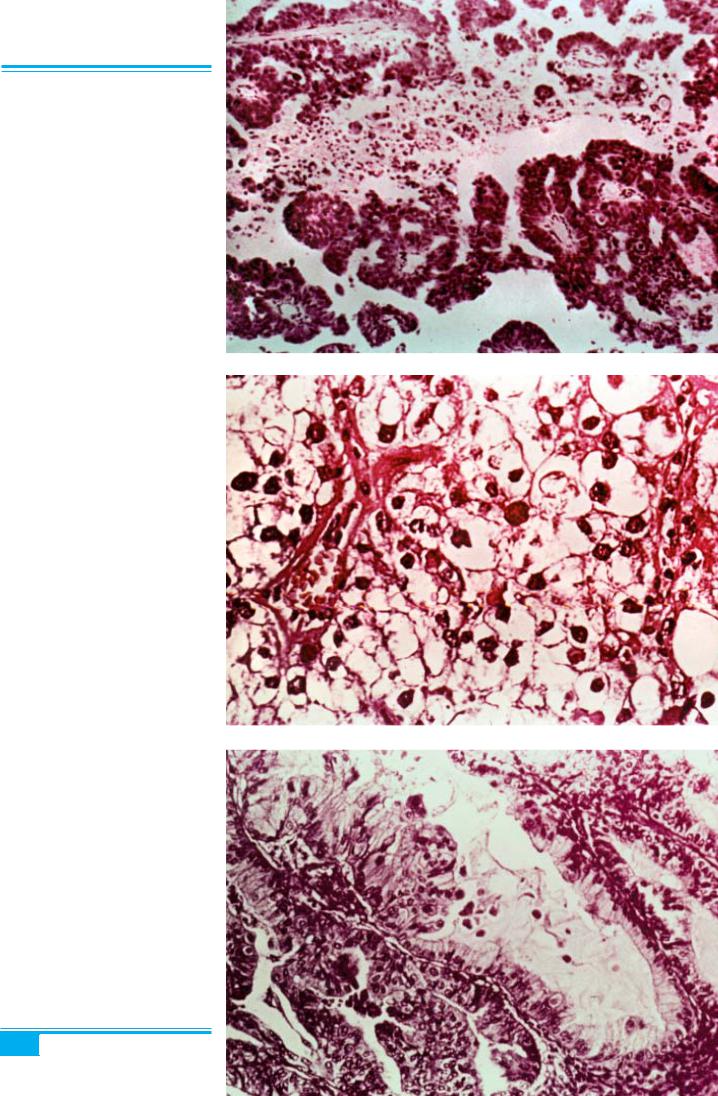
У разі високодиференційованої аденокарциноми
(І гістопатологічний ступінь) залози звичайно є ма- ленькими і відносно уніформними (рис. 4.49). Клітини великі, зкрупнимиовоїднимиядрамиівиразнимиядер-
цями (рис. 4.50).
Зменшення ступеня диференціації пухлини (по-
мірнодиференційована аденокарцинома, ІІ гістопатоло-
гічний ступінь) супроводжується скупченням залоз, які можутьматирозгалуженийабохвилястийвигляд, змен- шенням їх просвіту. Ядра клітин гіперхромні, непра- вильної форми (рис. 4.51).
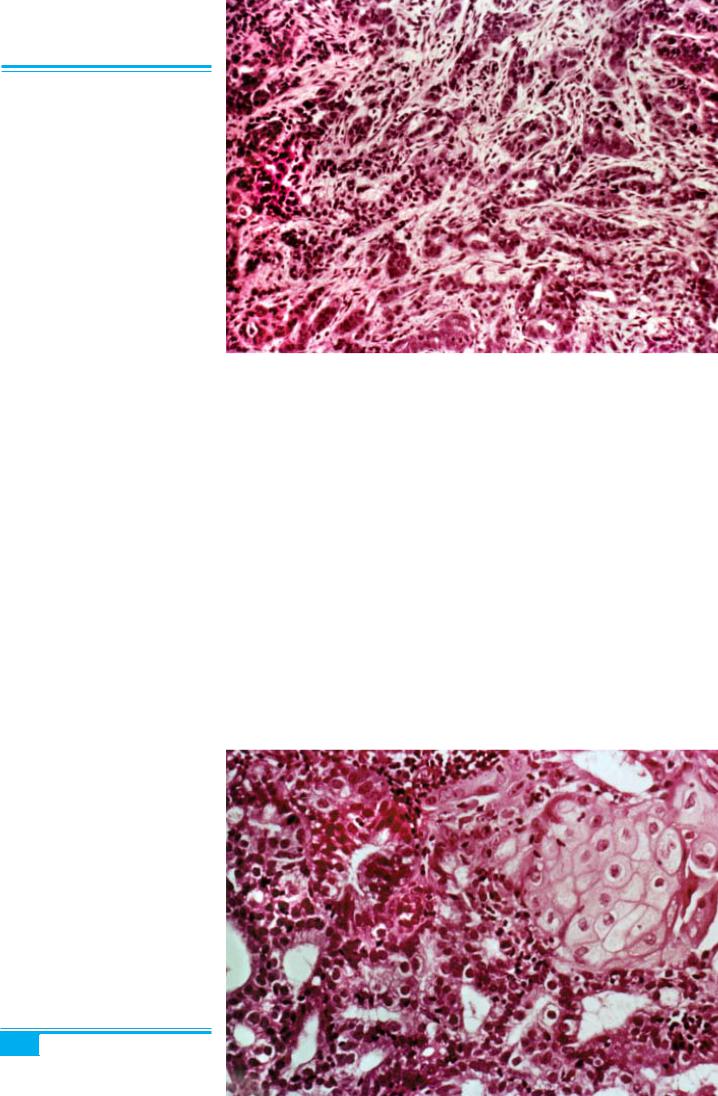
Низькодиференційована аденокарцинома ендомет-
рія (ІІІ гістопатологічний ступінь) характеризується скупченням клітин, які утворюють смуги або маси не- правильної форми (рис. 4.52). Внутрішньоклітинний муцин може виявлятися лише в кожному другому ви- падку.
Рідкісні варіанти ендометріоїдної аденокарциноми можуть містити клітини з оксифільною, світлою, бага- тою на глікоген або пінною, багатою на ліпіди цито- плазмою.
Диференційний діагноз. Аденокарцинома ендомет- рія, навідмінувідаденокарциноми шийкиматки, єіму- нопозитивною до віментину й імунонегативною до СЕА.
Лікування раку ендометрія полягає у радикальній гістеректомії з двобічною сальпінгоофоректомією і се- лективноютазовою(клубовою) лімфаденектомієюзпе- ред- та післяопераційним опроміненням за показання- ми (залежно від ступеня міометріальної інвазії й ура- ження лімфовузлів). Звичайно променеву терапію при- значають при інвазії понад 1/3 товщі міометрія (ІІ і ІІІ
гістопатологічний ступінь).
Прогноз. Найважливішимипрогностичнимиморфо- логічними рисами є гістопатологічний ступінь пухли- ни, глибина інвазії в міометрій, лімфатичний простір, розповсюдження налімфовузли, шийкуматки, придат- ки, позитивні змиви з очеревини. Розвиток аденокар- циноми на фоні існуючої гіперплазії ендометрія єспри- ятливою прогностичною ознакою (в більшості ви- падків спостерігається високий ступінь диференціації пухлини).
Імуногістохімічне дослідження. Рівень рецепторів стероїдних гормонів у аденокарциномі є нижчим, ніж в нормальному ендометрії. Найвища концентрація ес- трогенних і прогестеронових рецепторів відзначаєть- ся при високодиференційованих пухлинах (Ігістопато- логічний ступінь), найнижча — в низькодиференційо- ваних (ІІІ ступінь). «Рецепторпозитивними» є 65 % ви- падків раку ендометрія в І стадії, 50 % — в II стадії, 17 % — в III стадії і 0 % — в IV стадії.
Метастази в лімфатичних вузлах при І стадії вияв- ляються в 2 % випадків при високодиференційованій пухлині (І ступінь), в 11 % — при помірнодиференційо- ваній (ІІ ступінь), і у 27 % пацієнток — при низькоди- ференційованій аденокарциномі (ІІІ ступінь). П’ятирі- чне виживання хворих з I стадією хвороби дорівнює
74 %, з II стадією — 57 %, III стадією — 29 %, з IV
стадією — 9 %. Залежно від ступеня диференціації пух-
122
4. Тіло матки. Ендометрій
Рис. 4.48. Аденокарцинома ендо- метрія. Стовщення ендометрія, міо- метріальна інвазія
Рис. 4.49. Високодиференційований ендометріоїдний рак (аденокарцино- ма ендометрія). Чітко окреслені зало- зи
Рис. 4.50. Високодиференційована аденокарцинома ендометрія. Збіль- шення клітин, розширення ядер, ви- разні ядерця
123

лини, п’ятирічне виживання для І ступеня становить
81 %, ІІ ступеня — 74 %, III ступеня — 50 %.
При рецидивах проводиться гормонотерапія («Депо-провера», інші прогестини, хіміотерапія), але відповідь пухлини звичайно є слабкою.
Вважають, що надлишкова експресія мутантного гена-супресора пухлин р53 є важливим незалежним фактором ризику несприятливого прогнозу раку ендо- метрія. З допомогою інших молекулярних досліджень встановлено, що надлишкова експресія HER-2/neu он- когена відзначається в 10 % випадків раку ендомет- рія і може корелювати з поганим прогнозом, але не в усіх випадках. Важливим прогностичним фактором може бути також ДНК-плоїдність пухлини. Надмірна експресія МІВ і анеуплоїдія є предикторами несприят- ливого прогнозу.
Війчастозалозиста аденокарцинома — варіант ен-
дометріоїдної аденокарциноми (2,5–22 % випадків усіх ендометріоїдних аденокарцином). Пухлина може співіснувати з типовою ендометріоїдною аденокарци- номою і становити поверхневу частину цієї пухлини.
Гістологічне дослідження: війчастозалозиста аде-
нокарцинома характеризується наявністю довгих тон- ких сосочків з центральним фіброваскулярним ядром, вистелених циліндричними клітинами, якізмішанізен- дометріальними залозами. Пухлина звичайно є висо- ко- або помірнодиференційованою (І або ІІ ступінь).
Диференційний діагноз проводиться з папілярною серозною карциномою ендометрія, яка має більш аг- ресивний характер.
Прогноз як при типовій ендометріоїдній аденокар- циномі.
Аденокарцинома з плоскоклітинними елементами (аденосквамознакарцинома) становитьблизько20–25 %
випадків раку ендометрія. Ця пухлина має риси, подібні до типової ендометріоїдної аденокарциноми. Прогноз залежить не від кількості плоскоклітинних елементів, а від ступеня диференціації її залозистого компонента.
Гістологічне дослідження: пухлина містить як за-
лозисті, так і плоскоклітинні елементи (рис. 4.53, 4.54). Останні можуть варіювати від морул незрілих плоских клітин зі слабкими ядерними рисами до кератинізова- них клітин з чіткими межами, які утворюють «палісад»
Гінекологічна патологія
Рис. 4.51. Помірнодиференційова- на аденокарцинома ендометрія. Не- чіткий просвіт залоз, гіперхромні яд- ра неправильної форми
на периферії, з міжцелюлярними місточками, еозино- фільноюабосклоподібною цитоплазмою, зменшенням ядерно-цитоплазматичного співвідношення.
Варіантом цієї пухлини може бути аденокарцино- маздоброякісною плоскоклітинною метаплазією (аде- нокарциномазплоскоклітинною метаплазією, абоаде- ноакантома), яказвичайно євисокодиференційованою
(див. рис. 4.53).
Серозна папілярна аденокарцинома (серозна адено-
карцинома) звичайно є більш агресивною, ніж типова ендометріоїдна аденокарцинома. Її частота становить 1–10 % усіх випадків раку ендометрія. Ця пухлина ви- являється у жінок старшого віку (на 10 років старше, ніж пацієнтки з типовою ендометріоїдною аденокар- циномою) і звичайно не має зв’язку з гіперестрогенією і гіперплазією ендометрія. У 75 % випадків захворю- вання діагностується вже на III–IV стадії.
Гістологічне дослідження: пухлина характери-
зується утворенням розгалужених сосочків складної геометричної форми з товстим, нерідко гіалінізованим фіброваскулярним «ядром», вистелених кубоїдальни- ми еозинофільними клітинами (рис. 4.55). Сосочки не- рідко мають гребінцевоподібний апікальний край. Ядраклітинвідрізняютьсязначнимплеоморфізмом(ІІІ
ступінь) і великими ядерцями (рис. 4.56). Часто вияв- ляються відокремлені пучки епітеліальних клітин і пса- момні тільця (в 10–60 % випадків). У деяких випадках трапляються велетенські та цвяхоподібні клітини з не- звичайнимиядернимирисами.
Серозна папілярна карцинома ендометрія має тен- денцію до інвазії міометрія, судинних просторів, сероз- нихпокривів, апотімдоінтраперитонеального розпов- сюдження, подібно до раку яєчників. Ця пухлина вто- ринно може уражати яєчники, що інколи потребує ди- ференційної діагностики з синхронними або метаста- тичними пухлинами. Інколи необхідна диференційна діагностика з війчастозалозистою ендометріоїдною аденокарциномою. Вкожному другому випадку сероз- на папілярна карцинома є змішаною з іншими типами раку ендометрія, в тому числі з типовою ендометріоїд- ною аденокарциномою, війчастозалозистою або світ- локлітинною аденокарциномою.
Серозна папілярна аденокарцинома проявляє висо-
124
4. Тіло матки. Ендометрій
Рис. 4.52. Низькодиференційована |
|
аденокарцинома ендометрія. Виразна |
|
стромальна реакція |
|
ку частоту анеуплоїдії, експресії онкогенів (С-myc, |
падків), застосування в анамнезі тамоксифену або син- |
C-erb-2), надмірної експресії р53 і рідко містить естро- |
тетичних прогестинів. |
генні та прогестеронові рецептори. |
Макроскопічне дослідження: пухлина може нагаду- |
Лікування серозної папілярної аденокарциноми ен- |
вати поліп ендометрія. |
дометрія, крім радикальної гістеректомії з придатка- |
Гістологічне дослідження: світлоклітинна адено- |
ми і клубової лімфаденектомії, обов’язково повинно |
карцинома має трубчасто-кістозну, сосочкову або со- |
включати ад’ювантну хіміотерапію або опромінення. |
лідну структуру в різних комбінаціях і складається з |
Прогноз. Серозна папілярна аденокарцинома є |
різноманітних клітин. Це полігональні клітини з ряс- |
найбільш агресивною з усіх аденокарцином ендомет- |
ною, глікогенізованоюцитоплазмоюіцентральнимабо |
рія. Проте якщо пухлина обмежена лише ендометрієм |
ексцентричним ядром (рис. 4.57); цвяхоподібні кліти- |
(ІА стадія), виживання хворих може досягати 80 %. |
ни; полігональні клітини з оксифільною цитоплазмою; |
Змішана серозна папілярно-ендометріоїдна аденокар- |
сплощені клітини. Ядерні риси звичайно ІІ або ІІІ сту- |
циномамаєкращийпрогноз(п’ятирічневиживанняхво- |
пеня. Типовою ознакою пухлини є накопичення муци- |
рих становить 65 % проти 42 % у разі суто серозної |
ну в просвіті залоз. У кожному другому випадку мож- |
папілярної аденокарциноми). |
на помітити еозинофільні гіалінові краплі муцину в |
|
інтрацитоплазматичних вакуолях перснеподібних |
Світлоклітинна аденокарцинома становить 1–6,6 % |
клітин. Спостерігаються стромальна гіалінізація, на- |
випадків раку ендометрія. Середній вік хворих дорів- |
копичення мембранного матеріалу. Псамомні тільця |
нює 65 років. Основні клініко-гістологічні риси |
виявляються в 10 % випадків, звичайно в асоціації з |
подібні до таких при ендометріоїдній аденокарциномі |
сосочковоюструктуроюпухлини. Характернимєстро- |
ендометрія. Під час діагностики в 30 % випадків пух- |
мальнийлімфоплазмоцитарний інфільтрат. |
лина має II стадію або й більшу. Факторами ризику |
Інвазія в міометрій можлива в 80 % випадків, роз- |
розвитку світлоклітинної аденокарциноми ендометрія |
повсюдження в лімфатичний судинний простір — у |
вважають тазове опромінення (виявляється в 16 % ви- |
25 % хворих. |
Рис. 4.53. Аденокарцинома з доб- роякісною метаплазією (аденоаканто- ма). Фокуси доброякісного плоского епітелію серед клітин високодиферен- ційованої аденокарциноми
125
Диференційний діагноз проводять з серозною папі- лярною аденокарциномою, секреторною карциномою (має переважно залозисту структуру, циліндричні клітини з під’ядерними вакуолями і слабкі (І ступінь) ядерні риси); з ендометріоїдною аденокарциномою.
Прогноз звичайно гірший, ніж для типової ендомет- ріоїдної аденокарциноми. П’ятирічне виживання хво- рих для всіх стадій варіює від 34 до 75 %. Найважли- вішимпрогностичним факторомєстадіяхвороби, ата- кож наявність та ступінь міометріальної і лімфоваску- лярної інвазії. Рецидивні пухлини в 2/3 випадків ви- являють за межами таза (верхній відділ черевної по- рожнини, печінка, легені).
Секреторна аденокарцинома — рідкісний тип раку ендометрія, що звичайно є високодиференційованим. Клітинимістятьпід’ядерніабонад’ядернівакуолізгліко- геном. Таку«зовнішність» пухлинипояснюютьвпливом ендогеннихйекзогеннихпрогестагеннихстимулів.
Диференційний діагноз проводять із світлоклітин- ною аденокарциномою. Поведінка і прогноз типові — як для ендометріоїдної аденокарциноми.
Гінекологічна патологія
Рис. 4.54. Аденосквамозна карци- нома ендометрія. Плоскоклітинний і залозистий компоненти пухлини ма- ють злоякісні риси
Муцинознааденокарцинома становитьблизько10 %
випадків раку ендометрія і звичайно виявляється на I стадії. Вік хворих варіює від 47 до 89 років (середній вік — 60,2 років). Наводяться дані щодо асоціації цьо- го типу пухлини зі вживанням тамоксифену або синте- тичних прогестинів.
Гістопатологічне дослідження: характерною ри-
сою є домінуючий компонент клітин ендоцервікально- го типу з багатою на муцин цитоплазмою (рис. 4.58). У деяких випадках виявляється доброякісна муциноз- на метаплазія ендометрія. Пухлина звичайно високо- абопомірнодиференційована, зіскладноюзалозистою, решетоподібною, війчастозалозистою або війчастою структурою і, рідко, з фокусами мікрозалозистої гіпер- плазії. Типовими є кістозно розширені, наповнені му- цином залози зінфільтрацією нейтрофілами. Спостері- гається локальна стратифікація епітелію, втрата ядер- ної полярності. Фокуси помірної ядерної атипії чергу- ються з ділянками легкої атипії. Мітози є рідкісними. Міометріальна інвазія відзначається в 50 % випадків.
Імуногістохімічне дослідження: неопластичні клітини звичайно є імунореактивними до СЕА і вімен-
Рис. 4.55. Серозна папілярна кар- цинома ендометрія, високодиферен- ційована
126
4. Тіло матки. Ендометрій
Рис. 4.56. Серозна папілярна кар- цинома ендометрія, помірнодиферен- ційована. Десквамація клітин, гіпер- хромні ядра
Рис. 4.57. Світлоклітинна адено- карцинома ендометрія. Злоякісні пух- лини зі світлою цитоплазмою і цент- рально розміщеним ядром
Рис. 4.58. Муцинозна аденокарци- нома ендометрія. Клітини ендоцерві- кального типу
127

тину. Деякі пухлини виявляють імунореактивність до хромограніну, серотоніну, синаптофізину, нейронспе- цифічної енолази (NSE), гастрину і соматостатину.
Диференційний діагноз проводять з ендометріоїд- ноюкарциномоюзфокусамимуцину, мікрозалозистою гіперплазією, муцинозною метаплазією (більш виразні ознаки архітектурної і клітинної атипії, імунореак- тивність до СЕА при карциномі), з ендоцервікальною муцинозною аденокарциномою (дані кольпоскопії, гістероскопії, фракційного кюретажу). СЕА-позитив- ний і віментинпозитивний імунопрофіль свідчить на користь ендометріальної пухлини, тимчасом як СЕА- позитивний, віментиннегативний статус — на користь її ендоцервікального походження.
Біологічна поведінка пухлини і частота рецидивів подібні до таких при типовій ендометріоїдній адено- карциномі.
Плоскоклітинна карцинома — рідкісна пухлина ендометрія, яка становить близько 0,5 % випадків раку
Гінекологічна патологія
ендометрія і виявляється у віці 47–85 років (середній вік — 67 років).
У кожному третьому випадку під час діагностики захворювання вже має III або IV стадію. Предиктора- ми пухлини інколи можуть бути цервікальний стеноз, піометра, пролапс матки, розповсюджена плоско- клітинна метаплазія ендометрія, тазове опромінення в анамнезі. П’ятирічне виживання хворих дорівнює 80 % при I стадії, 20 % — при II стадії і 0 % — при IV стадії хвороби.
Макроскопічне дослідження: пухлина може нагаду-
ватиендометріоїдну карциному абомати«кондиломо- подібний вигляд». Критеріями діагностики є відсут- ністьсинхронної аденокарциноми, місцястикання пух- лини з плоским епітелієм шийки матки, конкурентно- го або попереднього плоскоклітинного раку шийки матки.
Більшість плоскоклітинних карцином ендометрія агресивні, алеінколитрапляютьсявисокодиференційо- вані пухлини, і навіть верукозна карцинома.
128
