
Гінекологічна патологія
.pdf
5. Мезенхімальні пухлини...
Розділ5. МЕЗЕНХІМАЛЬНІ ПУХЛИНИ МАТКИ
Мезенхімальні пухлини матки виникають з міомет- рія і ендометріальної строми. Міометрій починає роз- виток з латеральної частини мезодермальної стінки мюллерових проток, а ендометріальна строма розви- вається з їхньої медіальної частини, тобто ці дві тка- нини тісно споріднені. Отже, проліферативні розлади в одній тканині можуть бути подібними до таких в інших тканинах мезенхімного походження на всіх рівнях жіночого генітального каналу.
Повністю диференційований міометрій складаєть- ся переважно з гладких м’язових клітин, розташова- них у переплетених клубках і розділений приблизно на два шари. Гормональні впливи під час вагітності спри- яють додатковій диференціації міометрія, в якому роз- вивається виразна гіпертрофія гладких м’язових клітин, щопомітнанеозброєнимоком.
Після менопаузи м’язові клітини міометрія атрофу- ються. Тканина міометрія складається здебільшого з ацелюлярних ділянок, що містять переважно колаген, які чергуються з ділянками м’язових клітин. Цитоплаз- ма цих клітин зморщується так, що в клітинах залиша- ються тільки маленькі скупчені ядра.
Ендометріальна строма — це нещільна сітка, в якій розкидані клітини фібробластного типу. Межа ендо- метріальної строми з міометрієм є не лише анатоміч- но, але й фізіологічно нечіткою. Доведено, що кліти- ниміометрія диференціюються зіндиферентної строми вздовж цієї межі; цей процес триває майже до менопа- узи. Під дією естрогенного оточення базальний ендо- метрій (як залози, так і строма) може глибоко вроста- ти в міометрій, призводячи до розвитку аденоміозу. Функціонування цих ізольованих фокусів ендометрія може спричинити больовий синдром. Більшість пато- логічних процесів, які перебігають в ендометрії, мо- жуть розвиватися у цих осередках. Найважливішими з цих процесів є розвиток аденокарциноми в осеред- ках аденоміозу, що створює помилкове враження інвазії в міометрій і виникнення м’язової гіпертрофії (можливо, шляхом метаплазії), навколо фокусів аде- номіозу, що спричинює ріст аденоміоми.
Пухлини з гладкої м’язової тканини
Проліферативні процеси в гладких м’язових ткани- нахматкиєнадзвичайно частими. Лейоміомаматки— найрозповсюдженіша пухлина у жінок. Переважна більшість цих пухлин легко діагностуються хірургами іпатологами. Злоякіснатрансформаціялейоміомимат- ки в лейоміосаркому є рідкісною, але становить 1/3– 1/2 всіх сарком матки. Діагностичні проблеми вини- кають у тому разі, якщо доброякісні внутрішньомат-
кові пухлини набувають деяких рис, притаманних зло- якісним процесам (некрози, геморагії; на мікроскопіч- ному рівні — клітинна атипія, високий мітотичний індекс, щільна клітинна маса, нетипова диференціація клітин. Крімтого, проліферація гладком’язових клітин матки може бути асоційована з гладком’язовою про- ліферацією поза межами матки. В рідкісних випадках клінічно доброякісні пухлини гладких м’язових клітин можуть мати внутрішньосудинний компонент як у матці, такіпозаматкою(інтравенознийлейоміоматоз), або дифузно уражати матку (лейоміоматоз), або утво- рювати м’які м’язові вузли в легенях (доброякісна ме- тастазуюча лейоміома).
Лейоміома
Лейоміома, або міома матки (синоніми: фіброміо- ма, фіброма) — це доброякісна пухлина з гладком’я- зових клітин. Більшість лейоміом містять деяку части- ну фіброзної тканини, але її утворення вважають вто- ринним, внаслідок дегенерації гладком’язових клітин. У зв’язку з наявністю фіброзної тканини міоми часто називаютьфіброміомами, абофібромами.
Класифікація пухлин матки гладком’язового походження
I.Гладком’язові пухлини зі звичайною диференціацією Звичайна лейоміома, лейоміома з високим мітотичним індексом
Лейоміосаркома
II.Гладком’язові пухлини з незвичайною гістологічною структурою
Атипова лейоміома (симпластична лейоміома) Епітеліоїдна гладком’язова пухлина Міксоїдна строма Ліполейоміома Неврилемоподібна лейоміома
Лейоміома з «трубочками» або залозами
Лейоміома з доброякісними гетерологічними елементами
III. Пухлини з незвичайним ростом
Інфільтративна лейоміома, включаючи лейоміоматоз
Дисемінований перитонеальний лейоміоматоз Доброякісна метастазуюча лейоміома
Паразитична лейоміома Лейоміома з судинною інвазією
Внутрішньосудинний (інтраваскулярний) лейоміома- тоз
129
|
Нормальний |
||||
|
міоцит |
||||
Тригер пухлини |
|
|
|
|
? |
Генетичні фактори |
|
|
|
|
|
|
Соматична |
||||
|
мутація |
||||
|
|
|
Мутантний |
|
|
|
|
|
|
міоцит |
|
|
|
|
|
|
Індукція естрогенних рецепторів |
|
|
|
|
|
|
|
|
|
|
Естроген |
|
|
Індукція прогестеронових рецепторів |
|
Прогестерон |
|
|
|
Продукція фактора росту |
|
|||
|
|
|
|
|
|
|
|
|
|
Індукція фактора росту рецепторів |
|
|
|
|
|
|
|
|
|
|
|
|
|
Продукція позаклітинного матриксу |
|
|
|
|
|
|
Мітогенез |
|
|
|
|
|
|
|
|
|
|
|
|
|
Клональна експансія |
|
|
|
Міома
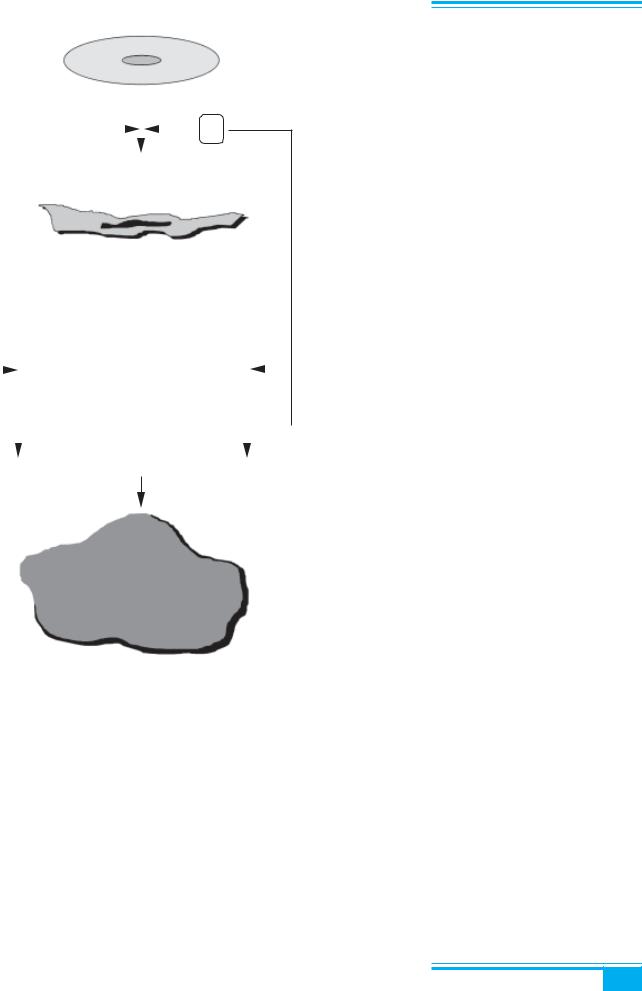
Рис. 5.1. Патогенез міоми матки
Частота. Лейоміома є найбільш частою пухлиною матки і таза. Вона виявляється у кожної четвертої жінки білої раси і кожної другої — чорної. За іншими даними, 20 % жінок віком понад 30 років мають міому матки. Розвиток пухлини припадає на п’ятий і, рідше, на четвертий десяток життя. Лейоміому діагностують у 75 % випадків усіх гістеректомій, причому в 30 % випадківсимптомнаміомаматкиєпервиннимпоказан- ням до операції.
Етіологія та патогенез. Відповіді на питання,
чому в однієї жінки розвивається міома матки, а у іншої — ні, сьогодні не існує. Певну роль у розвитку лейоміоми відіграє генетична детермінованість. Більшусхильністьдорозвиткулейоміомтаїхсимптом- ного або надмірного росту мають жінки, які не наро- джували.
Гінекологічна патологія
Доведено, що кожна лейоміома розвивається з однієї звичайної м’язовоїклітини (всіклітини походять від одного материнського міоцита). Міома кожної лю- дини є моноклональною. Вміст естрогенних і прогес- теронових рецепторів у міомі матки є вищим, ніж у прилеглому нормальному міометрії. Цитогенетичний аналіз виявив численні хромосомні аномалії в міомах. Приблизно 60 % міом мають нормальний каріотип, 40 % — аномальний каріотип зі значно зниженим вмістом ДНК. Згідно з сучасною гіпотезою, цитогене- тичні семантичні мутації в міомах матки часто асоцій- овані зі змінами залежності від стероїдних гормонів, які порушують потенціал росту м’язових клітин. Ініціація росту міоми включає складний каскад дії ок- ремих ініціаторів і промоторів пухлини. Початкова неопластична трансформація є наслідком соматичної мутації нормального міоцита в змінений (мутантний міоцит). Цясоматичнамутаціяіндукується мітогенним впливом прогестерону. Проліферація міоми є на- слідком клональної експансії і, можливо, включає ком- плексну взаємодію естрогенів, прогестерону і місцевих факторів росту (епідермального фактора росту, тром- бопластинового фактора росту) (рис. 5.1). Естрогени і прогестеронводнаковіймірієпромоторамиростуміо- ми.
Фактор, який відіграє роль тригера росту міоми, залишається невідомим. Але зрозуміло, що ріст міоми може бути керований за допомогою регуляції рівнів естрогенів і (або) прогестерону. Міоми матки рідко виникають до менархе; більшість пухлин зменшують- ся у розмірах після менопаузи відповідно до суттєвої редукціїрівняциркулюючихестрогенів. Міомиможуть збільшуватися під час вагітності і, інколи, при засто- суванні комбінованих оральних контрацептивів ізмен- шуватись після пологів. Міоми матки часто поєдну- ються зі стероїдзалежними станами, як-от: гіперплазія
іполіпи, а також рак ендометрія. Медикаментозна індукція гіпоестрогенного статусу спричинює змен- шення розміру міом. Жінки, що курять, мають віднос- ний дефіцит естрогенів і меншу частоту розвитку міом, хочанезавжди. Алебагатожінокмаютьмаленькілейо- міоми, які не виявляють ознак росту у відповідь на ви- сокий рівень циркулюючих естрогенів. Отже, відноси- ни між рівнями естрогенів, прогестерону і ростом міом є складними, відзначається гетерогенність гормональ- ної відповіді.
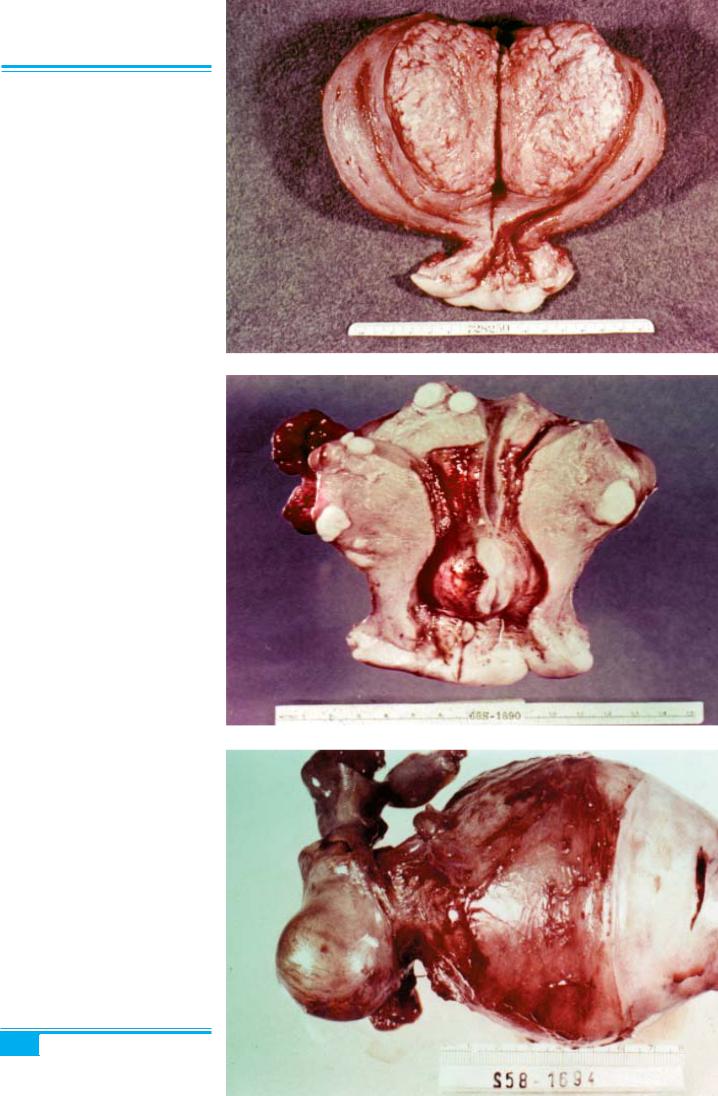
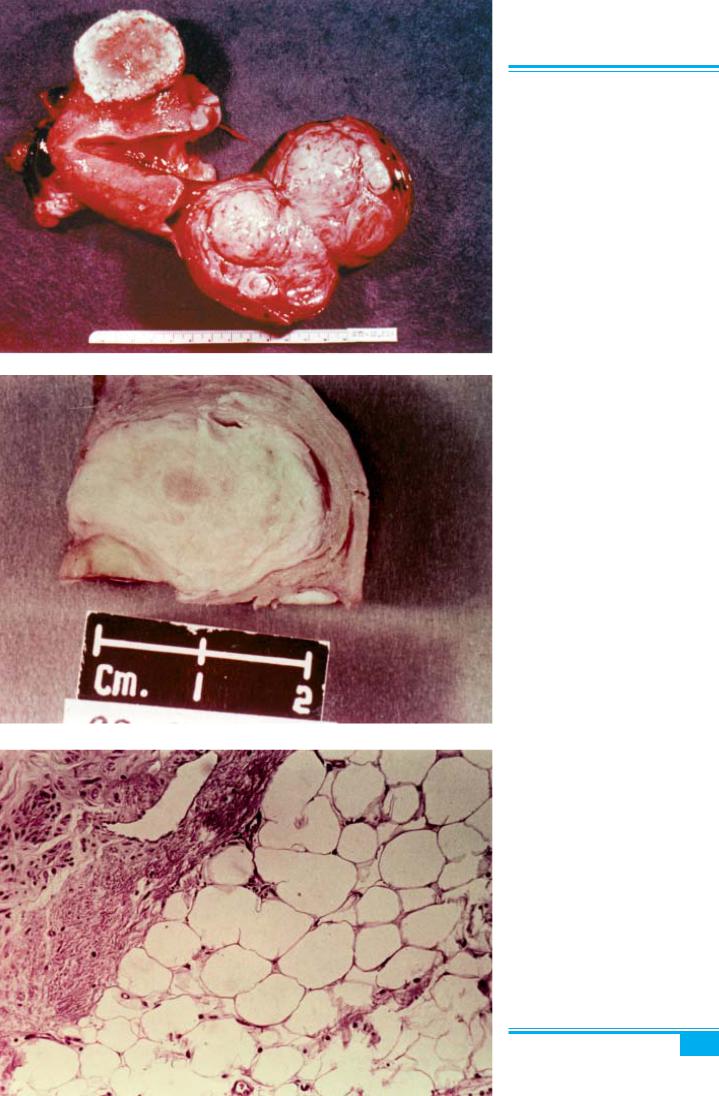
Клініка і діагностика. Лейоміома найчастіше ура- жає тіло матки (рис. 5.2). Міоматозні вузли можуть бути поодинокими, або, частіше (в 70–80 % випадків), численними (рис. 5.3). Приблизно 2–5 % цих пухлин розвиваються в шийці матки (рис. 5.4); інколи міоми виявляються в ділянці маткових труб і широких мат- кових зв’язок. Розміри лейоміоми можуть варіювати від мікроскопічних до багатовузлових пухлин масою понад 2,5 кг, що займають всю порожнину живота.
Приблизно кожна третя лейоміома є симптомною (збільшення розмірів матки, маткові кровотечі, анемія, дисменорея, болі, порушення функції сечового міхура
ікишоктощо). Порушенняживленняміоматозноговуз- ла (звичайно на «ніжці») або апоплексія (геморагічна клітинна міома при вагітності або застосуванні ораль- них контрацептивів) може супроводжуватися гострим болем, при розриві пухлини — ознаками внутрішньо- черевної кровотечі і подразнення очеревини.
130
5. Мезенхімальні пухлини...
Рис. 5.2. Лейоміома матки
Рис. 5.3. Лейоміома матки. Субсе- розна, інтрамуральна і субмукозна локалізація вузлів
Рис. 5.4. Лейоміома шийки матки
131
1
2
3
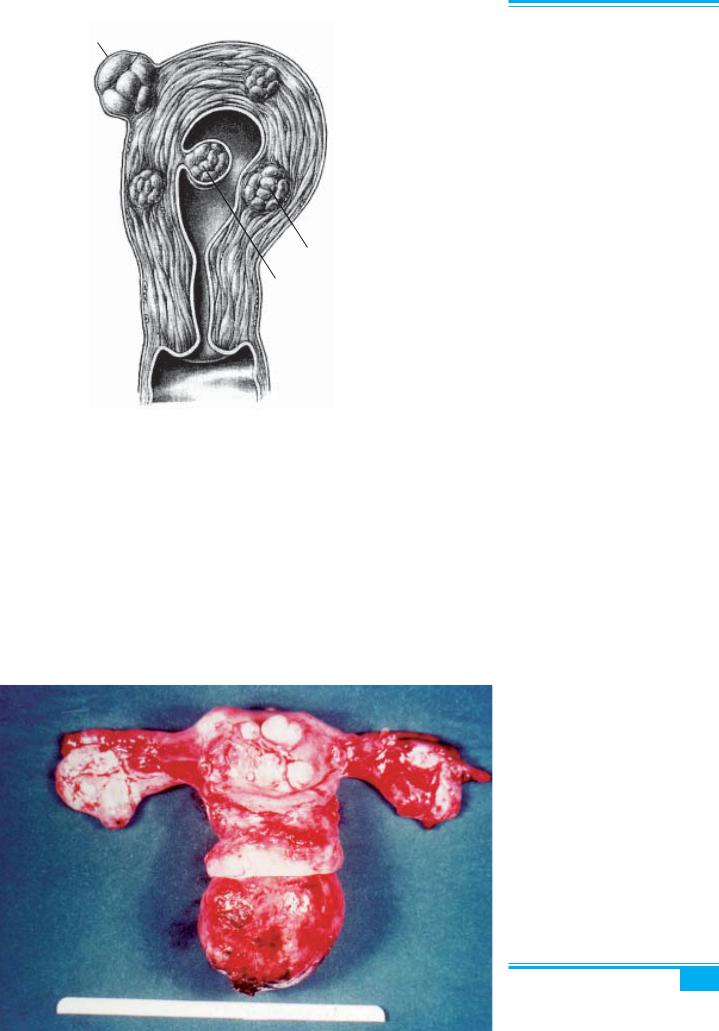
Рис. 5.5. Типова локалізація лейоміом:
1 — субсерозна; 2 — інтрамуральна; 3 — субмукозна лейоміома
За даними ультразвукових досліджень, 80 % міом не змінюються в розмірах протягом вагітності. Зрос- тання міоми під час вагітності в більшості випадків не супроводжується больовимсиндромом.
Звичайно більшість лейоміом розвивається з міо- метрія, починаючись як інтрамуральні міоми. При своєму рості вони залишаються прикріпленими до міо- метрія за допомогою ніжки різної ширини і товщини. Маленькі міоми є круглими, твердими, солідними пух- линами. Міометрій з краю зростаючої пухлини стис- нутий і утворюєпсевдокапсулу, завдяки якій існує мож- ливість консервативної міомектомії.
Гінекологічна патологія
Міоми класифікуються на підгрупи залежно від їх анатомічних взаємозв’язків і положення в шарах мат- ки. Три найчастіші типи лейоміом представлені інтра- муральними (міжм’язовими), субсерозними (підочере- винними) і субмукозними (підслизовими) пухлинами
(рис. 5.5).
У порожнину матки ростуть близько 5–10 % усіх лейоміом (субмукозні), які звичайно мають найбільш виразну клінічну симптоматику (аномальні маткові кровотечі, постгеморагічна анемія, безпліддя або ми- мовільнівикиднівнаслідокдеформаціїпорожнинимат- ки). Інколи субмукозна міома утворює ніжку і може «народжуватися» через матковий зів (матка «нама- гається» виштовхнути вузол — пролапс субмукозної лейоміоми) (рис. 5.6).
Субсерозні міоми надають матці горбистого конту- ру, що легко визначається при гінекологічному біма- нуальному дослідженні. Подальший ріст субсерозної міомиможепризводити доутворенняніжки(«міомана ніжці»). Цей тип міоми може спричинити порушення живлення матки (некроз) внаслідок перекручування ніжки міоматозного вузла. Клітини такої пухлини мо- жутьпереноситисяпокровоноснихсудинахвіншіорга- ни черевної порожнини (наприклад, у сальник) і утво- рювати в них так звані паразитичні міоми.
Рістміомивлатеральномунапрямкувідматкиможе призвестидоутвореннялейоміомиширокоїзв’язки, що може спричинити труднощі при диференційній діагно- стиці з пухлиною яєчника. Великі міоми широкої зв’яз- ки матки можуть порушувати уродинаміку верхніх се- чових шляхів (гідроуретер).
Макроскопічне дослідження: міома має світліший колір, ніж прилеглий міометрій, за рахунок посиленої проліферації гладком’язових клітин. Гладкі м’язові волокна зібрані в перехрещені клубки. Між ними роз- міщується фіброзна сполучна тканина в різній кіль- кості, особливо у напрямку до центру у великих пух- линах. Кількість фіброзної тканини пропорційна мож- ливостям атрофії міоми і дегенерації через деякий час.
На розрізі вузол міоми має перламутрово-білувате забарвлення, блискучу поверхню. Гладком’язова тка- нина трабекулярної або концентричної конфігурації.
Гістопатологічне дослідження: лейоміома утворе-
на витягнутими веретеноподібними клітинами з неви-
Рис. 5.6. Пролапс субмукозної лейоміоми
132

5. Мезенхімальні пухлини...
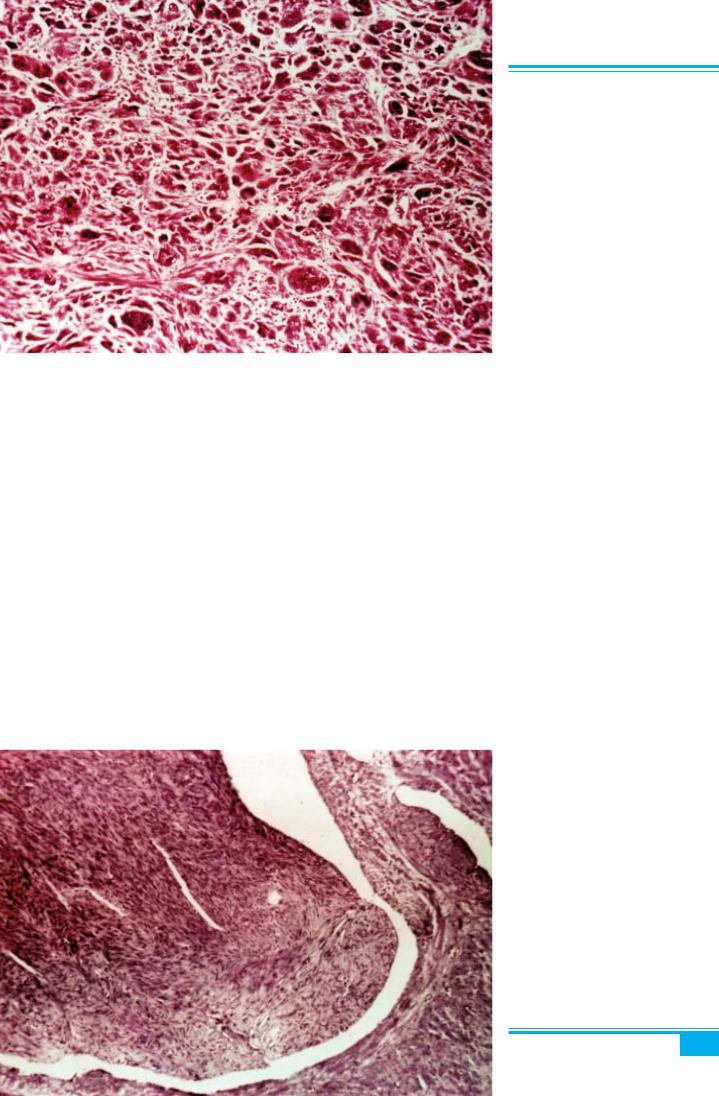
Рис. 5.7. Лейоміома матки. Пере- хрещені клубки веретеноподібних клітин з рясною еозинофільною ци- топлазмою. В клітинах наявні мітози
разною еозинофільною цитоплазмою і центральним блідим округлим або витягнутим ядром, які спліта- ються в перехрещені клубки (рис. 5.7, 5.8). У рідкіс- них випадках визначальною рисою клітин є ядерний «палісад» (шванномоподібна лейоміома). Гладком’я- зові клітини розділені різною кількістю колагену, вміст якого звичайно зростає з віком. Лейоміоми мо- жуть бути значно васкуляризовані за рахунок числен- них м’язових артерій, артеріол і вен. Між лейоміомою і прилеглим міометрієм існує чітка межа, що часом обмежує розповсюдження пухлини в суміжний міо- метрій.
Якщо ріст міоми випереджає можливості її крово- постачання, можуть розвиватися так звані дегенера- тивні зміни лейоміоми: гіалінова, міксоїдна, кістозна, жирова, червона, саркоматозна дегенерація, кальци- фікація, інфаркти і некроз (характерний для міом «на ніжці»).
Найбільш частою єгіалінова дегенерація міоми (ви- являється в 65–70 % усіх лейоміом). За даними гісто- логічного дослідження, гіалінізація представлена аце- люлярною, уніформноюеозинофільноюділянками(рис. 5.9). У зв’язку зі значною кількістю фіброзної тканини такі міоми часто називають фіброміомами.
Кістозна (гідропічна) дегенерація (накопичення рідини внаслідок набряку пухлини) часто асоційова- на з гіаліновою дегенерацією (рис. 5.10). Гідропічна дегенерація тканини навколо вузла міоми може симу- лювати інтравенозний лейоміоматоз.
Міксоматозна (міксоїдна) дегенерація міоми (15 %
випадків) інколи розвивається під час вагітності. Ву- зол набуває «желатинового» вигляду. Зіркоподібні пухлинні клітини відокремлені одна від одної внаслі- док накопичення рясного слабобазофільного, альціа- нофільного матеріалу. Чіткі клітинні межі дозволяють диференціювати міксоїдну дегенерацію доброякісної міоми від міксоїдної лейоміосаркоми.
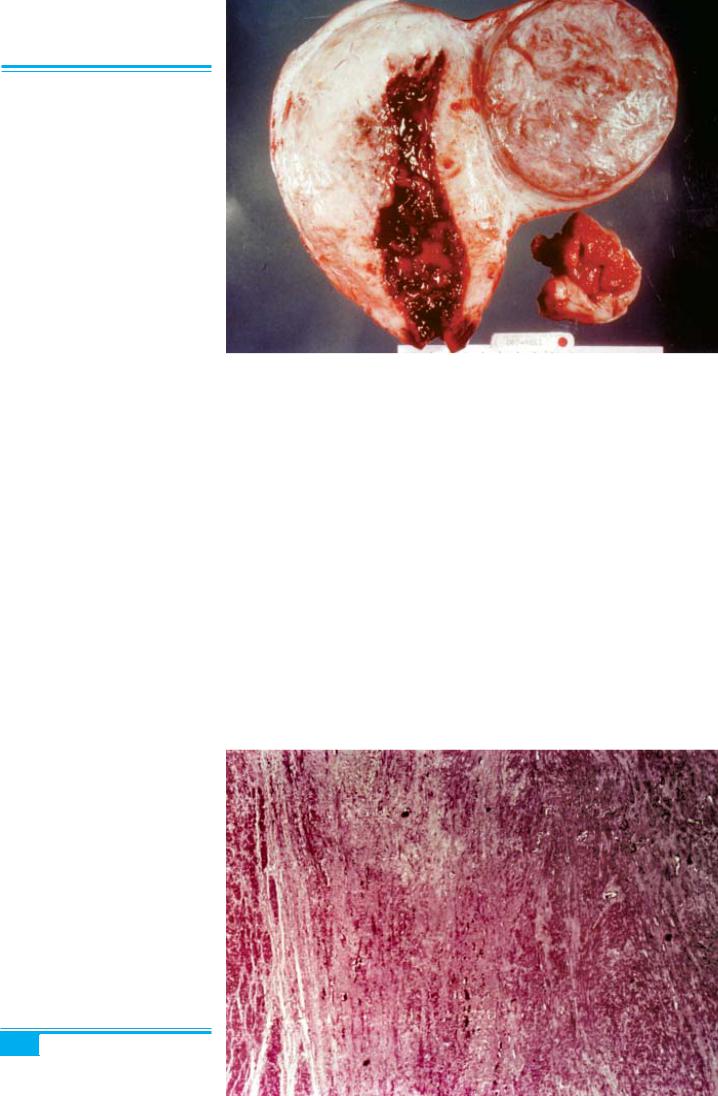
Червона дегенерація — некроз міоми, який виникає внаслідок порушення її кровопостачання (кровопоста- чання вузла міоми може здійснюватися за рахунок однієї артерії). Червоного кольору пухлина набуває внаслідок численних некрозів з крововиливами та на- ступнимгемолізом(рис. 5.11). Червонадегенераціяміо- ми в 5–10 % випадків відзначається під час вагітності (рис. 5.12) і, менш часто, під дією оральних контра- цептивів.
На фоні лікування гонадотропін-рилізинг-гормона-
ми вміомі матки спостерігаються виразні зміни. Кліти-
Рис. 5.8. Лейоміома матки. Верете- ноподібні гладком’язові клітини з ок- руглими ядрами
133

Гінекологічна патологія
Рис. 5.9. Гіалінова дегенерація лейо- міоми. Ацелюлярні, уніформні еози- нофільні фокуси сполучної тканини
Рис. 5.10. Кістозна дегенерація лейо- міоми. Накопичення рідини в пухлині
Рис. 5.11. Червона дегенерація лейо- міоми. Інфаркт вузла міоми з некро- зом
134
5. Мезенхімальні пухлини...
Рис. 5.12. Субсерозна лейоміома з червоною дегенерацією під час вагіт- ності
ни набувають нерівних контурів, утворюються ло- кальні гіперцелюлярні осередки, гіалінові некрози, масивнийлімфоїднийінфільтрат, відбуваютьсясудинні зміни (зменшення кількості судин, їх калібру, внутріш- ня гладком’язова проліферація, міксоїдні зміни, фібри- ноїдна дегенерація). Зменшуються індекс проліферації клітин (визначається з допомогою ядерного клітинно- го антигенного тесту) і кількість естрогенних і проге- стеронових рецепторів.
Розглядають два типи некрозів міоми матки.
Інфарктоподібний некроз, або інфаркт міоми («гіа-
ліновий некроз»), характеризується утворенням зони грануляційної абофіброзної тканини, якавідокремлює зонунекрозувідприлеглоїтканини. Виявляютьсяеози- нофільні маси, в яких можливі фокуси кальцифікації і геморагій (рис. 5.13). Такі некрози диференціюють від некрозів пухлинних клітин, що наявні в лейоміосарко- мах. Інфаркти в подальшому звичайно зазнають каль- цифікації.
Виразковий (ульцеративний) інфаркт характерний для виразкової поверхні субмукозної лейоміоми і містить численні запальні клітини, що оточують осе- редки некрозів із загиблими м’язовими клітинами і не- кротичнимдетритом.
Кальцифікація міоми (рис. 5.14) може бути розпов-
сюдженою, частковою і частіше виникає в постмено- паузі (10 % випадків).
За даними літератури, злоякісна трансформація міоми (саркоматозна дегенерація) може відбуватися в 0,3–0,7 % випадків. Але цей термін не є коректним, томущофакт малігнізуючої трансформації міом не до- ведений(можливо, наявнасинхроннаманіфестаціяміо- ми і саркоми).
«Апоплексія» лейоміоми (геморагічна клітинна лейоміома звичайно асоційована з вагітністю або вжи- ванням оральних контрацептивів) характеризується інтенсивною клітинною проліферацією невиразних, інколи мітотично активних м’язових клітин, які оточу- ють зіркоподібні зони минулих геморагій. Судинні по- рушення в міомах і прилеглому міометрії можуть включати міксоїдну дегенерацію і фіброз, серединну гіпертрофію, фібриноїдні некрози і тромбози.
Гетерологічні елементи лейоміом. Типова лейоміо-
ма може містити жир (так звана ліполейоміома) (рис. 5.15). Утакійпухлині єзріла жироватканина, осередки гіалінізації і розкидані гладком’язові волокна (рис. 5.16). Іншими гетерологічними елементами міоми мо- жуть бути кісткова (рідко), хрящова тканина, клітини
Рис. 5.13. Інфаркт лейоміоми. Го- могенні еозинофільні маси
135
Гінекологічна патологія
Рис. 5.14. Кальцифікація лейоміо- ми матки (вузол жовтого кольору)
Рис. 5.15. Ліполейоміома. Гетеро- логічна жирова тканина
Рис. 5.16. Ліполейоміома. Зони зрілої жирової тканини, фокуси гіа- лінізації, гладком’язові волокна
136

5. Мезенхімальні пухлини...
Рис. 5.17. Інфікування субмукозної лейоміоми матки
скелетних м’язів, трубчасті структури, вистелені мезо- теліальними клітинами.
Інфікування, звичайно бактеріальною флорою, ча- стіше зазнають підслизові вузли (нерідко з подальшою ульцерацією і некрозом — піоміома) (рис. 5.17).
Мікроскопічне дослідження: пухлина оточена за-
пальним інфільтратом з гістіоцитів, еозинофілів, нейт- рофілів, лімфоцитів і плазматичних клітин. Лейоміо- мазіщільнимлімфоїднимінфільтратом, поліморфізмом лімфоїдних клітин, наявністю гермінальних центрів потребує диференційної діагностики з лімфомою.
Клітинна лейоміома (висококлітинна лейоміома) —
за зовнішнім виглядом нагадує звичайну міому матки, але інколи може бути більш м’якою, «м’ясистою». На розрізі пухлина має рудувато-коричневе забарвлення, осередки некрозів і геморагій.
Гістологічне дослідження: пухлина має надзви-
чайно розвинену клітинну структуру (рис. 5.18). Ядра відносно уніформні, відсутня ядерна атипія, мітози виявляються рідко (4 мітотичні фігури в 10 полях зору). Клітинна лейоміома характеризується подібністю гістологічної картини з ендометріальни- ми стромальними пухлинами; інколи потребує дифе-
ренційної діагностики з ендометріальним стромаль- ним вузлом (чітко окреслена пухлина) або з сарко- мою ендометріальної строми (пухлина з нечіткими межами). На користь клітинної лейоміоми свідчать перехрещена волокниста структура, судини з товсти- ми стінками, витягнуті ядра, тріщиноподібні просто- ри, чітка межа з прилеглим міометрієм й імунореак- тивність до десміну.
Атипова лейоміома (лейоміома з атиповими ядра- ми, симпластична лейоміома) за будовою схожа на звичайну міому, але може мати жовтуваті або корич- нюваті ділянки, розм’якшення, кісти, міксоматозні зміни. Патогномонічною мікроскопічною рисою пух- лини є наявність локальних або мультифокальних ве- летенських клітин з еозинофільною цитоплазмою й атиповими (дивної форми, часточковими, мультиядер- цевими, гіперхромними, часто «забрудненими») ядра- ми (рис. 5.19). Мітотична активність є низькою по- рівняно з лейоміосаркомою (0–7 мітотичних фігур у 10 полях зору). Із лейоміосаркомою різниться також відсутністю клітинних некрозів. Анеуплоїдія і висо- ка активність МІВ-1 підтверджують діагноз лейоміо- саркоми.
Рис. 5.18. Клітинна лейоміома. Ви- сококлітинна структура пухлини, уніформні ядра, поодинокі мітози
137
Мітотично активні лейоміоми належать до групи звичайних лейоміом і характеризуються частотою мітозів від 4 до 20 (у середньому 5–9) у 10 полях зору. Клітинність пухлини є варіабельною, клітинна атипія слабка або зовсім відсутня, що відрізняє її від лейоміо- саркоми. Можуть траплятися інфарктоподібні та ви- разкові некрози і зони крововиливів. Мітотично ак- тивні лейоміоми часто є субмукозними і можуть бути асоційовані зсекреторноюфазоюменструального цик- лу, вагітністю або вживанням екзогенних гормонів.
Лікування міоми матки може бути консервативим і спрямованим на зменшення циркулюючих рівнів ест- рогенів і прогестерону (комбіновані оральні контра- цептиви, прогестини, агоністи гонадотропін-рилізинг- гормонів, медроксипрогестерон ацетат («Депо-прове- ра»), даназол, антипрогестерон RU-486 тощо) або опе- ративним (лапароскопічна або абдомінальна консер- вативна міомектомія, гістеректомія), в тому числі з пе- ред- і післяопераційною гормональною супресією рос- ту міоми.
Лейоміома з судинною інвазією трапляється рідко і є варіантом типової лейоміоми з мікроскопічним внутрішньосудинним ростом. Інколи пухлина може
Гінекологічна патологія
Рис. 5.19. Атипова лейоміома. Ядерний плеоморфізм, багатоядерні клітини
бути асоційована з доброякісними гладком’язовими вузлами в легенях («доброякісна метастазуюча лейо- міома»). Деякі випадки лейоміоми зсудинною інвазією можутьстановитипочатковустадіювнутрішньосудин- ного лейоміоматозу.
Внутрішньосудинний (інтравенозний) лейоміоматоз
(рис. 5.20) — рідкісний стан, що супроводжується рос- том міоми в тазових венах (пухлини-«спагеті»). Поза- матковерозповсюдження звичайновідбуваєтьсяувени широкої зв’язки матки, в 30 % випадків — у вагінальні та яєчникові вени. Близько 25 % пухлин можуть мігру- ватигематогеннимшляхомвбасейнпорожнистоївени, в серце, легені, тазові лімфатичні вузли — так звана
доброякісна метастазуюча лейоміома. Гістологічно пухлина має доброякісну гладком’язову структуру.
Дифузний матковий лейоміоматоз є рідкісним доб-
роякіснимзахворюванням, якехарактеризуєтьсясимет- ричним збільшенням розмірів матки внаслідок розвит- ку численних лейоміоматозних міометріальних вузлів, щозливаються. Цівузлиутворенітиповимидоброякіс- ними мітотично неактивними гладком’язовими кліти- нами.
Рис. 5.20. Внутрішньосудинний лейоміоматоз (інтраваскулярна лейо- міома). Наявність вузлових доброякіс- них м’язовоклітинних мас у венах матки
138
