
0873 / Детская хирургия проф. Лосев А.А
..pdf1.Боли и неприятные ощущения (анальный зуд, тяжесть, жжение в области заднего прохода и прямой кишки и боли в различных отделах живота).
2.Патологические выделения из прямой кишки (слизистые, кровянистые, смешанные).
3.Нарушение функции кишечника (запоры, поносы, смена запоров и поносов, учащенные позывы на низ и затруднения дефекации):
4.Наличие опухолевидного образования в области заднего прохода. Кровянистые выделения из прямой кишки — наиболее частый симптом при полипах, отмечается у 55% детей.
Диагноз полипа прямой кишки ставят на основании анамнеза и объективного обследования больного, которое включает наружный осмотр анальной области, пальцевое исследование прямой кишки, исследование ректальными зеркалами, ректороманоскопию, ирригоскопию, колоноскопию, скопию с биопсией, лабораторные методы исследования и, в частности, копрологические исследования. По показаниям иногда производят сочетанную колоно-лапароскопию.
Осмотр области ануса. Необходимо обратить внимание на состояние и окраску кожи. состояние слизистой оболочки анального кольца. Выявить наличие трещин, геморроидальных узлов, варикозных расширений вен в стадии тромбоза и рубцевания. В тех случаях, когда происходит выпадение полипа и ущемление его в анусе, можно определить характер этого образования.
Пальцевое исследование прямой кишки - широко распространенный и обязательный метод исследования, который позволяет определить состояние слизистой оболочки прямой кишки на расстоянии 10—11 см; а при бимануальном приеме осмотра даже 12—13 см от ануса.
Пальцевое исследование можно проводить в положении больного на коленях со слегка наклоненным вперед туловищем, в положении на левом боку, на корточках и бимануально в положении больного лежа на спине.
При пальцевом исследовании можно выявить наличие полипа или другого патологического процесса в прямой кишке, его величину, форму, консистенцию, подвижность, распространенность процесса, отношение к подлежащему отделу кишки, наличие патологических выделений в виде крови или гноя, оставляющих след на кончике пальца перчатки.
Лечение: Предложены как консервативные, так и различные хирургические способы лечения. Полипы из прямой кишки удаляют через ректоскоп.
ГЕМОРРОЙ - это заболевание, проявляющееся расширением вен нижнего отдела прямой кишки и заднего прохода. Являясь наиболее частым проктологическим заболеванием у взрослых, геморрой как болезнь у детей встречается редко и в основном в старшем возрасте. В норме у всех людей под слизистой оболочкой анального канала имеются геморроидальные
31

венозные сплетения, по своей структуре сходные с кавернозной тканью половых органов. Считается, что они играют значительную роль в удержании кишечного содержимого, обеспечивая полное смыкание анального канала при заполнении их кровью. Среди основных механизмов образования геморроя выделяют: варикозное расширение вен прямой кишки, сосудистая гиперплазия и
"сдвигание" слизистой оболочки прямой кишки со своего основания. В основном эти нарушения происходят в группах высокого риска, к которым относятся дети и подростки с наследственной предрасположенностью, страдающие запорами, выполняющие тяжелые физические нагрузки.
Для геморроя традиционно характерны два основных симптома - кровотечение и выпадение узлов из анального канала. При этом заболевании также отмечаются такие симптомы, как анальный зуд, чувство дискомфорта в анальном канале, выделения слизи. Выделяют острый (или тромбоз геморроидальных узлов, который проявляется увеличением и уплотнением геморроидальных узлов, болями в области заднего прохода, воспалением слизистой оболочки прямой кишки) и хронический геморрой (основными проявлениями являются эпизодические кровотечения и выпадение геморроидальных узлов). Кроме того, выделяют внутренний, наружный и комбинированный геморрой. Случаи типичной клиники геморроя для детского возраста являются редкими. В большинстве случаев родители обращаются к хирургу с жалобами на то, что у ребенка во время дефекации, а также при натуживании появляются узловатые выбухания вблизи заднего прохода. Весьма характерно отсутствие субъективных жалоб на боли или зуд, а также симптомов кровотечения или воспаления. У детей старшего возраста вначале возникает чувство инородного тела в анальном канале, затем зуд и жжение. Вскоре присоединяется боль, усиливающаяся во время дефекации. Один или несколько наружных геморроидальных узлов набухают, увеличиваются и воспаляются. Пальпация этой области резко
болезненна. Температура тела может повыситься до 38-38,5°С. Кровотечение обычно отсутствует. Диагностика геморроя относительно проста. Достаточно тщательно собранного анамнеза, наружного осмотра, пальцевого исследования и в некоторых случаях аноскопии (ректороманоскопии), чтобы поставить диагноз геморроя. Дифференциальный диагноз геморроя следует проводить с полипом прямой кишки, анальной трещиной, гемангиомой, парапроктитом.
32
Лечение геморроя. При начальных проявлениях геморроя назначают консервативное лечение(без операции). В комплекс консервативной терапии входят мероприятия по нормализации стула, предпочтительно с помощью продуктов, содержащих в больших количествах растительную клетчатку (пшеничные отруби, ламинария, микрокристаллическая целлюлоза) или слабительных препаратов типа Форлакс, Дюфалак. Назначают комбинированные ректальные свечи: Анузол, Ультрапрокт, Доксипрокт, Проктоседил и др. В случаях острого геморроя комплекс лечебных мероприятий состоит из назначения больному постельного режима, щадящей диеты, препаратов, нормализующих стул, холодные примочки в первые несколько дней. В редких случаях, когда консервативное лечение безуспешно прибегают к склерозирующей терапии, инфракрасной коагуляции, лигированию узлов латексными кольцами или оперативному их удалению (геморроидэктомии).
Перечень теоретических вопросов для итогового контроля модуля
1. Какие показатели клинических и лабораторных исследований (АД, пульса, общий анализ и биохимические исследования крови) свидетельствуют о геморрагическом синдроме и кровотечении в брюшной полости.
2.Назвите основные клинические проявления кровотечений из верхних и нижних отделов пищеварительной системы
3.Какие основные причины возникновения кровотечений из пищеварительной системы.
4.Дайте оценку желудочного содержимого и испражнений в зависимости от высоты источника кровотечения.
5.Назовите общие принципы лечения и остановки кровотечения.
6.Какие особенности контроля за клиническим теченим кровотечения из пищеварительного тракта, определите показания к хирургическому лечению.
7.Сформулируйте показания к консервативному и оперативному вмешательству.
Практические навыки.
1.Введение назогастрального зонда.
2.Временная остановка венозного кровотечения в/3 правого предплечья.
3.Временная остановка артериального кровотечения из с/3 бедра, капиллярного кровотечения внутренней поверхности левого предплечья.
4.Постановка клизмы ребенку 7 лет, с признаками кишечного кровотечения.
5.Определение шокового индекса.
6.Определение степени кровотечения по объективным данным.
7.Проведение поверхностной и глубокой пальпации живота.
33
Тема 2. Острые хирургические заболевания органов брюшной полости.
Конкретные цели:
1.Усвоить основной перечень хирургических воспалительных заболеваний органов брюшной полости у детей.
2.Усвоить основные клинические проявления и локальные симптомы воспаления органов брюшной полости.
3.Дифференцировать симптоматику воспалительных заболеваний органов брюшной полости, которые нуждаются в хирургическом вмешательстве.
4.Интерпретировать дополнительные методы исследования (рентгенологическое, ультразвуковое, пальцевое ректальное исследование), лабораторные анализы, лечебно-диагностическую лапароскопию.
5.Продемонстрировать особенности осмотра ребенка с хирургической патологией брюшной полости, определить локальные симптомы воспаления органов брюшной полости.
6.Проанализировать причинно-следственные связи возникновения воспаления органов брюшной полости и их осложнений.
7.Усвоить алгоритм действия врача при возникновении клиники воспаления органов брюшной полости.
8.Определить конкретные действия врача на догоспитальном этапе
иобщие принципы лечения больных детей с воспалением органов брюшной полости, которые нуждаются в хирургическом вмешательстве.
Острый аппендицит.
1. Актуальность проблемы.
а) Наиболее частая хирургическая патология брюшной полости у детей, при которой время определяет результат.
б) Количество диагностических ошибок на догоспитальном этапе составляет свыше 50-70%.
2.Морфофункциональные особенности органов брюшной полости
удетей.
а) «Пик» заболеваемости приходится на возраст от 7 до 12 лет (80 %), а у детей от 0 до 3-х лет заболевание встречается только в 3 % случаев. Это связано с воронкообразной формой червеобразного отростка (до 2-х лет); незначительным количеством лимфоидной ткани в стенке отростка (до 1 мес. фолликулов нет, первые 3 года - количество их небольшое, только в 3 года появляются реактивные центры); V. GERLACHI невыраженна или отсутствует в этом возрасте;стенка отростка тонкая, крипты невыражены; нервный аппарат незрелый.
34
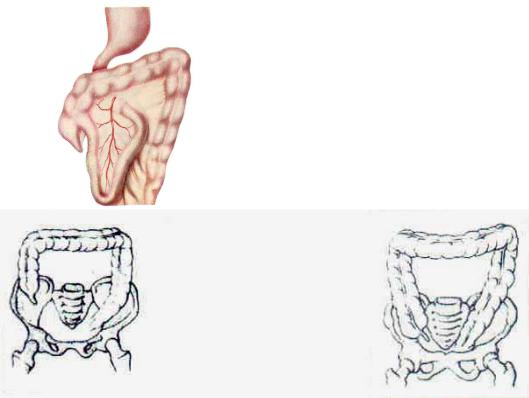
б) Особенности илеоцекального угла - только в 60 % случаев слепая кишка находится в подвздошной ямке, в других 40 % может быть: высокорасположенной, гипермобильной, расположенной слева.
в) Брюшная полость имеет относительно малые размеры, брюшине присущи слабые пластические качества, сальник короткий (только к 3 годам достигает уровня пупка).
Кроме того, у маленьких детей имеет место незрелость центральной нервной системы, что в совокупности обусловливает быстрое распространение гнойного процесса по брюшной полости и превалирование общих симптомов над локальными у детей младшего возраста.
3. Клинические формы (классификация Sprengel А. В. Русакова):
І) Простой - острый катаральный аппендицит - отросток выглядит гиперемированным, отечным.
ІІ) Деструктивный - флегмонозный аппендицит - отросток покрыт фибринозно-гнойным пластом, в брюшной полости есть гнойное содержимое; гангренозный аппендицит - на стенке отростка есть участки гангрены.
ІІІ) Перфоративный аппендицит - стенка отростка имеет перфоративное отверстие, содержимое в полости брюшины гнойный.
ІV) Осложненный: аппендикулярный инфильтрат, перитонит.
35
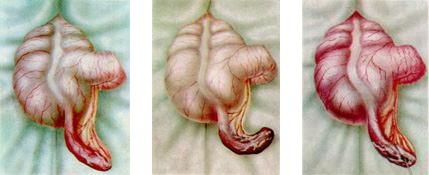
Рис. 2.1. Формы острого аппендицита: катаральный, флегмонозный, гангренозный
4. Этапы неотложных мероприятий при остром аппендиците:
-Осмотр на догоспитальном этапе. Определение локальных симптомов: Филатова, Ситковского, Кохера, Щоткина-Блюмберга, Образцова, Москаленко).
-Направление в хирургический стационар.
-Дополнительные методы диагностики. Пальцевое ректальное исследование, термометрия, измерение пульса, анализы крови, мочи. При необходимости УЗ-исследования.
-Общее обезболивание. Лапароскопическая или открытая аппендектомия: осмотр брюшной полости, исключение дивертикула Меккеля
ипатологии органов малого таза у девочек.
Диагностика острого аппендицита у детей разного возраста.
|
Дети старшего возраста |
Дети |
|
|
младшего |
||||
|
|
|
|
возраста. |
|
|
|
|
|
Жалобы |
Боль – |
появляется в |
Изменение |
поведения, |
|||||
|
области эпигастрия или пупка |
беспокойство ребенка, |
отказ |
||||||
|
и смещается |
в |
правую |
от еды, многократная рвота, |
|||||
|
подвздошную область, |
носит |
жидкий стул. |
|
|
|
|
||
|
постоянный ноющий характер, |
|
|
|
|
|
|
||
|
однократная рвота, отказ от |
|
|
|
|
|
|
||
|
еды. |
|
|
|
|
|
|
|
|
Объективное |
Субфебрильная |
|
Усиление |
|
|
крика, |
|||
исследование |
температура, |
тахикардия, |
подтягивание |
правой |
ноги, |
||||
|
локальная |
боль |
и |
отталкивание |
руки |
хирурга |
|||
|
напряжение мышц в правой |
при |
пальпации |
|
правой |
||||
|
подвздошной |
области, |
подвздошной |
|
|
области. |
|||
|
положительный |
симптом |
Осмотр |
во |
время |
сна - |
|||
|
Щеткина-Блюмберга. |
|
«тестообразное» |
напряжение |
|||||
|
|
|
|
мышц в правой повздошной |
|||||
|
|
|
|
области. |
|
Ректальное |
|||
|
|
|
|
исследование |
– |
|
боль, |
||
|
|
|
|
|
|
|
|
|
36 |
|
|
|
|
|
|
|
|
|
отечность, |
нависание стенки |
|
|||||
|
|
|
|
|
|
|
|
|
прямой |
кишки, |
наличие |
|
||||
|
|
|
|
|
|
|
|
|
инфильтрата. |
|
|
|
|
|
||
Лабораторные |
|
Лейкоцитоз – 9 – 14 Г/л, |
Лейкоцитоз |
– |
12 |
– |
25 |
|
||||||||
исследования |
|
сдвиг лейкоцитарной формулы |
Г/л, сдвиг лейкоцитарной |
|
||||||||||||
|
|
|
|
влево. |
|
|
|
|
формулы влево. |
|
|
|
|
|
||
|
|
|
|
|
|
|
|
|
Анализ мочи - белок, |
|
||||||
|
|
|
|
|
|
|
|
|
лейкоцитурия, |
единичные |
|
|||||
|
|
|
|
|
|
|
|
|
эритроциты. |
|
|
|
|
|
||
|
|
|
|
|
|
|
|
|
Копрограмма |
– |
слизь, |
|
||||
|
|
|
|
|
|
|
|
|
единичные |
лейкоциты |
и |
|
||||
|
|
|
|
|
|
|
|
|
эритроциты. |
|
|
|
|
|
||
|
Диагностика атипичных форм острого аппендицита. |
|
|
|
|
|
||||||||||
|
|
|
|
|
|
|
|
|
||||||||
|
|
|
Ретроцекальное |
Тазовое |
|
Подпеченочное |
|
Левостороннее |
||||||||
|
|
|
расположение |
|
расположение |
расположение |
|
расположение |
||||||||
|
Жалобы |
|
Боль в |
правом |
Боль |
внизу |
Боль в правом |
|
Боль |
в |
левой |
|||||
|
|
|
фланке, |
|
|
живота |
над |
подреберье, |
|
половине |
|
|
||||
|
|
|
поясничной |
|
лобком, |
|
многократная |
|
живота, |
|
|
|||||
|
|
|
области справа, |
иррадиация в |
рвота, симптом |
|
однократная |
|||||||||
|
|
|
иррадиация |
в |
половые |
|
Ортнера |
|
|
рвота |
|
|
|
|||
|
|
|
половые |
|
|
органы |
|
|
|
|
|
|
|
|
|
|
|
|
|
органы, |
|
|
дизурические |
|
|
|
|
|
|
|
|
||
|
|
|
дизурические |
|
явления, |
|
|
|
|
|
|
|
|
|
||
|
|
|
явления |
|
|
частый |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
жидкий стул |
|
|
|
|
|
|
|
|
|
|
Объектив- |
|
Резкая |
боль |
и |
Ректальное |
Боль |
и |
|
Боль, |
|
|
|
|||
|
ное |
|
напряжение |
|
исследование |
напряжение |
|
напряжение |
||||||||
|
исследова- |
|
мышц |
|
в |
– |
боль, |
мышц в правом |
|
мышц |
в |
левой |
||||
|
ние |
|
поясничной |
|
нависание, |
подреберье, |
|
половине |
|
|
||||||
|
|
|
области справа. |
отечность |
положительный |
|
живота, |
|
|
|||||||
|
|
|
|
|
|
|
стенки прямой |
симптом |
|
|
положительный |
|||||
|
|
|
|
|
|
|
кишки |
|
Щеткина- |
|
|
симптом |
|
|
||
|
|
|
|
|
|
|
|
|
Блюмберга. |
|
Щеткина- |
|
|
|||
|
|
|
|
|
|
|
|
|
|
|
|
Блюмберга. |
||||
|
Лаборатор |
|
Анализ |
мочи |
- |
Анализ |
мочи |
|
|
|
|
|
|
|
|
|
|
-ные |
|
лейкоцитурия |
|
– лейкоциты, |
|
|
|
|
|
|
|
|
|||
|
исследова- |
|
|
|
|
|
эритроциты, |
|
|
|
|
|
|
|
|
|
|
ния |
|
|
|
|
|
плоский |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
эпителий. |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Копрограмма- |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
слизь, |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
эритроциты |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
лейкоциты |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
37 |
|
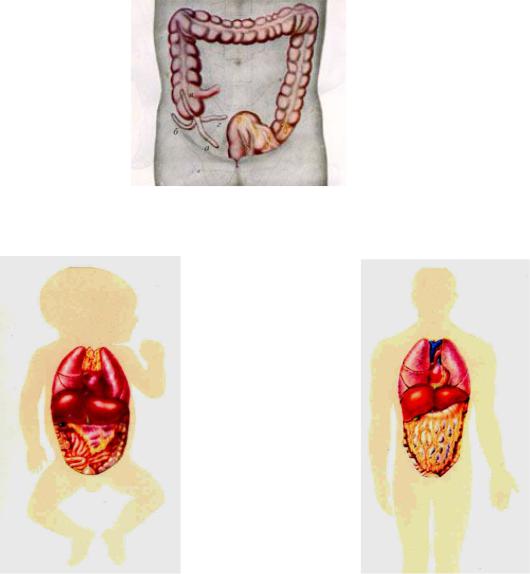
Самое распространенное хирургическое заболевание в детском возрасте – острый аппендицит. С ним приходится встречаться не только детским хирургам, но и педиатрам, хирургам общего профиля, врачам скорой помощи, и врачам любой другой специальности. Диагностические трудности при остром аппендиците у детей связаны с особенностями реактивности детского организма, относительной незрелостью ЦНС, частым атипичным расположением червеобразного отростка, особенностями его строения.
Как и взрослые хирурги, детские хирурги пользуются классификацией Sprengel А. В. Русакова, в которой выделяют патологоанатомические формы процесса и их клинические аналоги: аппендицит катаральный (простой), флегмонозный, гангренозный (деструктивный) перфоративный (осложненный). У детей патологоанатомические стадии те же. что и у взрослых, но темпы их - другие и чем меньше ребенок, тем темпы больше.
Рис.2.2. Схема расположения червеобразного отростка
38

Клиническая картина. В типичных случаях острый аппендицит начинается постепенно. Вначале появляется боль, которая в течение первых часов заболевания локализуется в надчревной области или около пупка, а затем перемещается в правую подвздошную область - боль окончательной локализации (Г. П. Краснобаев). Локализация боли зависит от расположения отростка: ретроцекально - боль в поясничной области, при подпеченочном - в области печени. В связи с болями дети старшего возраста нередко принимают вынужденное положение: на правом боку, на спине, так как при этом уменьшается натяжение брыжейки и воспаленной брюшины; в положении на левом боку боль усиливается (симптом М. Б. Ситковского). Чаще всего боль носит постоянный, ноющий характер. Боль - симптом субъективный и если дети старшего возраста указывают на боль, то маленькие дети капризничают (эквивалент боли - нарушение поведения), беспокойны, дети отказываются от еды, нарушается сон. Характеризуя поведение маленьких детей, Т. П. Краснобаев указывает: “Ребенок с острым аппендицитом сам не спит и другим спать не дает”.
39
Частым симптомом острого аппендицита является рвота в первые часы заболевания, которая носит рефлекторный характер. Рвота у детей старшего возраста 1-2 кратная, наблюдается в 80 % случаев, в 20 % случаев может быть только тошнота. Если отросток расположен у корня брыжейки, наблюдается многократная рвота. У маленьких детей в 85 % случаев рвота многократная.
Для типичной картины острого аппендицита характерны субфебрильная температура, но у маленьких детей и при осложненном аппендиците - высокая. Симптом “ножниц” (несоответствие пульса и температуры) характерный только для детей старшей возрастной группы.
При катаральном аппендиците язык обычно влажный, но обложенный налетом у корня, при флегмонозном - влажный, обложен весь; гангренозные изменения сопровождаются сухостью и обложенностъю всего языка; при перитоните налет становится массивным. В 35 % случаев имеет место задержка стула, но у маленьких детей стул жидкий, частый, в связи, с чем Fevre вводит такой термин как “диарейный аппендицит”. Частый стул иногда может наблюдаться и у старших детей при условиях медиального расположения отростка. Мочевыделение, как правило, не нарушено, но при тазовом расположении аппендикса может быть поллакиурия, что связано с раздражением мочевого пузыря и может сопровождаться леикоцитурией.
Учитывая вышеизложенное, боль в животе - главный, ведущий симптом, но у маленьких детей превалируют общие проявления, (нарушение поведения, беспокойство ребенка, высокая температура, многократная рвота, частый стул), которые могут неправильно ориентировать врача, заставляя думать об инфекционной патологии. Что же касается новорожденных, то трудности диагностики здесь настолько большие, что диагноз аппендицита ставится, как правило, уже во время хирургического вмешательства по поводу перитонита, а не в дооперационном периоде.
При объективном исследовании распознание острого аппендицита у детей базируется на выявлении трех главных симптомов:
1.Спровоцированная боль;
2.defence musculaire;
3.Симптомы раздражения брюшины.
40
