
0873 / Детская хирургия проф. Лосев А.А
..pdf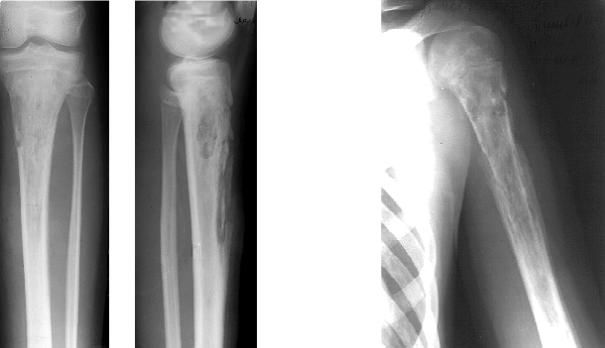
отмечается вялотекущий воспалительный процесс с наличием постоянно функционирующих или временами закрывающихся свищей, которые поддерживаются большими или малыми секвестрами (остеонекрозами).
Рис. 6.12., 6.13. Рентгенограмма при хроничесмком остеомиелите
В период ремиссии состояние больных может быть удовлетворительным, и заболевание ничем себя не проявлять. В период обострения состояние больных резко ухудшается: беспокоят боли в пораженной конечности, повышается температура тела, нарастают симптомы интоксикации. В области поражения появляется инфильтрат, отек и покраснение кожи. Из свищей начинает выделяться гной, функция конечности нарушается. Картина крови отражает воспалительный процесс.
Периоды ремиссии чередуются с обострениями. Частое возникновение и наличие гнойного очага нередко приводит к развитию дистрофических изменений в почках, печени, миокарде, а иногда и к амилоидозу внутренних органов. В диагностике хронического остеомиелита рентгенологическое исследование имеет первостепенное значение.
171
В пораженной кости рентгенологически выявляются полостные образования, секвестры, склероз и эбурнеация кости. В период обострения появляется периостит.
У всех больных со свищевой формой хронического остеомиелита показано проведение фистулографии. Она позволяет уточнить объем патологического процесса как в кости, так и в мягких тканях.
Первично-хронический гематогенный остеомиелит (ПХГО)
развивается исподволь, не имеет острой фазы и характеризуется подострым течением. Причиной развития этой формы считается низкая вирулентность микробов при высокой реактивности макроорганизма. К первично-
хронической или атипичной форме остеомиелита относят абсцесс Броди,
склерозирующий остеомиелит Гарре, альбуминозный остеомиелит Олье,
антибиотический остеомиелит Попкирова и опухолеподобный остеомиелит.
При абсцессе Броди имеет место длительный бессимптомный анамнез и отсутствует выраженная клиническая картина – имеется лишь умеренная припухлость и болезненность над очагом поражения.
172
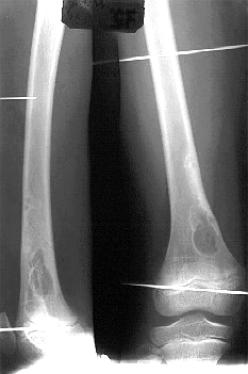
Рис. 6.14. Абсцесс Броди
На рентгенограммах виден очаг просветления, локализующийся в метафизе большеберцовой, плечевой, бедренной кости. Форма очага округлая или эллипсоидная, по периметру его определяется четкая склеротическая кайма. Полость обычно “пуста”, не содержит каких-либо включений. Рядом расположенные участки кости не изменены.
Периостальная реакция отсутствует либо слабо выражена.
Альбуминозный остеомиелит Олье возникает в связи с тем, что ослабленная форма не может превратить имеющийся в начале заболевания богатый белками экссудат в гной. Заболеванию подвержены чаще дети подросткового возраста. Процесс обычно локализуется в дистальном отделе бедра, при развитии деструкции сопровождается выраженной экссудативной реакцией в параоссальных тканях. Больные жалуются на постоянные боли в бедре, затем постепенно присоединяется припухлость, нарастающая в течение 1 – 1,5 – 2 мес. Редко появляется гиперемия кожных покровов. На рентгенограммах обнаруживают правильной и неправильной формы полостное образование с периостальными наслоениями.
Антибиотический остеомиелит Попкирова может возникнуть у больного в процессе лечения антибиотиками начинающегося воспалительного процесса в кости. Он протекает вяло, без выраженных болей, гипертермии и интоксикации. Лабораторные анализы также не имеют существенных изменений. Отмечаются лишь умеренный лейкоцитоз и увеличение СОЭ. Процессы экссудации, разрушения и пролиферации оказываются не выраженными. Периостальная реакция бывает незначительной или отсутствует. Параллельно развитию очага деструкции в кости и образованию небольших полостей с секвестрами отмечается ранее склерозирование.
173
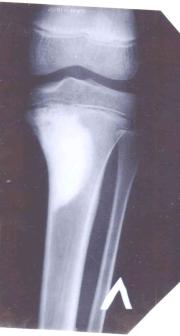
Склерозирующий остеомиелит Гарре начинается подостро и характеризуется болями в конечности, особенно по ночам, нарушением ее функции и умеренным повышением температуры тела.
Рис.6.15. Остеомиелит Гарре
Рентгенологически заболевание характеризуется резко выраженным веретенообразным утолщением диафиза кости, на фоне которого могут быть видны очаги разрежения и содержащиеся в них мелкие секвестры. Склероз имеет гомогенный однородный характер, структура кости совершенно не выявляется. Костномозговой канал равномерно суживается или полностью облитерируется. Реакцию надкостницы можно определить только в свежих случаях, в дальнейшем она становится незаметной.
Опухолеподобный ПХГО также не имеет острой стадии развития,
выявляется через 6-8 мес. после начала заболевания в связи с присоединением функциональных нарушений (хромота) либо увеличением объема конечности в области поражения. Клинически может определяться умеренное повышение местной температуры. Рентгенологическая картина симулирует остеокластому, саркому Юинга или эозинофильную гранулему.
174
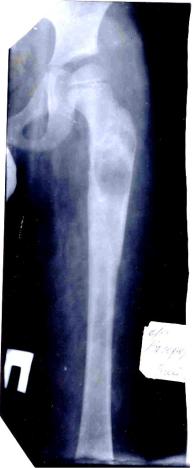
Решающее значение в дифференциальной диагностике имеет пункционная биопсия.
Рис. 6.16. Опухолеподобный остеомиелит
Под термином травматический остеомиелит объединяют разнообразные формы гнойно-воспалительных и гнойно-некротических процессов, возникших экзогенным путем в зоне повреждения кости (после открытых и огнестрельных переломов или после костно-пластических операций).
Лечение хронического остеомиелита как и острого – комплексное.
Воздействие на очаг в период обострения предусматривает внутриочаговую противомикробную терапию (при помощи постоянных игл Алексюка или катетеров), при необходимости – вскрытие субпериостальных или межмышечных флегмон.
175
В подавляющем большинстве случаев консервативное лечение является этапом в подготовке к радикальному хирургическому вмешательству.
Хирургическому лечению подлежат все виды хронического остеомиелита. Хирургическое вмешательство предусматривает радикальную некрэктомию, санацию послеоперационной полости (промывание антисептиками, обработка лазером), множественные перфорации склерозированных костных стенок, пластике костных полостей аутоспонгиозой с аутологичным костным мозгом. Указанный аутоматериал подвергается ультрафиолетовому облучению, что в значительной мере увеличивает остеогенный потенциал костно-мозговых клеток-
предшественников.
Основными принципами реабилитации детей с ГО есть поэтапное комплексное санаторно-курортное лечение.
ПЕРЕЧЕНЬ ТЕОРЕТИЧЕСКИХ ВОПРОСОВ ДЛЯ ИТОГОВОГО
КОНТРОЛЯ МОДУЛЯ 3
1.Когда заканчивается формирование эпифизов длинных трубчатих костей и какие критерии подтверждения.
2.Какое в норме внутрикостное давление?
3.Какие особенности диагностической пункции и измерения внутрикостного давления у детей с подозрением на острый гематогенный остеомиелит.
4.Особенности структуры длинной трубчатой кости.
5.Назовите клинические формы острого гематогенного остеомиелита.
6.Почему у новорожденных и детей до 2-х годов жизни встречается метаэпифизарное поражение.
7.Назовите атипичные формы остеомиелита.
8.Какой наиболее частый симптом метаэпифизарного остеомиелита.
176
9. Особенности пункции суставов у младенцев и как часто они проводятся.
10.Особенности иммобилизации и ее срок у детей с метаэпифизарным остеомиелитом.
11.Перечислите осложнения, которые связаны с гематогенным остеомиелитом и когда они появляются.
12.Когда показано санаторно-курортное лечение.
13.Назовите наиболее распространенные оперативные вмешательства при хроническом остеомиелите у детей.
Практический навык:
Интерпретация рентгенограмм при остром гематогенном остеомиелите.
Методика проведения костной пункции.
Методика проведения пункции суставов.
В. Гнойно-воспалительные заболевания мягких тканей.
177
Этапы срочных лечебных мероприятий при гнойно-воспалительных заболеваниях мягких тканей. Токсичные формы течения гнойно-
воспалительных заболеваний мягких тканей и развитие септических осложнений. Некротическая флегмона новорожденных, мастит, омфалит,
фурункулез, псевдофурункулез. Лимфаденит, аденофлегмона, паротит.
Парапроктит. Этиопатогенез, классификация, клиника, диагностика, лечение.
Конкретные цели:
1.Усвоить перечень гнойно-воспалительных заболеваний мягких тканей,
характерных для новорожденных, стадии развития септического процесса.
2.Основные клинические проявления гнойно-воспалительных заболеваний кожи и подкожной клетчатки.
3.Провести дифференциальную диагностику гнойно-воспалительных забролеваний мягких тканей у детей.
4.Интерпретировать вспомогательные методы диагностики:
термометрия, УЗИ, рентгенография, анализы крови, мочи,
цитологическое и бактериологическое исследования.
5.особенности симптомов воспаления у новорожденных
(распространенность процесса, флюктуация, воспаление пупка,
грудной железы и др.).
6.Проанализировать причинно-следственную связь возникновения гнойно-воспалительных заболеваний у новорожденных, развития тяжелых форм.
7.Усвоить алгоритм действий врача при простых и токсичных формах гнойно-воспалительных заболеваний мягких тканей.
8.Ознакомиться с общими принципами лечения гнойно-воспалительных заболеваний мягких тканей.
1. Актуальность проблемы.
178
А. Частота гнойно-воспалительных заболеваний мягких тканей у новорожденных, которые нуждаются в стационарном лечении, составляет 30
– 50%. Среди них наиболее часто встречаются: флегмона новорожденных - 13%, омфалит - 17%, мастит - 11%, парапроктит - 6%.
Б. Анатомо-физиологические особенности кожи и подкожной клетчатки, грудной железы, формирования пупка и его кровоснабжения.
2. Этапы срочных мероприятий при гнойно-воспалительных
заболеваниях мягких тканей.
Этап |
Мероприятия |
Лечебные средства и вмешательства |
1. |
Адекватная |
Эмпирический подход – защищеные |
|
антибактериальная |
пеницилины, цефалоспорины |
|
терапия |
3-4 поколения, аминогликозиды |
|
|
Согласно бактериологического |
|
|
исследования. |
2. |
Детоксикация, |
Инфузионная терапия, плазмоферез, |
|
стимуляция |
иммунотерапия. |
|
Витаминотерапия. |
Vit B1, Vit B6 |
|
Физиотерапевтические |
Кварц, магнито- и лазеротерапия, ГБО |
|
мероприятия. |
|
3. |
Оперативные |
|
|
вмешательства |
|
|
Флегмона |
Рассечения 1-1,5 см на участке со |
|
новорожденных |
здоровой кожей; в центре в шахматному |
|
|
порядке. Перевязки через 4-6 часов. |
|
Гнойный мастит |
Рассечения радиальны до 1,5-2 см, |
|
|
отступив от ореолы. Дренирование. |
|
Омфалит: |
Уменьшение экссудации, санация |
|
а) простая форма |
перекисью водорода, 3%. |
|
б) флегмонозная |
Санация и дренирование пупка. |
|
в) некротическая |
Рассечения до 1-1,5см на месте некроза, |
|
|
дренирование. |
4. |
При отсутствии |
Терапия, как при лечении сепсиса. |
|
эффекта и развития |
|
|
токсичных форм |
|
179
Вследствие особенностей строения кожи и других мягких тканей у новорожденных многие гнойно-воспалительные заболевания приобретают такие особенности, которые делают клиническую картину этих заболеваний совершенно непохожую на ту, которая наблюдается у детей старшего возраста и взрослых, вследствие чего возникает необходимость применения особых методов диагностики и лечения. Некоторые из гнойно-
воспалительных заболеваний могут встречаться только в период новорожденности. Одно из таких заболеваний – некротическая флегмона новорожденных.
При некротической флегмоне новорожденных воспалительные изменения подкожной клетчатки сопровождаются ее некрозом, некрозом и отторжением кожи. Заболевание очень быстро прогрессирует, площадь поражения увеличивается каждый час, что ведет к развитию сепсиса.
Участки кожи, которые наиболее часто поражаются: межлопаточная,
поясничная области, грудь и верхние конечности. Сначала на коже появляется небольшой участок гиперемии и отека, кожа уплотняется.
Площадь поражения увеличивается очень быстро, к концу первых суток заболевания гиперемия может захватить кожу целой анатомической области.
В центре гиперемированной кожи определяется участок углубления,
который вскоре становится синюшным, и здесь появляются мелкие свищи с серозно-гнойным отделяемым. Воспаление подкожной жировой клетчатки вызывает тромбоз проходящих через клетчатку сосудов, что нарушает кровоснабжение кожи, и на 3 - 4 сутки от начала заболевания кожа начинает некротизироваться и отторгаться с образованием обширного раневого дефекта. Некроз может распространяться на подлежащие мышцы, хрящи и кости.
180
